Эхогенность – что это такое и при каких болезнях изменяются эхографические признаки
Для выявления заболеваний внутренних органов в медицине используется ультразвуковая диагностика. Для понимания этого метода нужно знать, что такое показатели эхогенности и другие ультразвуковые признаки нормального или измененного органа.
Понятие об эхогенности
УЗ-диагностика строится на способности ультразвука отражаться от внутренних органов. Датчик улавливает отраженные волны и передает их на компьютер. Врач на экране видит изображение внутренних органов в виде черных, темно-серых и белых пятен.
Процедура абсолютно безопасна для организма человека. Диагностику проводят новорожденным детям и беременным женщинам без ограничений.
Чтобы получить достоверные результаты, обследование нужно проводить правильно. Перед УЗИ брюшной полости рекомендуется придерживаться специальной диеты на протяжении трех дней. При выраженном запоре или метеоризме назначают слабительные и ветрогонные препараты.
Для обследования других органов специальной подготовки не требуется. Для проведения УЗИ на кожу наносят звукопроводящий гель. Это снижает вероятность ошибок.
Для расшифровки результатов обследования существуют эхографические признаки:
Различия между нормальной и измененной структурой органов определяются с помощью эхогенности. Это понятие обозначает степень отражения ультразвука от органов разной плотности.
Основные критерии
Выделяют три основных типа эхоструктуры органов.
Эхогенность
Также существуют анэхогенные структуры. Они поглощают ультразвук полностью. На снимке видно только черное пятно. Иногда встречается смешанная эхогенность — она представлена гипоэхогенными и гиперэхогенными структурами.
Каждое эхогенное образование имеет параметры для определения его характера:
Образования могут быть плотными или иметь полость. В последнем случае их называют кистами. В полости содержится воздух или жидкость. Кисты бывают однокамерными, когда содержат одну полость. Если их несколько, образование называют многокамерным.
Причины патологических образований
Нормой считается эхогенность средняя, или изоэхогенность. Повышенной эхогенностью обладают кости и хрящи. Пониженная эхогенность характерна для фолликулов в яичнике. Остальные случаи являются патологией.
Гиперэхогенные
Эхопозитивное образование, то есть с повышенной эхогенностью, имеет плотность, близкую к костям. Таким критериям отвечают опухоли и разрастания рубцовой ткани.
Повышенная эхогенность возникает в печени при циррозе. В норме она обладает изоэхогенной структурой, но цирроз — это замещение здоровой ткани рубцовой, которая отражает ультразвук сильнее.
Высокая эхогенность характерна для некоторых злокачественных опухолей. Они поражают печень и почки, реже поджелудочную железу.
Гиперэхогенные образования округлой формы в желчном пузыре или почках — камни. Они образуются из-за скопления желчи или солей.
Если эхогенность повышена умеренно в стенке матки, это признак миомы. Доброкачественная опухоль, образованная мышцами, растет медленно.
Гиперэхогенные новообразования отличаются четкими контурами, форма их обычно овальная. Цвет на снимке зависит от плотности. Чем плотнее новообразование, тем светлее оно выглядит.
Гипоэхогенные
Эхонегативное образование имеет плотность ниже, чем здоровый орган. Такой признак наблюдается при воспалениях, появлениях полостей.
Эхогенность снижена при воспалении любого органа. При этом он увеличивается в размере. Такой признак наблюдается при гепатите, панкреатите, простатите.
Низкой эхогенностью обладают полости, содержащие воздух или жидкость. Они называются кистами, у них есть стенка, которая на снимке выглядит светлой. Внутри же обнаруживается темное пятно, потому что воздух или жидкость плохо отражают ультразвук.
Сниженная эхогенность типична для большинства злокачественных и доброкачественных опухолей. На снимке они имеют цвет более темный, чем окружающие ткани.
Низкой эхогенностью характеризуются фиброзные мастопатии. Доброкачественные опухоли молочной железы развиваются на фоне гормональных нарушений.
Равномерно низкая эхогенность внутри полости матки — признак эндометрита. Так называют воспаление слизистой матки.
Новообразования с низкой эхогенностью имеют различные формы, их контуры чаще расплывчатые. Гипоэхогенная эхоструктура бывает диффузной, когда поражается весь орган. При опухолях и кистах гипоэхогенность имеет локальный характер.
Смешанные
Некоторые патологические образования имеют смешанную эхогенность. Так выглядит начальная стадия цирроза печени, когда еще не вся здоровая ткань превратилась в рубцовую.
Гиперэхогенные включения в гипоэхогенной опухоли — это кальцинаты. Признак характерен для рака щитовидной железы или туберкулеза. Подобные изменения наблюдаются в поджелудочной железе при сахарном диабете.
Смешанная эхогенность наблюдается при гломерулонефрите — заболевании почек. Воспалительный процесс развивается только в части органа, а часть его остается здоровой.
Анэхогенные
Новообразования, которые поглощают ультразвук, называются анэхогенными. Такими свойствами обладают кисты, содержащие много жидкости. Чаще всего это паразитарные поражения печени. Они аваскулярные, то есть к ним не подходят кровеносные сосуды.
Тонкостенные анэхогенные образования, до половины заполненные жидкостью — абсцессы. Они появляются в результате гнойного воспаления органа. Абсцессы образуются в любом органе, чаще страдает печень или почка. На снимке абсцесс выглядит как темное пятно со светлой каемкой.
Анэхогенное содержимое появляется в щитовидной железе при диффузном зобе. Заболевание характеризуется разрастанием железистой ткани.
Зная о существующих типах эхогенных образований, что это такое и какими признаками они обладают, можно диагностировать заболевание у человека. Ультразвуковая диагностика обнаруживает даже малейшие изменения, что позволяет своевременно поставить диагноз. Благодаря этому, возможно провести лечение как можно раньше.
Диффузные изменения предстательной железы: повышенная эхогенность
Диффузный простатит – это понятие часто можно услышать при окончательном диагнозе. Заболевание связано с нарушениями в работе тканевых структур предстательной железы, вызваны такие патологии несколькими факторами: инфекционными заболеваниями, низким уровнем иммунитета, малоподвижным образом жизни.
Эхогенность простаты её значение в диагностике
Каждый мужчина, заботящийся о своём здоровье, периодически посещает урологический кабинет, после которого непременно обследуется в условиях лаборатории.
Во время диагностических процедур пациент слышит различные непонятные термины, и часто не может понять их смысл, например, при обследовании можно услышать такое понятие как «эхогенность предстательной железы». Предлагаем всесторонне рассмотреть данный термин, чтобы понять его значение. Чаще всего врачи применяют такой термин при обследовании УЗИ. При ультразвуковом исследовании происходит воздействие на ткани простаты специальным датчиком, и от них отражаются волны. Вот это самое отражение и называют эхогенностью, поэтому волнение, связанное с термином, иногда совершенно беспочвенно.
Нормы и патологии по результатам УЗИ, виды эхогенности
Нормальная здоровая простата – это однородные ткани и равномерная эхогенность. В случае, если специалистом обнаруживаются участки, выдающие низкое или высокое отражение ультразвуковых волн, тогда есть основание думать о патологии. В некоторых местах предстательной железы железистая ткань выглядит иным образом, и аппаратура без труда определяет такие вкрапления. Неоднородность тканей красноречиво говорит о происходящих в простате патологических изменениях.
Существует три вида эхогенности ПЖ:
От чего зависит показатель эхогенности предстательной железы
Изменения в простате, имеют различные показатели эхогенности. Во процессе УЗИ определяются многие показатели простаты: её контуры, размеры, симметрия долей и другие важные изменения. Многие болезни мужского органа могут быть вызваны различными факторами: инфекциями, возрастом, поведенческими причинами. Всё это, так или иначе, способно вызвать нарушения в строении и структуре органа.
Показатель эхогенности зависит от:
Диффузные изменения: классификация
Современная аппаратура УЗИ позволяет увидеть различные отклонения, происходящие в тканях ПЖ. Те из них, которые не способны отразить ультразвук называют анэхогенными. Ткани с очень плотной структурой не способны к отображению звука, поэтому они получили название гипреэхогенные, так как скорость их «отскакивания» от тканей повышается в несколько раз.
Анэхогенное образование при УЗИ
Чаще всего, волны не способны отразиться на экране в связи с наполнением поражённого участка жидкостью. Поглощение волн происходит за счёт воды, поэтомудоктор наблюдает на экране небольшое затемнение, именно так распознаются гнойные патологии или кистообразные проявления.
Если при УЗИ в предстательной железе распознаётся диффузная анахогенная полость, это значит, пора принимать немедленные меры по лечению, в особенности, если диагностируется такое заболевание как гнойный экссудат. Недуг может вызвать разрыв, при котором содержимое попадёт в брюшную полость и вызовет развитие сепсиса.
Гипреэхогенное образование в ПЖ
Повышенная эхогенность простаты
Обычно такое отражение ультразвука от тканей говорит о начальной стадии появления рубцов или камней, так как экран выдаёт визуализацию в виде вкраплений светло серого цвета. Без соответствующего лечения диффузия станет увеличиваться и это определённо приведёт к необратимости процесса. В самом худшем случае больного неминуемо ждёт удаление простаты.
Пониженная эхогенность ПЖ
Как уже говорилось, такие пятна имеют светло – серый цвет в начальной стадии, однако в последствие, пятно приобретает тёмно – серый оттенок, это свидетельство того, что в образовании скопилось много жидкости, возможно гноя. Можно без труда увидеть такие затемнения на снимке при самостоятельном рассмотрении, при выдаче снимка после УЗИ на руки.
Неоднородная эхоструктура в простате
Лечение твёрдых образований может состоять из нескольких этапов: дробление камней, электрофорез с мазями рассасывающего свойства.
Причины диффузных изменений ПЖ
Довольно трудно сказать, что является причиной формирования таких негативных явлений, однако можно предположить, что причин несколько:
Почему образуются кальцинаты в простате
Причиной образования кальцинатов в ПЖ является выделяющийся секрет – сок предстательной железы, проходя через структуру паренхимы, он формирует кристаллы оксида кальция. При УЗИ с ректальным датчиком эти явления диагностируются у большого количества мужчин, после чего ставится заключение о неравномерной эхогенности ПЖ.
Если обнаруживаются микрокальцинаты, и фиксируется высокая эхогенность, особой опасности в этом нет. Пациенту рекомендуется ограничение в рационе, отказ от алкоголя и табакокурения. Кальцинаты в данном случае помогаю вывести многочисленные народные средства.
Симптомы диффузных изменений в предстательной железе
К наиболее распространённым и явным признакам нарушений в простате можно отнести:
Обратимый процесс позволяет при своевременном лечении восстановить функции основного органа в мочеполовой системе мужчины. Необратимые процессы остановить невозможно, они приводят к некрозам, онкологии и метастазам.
Диагностика: способы и обязательные обследования
Каждый орган имеет определённые нормы эхогенности, при детальном исследовании на специальной аппаратуре картина постепенно проясняется и врач может определить степень патологических изменений в органе.
Особенности диагностики и дополнительные анализы
При неоднородной эхоструктуре, и если определяется наличие кальцинатов, специалист рекомендует дополнительные исследования. Пациент обязательно должен сдать следующие анализы:
При остром простатите не берётся секрет, так как показания являются изменёнными. Полноценные анализы могут быть взяты только после прохождения терапевтического курса.
Как диагностируют кальцинаты в ПЖ
Диагностика кальцинатов может быть осуществлена при ультразвуковом исследовании, однако, камни можно часто обнаруживаются при хронической форме простатита. При проявлении гиперэхогенных участков диагностируется застойное явление секрета в простате, а оно зачастую является предвестником формирования камней.
Лечение диффузных изменений простаты
Лечение недуга зависит от степени её запущенности. Если в первоначальной стадии достаточно сбалансировать питание и питьевой режим, то при воспалениях требуются более радикальные меры.
При воспалительных процессах в простате первыми органами, которые берут на себя основную нагрузку, являются мочевой пузырь и печень. Следует увеличить употребление воды, она не должна быть с газами, следует учесть, что чай, сок или компот к воде не относятся. Народные способы лечения помогают снять симптомы и повысить защитные свойства организма.
Мёд считается одним из самых действенных продуктов, довольно 100 г мёда в день, на протяжении месяца, чтобы улучшить состояние и поднять иммунитет. Травяные настои из трав: мяты, ромашки, зверобоя, настурции позволяют снизить воспаление и улучшить общее состояние.
Показания к процедуре УЗИ
Одного УЗИ не достаточно для полного выявления заболевания, однако всем пациентам рекомендовано подобное обследование. Оно является важной составляющей для диагностики таких опасных заболеваний как злокачественная опухоль.
Показатели эхогенности – это эффективный метод, позволяющий дать врачу ту необходимую информацию, которой он лишён при обычной пальпации. Каждый мужчина раз в году должен быть обследован на предмет новообразований или иных патологий в предстательной железе.
Нюансы лечения, факторы риска при диффузных изменениях в простате
Заболевания ПЖ – это распространённое явление среди мужского населения, и зачастую больные сами является виновниками и провокаторами в возникновении недуга.
Такое заболевание, как диффузный простатит поддаётся лечению очень хорошо, поэтому при данном диагнозе не стоит впадать в панику. Важно понять благоприятность прогноза, и всю важность лечения, пересмотреть своё поведение и привычный образ жизни.
Диффузные изменения предстательной железы, видео
УЗИ предстательной железы
УЗИ простаты
УЗИ предстательной железы желательно ежегодно делать мужчинам в возрасте после сорока лет. Процедура, выполняемая в целях профилактики, поможет предупредить прогрессирование опасных заболеваний простаты или вовремя диагностировать патологию на ранних стадиях. Также ультразвуковое исследование назначается пациентам, обратившимся к урологу с определенными жалобами: проблемы с мочеиспусканием, боли, дискомфорт в области паха, кровь в моче, патологические выделения из уретры, мужское бесплодие. К исследованию требуется подготовка. Врач, дающий направление на диагностику, расскажет, как делается УЗИ предстательной железы у мужчин, объяснит, как правильно подготовиться, ответит на все волнующие вопросы. В Международной клинике «Гемостаза» ультразвуковое исследование проводится с использованием сверхчувствительной аппаратуры нового поколения. Уже после процедуры врач расшифрует результаты и определит точный диагноз.
УЗИ предстательной железы (трансректально) 1 500 руб.
УЗИ предстательной железы + мочевого пузырь 1 500 руб.
Как проводится УЗИ простаты у мужчин
УЗИ мошонки и предстательной железы поможет диагностировать патологические процессы, протекающие в органах мочеполовой системы. Во время исследования ультразвуковые волны проникают через ткани, по-разному отражаясь от здоровых и больных органов. Картинка визуализируется на экране монитора в режиме реального времени. Полученные данные анализирует специалист, который, основываясь на результаты исследования, определяет окончательный диагноз.
Ход процедуры ультразвукового исследования зависит от того, какой вид процедуры назначен врачом. Существует 4 основных методов УЗИ простаты:
С помощью ультразвуковых волн можно не только оценить структуру и размеры простаты, но и определить ее кровоток. Для этого диагностика выполняется в допплеровском режиме. На экране визуализируются показатели направления и скорость движения крови по сосудам, расположенным в простате.
Во время первичной консультации врач расскажет, какой метод диагностики более предпочтителен в индивидуальном случае, объяснит, как проводится УЗИ предстательной железы у мужчин.
Показания к проведению УЗИ простаты
Ультразвуковое исследование железы назначается пациентам, обратившимся к врачу с такими жалобами:
Проблемы с мочеиспусканием. Процесс выделения мочи может быть затрудненным, сопровождаться частыми позывами.
Боль при мочеиспускании. Болезненность беспокоит в начале, середине или конце акта.
Половая дисфункция. Мужчина жалуется на отсутствие эрекции, трудности с половой возбудимостью, преждевременную эякуляцию.
Примеси крови в моче, сперме. Помимо крови в биологических жидкостях могут присутствовать слизь, гной, белые хлопья.
Боль в промежности. Может быть острой, сопровождающейся резким ухудшением общего самочувствия или ноющей, распространяющейся в область поясницы, внутреннюю часть бедра.
Ультразвуковая диагностика может назначаться и в таких случаях:
увеличение простаты в размерах, диагностированное во время пальпации;
подозрение на доброкачественную гиперплазию, простатит, онкологию;
забор материала для биопсии, при котором во время УЗИ контролируется продвижение пункционной иглы.
Что показывает исследование
Ультразвуковое исследование предстательной железы поможет на ранних стадиях диагностировать такие патологии, как:
Результаты УЗИ предстательной железы
Врач УЗИ фиксирует результаты обследования в протокол, отмечая все отклонения от нормы. Расшифровку результатов выполняет специалист, который дал направление на диагностику. Это может быть врач:
Основываясь на полученные результаты, специалист устанавливает точный диагноз и определяет дальнейший план лечения.
Информация, которую удастся получить с помощью УЗИ:
Диагностика рака предстательной железы
Глава 4. Диагностика рака предстательной железы
Тщательно собранный анамнез помогает установить некоторые особенности заболевания. Симптомы рака предстательной железы, особенно дизурия, развиваются быстро. Иногда постепенно ухудшается общее состояние, больной жалуется на слабость, похудание. Внешний вид пациента изменяется только при далеко зашедшем опухолевом процессе. Истощение и выраженная бледность кожи наблюдаются редко. При осмотре следует обращать внимание на состояние лимфатических узлов, печени, почек, мочевого пузыря, определять количество остаточной мочи. При возникновении подозрения на рак предстательной железы в первую очередь принято проводить три необходимых исследования:
1. Ассиметричная предстательная железа.
2. Плотной или деревянистой консистенции части предстательной железы. Плотность может определяться в виде отдельных узлов, либо различной величины инфильтратов, вплоть до перехода их на стенки таза.
3. Неподвижность железы вследствие сращения ее с окружающими тканями.
4. Пальпируемые семенные пузырьки.
Данные, полученные при пальпации, не всегда легко интерпретировать, так как ложно положительный диагноз рака предстательной железы возможно поставить при следующих обстоятельствах:
1. Доброкачественная гиперплазия предстательной железы.
2. Камни предстательной железы.
4. Флеболиты стенки прямой кишки.
5. Полипы или рак прямой кишки.
6. Аномалии семенных пузырьков.
Результаты пальпации безусловно очень трудно дифференцировать от перечисленных заболеваний, но зато они являются вескими основаниями для дальнейшего обследования больного. В среднем только у одной трети случаев пальпируемых узлов предстательной железы впоследствии гистологически верифицируют рак простаты.
Определение уровня простато-специфического антигена (ПСА). Поскольку простато-специфический антиген имеет большое значение не только для диагностики, но и для лечения и прогноза рака предстательной железы, более подробно остановимся на этом маркере.
В скрининговых программах традиционно используют пороговый уровень в 4 нг/мл для всех возрастных групп. Использование предложенного уровня снижает количество ложно-положительных определений при гиперплазии предстательной железы.
При сравнении предоперационных уровней ПСА с результатами, полученными после простатэктомии, многие авторы отмечают высокую чувствительность и четкую корреляцию со стадией заболевания. Так из ряда работ (Stamey et аl., 1987, 1989), создается впечатление, что концентрация ПСА в сыворотке нелеченных больных пропорциональна объему опухоли в ткани простаты. Несмотря на определенную вариабильность предоперационных уровней ПСА у больных с клиническими стадиями А и В, показано, что его уровни ниже 15 нг/мл и выше 40 нг/мл являются достаточно четкими признаками отсутствия или наличия пенетрации капсулы, инвазии в семенные пузырьки и метастазов в тазовые лимфоузлы, хотя и при уровнях ПСА 15 нг/мл иногда возможна инвазия в капсулу железы.
Увеличение уровня ПСА до больших значений (около 20 нг/мл и выше) является высокоспецифичным даже при нормальных показателях ректального пальцевого исследования простаты. Поэтому при высоких цифрах ПСА биопсия предстательной железы должна проводится обязательно. Уровень ПСА более 50 нг/мл указывает на экстракапсулярную инвазию в 80% случаев и поражение регионарных лимфатических узлов у 66% больных (Stanley et аl., 1990). Исследования Rana et аl. (1992) показали, что результаты ПСА более 100 нг/мл указывают на 100% метастазирование (регионарное или отдаленное).
Наибольшие трудности возникают при интерпретации значений ПСА в диапазоне от 4 нг/мл до 20 нг/мл. Проведенные исследования свидетельствуют о том, что частота рака простаты у пациентов с концентрацией общего ПСА от 4 до 15 нг/мл и нормальными данными при пальцевом ректальном исследовании простаты достигает по разным данным от 27 до 37%.
Помимо первичной диагностики рака простаты, определение ПСА широко применятся в следующих случаях:
1. После радикальной простатэктомии через несколько недель ПСА перестает определяться. Регулярные контрольные исследования (каждые 3 месяца) позволяют своевременно выявить рецидив заболевания в случае повышения ПСА. Если же показатели ПСА нормальны и нет клинических симптомов болезни, то исключаются другие исследования.
2. У больных, получавших лучевую терапию, отмечается значительное снижение уровня ПСА в сыворотке крови, что свидетельствует об эффективном лечении. В то же время, повышение ПСА говорит о малой чувствительности опухоли к проводимому лечению, либо о рецидиве заболевания. Следует отметить, что снижение ПСА до нормальных цифр коррелирует с уровнем антигена до лечения. Пациенты с показателями ПСА до лечения неболее 20 нг/мл имели нормальные показатели ПСА после лечения в 82% случаев. В то же время, у больных с более высокими цифрами ПСА до лечения этот процент составлял лишь 30%. Большинство пациентов со стабильным снижением ПСА оставались в ремиссии в течение последующих 3-5 лет.
3. Целесообразно определять ПСА у больных, получающих терапию антиандрогенами. Повышение уровня ПСА говорит о прогрессировании заболевания и о необходимости сменить характер лечения.
При антиандрогенном лечении уровень ПСА в сыворотке крови является точным индикатором успеха или неуспеха терапии. После начала терапии уровень ПСА быстро снижается у 50% больных (от 85 до 2.1 нг/мл), в то время как в отсутствие ответа величина ПСА не изменяется (Hudson et аl., 1989). Прогрессирование болезни наблюдалось в 50% случаев, когда уровень ПСА не снижался ниже 10 нг/мл. Это означает, что уровень ПСА не играет прогностического значения до начала терапии, в то время как в процессе лечения ПСА является хорошим индикатором эффективности терапии и хорошо коррелируется, как с выживаемостью, так и с длительностью ремиссии. Согласно Stainey (1989), повышение уровня ПСА через 6 месяцев после начала терапии может служить в качестве оценки чувствительности к проводимой терапии.
Простата окружена перипростатической жировой клетчаткой и фасцией, которые формируют гиперэхогенный пограничный слой, который часто описывается как капсула железы. Истинная капсула простаты, если ее удается визуализировать, определяется в виде очень тонкой гипоэхогенной прерывистой линии по поверхности железы.
Семенные пузырьки визуализируются в виде симметричных гипоэхогенных тяжей, расположенных между простатой и мочевым пузырем размерами 2 х 7 см.
Как уже отмечалось выше, рак чаще всего развивается в периферической зоне простаты. Учитывая эту особенность, проще проводить дифференциальную диагностику с другими заболеваниями. Выявляемые структурные изменения, локализирующиеся в пределах центральной зоны, с большей вероятностью могут быть отнесены к проявлению доброкачественного процесса, в то время как обнаружение структурной перестройки, локализующейся в периферической зоне, чаще соответствует злокачественной опухоли.
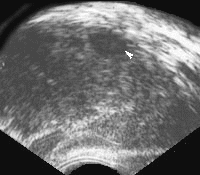
Наиболее характерными признаками рака простаты, локализующегося в периферической зоне, является наличие одного или нескольких узлов неправильной формы и пониженной эхогенности (рис. 4).
Рис. 4. Трансректальное исследование предстательной железы (продольная плоскость на границе периферической и переходной зоны), опухолевый узел (указан стрелкой) не выходящий за пределы органа. Признаков пенетрации капсулы нет.
Диагноз: рак предстательной железы.
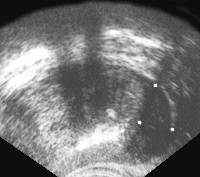
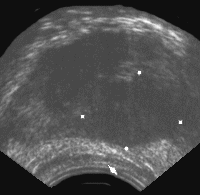
Нередко узел окружен гиперэхогенным ободком, что объясняется фиброзной реакцией соединительной ткани предстательной железы, окружающей опухолевый очаг. По мере роста опухоли появляются бугристые контуры железы с признаками пенетрации пограничного слоя (рис. 5 и рис. 6).
Рис. 5. Рак предстательной железы. Опухолевый узел в периферической зоне левой доли, инфильтрирует заднебоковую поверхность железы и перипростатической клетчатки.
Рис. 6. Трансректальное исследование предстательной железы (поперечная плоскость). Опухолевый узел в периферической зоне левой доли. Отмечается деформация наружного контура железы, признаки пенетрации собственной капсулы. (Т3) Диагноз: рак предстательной железы.
Особенно большое значение имеет выявление инфильтрации по передне-боковой поверхности железы, которая недоступна пальцевому исследованию.
Наиболее сложными для диагностики являются опухоли, которые локализуются в центральной и переходной зонах железы. Зачастую, развиваясь на фоне доброкачественной гиперплазии, рак по эхогенности практически не отличается от окружающих тканей, в связи с чем нередко возникают диагностические ошибки, а диагноз устанавливается при гистологическом исследовании удаленного материала во время операции.
По мере увеличения опухолевой инфильтрации стромы железы меняется ее ультразвуковая структура. Ткань железы становится неоднородной, с беспорядочными отражениями низкой интенсивности. Ультразвуковая томография позволяет выявить инфильтрацию капсулы простаты, семенных пузырьков мочевого пузыря, стенки прямой кишки, лимфатических узлов, что, естественно, позволяет уточнить стадию заболевания.
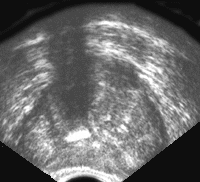
В отличие от рака, гиперплазия предстательной железы обычно развивается в переходной зоне по направлению к внутренней части железы. При этом переходная зона начинает сдавливать центральную и периферическую зону, вызывая их постепенную атрофию. Из центральной и периферической зон и фибромышечных слоев формируется «хирургическая капсула», по которой происходит «вылущивание» гиперплазированных узлов при операции. По мере роста доброкачественной гиперплазии железа приобретает шаровидную форму; при преимущественном росте периуретральных желез отмечается выбухание контура железы в просвет мочевого пузыря и формируется средняя доля, которая растет, оттесняя кпереди и деформируя заднюю стенку мочевого пузыря, сдавливая в значительной степени простатическую уретру и шейку мочевого пузыря. Поскольку доброкачественная гиперплазия предстательной железы не характеризуется инфильтративным ростом, то капсула железы обычно четко прослеживается по периферии среза. Частыми находками при доброкачественной гиперплазии являются мелкие ретенционные кисты и кальцинаты, генез которых связан со сдавлением протоков железы гиперплазированной тканью; располагаются они чаще всего по т.н. хирургической капсуле. При ультразвуковом исследовании простаты порой возникает необходимость проводить дифференциальную диагностику с простатитом. Это вызвано тем, что пальпация предстательной железы при простатите иногда дает результаты, очень похожие на рак. Ультразвуковое исследование в стадии отека и инфильтрации железы выявляет: увеличение железы (рис. 7 и рис. 8), изменение ее формы (чаще шаровидная) и структуры. Снижается эхогенность железы, теряется эхографическая дифференциация железистых и фибромышечных зон.
Рис. 7. Трансректальное исследование предстательной железы (поперечная плоскость). Хронический простатит с участками кальцификации в железе.
Рис. 8. Хронический простатит; усиление кровотока в ткани железы (режим энергетического Доплера).
Описанные три основных метода диагностики в дальнейшем требуют обязательного морфологического подтверждения заболевания. С этой целью выполняется пункционная биопсия, которая наиболее достоверна при выполнении ее под контролем ультразвука. Особенно это касается обследования больных с малыми образованиями.
Биопсию предстательной железы можно производить через промежность, трансректально или трансуретральным доступом. Открытая биопсия применяется крайне редко. Трансуретральная резекция предстательной железы не только позволяет уточнить диагноз, но и обеспечивает восстановление мочеиспускания.
В диагностике рака предстательной железы частота ложноотрицательных результатов гистологического анализа кусочков ткани при промежностном и трансректальном доступе не превышает 20%.
Осложнения пункционной биопсии встречаются крайне редко и могут быть связаны с повреждением мочевого пузыря и мочеиспускательного канала. Возможна гематурия, гематоспермия, промежностная и позадилобковая гематома. Для профилактики инфекционных осложнений, которые составляют около 2%, за сутки до биопсии и после нее назначают антибиотики.
В некоторых сложных случаях дифференциальной диагностики с успехом применяют цитологическую диагностику рака предстательной железы. Для цитологического исследования используют аспират из предстательной железы.
Из методов диагностики рака предстательной железы заслуживает внимания рентгеновская компьютерная и магнитно-резонансная томография. Получаемая при этом информация соответствует таковой при ультразвуковом исследовании. На томограммах также видны структура предстательной железы, опухолевые узлы, их величина, степень прорастания капсулы, инфильтрация мочевого пузыря, семенных пузырьков, окружающей клетчатки. Эти методы, однако, оказались не более точными, чем трансректальное УЗИ при определении стадии ограниченного местного роста рака предстательной железы, и, более того, есть данные, что трансректальное ультразвуковое исследование дает более надежные результаты при оценке стадии заболевания.
Экскреторная урография позволяет оценить функцию почек и уродинамику верхних мочевых путей. Уретероэктазия и уретерогидронефроз являются следствием сдавления тазовых отделов мочеточников опухолью. Такие изменения часто бывают односторонними. При полной обструкции мочеточника происходит выключение почки, при этом тень рентгеноконтрастного вещества на стороне сдавления отсутствует.
Определение стадии заболевания. За установлением диагноза рака предстательной железы одновременно встает вопрос об установлении стадии заболевания, что в конце концов определяет характер будущего лечения. Кратко остановимся на возможностях применяемых методов исследования в установлении стадии заболевания.
Пальцевое исследование прямой кишки. Точность диагностики рака предстательной железы при пальцевом исследовании прямой кишки составляет 30-50%. Часто наблюдается недооценка стадии, поскольку небольшие, расположенные в передних отделах железы опухоли, как правило, не пальпируются; ложноположительные результаты наблюдаются у больных с гиперплазией предстательной железы и простатитом. Этот метод однако позволяет выявить рак предстательной железы, когда уровни ПСА остаются в пределах нормы, и предоставляют хотя не точные, но полезные данные о стадии заболевания. Пальпируемый неподвижный опухолевый инфильтрат или прорастание в кишку говорят о далеко зашедшем опухолевом процессе (Т4).
Определение простатического специфического антигена. При оценке отмечается достаточно четкая корреляция между уровнями ПСА и гистологической (и в меньшей степени клинической) стадией рака предстательной железы. У каждого конкретного больного корреляция не столь сильна из-за значительного перекрывания пределов различных возрастных норм. Уровни 10-20 нг/мл часто являются показателем опухоли, прорастающей за пределы капсулы предстательной железы, уровни выше 40 нг/мл свидетельствуют о наличии метастазов.
Хотя сывороточные уровни ПСА сами по себе не являются надежным показателем стадии заболевания, их можно использовать, чтобы избежать некоторых исследований. Выдвинуто предположение, что больным с вновь выявленным раком предстательной железы без симптомов поражения костей и при уровнях ПСА не выше 10 нг/мл не требуется проводить сцинтиграфию костей для определения стадии. У таких больных вероятность метастазов в костях приближается к нулю, хотя многие практические врачи считают этот метод исследования основным, так как при его помощи можно диагностировать «горячие точки», как например, остеоартроз позвоночника, который позже может создать путаницу в оценке симптомов. По данным Walsh et Partin (1994) при предоперационном ПСА 20нг/мл рецидива не было только у 45%.
Казалось бы приведенные цифры убедительно показывают значимость ПСА для прогноза заболевания, но тем не менее надо принимать во внимание и другие исследования. По данным Элиса (1994) у 21% больных с ПСА 3 ;
4) у 37% больных с дооперационной стадией T1c найден распространенный рак (пенетрация капсулы), или опухоль по краю резекции, или инвазия семенных пузырьков, или наличие метастазов в регионарные лимфатические узлы).
Таблица 15. Ошибки клинического стадирования 3170 больных, подвергнутых радикальной простатэктомии по поводу клинически локализованного РПЖ (стадии Т2с и меньше) (Zincke et аl., 1994).
| Клиническая стадия | Число больных (%) | Паталогоанатомическая стадия | |||
| Ограничена предстательной железой | рТ3 | PN+ | Опухоль по линии резекции | ||
| Т1а | 49 (1.5%) | 44 (88%) | 4 (8%) | 1 (2%) | 2 (4%) |
| T1b | 177 (5,6%) | 120 (68%) | 46 (16%) | 11 (6%) | 35 (20%) |
| Т2а | 897 (28%) | 512 (57%) | 330 (37%) | 55 (6%) | 140 (16%) |
| T2b,с | 2047 (65%) | 82 (40%) | 959 (47%) | 267 (13%) | 593 (29%) |
| Всего: | 3170 (100%) | 1497 (47%) | 1339 (42%) | 334 (11%) | 770 (24%) |
Остановимся на значении степени дифференцировки опухоли и показателя Глисона. Каково их значение для решения вопроса о выборе метода лечения больного. Понятно, что целесообразность простатэктомии определяется:
1) наличие или отсутствие пенетрации опухолью капсулы простаты;
2) наличие опухоли по краю разреза;
3) по объему опухоли;
4) инвазия семенных пузырьков;
5) метастазы в лимфатических узлах.
При просмотре этих показателей у больных после простатэктомии в зависимости от показателей Глисона выяснилась прямая закономерность: чем меньше показатель Глисона, тем меньше вероятность большого распространения опухоли. И наоборот, чем больше показатель Глисона, тем больше вероятность распространения опухоли за пределы капсулы, тем больше вероятность рецидива опухоли (таб. 16).
Таблица 16. Корреляция между показателями Gleason и гистологическими данными простатэктомии.
| Гистологические данные | Gleason | |||
| 5 | 6 | 7 | 8-10 | |
| Пенетрация капсулы | 16% | 24% | 62% | 85% |
| Опухоль по краю разреза | 20% | 29% | 48% | 59% |
| Инвазия семенных пузырьков | 1% | 4% | 17% | 48% |
| Метастазы в лимфоузлы | 1% | 2% | 12% | 24% |
| Средний объем опухоли (см 3 ) | 2.2 | 2.7 | 5.1 | 4 |
Так при показателе Глисона 8-10 пенетрация капсулы встречается чаще в 4 раза, чем при показателе 5, опухоль по краю разреза в 3 раза, объем опухоли больше в 2 раза, инвазия семенных пузырьков в 48 раз и метастазы в лимфатических узлах в 24 раза.
Исходя из приведенных данных можно сделать следующие выводы:
1. У больных с показателями Глисона 8-10 и метастазами в лимфатические узлы операция не целесообразна. Тем не менее, если больной все же оперируется с показателем Глисона 8-10 необходимо перед простатэктомией произвести срочное гистологическое исследование всех лимфатических узлов удаляемых во время тазовой лимфаденэктомии. При подтверждении метастазов простатэктомия не выполняется.
2. При показателе Глисона менее 8 лимфатические узлы можно исследовать в плановом порядке.
3. При показателе Глисона 7 больного следует оперировать.
4. При показателе Глисона менее 7 в зависимости от возраста, общего состояния больного можно наблюдать.