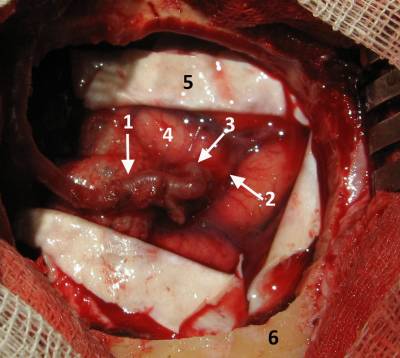
Операция создания ЭИКМА (экстра-интракраниального микроанастомоза) у пациента с окклюзией правой внутренней сонной артерии
Пациент Я., 60 лет, поступил в НХО ПГКБ с диагнозом:«Мультифокальный атеросклероз. Окклюзия правой внутренней сонной артерии (ВСА), хроническая недостаточность мозгового кровообращения IV ст.»
Пунктиром намечены контуры правой внутренней сонной артерии (так она должна идти, но ее нет, она окклюзирована), а красной линией обведен «карман», в котором образуются тромбы при турбуленции крови.
Таким образом, у пациентки правое полушарие мозга кровоснабжается из бассейна левой внутренней сонной артерии с помощью передней соединительной артерии. Она расположена в зоне, обведенной красной линией.
Таким образом, первым этапом выполнена перевязка закрытой правой ВСА, десимпатизация, устранение «кармана» и аутоартериальная пластика НСА и ОСА.
Вторым этапом проведена операция ЭИКМА.
Голова жестко закреплена, размечена проекция поверхностной височной артерии (лобная и теменная ветви).
Поверхностная височная артерия скелетирована.
Затем, в височной области трепанация черепа 3 см диаметром, вскрыта ТМО и обнаружен корковый сосуд — акцептор.
На сосуды наложены микроклипсы и они сопоставлены.
Анастомоз наложен (линия шва нитью Пролен 9-0 (практически волос человека)).
Герметизация и гемостаз губкой и марлей.
Этап операции. Арахноидальная диссекция.
Автор статьи: врач-нейрохирург Воробьев Антон Викторович Рамка вокруг текста
Хирургическая профилактика ишемических инсультов с использованием экстра-интракраниального микроанастомоза (ЭИКМА) в каротидном бассейне
1) НИИ скорой помощи им. Н.В. Склифосовского,
2) Московский государственный медико-стоматологический университет,
3) ООО «Медикал Клаб Консилиум», Москва, Россия
Не менее 50% всех ишемических инсультов является следствием патологии экстракраниальных артерий. Окклюзии и стенозы чаще обнаруживают в сонных артериях, а частота окклюзии внутренней сонной артерии (ВСА) составляет от 5% до 10% в структуре всех поражений брахиоцефальных артерий (БЦА).
Цель исследования: оценка результатов применения операции наложения экстра-интракраниального микроанастомоза (ЭИКМА) у пациентов с окклюзионно-стенотическим поражением БЦА в условиях нейрохирургического отделения.
Материалы и методы. С 01.01.2009 по 30.09.2015 гг. в отделении нейрохирургии НИИ скорой помощи им. Н.В. Склифосовского пролечен 1101 пациент с атеросклеротическим поражением БЦА. В указанный период выполнено 1038 хирургических вмешательств, из них 837 операций каротидной эндартерэктомии и 180 операций ЭИКМА в каротидном бассейне. Показаниями для наложения ЭИКМА у пациентов в группе окклюзионно-стенозирующих поражений магистральных артерий головы считали: наличие окклюзии внутренней сонной артерии или М1-сегмента средней мозговой артерии, верифицированной по данным ангиографических методик; перенесенное нарушение мозгового кровообращения по ишемическому типу в бассейне на стороне окклюзии; снижение перфузионного резерва головного мозга на стороне окклюзии по данным позитронно-эмиссионной томографии (ПЭТ), однофотонной эмиссионной томографии (ОФЭКТ) или КТ-перфузии с нагрузочными пробами.
Результаты. После выполнения ЭИКМА улучшение неврологического статуса у пациентов в среднем отмечено на 1,2 балла по шкале NIHSS; 0,5 балла по шкале Рэнкина; 3,5 балла соответственно индексу мобильности Ривермид (табл. 1). Динамика функциональных исходов ЭИКМА зависела от сроков операции (R=2143, р

ISSN: 1027-6661 (Print)
Ангиология и сосудистая хирургия » созданное автором по имени Покровский Анатолий Владимирович, публикуется на условиях лицензии Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Основано на произведении с http://www.angiolsurgery.org/magazine/.
Разрешения, выходящие за рамки данной лицензии, могут быть доступны на странице http://www.angiolsurgery.org/contacts/.—>
Российское Общество ангиологов и сосудистых хирургов © 2014
117997, Москва, ул. Б.Серпуховская, 27
Как избежать повторного инсульта
Актуальность ишемического инсульта не вызывает сомнений, особенно в Сибири. Новосибирск, заработал сомнительную славу, войдя в Книгу рекордов Гиннеса по числу сердечно-сосудистых заболеваний. По данным Новосибирского регистра инсульта, от заболевания гибнут до 35 % мужчин и 25 % женщин в активном трудоспособном возрасте. Ситуацию усугубляют и различные инвалидизирующие последствия инсульта, которые значительно ухудшают качество жизни пациентов и членов их семей. Однако мало кто знает, что ишемические поражения головного мозга в настоящее время можно успешно лечить с помощью современных технологий сосудистой микронейрохирургии.
Инсульт, или инфаркт мозга, — это острое нарушение кровообращения головного мозга, вследствие которого происходит гибель нервных клеток от кислородного голодания. Самым распространенным (до 88 %) является ишемический инсульт, когда происходит сдавливание или закупорка сосудов в результате тромбоза, эмболии или других заболеваний сосудов, сердца или крови.

Приблизительно в течение года после инсульта происходят гемодинамические изменения кровоснабжения заинтересованного участка головного мозга, степень тяжести которых зависит от локализации и диаметра заблокированного сосуда. Среди типичных для инсульта неврологических нарушений можно выделить частичный или полный паралич, нарушение речи, а также расстройства памяти, слуха, зрения, чувствительности, координации движений.
Кроме того, у больных, перенесших ишемическую атаку, сохраняется очень высокий риск развития повторного инсульта. В течение первого года вероятность его может достигать 30 %, что в 15 раз выше, чем у людей, у которых не было инсульта.
В связи с этим таким пациентам крайне важно выяснить у врача, насколько высок риск повторения инсульта, и предпринять защитные меры его профилактики.
Зона Пенумбры — зона спасения
Многочисленными исследованиями было доказано, что ишемические повреждения мозга могут быть частично обратимы. Степень восстановления функций мозга зависит от уровня снижения мозгового кровотока в ишемизированной зоне, которая имеет неоднородный характер.
Так, в периферических отделах зоны инсульта мозговой кровоток выше, чем в центре. Степень снижения кровотока там остается достаточной для минимального жизнеобеспечения нейронов, и клетки мозга там как будто замирают, поэтому необратимые изменения в них некоторое время могут не развиваться. Этот пограничный маловаскуляризированный, но тем не менее живой участок мозга принято называть зоной ишемической полутени, или пенумбры.
Важно, что клетки зоны пенумбры в ближайшие полгода после перенесенного инсульта можно спасти и значительно улучшить неврологическое состояние и качество жизни пациента.
Суть реваскуляризации головного мозга
Реваскуляризация, или экстра-интракраниальный микроанастомоз (ЭИКМА), — нейрохирургическое вмешательство, направленное на восстановление сосудов головного мозга и адекватного кровотока в нем.
Кровоснабжение головного мозга осуществляется четырьмя артериями: двумя сонными и двумя позвоночными. Кроме внутренней сонной артерии, которая питает мозг, существует наружная сонная артерия, отвечающая за кровообращение лица и других зон, но не входящая внутрь черепа. Поверхностная височная артерия (ее может нащупать у себя каждый на уровне скуловой дуги) выходит из бассейна наружной сонной артерии и фактически может стать универсальным донором для питания поврежденной зоны мозга.
Суть операции заключается в выделении поверхностной височной артерии, погружении ее в череп и соединении с корковой артерией мозга.
При этом сохраняются все взаимоотношения сосудов и создается долговечный обходной анастомоз (соединение двух сосудов) между системой наружной и внутренней сонными артериями.
В результате операции кровь начинает свободно поступать в мозг по вновь созданному нейрохирургом пути, в обход заблокированному сосуду.
За счет восстановления кровотока клетки зоны пенумбры, которые находились в состоянии анабиоза, «оживают».
Эффект реваскуляризации
Реваскуляризация позволяет избежать последствий, развивающихся в постинсультном периоде, предотвратить инвалидность, а также быстро и эффективно восстановить функции, утраченные в результате инсульта.
Нужно отметить, что никакое медикаментозное лечение не дает подобного эффекта. Кроме того, операция позволяет предупредить развитие повторных инсультов, последствия которых могут быть губительными для пациента.
Важно также, что в ходе реваскуляризации собственно головной мозг не затрагивается, поэтому операция является относительно безопасной — ее хорошо переносят даже соматически отягощенные пациенты после инсульта. Экстра-интракраниальный микроанастомоз выполняется с помощью высокоточного увеличительного оптического оборудования с использованием сверхтонкого атравматического шовного материала, используемого также и в микрохирургии глаза.
Группа нейрохирургов ЦНМТ имеет многолетний успешный опыт проведения подобных реваскуляризации головного мозга операций (около 170 операций).
Кому показана реваскуляризация
Прежде всего, пациентам, перенесшим инсульт, а также транзиторную ишемическую атаку, или так называемый «мини-инсульт», являющийся предвестником инсульта. Симптомами мини-инсульта являются неожиданное кратковременное (чаще всего в течение 1 часа) онемение руки или ноги, нарушение зрения или речи.
Пациентам с окклюзирующими цереброваскулярными заболеваниями (высокий стеноз, тромбоз внутренней сонной артерии) на фоне снижения собственных резервов коллатерального кровообращения мозга.
После перенесенного инсульта можно спасти и значительно улучшить неврологическое состояние и качество жизни пациента. Для выявления показаний к реваскуляризации пациенту необходимо провести МРТ головного мозга для определения зоны инсульта, УЗИ сосудов головы и шеи для оценки состояния мозгового кровотока и записаться на прием к нейрохирургу.
(операция Экстра Интракраниальный Микроартериальный Анастомоз ЭИКМА)
(информация для пациентов)
Шунтирование артерий головного мозга – это хирургическая операция, направленная на восстановление кровотока в сосудах головного мозга. Восстановление кровотока другими словами можно охарактеризвать как реваскуляризация. Операция ЭИКМА для мозга аналогична аорто-коронарному шунтированию (АКШ), выполняемому при ишемической болезни сердца, вызванной закупоркой коронарных артерий. Суть операции ЭИКМА заключается в соединении хирургическим способом (путем наложения анастомоза) артерии, не участвующей в кровоснабжении мозга, с артерией располагающейся на поверхности головного мозга. Результатом операции является перенаправление кровотока в обход закупоренной ( окклюзированной), либо значительно суженной ( стенозированной) на протяжении артерии. Основная цель операции ЭИКМА – улучшение кровоснабжения головного мозга для предупреждения развития ишемического инсульта.
В первом случае используется фрагмент артерии или вены (шунт) «взятый” из другого участка тела пациента, как правило, с руки или ноги. Шунт вшивается в артерию выше и ниже препятствия (окклюзии) создавая, таким образом, условия для перенаправления кровотока в обход поражённой артерии. Обычно, в качестве шунта используется фрагмент большой подкожной вены с ноги, либо лучевой/локтевой артерии с руки. Один конец шунта вшивается в наружную сонную артерию на шее и через подкожный «туннель” проводится кпереди от ушной раковины в височную область. Следующим этапом выпиливается фрагмент кости черепа и, через сформированное трепанационное отверстие, шунт проводится и анастомозируется (сшивается) с артерией головного мозга. Данный метод обычно используется при окклюзии артерии большого диаметра (по которой кровь течёт с высокой скоростью), например при перевязке артерии у больных с гигантскими аневризмами, либо при удалении опухоли, прорастающей стенку внутренней сонной артерии.
В другом случае, в качестве артерии-донора (по которой будет поступать кровь в головной мозг), используется артерия небольшого диаметра, располагающаяся в толще мягких тканей головы (скальпа). После выделения такой артерии, её свободный конец подводится через трепанационное отверстие к артерии, располагающейся на поверхности головного мозга, и сшивается с ней (рис.1). Теперь артерия, кровоснабжавшая ранее скальп, обеспечивает кровью головной мозг в обход окклюзированного (закупоренного) сосуда. Этот метод обычно используется в случае закупорки (окклюзии) артерии на фоне атеросклероза, либо при болезни мойя-мойя.
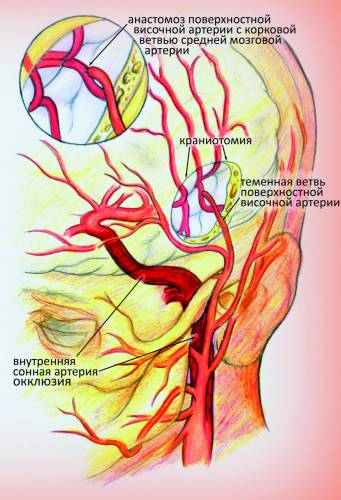
Рис 1. При реваскуляризации головного мозга артерия, находящаяся в толще скальпа,
соединяется с мозговой артерией через отверстие в черепе (краниотомию).
В качестве артерии-донора наиболее часто используется поверхностная височная артерия (ПВА),
выделяемая хирургом из окружающих тканей скальпа и соединяемая с ветвью средней
мозговой артерией (СМА), располагающейся на поверхности головного мозга.
Наиболее часто используемый вариант шунтирования артерий головного мозга на сегодняшний день – это анастомоз между поверхностной височной артерией ( ПВА) и средней мозговой артерией ( СМА), получивший название в России Экстра Интракраниальный Микроартериальный Анастомоз ( ЭИКМА). В норме ПВА кровоснабжает мягкие ткани лица и скальп и вы можете определить её пульсацию кпереди от собственной ушной раковины. СМА одна из основных ветвей внутренней сонной артерии ( ВСА). Средняя мозговая артерия кровоснабжает лобную, височную и теменные доли, а также глубинные структуры (подкорковые ядра) головного мозга. При сужении внутренней сонной артерии атеросклеротической бляшкой, либо её полной закупорке (окклюзии), кровоток в средней мозговой артерии, замедляется, что может стать причиной прединсультного состояния либо ишемического инсульта. После того, как развилась закупорка ВСА, кровь в артерии, находящиеся выше окклюзии начинает поступать по обходным (окольным) «путям”, или, так называемым, коллатералям. Разовьётся инсульт у такого пациента или нет, во многом, зависит от того, как развиты эти обходные «пути” (коллатерали). Обычно, они хорошо развиты, когда окклюзия ВСА развивается постепенно (в течение нескольких лет), то есть, головной мозг успевает «подготовиться” к хроническому и недостаточному поступлению крови. Такое течение заболевания характерно для пожилых пациентов (старше 70 лет). Когда же закупорка ВСА развивается в более короткие сроки, мозг не успевает «сформировать” обходные коллатерали, и у таких больных, в момент наступления окклюзии, нарушается мозговое кровообращение и развивается инсульт. В зависимости от состояния этих коллатералей размер ишемии (объем погибшего мозга) также может различаться. Т.е., у лиц с хорошо развитыми обходными путями кровотока объём погибшего мозгового вещества будет меньше, а у пациентов с недостаточным развитием коллатералей – больше. Также, важно отметить, что «подготовленность» коллатеральных артерий определяется наследственностью и характером заболевания.
В случае, если больной перенес инсульт на фоне окклюзии ВСА, несмотря на гибель части головного мозга, и прекращения поступления крови в нему, у ряда больных «здоровый” мозг, окружающий погибший участок мозговой ткани, всё равно, находится в кислородном «голодании”, что может вызвать развитие повторных инсультов. Такие пациенты, как раз, являются кандидатами на операцию ЭИКМА. При операции ЭИКМА, теменная ветвь поверхностной височной артерии (донор) «переносится” из мягких тканей скальпа, проводится через созданное трепанационное отверстие в черепе и соединяется со средней мозговой артерией (акцептор) в обход препятствия, что способствует восстановлению кровоснабжения головного мозга. В случае если ПВА имеет слишком малый диаметр и непригодна для использования в качестве шунта, возможно применение сосудистой «вставки” из подкожной вены голени (v.saphena)
Каким больным показано выполнение операции ЭИКМА?
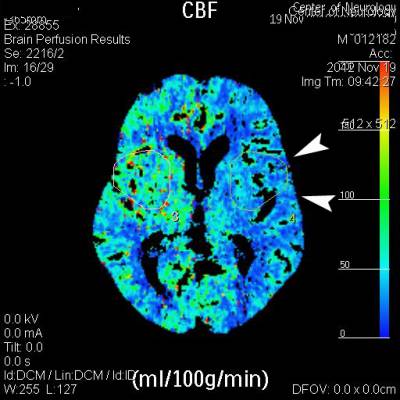
Рис.2 Компьютерная томография (КТ) головного мозга в режиме
перфузии. Область сниженного кровоснабжения левого полушария
(преобладание синего цвета), отмечена белыми стрелками, что
свидетельствует о повышенном риске повторного инсульта.
Шунтирование артерий головного мозга улучшает его кровоснабжение и снижает риск инсульта у пациентов:
Кто выполняет операцию ЭИКМА?
Шунтирование артерий головного мозга выполняется нейрохирургом. Большинство нейрохирургов имеют специализацию в нейрососудистой хирургии.
Для определения показаний к операции ЭИКМА необходимо выполнение специальных исследований:
Если результаты обследования подтверждают, что требуется шунтирование артерий головного мозга (ЭИКМА), пациент подписывает информированное согласие на хирургическое вмешательство, где указываются возможные осложнения. Также, необходимо предоставить информацию о имеющихся или перенесенных заболеваниях, аллергических реакциях, лекарствах, которые приходилось когда-либо принимать, либо принимаемых в настоящее время, операциях / наркозах, проводившихся ранее. При поступлении в стационар Вас внимательно осмотрит лечащий врач и будут выполнен стандартный комплекс исследований, включающий электрокардиографию (ЭКГ), рентгенографию органов грудной клетки, анализы крови, мочи.
Необходима отмена препаратов, разжижающих кровь (дезагрегнтов, антикоагулянтов) за 3 дня до предстоящего хирургического вмешательства. Также необходим отказ от курения, приёма алкоголя за 1 неделю до и 2 недели после операции, т.к. это может привести к кровотечению из оперированных сосудов. При наличии сопутствующих хронических заболеваний (напр. гипертонической болезни, сахарного диабета, язвенной болезни желудка и двеннадцатиперстной кишки, мочекаменной болезни) может потребоваться прохождение дополнительных обследований с получением разрешения на оперативное вмешательство от врачей смежных специальностей. Накануне запланированной операции Вас осмотрит анестезиолог и объяснит, как действует общее обезболивание (наркоз) и каковы его возможные последствия. Запрещён приём напитков и пищи с 10 часов вечера накануне операции.
Как выполняется операция?
1. подготовка больного
Пациент укладывается на операционный стол лицом вверх и ему, через предварительно установленный внутривенный катетер, вводятся специальные медикаменты, способствующие засыпанию и расслаблению мускулатуры. После этого, анестезиолог устанавливает в трахею интубационную трубку, по которой во время операции будет проводиться искусственная вентиляция лёгких. Голова пациента поворачивается и укладывается на бок, противоположный тому, где будет проводиться операция, в ряде случаев, это требует использования системы «жёсткой фиксации”.
Хирург с помощью маркера размечает «ход” поверхностной височной артерии (ПВА), после чего операционная сестра обрабатывает голову пациента дезинфицирующим раствором (антисептиком) и обкладывает стерильными простынями. Выполняется разрез кожи по ходу артерии.
3. выделение донорской артерии
С особой деликатностью производится выделение теменной ветви ПВА из окружающих тканей до фасции, покрывающей височную мышцу, и последующим рассечением с разведением в стороны мышечных волокон до обнажения кости.
4. краниотомия (трепанация черепа)
Далее высверливается небольшое отверстие в височной кости (диаметром 8-10 мм), позволяющее завести в него медицинскую пилу. Хирург выпиливает костный лоскут диаметром 5-6 см, который временно удаляется. При этом обнажается твёрдая мозговая оболочка ( ТМО). Следующим этапом производится вскрытие ТМО с разведением её листков в стороны, что позволяет обнажить поверхность головного мозга.
5. подготовка артерии-реципиента
С этого этапа используется операционный микроскоп. Хирург находит ветвь средней мозговой артерии (СМА), имеющую максимальный диаметр, подходящую для наложения анастомоза. Наиболее оптимальным является, когда диаметр артерии составляет более 1,5мм.
6. наложение анастомоза (сшивание артерии-донора с артерией-реципиентом)
Для временного прекращения кровотока на теменную ветвь ПВА (артерию-донор) и корковую ветвь СМА (артерию-реципиент) накладываются специальные клипсы. Хирург вскрывает просвет пережатой ветви СМА накладывает анастомоз (соустье) с ПВА микронитью.
Интраоперационная фотография наложенного анастомоза ЭИКМА (рис.3)
7. подтверждение наличия кровотока по анастомозу
После наложения анастомоза, снимаются временные клипсы с ПВА и СМА и осуществляется пуск кровотока по этим артериям. При этом, необходимо удостовериться, не подтекает ли кровь через швы. Иногда это требует наложения дополнительных швов. Для подтверждения функционирования анастомоза (наличия кровотока по нему) выполняется контактная интраоперационная допплерография, либо инфракрасная видеоангиография со специальным красящим веществом, вводящимся внутривенно.
8. «закрытие” краниотомного (трепанационного) отверстия
Накладываются швы на ТМО с оставлением «окошка” для ПВА. Выпиленная при хирургическом доступе кость укладывается на прежнее место. При необходимости, костный лоскут моделируется кусачками для предотвращения сдавления и перегиба артерии-донора. Костный лоскут фиксируется костными швами, либо специальными титановыми пластинками и винтами. К месту «входа» сосуда в полость черепа устанавливается силиконовый дренаж, удаляющийся на следующие сутки после операции, необходимый для отведения раневого отделяемого, дабы оно не попадало под мозговые оболочки. Височная мышца с кожей ушиваются послойно. Поверх раны укладывается асептическая наклейка.
Видео операции наложения анастомоза между поверхностной височной и средней мозговой артерией с использованием аутовенозной вставки