ЭКО: это что за процедура? Как проходит процедура ЭКО?
Оглавление
Все большему количеству семейных пар сегодня ставится диагноз «бесплодие». Проблема распространена не только в нашей стране, но и за рубежом, и специалисты в сфере репродуктологии активно разрабатывают новые методы и технологии борьбы с ней. Одним из таких методов является ЭКО (экстракорпоральное оплодотворение).
Как можно стать родителями при бесплодии?
Еще несколько лет назад диагноз звучал как приговор. Многим парам приходилось просто смириться с ним. Причем нередко браки распадались именно из-за невозможности одного или обоих супругов иметь детей.
В 20 веке появилась методика ЭКО, беременность с которой стала возможна даже при бесплодии. Сегодня она активно развивается и совершенствуется, появляются все новые способы проведения различных манипуляций. Это повышает эффективность программ и увеличивает шансы на рождение ребенка.
Что такое ЭКО?
Наличие в названии методики слова «экстракорпоральное» подразумевает то, что оплодотворение проводится вне тела матери будущего малыша. Данная вспомогательная репродуктивная технология включает целый комплекс различных процедур, который длится около двух недель.
Эффективность программы ЭКО составляет в среднем 30-40%. Большинству пар необходимо провести несколько процедур для наступления желанной беременности. Если первый цикл ЭКО закончился неудачей, это не повод опускать руки. Напротив, репродуктолог учтет все особенности первого цикла, проанализирует каждый этап, что позволит в последующих циклах учесть риски.
Результат использования методики зависит от целого ряда факторов, в числе которых:
Как проводится экстракорпоральное оплодотворение? Основные этапы
Сразу же после обращения в клинику женщина и мужчина направляются на комплексное обследование. Оно проводится с целью выявления заболеваний и патологических состояний, которые могут являться противопоказаниями к выполнению программы ЭКО и оказать негативное влияние на наступление и течение беременности. Если такие проблемы будут обнаружены, сначала врачи выполнят необходимую терапию. Это позволит увеличить шансы на благоприятный исход программы ЭКО.
Диагностический комплекс включает:
Также пациентов могут направить на консультацию к эндокринологу, маммологу, урологу-андрологу и другим узким специалистам.
Пары, которые планируют воспользоваться экстракорпоральным оплодотворением для рождения ребенка, нуждаются в тщательной диагностике репродуктивной функции и общего состояния организма. Обследование перед ЭКО позволяет выявить проблемы со здоровьем на данном этапе и решить их. Это повышает шансы на успешное наступление и вынашивание беременности.
По итогам обследования репродуктолог определяет индивидуальную схему лечения для супругов перед проведением ЭКО.
Первый этап. Контролируемая овариальная стимуляция
Чтобы увеличить шанс на наступление беременности, женщине назначают гормональные препараты, которые способствуют созреванию одновременно нескольких фолликулов. В каждом из фолликулов созревает одна яйцеклетка. Доза вводимого препарата подбирается индивидуально, с учетом возраста женщины, ее веса и исходного состояния яичников. В процессе стимуляции
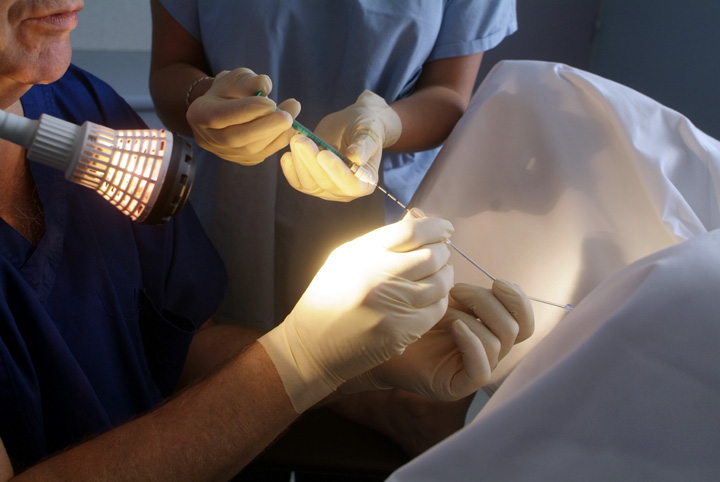
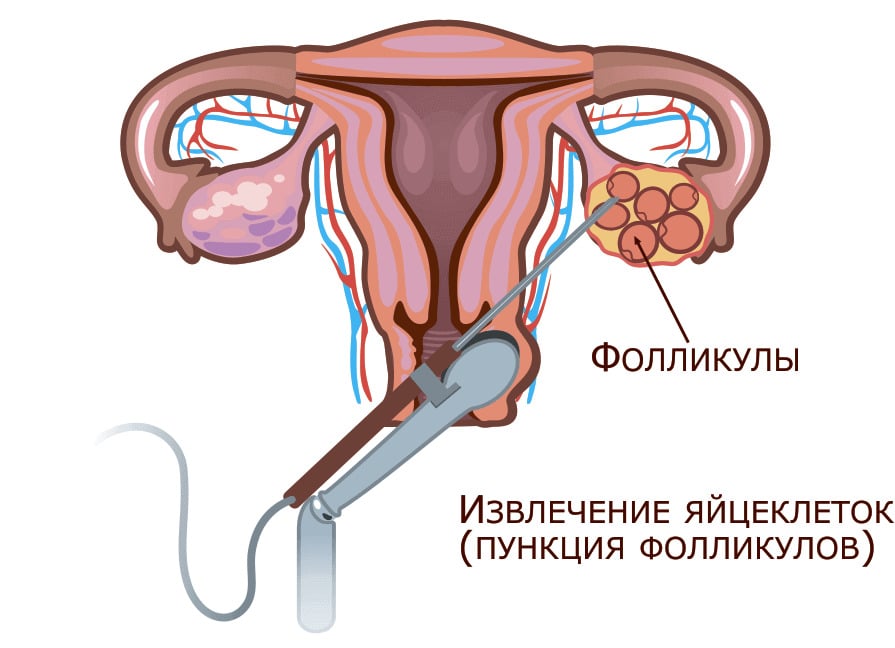
Второй этап. Пункция фолликулов
С помощью ультразвукового исследования врачи наблюдают за ростом фолликулов. В нужное время, при достижении ими оптимального размера, проводится пункция фолликулов. Операция осуществляется в гинекологическом кресле под внутривенным наркозом и не доставляет выраженного дискомфорта. Под контролем УЗИ (что сводит риски повреждения яичников или маточных труб к минимуму) при помощи длинной тонкой иглы репродуктолог прокалывает фолликулы, их содержимое поступает в специальные пробирки. Фолликулярная жидкость сразу же передается в лабораторию, где эмбриолог осуществляет поиск яйцеклеток. Процедура занимает примерно 10 минут.
Третий этап. Сдача спермы и непосредственно оплодотворение
Сперма сдается мужчиной в условиях клиники. После сбора эякулят передается в лабораторию для дальнейшей обработки, в ходе которой выделяют фракцию наиболее активных сперматозоидов. Затем осуществляется оплодотворение – соединение мужских и женских половых клеток. В разных случаях это может быть ЭКО, при котором яйцеклетки для оплодотворения помещают в специальную чашку, содержащую суспензию сперматозоидов, или ИКСИ и его разновидности (ПИКСИ, ИМСИ) – когда для оплодотворения один сперматозоид помещается внутрь яйцеклетки при помощи специальных микроинструментов.
Важно! Обо всех особенностях, различиях и возможностях процедур обязательно расскажет врач. Он же определит, существует ли необходимость в применении таких вспомогательных методик.
Четвертый этап. Подсадка эмбрионов
В настоящее время чаще всего проводят перенос эмбрионов пятого дня развития. Это обусловлено тем, что именно на этом этапе можно наиболее точно оценить потенциал эмбрионов, выбрать для переноса наиболее перспективный из них, а значит, повысить вероятность наступления беременности. В ходе переноса эмбрион помещают в мягкий, гибкий катетер, который безболезненно проникает через шейку матки. Процедура без наркоза, но при необходимости могут быть использованы местные обезболивающие препараты. Остальные качественные эмбрионы по желанию супругов могут быть заморожены.
Важно! Одновременно подсаживается не более 2 эмбрионов. Как правило, используется только один, что позволяет избежать рисков возникновения опасной и для матери, и для ребенка многоплодной беременности.
Процедура занимает около 5 минут. Еще примерно 50-60 минут женщина находится в положении лежа и после такого отдыха может пойти домой.
Важно! На этом этапе следует исключить даже незначительные физические нагрузки. Для этого врачи советуют своим работающим пациенткам оформить больничный.
Когда подтверждается беременность?
Подтвердить факт зачатия можно уже спустя 14 дней. Беременность определяется с помощью специального анализа, измеряющего содержание гормона ХГЧ в сыворотке крови спустя 10-14 дней после переноса. Этот гормон синтезируется только клетками эмбриона. Первое УЗИ рекомендовано проводить через неделю после дня сдачи анализа на ХГЧ.
Важно! В дальнейшем женщина также наблюдается специалистами. Если беременность наступила, она поддерживается препаратами, назначенными врачом. При отрицательном тесте на беременность необходимо отменить прием всех препаратов. Придет менструация, которая может отличаться от обычных менструальных выделений.
Преимущества проведения процедуры в МЕДСИ
Если вы планируете участие в программе ЭКО в Москве, хотите уточнить стоимость медицинской помощи, позвоните по Наш специалист ответит на все вопросы и запишет на прием к врачу.
Что такое экстракорпоральное оплодотворение: этапы по дням цикла
Экстракорпоральное оплодотворение (ЭКО) ― это вспомогательная репродуктивная технология (ВРТ), которую применяют при бесплодии и при некоторых наследственных болезнях. Метод используют в ситуациях, когда естественное зачатие невозможно. ЭКО ― это искусственное оплодотворение яйцеклетки в лабораторных условиях с последующим переносом эмбриона в матку. Бластоциста продолжает развиваться в естественных условиях, имплантируется в стенку матки и дальше развивается, как при естественном зачатии. В зависимости от особенностей состояния здоровья партнеров могут применяться различные варианты программ ЭКО. Подбором и реализацией конкретного протокола занимается врач-репродуктолог. Правильное проведение программы и рациональная организация каждого из этапов повышают шансы успешной реализации репродуктивной функции каждым из участников.
Как проходит подготовка к процедуре ЭКО
Если пара планирует участвовать в программе ЭКО с применением собственного генетического материала, а не донорского, желательно заблаговременно уделить внимание подготовительным мероприятиям. Шансы на успех определяются состоянием здоровья обоих партнеров. Заняться его улучшением следует за 3-4 месяца до зачатия и продолжать вплоть до момента появления нового члена семьи.
Планируя родительство, желательно уделить внимание следующим мероприятиям:
В целом, подготовка к беременности подразумевает здоровый образ жизни. Комплексный подход позволяет существенно улучшить показатели здоровья без приема каких-либо медикаментов. Однако нужно понимать, что положительные изменения в организме не происходят за один день. Перечисленные выше действия должны быть регулярными.
В случае, если на протяжении 6-12 месяцев активной половой жизни без контрацепции беременность не наступила, паре будут предложены ВРТ. Подготовленность поможет будущим родителям в достижении желаемого результата.
Какие обследования и анализы нужно сдать перед ЭКО
При обращении пары в Центр репродуктивного здоровья по поводу программы ЭКО первоначально проводится комплексное обследование обоих партнеров. Это необходимо для объективной оценки состояния здоровья мужчины и женщины, выявления и коррекции причин бесплодия, оценки шансов наступления беременности в результате ЭКО и правильной подготовки партнеров к программе.
Фертильность мужчины проверяется достаточно просто. С этой целью проводят лабораторное исследование эякулята (спермограмма). Тест отражает наличие, концентрацию и морфологические свойства половых клеток в семенной жидкости. Результаты спермограммы объективно отражают состояние мужской репродуктивной функции. Дополнительное обследование обычно назначают в случае обнаружения отклонений в составе эякулята. В целях выявления причин мужского бесплодия назначают:
Диагностика женского бесплодия начинается с гинекологического обследования, которое состоит из следующих мероприятий:
С уточняющей целью могут назначаться МРТ малого таза, аспирационная биопсия эндометрия, гистероскопия, гистеросальпингография (исследование матки и маточных труб, в т.ч. определение проходимости) и фолликулометрия.
Эндокринологическое обследование подразумевает оценку уровня гормонов щитовидной железы, гипофиза, надпочечников и половых гормонов. Расширенная диагностика, которая требуется при выявлении отклонений, включает УЗИ надпочечников, щитовидной железы и МРТ гипофиза.
Женское общеклиническое обследование более обширное (по сравнению с мужским). Это связано с повышенной нагрузкой на организм будущей матери на каждом этапе ЭКО и после наступления беременности. Женщинам назначают общеклинический и биохимический анализы крови, исследование мочи, УЗИ внутренних органов (печени, желчного пузыря, поджелудочной железы и почек), электрокардиографию, флюорографию, анализы на группу крови и резус-фактор.
В случае, если в процессе обследования выявлены любые нарушения в организме, назначаются консультации узкопрофильных специалистов и по показаниям проводится лечение. Реализацию программы ЭКО начинают после полного выздоровления или достижения устойчивой ремиссии (в случае с хроническими заболеваниями).
В каких случаях проводится ЭКО? Показания
Программы ЭКО применяют при бесплодии у одного или обоих партнеров. Такой диагноз устанавливают в случае, если устранение причины нарушений фертильности так и не привело к наступлению беременности. Сроки, через которые можно проводить ЭКО, определяются индивидуально, с учетом этиологии нарушений, возраста партнеров и других факторов.
Показаниями к ЭКО могут быть следующие состояния:
ЭКО может применяться в ситуациях, когда оба партнера физически здоровы, однако зачатие не происходит по неясным причинам. В современной репродуктологии применение ВРТ не откладывают на долго. Статистика указывает, что со временем вероятность успешной реализации программы снижается, т.к. с возрастом у женщины уменьшается численность яйцеклеток в яичниках (овариальный резерв) и могут появляться хронические заболевания.
Как проводится экстракорпоральное оплодотворение? Основные этапы
Метод ЭКО — общепринятый в мире способ лечения бесплодия, который подразумевает зачатие в лабораторных условиях. Условно процедура ЭКО проходит в 3 этапа:
Программа описана очень упрощенно, поскольку каждый их этапов может протекать с особенностями. Виды ЭКО принято называть протоколами.
Протоколы ЭКО
Программы ЭКО обязательно адаптируются под клинический случай. С учетом особенностей состояния здоровья будущей матери и необходимости проведения дополнительных манипуляций, выбирается определенный вид или протокол экстракорпорального оплодотворения. Это позволяет минимизировать нагрузку на женский организм, снизить риск осложнений, а также повысить эффективность ВРТ. На данный момент в репродуктологии применяются следующие протоколы ЭКО:
Таким образом, что входит в ЭКО, зависит от вида протокола. Разновидность программы определяется особенностями клинической ситуации.
Как проходит протокол ЭКО?
Наиболее часто используются длинный и короткий протоколы ЭКО с одинаковыми этапами. Разница в сроках, препаратах и этапах ЭКО по дням цикла. В качестве примера удобнее рассмотреть короткий вариант программы, которую реализуют следующим образом:
Вариации возможны на любом из этапов программы. Например, при сохраненной овуляции начать можно с ЭКО в естественном цикле, что значит отсутствие этапа стимуляции и серьезных вмешательств в гормональный фон женщины. С целью получения нескольких половых клеток может проводиться минимальная стимуляция. Такой подход актуален для сохранения овариального резерва. Женщинам, которые физически не могут выносить беременность, делают ЭКО с привлечением суррогатной матери. В этом случае используется генетический материал пары, но эмбрион имплантируется в матку гестационного курьера.
Поддержка лютеиновой фазы при ЭКО
Лютеиновая фаза характеризуется развитием желтого тела на месте лопнувшего доминантного фолликула. Желтое тело синтезирует гормоны, необходимые для наступления и поддержания беременности. В естественном цикле желтое тело функционирует лучше, чем в искусственном. В рамках протокола ЭКО эта фаза поддерживается медикаментозным путем. Женщине вводят соответствующие гормоны, что способствует наступлению беременности. Медикаментозная поддержка может потребоваться на протяжении всего первого триместра, а иногда и дольше.
Что делать после ЭКО? Рекомендации
ЭКО не требует от женщины радикального изменения образа жизни. Некоторые ограничения актуальны непосредственно после процедуры переноса эмбриона в полость матки и связаны с необходимостью обеспечения оптимальных условий для эмбриона. В постпроцедурный период показано пребывание в клинике на протяжении часа. В следующие 2 недели желательно воздержаться от:
Спустя 14-16 дней после имплантации эмбриона проводят лабораторную диагностику беременности. Еще через некоторое время расположение плодного яйца контролируют с помощью УЗИ.
Беременность, наступившая в результате ЭКО, мало чем отличается от естественной. Пациентка будет регулярно посещать акушера-гинеколога, проходить стандартные диагностические процедуры и принимать назначенные препараты. Желательно вести умеренно активный образ жизни, рационально питаться и заботиться о благоприятном психоэмоциональном фоне. В случае плохого самочувствия необходимо в кратчайшие сроки связаться с врачом и точно следовать его рекомендациям.
В случае неудачного исхода ЭКО у женщины начинается менструация. Характер и объем выделений может отличаться от привычных. Репродуктолог тщательно изучает клинический случай и назначает анализы, необходимые для выяснения причин неудачи. Женщина может участвовать в программе повторно (обычно минимальный интервал составляет полгода). В этом случае протокол обязательно корректируется с учетом особенностей сложившейся ситуации.
Вероятность наступления беременности после ЭКО
Шансы на наступление беременности в результате ЭКО соответствуют таковым при естественном зачатии и приравниваются к 50-70%. С учетом того, что определенный процент искусственных беременностей прерывается, эффективность метода составляет около 40%.
Результаты процедуры зависят от множества факторов (причины бесплодия, общего состояния здоровья родителей и их возраста, количества неудачных попыток, правильности подбора протокола и реализации каждого его этапа, индивидуального ответа организма женщины на медикаментозное лечение и пр.). Отрицательный исход первого протокола – не повод для отчаяния. Коррекция программы с учетом причин неудачи повышает эффективность следующих протоколов. По статистическим сведениям, больше всего успешных беременностей наступает в результате второй попытки ЭКО.
Осложнения при ЭКО
С учетом того, что такое ЭКО, необходимо осознавать наличие связанных с процедурой рисков. Они обусловлены возможным неблагоприятным влиянием медикаментов и инвазивных манипуляций. Осложнениями программы могут быть следующие состояния:
Неблагоприятными эффектами после ЭКО могут быть следующие симптомы:
При наличии таких симптомов необходимо в кратчайшие сроки обратиться к лечащему врачу. При подозрении на осложнения протокол может быть отменен.
Реализация всех этапов ЭКО не исключает проявления неблагоприятных последствий в будущем. Некоторые осложнения проявляются после имплантации эмбриона. Это могут быть:
Неблагоприятные последствия ЭКО для здоровья женщины могут проявиться спустя длительное время после реализации протокола. Есть сообщения о возрастании риска эндокринных нарушений, хронических заболеваний, аутоиммунных патологий. Однако до сих пор по данному вопросу у врачей-исследователей нет однозначного мнения. Но есть приятная новость – не выявлено возрастания онкологических рисков для женщин, подвергавшихся процедуре ЭКО.
Вероятность осложнений повышается, если допускаются грубые нарушения при проведении процедуры (игнорирование сопутствующих заболеваний, передозировка гормонами, травмы органов малого таза и пр.). В обязательном порядке должны учитываться противопоказания к ЭКО:
При некоторых состояниях в проведении процедуры ЭКО отказывают, при других — предлагают альтернативу (применение донорского материала, привлечение суррогатной матери, усыновление и пр.). При заболеваниях, которые можно вылечить, экстракорпоральное оплодотворение переносят.
Высокий уровень профессионализма репродуктологов, персональный и комплексный подход, современное оборудование и контроль состояния пациентки в процессе реализации программы позволяют снизить риски. Постоянная связь с врачом способствует раннему выявлению признаков осложнений ЭКО и своевременному проведению соответствующих мероприятий.
В Центре репродуктивного здоровья «СМ-Клиника» работают опытные репродуктологи и врачи профильных специальностей, которые трудятся для достижения главной задачи – помочь паре стать родителями. Наши специалисты применяют не только традиционные, но и передовые методы диагностики и лечения для выявления причин бесплодия и их своевременной коррекции. Обращайтесь в Центр репродуктивного здоровья «СМ-Клиника» на консультацию в удобное время!
Процедура ЭКО
Процедура ЭКО является современным, высокотехнологичным методом лечения бесплодия посредством оплодотворения яйцеклетки и получения зародыша вне тела матери. Она успешно применяется при репродуктивных проблемах, которые невозможно решить с помощью медикаментозного и хирургического лечения.
Как проходит процедура ЭКО
Процедура включает в себя семь этапов. Первый этап ЭКО – обследование. Оно обязательно для обоих партнеров. По результатам врач порекомендует протокол проведения процедуры ЭКО.
Если по данным обследования не обнаружено противопоказаний, уже с начала следующего менструального цикла женщине проводится индукция овуляции. Это необходимо для того, чтобы получить несколько яйцеклеток. В норме, при обычном менструальном цикле в яичнике созревает один фолликул с одной яйцеклеткой. Гормональная стимуляция позволит спровоцировать рост сразу нескольких фолликулов и получить запас яйцеклеток. Это нужно для страховки: во-первых, не все яйцеклетки способны к оплодотворению, а во-вторых, даже успешное оплодотворение не гарантирует нормального развития эмбриона.
Длительность созревания фолликулов будет определяться схемой стимуляции, которую рекомендовал репродуктолог для осуществления процедуры ЭКО.
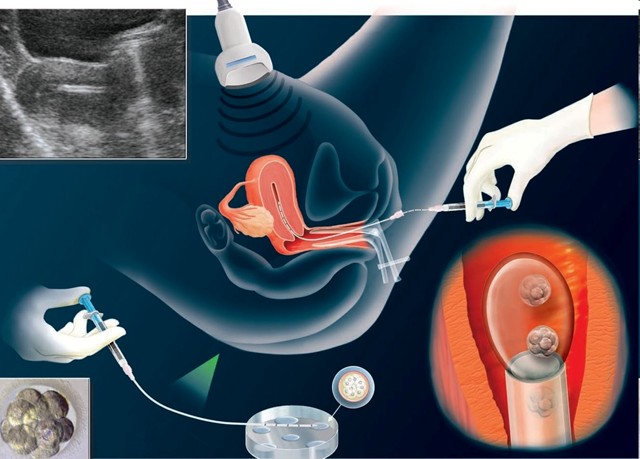
Получение яйцеклеток для ЭКО
Получение и обработка спермы
При классическом протоколе процедуры ЭКО оплодотворение производится естественным образом: ооциты и сперматозоиды смешиваются в пробирке и помещаются в питательную среду. При мужском бесплодии требуется дополнительное вмешательство — выбор сперматозоида и его инъекция в яйцеклетку (ИКСИ, ИМСИ/ИПСИ, НАСУМ). При классической процедуре ЭКО оплодотворение наступает в течение 16–18 часов, при этом образуется зигота.
Если все в порядке, то зигота начинает делиться и уже на пятые сутки достигает стадии развития под названием бластоциста. На этом этапе проводится предимплантационная генетическая диагностика (ПГД), которая позволяет определить наследственные заболевания и генетические поломки, возникшие при дроблении. Для ПГД необходима всего одна клетка, поэтому исследование не несет вреда для эмбриона.
День переноса определяется репродуктологом. В настоящее время рекомендуют осуществлять подсадку не более двух эмбрионов, чтобы избежать осложнений, связанных с многоплодной беременностью. В идеале подсаживают один. Вероятность наступления беременности после процедуры ЭКО зависит не от количества подсаженных эмбрионов, а от их качества.
После подсадки женщине назначают ряд медикаментов, которые способствуют поддержанию беременности. Через 14 дней проводится тест на беременность, а на 21-й день – УЗИ.
Процедура ЭКО в национальном центре репродукции «ЭКО-Содействие»
Наша клиника проводит процедуру по нескольким программам. Например, «Национальная программа ЭКО» предполагает оплату одной попытки. Если процедура оказалась неудачной, мы берем на себя расходы по оплате второй и третьей.
Кроме того, возможны различные протоколы процедуры ЭКО:
Помимо процедуры ЭКО, можно выбрать другие вспомогательные репродуктивные технологии: ИКСИ, ПИКСИ/ИМСИ, лазерный хетчинг эмбрионов и предимплантационную генетическую диагностику.
Подробнее о протоколах
Одним из важных этапов процедуры ЭКО является процесс получения яйцеклеток. Для этого необходимо простимулировать яичники при помощи гормональных препаратов. В зависимости от их вида, выделяют несколько методик стимуляции, которые еще называют протоколами. Наиболее актуальные из них:
Каждый из протоколов имеет свои показания, противопоказания и нюансы применения, поэтому точный ход процедуры всегда подбирается исходя из конкретного клинического случая.
Показания
Экстракорпоральное оплодотворение является одним из методов лечения бесплодия, однако его применяют далеко не во всех случаях. Некоторые заболевания репродуктивной системы можно устранить консервативными или оперативными способами, после чего женщина сможет забеременеть. Однако существует и другие патологии, которые не всегда можно устранить данными методами. В таких случаях паре назначают ЭКО.
Показаниями к процедуре являются:
Истинную причину бесплодия не всегда удается установить. С такой проблемой сталкивается каждая десятая пара. Даже после самого полного обследования специалисты не могут точно выявить факторы, которые стали препятствием на пути к беременности. Обычно в таких случаях назначается медикаментозная терапия, и если она оказывается неэффективной, то применяют экстракорпоральное оплодотворение.
Противопоказания
Процедура ЭКО, как и любая другая медицинская манипуляция, имеет определенный список противопоказаний. В него входят:
Данные противопоказания являются абсолютными. Это значит, что при наличии заболеваний из данного перечисленного списка экстракорпоральное оплодотворение не проводится вообще. Существуют также и относительные противопоказания, которые являются временными. К ним относятся доброкачественные опухоли матки, инфекционные и воспалительные заболевания репродуктивной системы, обострение хронических болезней. После их устранения врач может снова рассмотреть вопрос о проведении ЭКО.
Какие анализы необходимы от обоих партнеров
Для того чтобы выявить показания, противопоказания и определить общее состояние здоровья партнеров, назначается комплексное обследование. Женщина должна пройти следующие виды исследований:
Кроме того, необходима консультация терапевта, эндокринолога, генетика по показаниям.
Объем обследований для мужчины немного меньше. Ему необходимо выполнить спермограмму, сделать УЗИ мошонки, сдать анализ на ИППП, гепатит, ВИЧ, сифилис, проконсультироваться с андрологом.
Точный план обследования перед процедурой ЭКО может изменяться в зависимости от анамнеза, жалоб и индивидуальных особенностей конкретной пары.
Безопасность матери и ребенка в период проведения процедуры и во время беременности
Первая беременность после экстракорпорального оплодотворения была зарегистрирована в 1977 году. Начиная с этого времени, процедура ЭКО активно изучалась, в том числе и в вопросах безопасности. Многочисленные исследования не выявили серьезных рисков ни для матери, ни для будущего ребенка. Дети, рожденные посредством вспомогательных репродуктивных технологий никак не отличаются от сверстников ни в плане физического, ни в плане умственного развития.