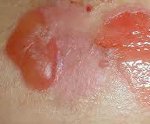
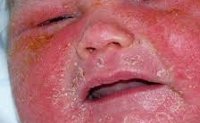
Эксфолиативный дерматит
Эксфолиативный дерматит (болезнь Риттера) – опасное заболевание бактериальной природы, требующее, как правило, лечения в условиях стационара.
Причины эксфолиативного дерматита
Возникновение эксфолиативного дерматита обусловлено действием экзотоксинов золотистого стафилококка (Staphylococcus aureus), вызывающих выраженное воспаление кожи, ее расслоение и отслойку. У взрослых заболевания может развиться в случае наличия тяжелых соматических заболеваний (почечная недостаточность), наличия иммунодефицита.
У детей дерматит Риттера, возникает в основном на первом году жизни из-за незрелости иммунной системы (не вырабатываются антистафилококковые антитела) и более медленного расщепления и выведения из организма патогенных экзотоксинов.
Симптомы эксфолиативного дерматита
Эксфолиативный дерматит имеет несколько стадий развития болезни, и характерные им признаки, но помимо стадий можно выделить общую клиническую картину:
Симптомы эксфолиативного дерматита по стадиям:
К осложнениям эксфолиативного дерматита относят развитие бактериального отита, пневмонии, флегмоны, пиелонефрита. В тяжелых случаях возможен летальный исход.
Признаки проявления эксфолиативного дерматита у взрослых и детей вы можете посмотреть в разделе фото.
Если течение заболевания имеет легкую степень, (маленькая площадь поражения, отсутствие папул), выздоровление наступает через две недели.
Лечение эксфолиативного дерматита
При появлении симптомов характерных для дерматита Риттера, следует незамедлительно обратиться к специалисту (дерматолог или инфекционист), для подтверждения или исключения диагноза. Врач без труда диагностирует данное заболевание, но проведение исследований необходимо для исключения заболеваний, которые имеют схожие признаки –синдром Лайелла, болезнь Кавасаки, токсический шок.
Для подтверждения диагноза можно провести бактериологчиеское исследование – выполнить мазок или посев из областей первичного очага инфекции (пупочная ранка, полость носа или ротоглотки и др.)
Лечение эксфолиативного дерматита проводится в условиях круглосуточного стационара. Используются антибактериальные препараты с учетом чувствительности флоры, а также проводится корригирующая терапия, для поддержания работы других органов. Для местного использования применяют мази с антибиотиками и растворы с антисептиками.
Лечение эксфолиативного дерматита народными средствами
Несмотря на богатый опыт народной медицины, и огромный багаж рецептов на основе применения натуральных компонентов, лечение эксфолиативного дерматита народными средствами недопустимо.
Используя народные средства, вы можете потерять время, болезнь будет прогрессировать, что может вызвать необратимые процессы в организме. Кроме того, используя сомнительные и зачастую неэффективные средства, вы можете усугубить ситуацию и навредить.
Эксфолиативный (листовидный) дерматит новорожденных Риттера
По своей сути это заболевание является эпидемической пузырчаткой новорожденных, ее тяжелой формой. Но, по мнению некоторых ученых, эксфолиативный дерматит является отдельной формой.
Что провоцирует / Причины Эксфолиативного (листовидного) дерматита новорожденных Риттера:
Чаще вызывается золотистым стафилококком, но может возникать и в результате смешанного воздействия стафилококков и стрептококков.
Патогенез (что происходит?) во время Эксфолиативного (листовидного) дерматита новорожденных Риттера:
Такой же, как и при эпидемической пузырчатке новорожденных.
Симптомы Эксфолиативного (листовидного) дерматита новорожденных Риттера:
Первая стадия характеризуется разлитым покраснением кожи, возникновением отечности и пузырей. Она называется эритематозной стадией.
Вторая стадия носит название эксфолиативной. На этой стадии в эпидермисе и под ним образуется экссудат (жидкое отделяемое), который приводит к шелушению и отслаиванию участков кожи, т. е. наблюдается симптом Никольского. Вторая стадия является очень тяжелым периодом заболевания, так как образуются эрозии, которые склонны к росту и слиянию между собой, и поэтому внешне больной ребенок напоминает ожогового больного II степени. В этот период наблюдается и тяжелая общая симптоматика: высокая температура, расстройства со стороны желудочно-кишечного тракта в виде рвоты и поноса, плохие показатели крови, похудание.
В третью стадию, которая называется регенеративной, все острые явления уменьшаются, т. е. постепенно исчезает покраснение и отечность кожи и эрозивные поверхности эпите-лизируются и заживают.
Чем старше ребенок, тем доброкачественнее протекает болезнь.
Диагностика Эксфолиативного (листовидного) дерматита новорожденных Риттера:
Диагноз особых трудностей не вызывает. Показателен симптом Никольского. Дифференцируются с ожогами, буллезным эпидермолиозом, пузырчаткой раннего врожденного сифилиса, десквамативной эритродермией Лейнера и врожденной ихтиозиформной эритродермией.
Лечение Эксфолиативного (листовидного) дерматита новорожденных Риттера:
Достаточно трудное и состоит из соблюдения тщательной гигиены, профилактики охлаждения и рационального питания больного ребенка. Наружно применяют 5%-ные колимициновую, гелиомициновую, дибиомициновую, 0,5- 1-3%-ную эритромициновую или 5%-ную полимиксиновую мази в виде этапного лечения. Используют мази и кремы, содержащие кортикостероиды вместе с антибиотиками. Это «Локакортен», «Оксикорт», «Геокортон», «Дермазолон». В качестве общего лечения назначаются антибиотики и сульфаниламиды с обязательным определением чувствительности к ним микрофлоры и переносимости ребенком. Обязательны витамины группы В и С, в особо тяжелых случаях применяют гормоны. В случаях септического состояния внутривенно вводятся низкомолекулярные декстраны, нативная плазма, свежая кровь, контрикал и пломба.
Является достаточно серьезным и зависит от силы процесса, его распространенности и сопротивляемости организма.
Профилактика Эксфолиативного (листовидного) дерматита новорожденных Риттера:
Такая же, как и при эпидемической пузырчатке новорожденных.
К каким докторам следует обращаться если у Вас Эксфолиативный (листовидный) дерматит новорожденных Риттера:
Что такое эксфолиативный кератолиз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Похлебкиной А. А., педиатра со стажем в 5 лет.
Определение болезни. Причины заболевания
Эксфолиативный кератолиз — это очаговое симметричное шелушение кожи на ладонях, поверхности пальцев и, реже, на подошвах. Заболевание характеризуется сухостью кожи и поверхностными пузырями, заполненных воздухом.
Также эксфолиативный кератолиз называют рецидивирующей фокальной ладонной десквамацией, сухим пластинчатым дисгидрозом и рецидивирующей ладонной десквамацией.
Причины эксфолиативного кератолиза
Предполагалось, что экфолиативный кератолиз может быть вызван грибковым поражением, но в дальнейших исследованиях эта гипотеза не подтвердилась.
Возможные провоцирующие факторы эксфолиативного кератолиза:
Симптомы эксфолиативного кератолиза
После вскрытия пузырей остаются широкие сетчатые, круглые или овальные очаги. Они шелушатся, распространяются по периферии и образуют большие округлые участки, напоминающие кружева.
Высыпания всегда симметричные. Иногда на кончиках пальцев образуются глубокие трещины, кожа становится жёсткой и немеет — в таком случае для полного заживления потребуется 1—3 недели. Эксфолиативный кератолиз может повториться через несколько недель после того, как на месте отшелушивания образовалась новая кожа.
Патогенез эксфолиативного кератолиза
Эпидермис — верхний наружный слой кожи, состоящий из кератиноцитов. Эти клетки содержат белок кератин, необходимый для прочности и эластичности кожи. Когда кератин разрушается, прочность кожи снижается, из-за чего она начинает шелушиться.
Точный механизм развития эксфолиативного кератолиза неизвестен. Прояснить возможные генетические или приобретённые причины заболевания помогут дальнейшие исследования десквамационных ферментов и ингибиторов — веществ, подавляющих или задерживающих течение ферментативных процессов. К таким веществам относятся ингибитор секреторной лейкоцитарной протеазы (SLPI), альфа-2 макроглобулин-1 (A2ML1), сульфат холестерина и ион цинка.
Классификация и стадии развития эксфолиативного кератолиза
По МКБ-10 (Международной классификации болезней) дерматологи часто кодируют эксфолиативный кератолиз как L26, относя заболевание к «другим эксфолиативным состояниям».
Классификации и стадийности эксфолиативный кератолиз не имеет. Заболевание иногда может приобретать хроническое течение с периодами ремиссии и обострения.
Осложнения эксфолиативного кератолиза
Эксфолиативный кератолиз не вызывает системных проявлений или осложнений. При заболевании может повреждаться кожа, в результате чего присоединяется бактериальная инфекция. Её признак — красные пятна, которые превращаются в гнойнички и пузырьки. Пузырьки безболезненные и легко вскрываются, образуются желтоватые чешуйки, так называемые «медовые корочки». При этом может возникать зуд.
Диагностика эксфолиативного кератолиза
Эксфолиативный кератолиз, вероятно, распространён, но часто протекает бессимптомно, поэтому врачи его наблюдают редко.
При осмотре отмечаются симметричные округлые участки шелушения на ладонях и, реже, на стопах. При этом воспаление на коже отсутствует.
Обычно дополнительное диагностическое тестирование не требуется. Однако в более сложных случаях, при подозрении на грибковое поражение, может потребоваться исследование с гидроксидом калия (KOH).
Биопсия кожи при кератолизе показывает расщепление и частично разрушенные корнеодесмосомы в роговом слое.
Дифференциальную диагностику проводят со следующими заболеваниями:
Лечение эксфолиативного кератолиза
Причин возникновения эксфолиативного кератолиза может быть несколько, и не всегда они очевидны. Поэтому лечение болезни направлено на устранение симптомов и усугубляющих факторов. Это достигается защитой рук от физических или химических раздражителей ношением перчаток, когда это возможно.
Приём наружных гормональных препаратов (стероидов) не требуется, так как воспаление отсутствует.
PUVA-терапия заключается в приёме пациентом фотоактивного материала псоралена с последующим воздействием на кожу UVA лучей. Данных, подтверждающих пользу фототерапии при эксфолиативном кератолизе, на сегодняшний день недостаточно.
Прогноз. Профилактика
Прогноз благоприятный. Обычно симптомы эксфолиативного кератолиза проходят самостоятельно или после прекращения контакта с провоцирующим фактором. Спустя несколько недель или месяцев формируется здоровая кожа. Однако через несколько недель может возникнуть рецидив.
Роль продуктов питания в развитии эксфолиативного кератолиза не доказана, поэтому соблюдать диету не нужно.
Эксфолиативный дерматит Риттера — это тяжелое инфекционное поражение кожи новорожденных, представляющее собой злокачественный вариант пузырчатки. Характеризуется покраснением кожи с образованием вялых пузырей, трансформирующихся в эрозии. Начинаясь в области рта, процесс распространяется на весь кожный покров и сопровождается выраженным нарушением общего состояния ребенка. Диагноз эксфолиативного дерматита Риттера устанавливается на основании типичной клиники при исключении других дерматологических заболеваний со схожими проявлениями. Лечение заключается в антибиотикотерапии, введении парентеральных растворов и средств, повышающих антистафилококковый иммунитет, обработке пораженных участков кожи.
МКБ-10
Общие сведения
Причины
В большинстве случаев эксфолиативный дерматит Риттера обусловлен инфицированием кожи новорожденного золотистым стафилококком. Отдельные авторы указывают на выявление у заболевших детей смешанной стафилококковой и стрептококковой инфекции. Заражение новорожденного может происходить от матери или медицинского персонала. Развитию заболевания способствуют незрелость барьерной функций кожи и иммунных механизмов у детей первого месяца жизни. В дерматологии случаи эксфолиативного дерматита Риттера встречались и у детей более старшего возраста, получающих иммуносупрессивную терапию.
Симптомы
Подобно эпидемической пузырчатке новорожденных, эксфолиативный дерматит Риттера обычно развивается на 1-2-й недели жизни ребенка. Типично начало заболевания с интенсивного покраснения и пластинчатого шелушения кожи вокруг рта и в области пупка. В течении эксфолиативного дерматита Риттера выделяют три стадии: эритематозную, эксфолиативную, регенеративную.
Легкие формы эксфолиативного дерматита Риттера характеризуются стертым течением без ярко выраженной стадийности кожных поражений. Уже через 2 недели наблюдается стихание воспалительных явлений и окончание заболевания, сопровождающееся обильным пластинчатым шелушением. Подобные варианты течения эксфолиативного дерматита Риттера встречаются, как правило, у детей более старшего возраста.
Осложнения
Течение эксфолиативного дерматита Риттера становится крайне тяжелым при присоединении септических осложнений: пневмонии, менингита, отита, пиелонефрита, острого энтероколита, флегмоны и пр. В таких случаях возможен летальный исход заболевания.
Диагностика
Эксфолиативный дерматит Риттера диагностирую на основании быстро развивающейся и типичной клиники, младенческого возраста пациентов, данных бакпосева отделяемого пузырей и эрозий. Для исключения раннего врожденного сифилиса производят ПЦР-диагностику и RPR-тест. Дифференциальный диагноз проводят с:
Лечение эксфолиативного дерматита Риттера
Лечение новорожденных с дерматитом Риттера проводится в кювезе. Показано парентеральное введение антибиотиков цефалоспоринового ряда (цефалоридин, цефазолин и др.), антистафилококковой плазмы и антистафилококкового гамма-глобулина. С целью детоксикации и предупреждения обезвоживания осуществляется инфузионная терапия декстраном или комплексными солевыми растворами. Для предупреждения развития дисбактериоза на фоне проводимой антибиотикотерапии назначаются пробиотики.
Здоровые участки кожи обрабатывают салициловым спиртом или фукорцином. Пузыри вскрывают. На пораженные участки наносят аэрозоли или мази с антибиотиками, нафталановый линимент, цинковое масло, присыпки с ксероформом. Требуется ежедневная смена белья и ванны с перманганатом калия.
Профилактика
Эксфолиативный дерматит Риттера является инфекционным заболеванием. Для профилактики его распространения пациентов помещают в отдельные боксы, обследуют матерей и персонал, производят обязательное кварцевание палат и другие карантинные мероприятия.
Современное состояние проблемы эксфолиативного дерматита

В статье приводятся данные об эксфолиативном дерматите, характеризующемся диффузной эритемой и шелушением кожи, поражающими более 90% общей поверхности тела. Наиболее частыми предшествующими эксфолиативному дерматиту заболеваниями являются псориаз, атопич
The article presents data on exfoliative dermatitis, characterized by diffuse erythema and skin peeling, affecting more than 90% of the total body surface. The most common diseases, previous to exfoliative dermatitis, are psoriasis, atopic dermatitis and other spongiotic dermatitis, drug hypersensitivity reaction (drug toxicodermia) and cutaneous T-cell lymphoma. The treatment is directed at the primary disease, symptomatic relief and prevention of potential systemic complications.
Эксфолиативный дерматит — это диффузная эритема и шелушение кожи, поражающие более 90% общей поверхности тела [1, 2]. Частота встречаемости эксфолиативного дерматита варьирует от 0,9 до 71,0 на 100 000 пациентов. Мужчины болеют значительно чаще женщин в соотношении от 2:1 до 4:1. Средний возраст начала заболевания составляет от 41 до 61 года с учетом того факта, что в большинство исследований не включены случаи заболевания у детей. Эксфолиативный дерматит может возникать на фоне многих кожных и системных заболеваний. В половине случаев эксфолиативного дерматита у пациентов выявляются предшествующие кожные заболевания. По данным ряда авторов, наличие предшествующего кожного заболевания является провоцирующим фактором в 52% всех случаев эксфолиативного дерматита. Наиболее часто эксфолиативный дерматит возникает на фоне псориаза (23%), спонгиотических дерматитов (20%), лекарственной гиперчувствительности (15%), кожной Т-клеточной лимфомы или синдрома Сезари (5%). Идиопатический эксфолиативный дерматит, когда причину установить не удается, встречается в 20% случаев. Реже эксфолиативный дерматит возникает на фоне иммунобуллезных заболеваний, красного волосяного лишая, системных заболеваний соединительной ткани, дерматофитии [3–7]. У маленьких детей и новорожденных эксфолиативный дерматит следует дифференцировать с такими дерматозами, как псориаз, атопический и себорейный дерматиты, действием лекарств и синдромом стафилококковой обожженной кожи, следует исключить врожденные состояния, в том числе буллезную и небуллезную формы врожденной ихтиозиформной эритродермии, синдром Нетертона, а также иммунодефицитные состояния.
При эксфолиативном дерматите кожа эритематозная и повсеместно утолщена. Поражение с островками нормальной кожи указывает на красный волосяной лишай, выпадение волос — на Т-клеточную лимфому, заболевания ногтей могут быть типичными для экземы или псориаза. Практически всегда присутствует генерализованная лимфаденопатия. Так как Т- и В-лимфоциты сильно активированы, гистологическая дифференцировка реактивных лимфоузлов и лимфомы может быть затруднена. Эритродермия может протекать в тяжелой форме с повышением температуры, болями в суставах, выраженным недомоганием, потерей белка, жидкости и массы тела вплоть до кахексии [8].
В патогенезе эксфолиативного дерматита молекулы адгезии и их лиганды играют существенную роль в эндотелиально-лейкоцитарных взаимодействиях, которые влияют на связывание, переселение и инфильтрацию лимфоцитами и мононуклеарными клетками при воспалении, травме или иммунологической стимуляции. Рост экспрессии молекул адгезии (VCAM-1 (васкулярные молекулы межклеточной адгезии 1), ICAM-1 (молекулы межклеточной адгезии, присутствующие в низких концентрациях на мембранах лейкоцитов и эндотелиальных клетках), Е-селектина и Р-селектина) у пациентов с эксфолиативным дерматитом стимулирует кожное воспаление, которое может привести к эпидермальной пролиферации и повышенной продукции медиаторов воспаления. Сложные взаимодействия цитокинов и молекул клеточной адгезии, такие как интерлейкин-1 (ИЛ-1), ИЛ-2 и ИЛ-8; межклеточная адгезия молекулы ICAM-1 и фактора некроза опухоли (ФНО), приводят к значимо повышенной эпидермальной пролиферации. Количество герминативных клеток увеличивается, а время прохождения через кератиноциты эпидермиса уменьшается, вызывая потерю клеточного материала с поверхности. Ряд авторов обратили внимание на то, что дермальный инфильтрат у больных синдромом Сезари при иммуногистохимическом исследовании проявляется в основном цитокиновым профилем Т-хелперов 2-го типа (Th2), в отличие от цитокинового профиля Т-хелперов 1-го типа (Тh1) при доброкачественной реактивной эритродермии с другими патомеханизмами и этиологическими факторами [9].
Эритродермия может возникать спонтанно или развиться в течение нескольких месяцев. Быстрое наступление эксфолиативного дерматита в качестве более вероятной причины может быть диагностировано в пользу приема лекарственных препаратов. Клинически у пациентов появляется генерализованная эритема, часто с шелушением. Признаки включают озноб, в том числе из-за терморегуляторной дисфункции. Часто наблюдается отек, особенно в нижних конечностях. При осмотре может отмечаться тахикардия, возможны нарушения ритма сердца, иногда диспепсия, зуд. Диффузная алопеция, кератодермия, дистрофия ногтей и потеря веса являются более распространенными при хроническом состоянии. Пожилые пациенты часто гемодинамически нестабильны и подвержены высокому риску сердечной недостаточности, дыхательной недостаточности, повышенной проницаемости капилляров, почечных дисрегуляций и отрицательному азотистому балансу [10].
Лекарственно-индуцированные случаи эксфолиативного дерматита могут быть представлены сенсибилизацией к неомицину, этилендиамину. Как правило, эксфолиативный дерматит может возникать после приема таких препаратов, как фенитоин, пенициллины, изониазид, триметоприм, сульфаниламиды, противомалярийные препараты, тиазидные диуретики, золото, Аминазин, цианамид, нифедипин, роксатидин, эсциталопрам, иматиниб, аллопуринол. Ряд авторов отмечают случаи эксфолиативной эритродермии после применения некоторых нестероидных противовоспалительных препаратов, таких как сулиндак, меклофенамат натрия, фенилбутазон, бета-блокаторы, глазные капли (тимолола малеат), мазь Гиперикум (экстракт зверобоя). Терапия с использованием рекомбинантных цитокинов также может привести к развитию эксфолиативной эритродермии. Клиническая симптоматика эксфолиативного дерматита, связанная с лекарственными препаратами, как правило, имеет быстрое начало и относительно быстрое разрешение в течение 2-6 недель, в отличие от более длительного курса идиопатической эритродермии и лимфомы кожи [11].
Клинические признаки, относящиеся к эксфолиативному дерматиту различной этиологии, могут включать:
Псориатическая эритродермия возникает остро с появлением эритемы на участках кожи, не покрытых псориатическими очагами, затем распространяется на весь кожный покров, включая и кожу лица. У пациентов на фоне эритемы очень быстро появляется обильное шелушение, псориатические папулы становятся неразличимыми. Может наблюдаться сильное выпадение волос, ногтевые пластинки утолщаются и легко отходят от поверхности ногтевого ложа. Кожный процесс сопровождается длительным повышением температуры. Через несколько недель (иногда месяцев) эритродермия, как правило, проходит, и восстанавливается клиническая картина псориаза. Наиболее частой причиной развития вторичной эритродермии является нерациональное, слишком энергичное лечение псориаза в остром периоде. Гистопатологические изменения характеризуются явлениями акантоза, выражающегося в резком удлинении межсосочковых эпителиальных отростков, и паракератозом. Зернистый слой полностью отсутствует. В остром периоде болезни в шиповатом слое нередки разлитой межклеточный отек и скопления лейкоцитов в форме микроабсцессов. В дерме наблюдаются отек и резкое удлинение сосочков, поднимающихся почти до самого паракератозно измененного рогового слоя и отделяющихся от него лишь двумя-тремя рядами клеток шиповатого слоя. Капилляры сосочков и сосуды подсосочкового слоя резко расширены. Вокруг них визуализируется значительная, преимущественно лимфоцитарная, инфильтрация, усиливающаяся по мере перехода процесса в стационарное состояние [12, 13].
При постановке диагноза эксфолиативного дерматита собирают анамнез о предшествующих кожных заболеваниях, таких как псориаз или атопический дерматит. У пациентов с эксфолиативным дерматитом должно быть проведено тщательное обследование и выявление триггеров для исключения инфекции, аллергии, контактной гиперчувствительности. Выполняют биопсию для уточнения диагноза и исключения лимфомы, биопсию легче провести на коже, чем в лимфоузлах. По показаниям проводят ультразвуковое исследование и биопсию лимфоузлов. Собирают подробный личный и семейный анамнез (атопия, псориаз, красный плоский лишай) и подробную информацию о приеме всех лекарств (следует выяснить, принимает ли пациент аллопуринол, антидиабетические и противосудорожные препараты). Важна оценка питания, особенно при хронической эритродермической картине, так как многие пациенты имеют низкий альбумин и отрицательный азотистый баланс. У пациентов с эксфолиативным дерматитом проводят общий анализ крови с формулой, биохимический анализ крови. При подозрении на лимфому проводят исследование на клетки Сезари; > 20% активированных Т-лимфоцитов [14].
При эксфолиативном дерматите требуется стационарное лечение, постельный режим и постоянная температура воздуха в помещении (22-24 °C). Пациенты с эксфолиативным дерматитом нуждаются в тщательном мониторинге за функциями организма, достаточном введении белка и жидкостей, преимущественно внутривенном, контроле баланса электролитов. Первоначально проводится простая наружная терапия кортикостероидами IV класса без консервантов и ароматизаторов. Рекомендуется обильное применение увлажняющих препаратов с мочевиной и масляных ванн. Часто помогает короткий ударный курс системных кортикостероидов, однако он не показан при псориазе, ввиду риска развития эффекта отмены препарата или эффекта «рикошета». Следует воздерживаться от продолжительной стероидной терапии. Как можно быстрее рекомендуется назначение специфической терапии в зависимости от заболевания. Также важна оценка и лечение сопутствующих заболеваний, особенно сердечно-сосудистой системы и почек. При псориазе и кожной Т-клеточной лимфоме рекомендуется фотохимиотерапия и в некоторых случаях метотрексат. Если у пациента с эксфолиативной эритродермией наблюдается базовый патогенез псориаза, может быть инициирована терапия с пероральными ретиноидами, циклоспорином или агентом анти-ФНО в зависимости от сопутствующих заболеваний пациента. В случае, если основой эритродермии является атопический дерматит, лечение топическими стероидами может быть достаточно, при торпидности процесса могут быть рекомендованы системные стероиды и щадящие средства. У пациентов с эксфолиативным дерматитом должны тщательно контролироваться жидкости и электролитный баланс. Следует компенсировать любой дефицит в питании, особенно белка [15].
Профилактике эксфолиативного дерматита способствует отмена приема лекарственных препаратов, которые изначально могли провоцировать это заболевание. Пациент должен тщательно регистрировать все возникающие у него аллергические реакции, в том числе от лекарственных препаратов, потенциально способных к перекрестным реакциям. Отказ от использования системных кортикостероидов у пациентов с псориазом будет способствовать профилактике эффекта отмены.
Таким образом, каждый случай эксфолиативного дерматита должен быть адекватно оценен, а целью терапии должен быть не только контроль обострения заболевания, но и контроль достижения прочной ремиссии с улучшением качества жизни пациентов.
Литература
Л. А. Юсупова, доктор медицинских наук, профессор
ГБОУ ДПО КГМА Минздрава России, Казань
Современное состояние проблемы эксфолиативного дерматита/ Л. А. Юсупова
Для цитирования: Лечащий врач № 11/2019; Номера страниц в выпуске: 6-8
Теги: кожа, воспаление, эритема, шелушение