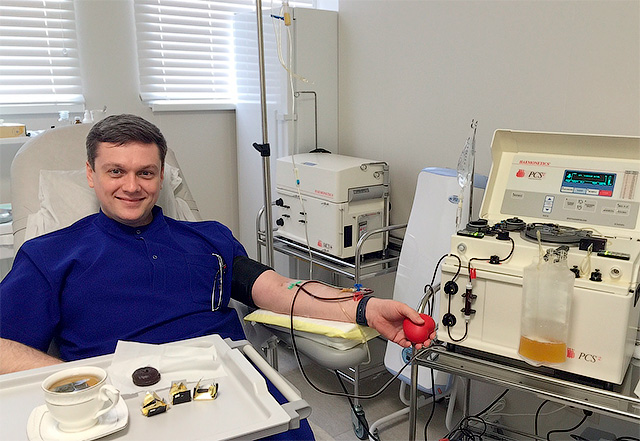
Эксфузия крови что это
Обменное переливание крови выполняют через две вены (обычно на локтевом сгибе или любую доступную) больного: через одну вену кровь реципиента эксфузируется, а через другую параллельно вливается донорская кровь со скоростью 50—100 мл/мин. Число кровопусканий и темп эксфузии устанавливаются индивидуально для каждого конкретного больного, в зависимости от исходного состояния больного и уровня АД во время операции.
Процедуру ОПК нельзя рассматривать только как простое замещение «плохой» крови некоторым объемом «хорошей». При ОПК сочетаются как минимум два эффекта — заместительный и дезинтоксикационный. ОПК уменьшает степень интоксикации, способствует нормализации гемостаза, микроциркуляции, улучшает иммунологический статус реципиента.
При обменном переливании крови из кровотока удаляются крупномолекулярные соединения, такие как гемоглобин и миоглобин. Для достижения дезинтоксикационного эффекта, как правило, достаточно переливания 2—3 л донорской крови, т. е. замещения до 1/3 ОЦК. В ряде случаев вместо обменного переливания в последние годы используют адекватные методы селективного гемафереза.
Цельная консервированная аутокровь
В связи с постоянным уменьшением числа донорских кадров, а также с увеличением количества инфицированных доноров Службе крови все труднее удовлетворять в полной мере запросы клиник в компонентах и препарах донорской крови. В особенности это касается больных с редкими группами крови и изосенсибилизированных реципиентов.
Переливая собственную кровь больного (аутокровь), можно во многом разрешить проблему компенсации операционной кровопотери, исключить опасность гемотрансфузионных реакций и осложнений, перенос инфекционных заболеваний, таких как гепатит, сифилис, СПИД и др., сопутсвующих гемотрансфузиям компонентов донорской крови.
Аутогемотрансфузия — значительно более безопасный метод, чем переливание донорской крови или ее компонентов. Этот простой метод позволяет сократить объемы использования донорской крови, а при ряде операций и обходиться без них.
Аутокровь консервированная. Предоперационная заготовка крови — аутокрови больного (техническое исполнение) практически ничем не отличается от заготовки ее у донора крови. Основная особенность — забор крови у больного необходимо осуществлять с учетом заболеваний пациента, возможных осложнений, которые может справоцировать процедура.
В случае предоперационной заготовки крови у больного однократно либо в течение нескольких недель до хирургического вмешательства эксфузируют кровь, разделяют на компоненты, хранят и затем используют во время операции или в ближайшем послеоперационном периоде.
Последняя кроводача берется не менее чем за 3—4 дня до оперативного вмешательства.
Если до операции достаточно времени (2—3 недели), то заготовку аугокомпонентов (или аутокрови) можно осуществлять «методом эксфузии-аутогемотрансфузии» или «ступенчатым методом». Забранная консервированная кровь или ее соответствующий компонент через 5—7 дней возвращается больному и забирается новая порция крови, превосходящая первую на одну дозу. Этот метод позволяет заготовить достаточный объем аутоплазмы, аутоэритроцитов, а в некоторых случаях (за 3—5 дней до операции) и аутотромбоконцентрат.
Аутокровь консервированная, фильтрованная. Если появляется необходимость трансфузии крови или аутоэритроцитной массы в сроки, превышающие 2—3 дня после заготовки, рекомендуется профильтровать кровь через лейкофильтры.
Метод аутотрансфузий целесообразно применять во всех случаях, когда показана трансфузия компонентов крови для возмещения кровопотери и отсутствуют противопоказания для эксфузии крови у данного больного.
Наиболее часто метод аутогемотрансфузии применяют:
• при отсутствии крови, эритроцитной массы массы необходимой групповой принадлежности или при наличии редкой группы крови у больного;
• при невозможности подбора совместимой гемотрансфузионной среды;
• при проведении хирургических операций с гемодилюцией;
• при наличии в анамнезе больного посттрансфузионных реакций и осложнений;
• при наличии у больного противопоказаний к трансфузиям гомологичной крови (нарушения функции печени, почек и др.).
Эксфузия крови что это
В терапии истинной полицитемии (ИП) находят применение:
• кровопускания и эритроцитаферез;
• химиотерапевтические средства и радиоактивный фосфор;
• ИФН-а;
• анагрелид;
• комбинация средств циторедуктивной терапии с кровопусканиями;
• трансплантация костного мозга.
Последовательный анализ возможностей любого из указанных методов лечения — необходимое условие выбора индивидуальной терапии, поскольку на данное время единого, научно обоснованного метода лечения истинной полицитемии нет. Эрадикация полицитемического клона достигается только с помощью аллогенной трансплантации костного мозга, возможность проведения которой при истинной полицитемии невелика из-за пожилого возраста многих больных и наличия у большинства из них сопутствующих заболеваний.
Воздержание от активной терапии при истинной полицитемии неправомочно вследствие высокой частоты сосудистых осложнений у нелеченых больных и их низкой выживаемости. Это допустимо только на самой ранней, бессимптомной стадии заболевания, у лиц молодого возраста с небольшими изменениями анализов периферической крови. Профилактический прием аспирина в дозе 50—100 мг в день может быть альтернативой более активной терапии.
Кровопускания не устраняют кожный зуд, эритромелалгию, осложнений язвами желудка и двенадцатиперстной кишки, уратовым диатезом, которые являются показанием к назначению циторедуктивной терапии.
Задачей терапии кровопусканиями является нормализация показателя гематокрита (Ht) и количества гемоглобина (Hb) соответственно до 45 % и 140— 150 г/л. Именно при этих показателях нормализуется повышенная вязкость крови и снижается риск церебрального инсульта. Для больных, страдающих ишемией мозга, более адекватным считается снижение Ht до 42 %. Число кровопусканий, требующихся для выполнения этой задачи, у различных больных широко колеблется, что определяется тяжестью заболевания и степенью напряженности эритропоэза. По завершении лечения назначают контрольный анализ крови с частотой 1 раз в 4— 6 нед (программа PVSG). Снова осуществляют кровопускания при увеличении показателей Ht и Hb с целью их нормализации. Если Ht удерживается в норме, больному назначают очередной осмотр через 2 мес, и так постоянно.
Возникающий под влиянием эксфузионной терапии дефицит железа обычно хорошо переносится и не подлежит заместительной терапии препаратами железа, поскольку она укорачивает продолжительность достигаемой ремиссии. В случаях его плохой переносимости, более характерной для женщин пожилого возраста, показан перевод больных на циторедуктивную терапию с возмещением дефицита железа.
Общая оценка возможностей эксфузионной терапии дана в исследованиях PVSG: исчезают геморрагические осложнения, но сохраняется повышенный риск тромботических осложнений (29,2 %), особенно в первые три года лечения; частота развития острого лейкоза незначительная (1,5 %), медиана выживаемости самая высокая.
Высокая частота тромбозов сосудов у леченных одними кровопусканиями требует объяснения. Авторы пользовались дезагрегантной терапией в период проведения кровопусканий, поэтому вряд ли в этом были повинны сами кровопускания, хотя они, несомненно, обладают тромбогенным действием, в чем нам пришлось неоднократно убедиться на собственном опыте (до кровопусканий тромбозов не было, в процессе их проведения они появлялись). Когда кровопускания предваряются введением реополиглюкина, гепарина и приемом аспирина в малых дозах, угроза осложнения тромбозами сосудов, во всяком случае в процессе лечения, исчезает.
Реальной причиной осложнений тромбозами сосудов у леченных кровопусканиями является частое развитие или прогрессирование тромбоцитоза, а возможно, и недостаточное снижение показателя гематокрита (до 52 %), по первоначальному протоколу PVSG. В дальнейшем больные, ответившие на терапию кровопусканиями развитием тромбоцитоза, переводились на другие методы лечения, а показатель гематокрита снижался до 45 %. Это привело к снижению частоты тромботических осложнений.
Низкая частота развития острого лейкоза у леченных одними кровопусканиями в исследовании PVSG может быть частично объяснена отбором на эксфузионную терапию преимущественно легких больных, исключением из протокола больных с постэксфузионным тромбоцитозом и другими миелопролиферативными тенденциями. Перерасчет частоты острого лейкоза с учетом указанных выше факторов показывает не 1,5, а 3,7 %.
У леченных одними кровопусканиями отмечено увеличение частоты исходов в миелофиброз с миелоидной метаплазией (МММ).
По данным французских авторов, лечение одними кровопусканиями вынужденно прекращалось к 5-му году лечения у 50 % больных, а к 10-му — у 90 % больных. Поводом послужили недостаточная эффективность, нарастание миелопролиферации, развитие МММ. Принцип — лечить кровопусканиями больных молодого возраста — часто невыполним из-за более тяжелого течения истинной полицитемии в этом возрасте. Сейчас они составляют основной контингент больных, отбираемых на лечение анагрелидом или ИФН-а. Эти и другие аргументы, включающие низкое качество жизни, развитие глубокого дефицита железа, оставляют возможность лечения одними кровопусканиями больных истинной полицитемией, протекающей по чистому эритроцитемическому варианту и при ее легком течении. Дополнительно назначается аспирин в дозе 50—100 мг в день.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Наверное, многие слышали термин «очищение крови». Нозачем, как иотчего еечистить— вопрос неочевидный. Попробуем разобраться вместе. Воснове этой инновационной области медицины лечит наука трансфузиология— изучающая воздействие накровь или еекомпоненты сцелью лечения различных заболеваний. Кстати, экспериментировать спереливанием крови медики начали еще в17веке, пробуя переливать кровь отживотного кживотному иотживотного кчеловеку. Нолишь в19веке трансфузиология начинает широко применяться вмедицине. Пионером трансфузиологии считают Джеймса Бланделла, британского акушера, который провел первое удачное переливание человеческой крови пациентке спослеродовым кровотечением. Когда-то переливание крови применяли исключительно для спасения жизни, носегодня все чаще ичаще мыслышим очудодейственных методах лечения серьезных аутоиммунных заболеваний методами очищения крови— по-научному, эта область медицины называется экстракорпоральной гемокоррекцией (потому что очищение крови происходит вне организма человека) или гравитационной хирургией крови. Вторая область применения этих высокотехнологических методов— радикальное омоложение организма. Вовремя процедур гемокоррекции специальный аппарат разделяет кровь наклетки иплазму. Плазма крови проходит через специальный фильтр, вкотором остаются болезнетворные вещества ивирусы. Затем «очищенная» плазма соединяется склетками крови ивозвращается пациенту.
Например, при лечении аутоимунных заболеваний изплазмы производится удаление аутоантител, циркулирующих иммунных комплексов, провоспалительных цитокинов иряда других веществ, поражающих собственные ткани. Улучшение качества жизни наступает вследствие быстрого купирования обострения иоптимизации течения аутоиммунного процесса: снижение частоты иинтенсивности обострений.
Для пациента важно, что процедуры гемокоррекции абсолютно комфортны. Вовремя сеанса ввену пациента вводится игла. Онсидит вкресле иможет вэто время читать журналы, книги, разговаривать потелефону, смотреть телевизор, слушать музыку ит.д. После завершения процедуры пациент покидает кабинет сзабинтованной рукой; повязку обычно необходимо держать неменее 6часов. Количество ипериодичность процедур определяет врач всоответствии споказаниями. Безопасность гравитационной хирургии позволяет лечить пациентов ослабленных, пожилых — в любых случаях, когда традиционное лечение медикаментами не приносит желаемого результата или противопоказано из-за осложнений.
Пять важных фактов о гемокоррекции, если Вы впервые услышали об этом методе:
Плазмаферез
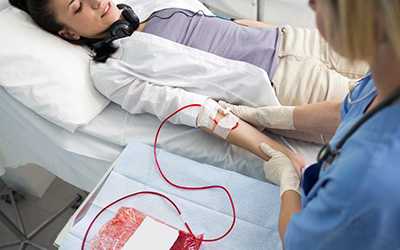
Особенности процедуры
Суть метода предусматривает элиминацию (удаление) всех элементов, содержащихся в плазме. Максимально значимый терапевтический эффект достигается, когда вредные вещества сконцентрированы именно в жидкой составляющей кровотока.
Как и любая другая лечебная процедура, плазмаферез требует точного дозирования количества забираемого объема циркулирующей плазмы (ОЦП). Расчет допустимого ОЦП определяется для каждого пациента индивидуально по специальным таблицам с учетом возрастных характеристик, половой принадлежности, антропометрических данных.
В зависимости от количества удаляемой за одну процедуру плазмы выделяют несколько разновидностей этого метода:
Показания
Плазмаферез в современной медицинской практике используется как основной или вспомогательный метод.
К патологическим состояниям, при которых процедура является одним из основных компонентов терапии, относятся:
Перечень заболевания, терапия которых предусматривает включение процедуры очистки крови в протокол лечения:
Плазмаферез: польза и вред
Лечебное действие плазмафереза основывается на следующих молекулярных механизмах:
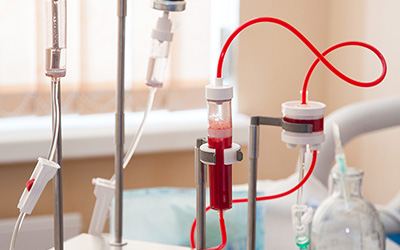
Как делают плазмаферез крови (разновидности методик)
Гравитационные методы основываются на фрагментации кровяной субстанции на форменные элементы и плазму, под воздействием ускоренного осаждения.
Этот метод предусматривает два варианта проведения плазмафереза:
Современные клиники выполняют два вида аппаратного гравитационного плазмафереза:
Самым инновационным методом плазмафереза является мембранный, осуществляемый через особую мембрану, имеющую поры диаметром 0,2-0,6 мкм. Такой размер пропускного отверстия позволяет задерживать клетки крови и без проблем пропускает плазму. Эта методика адаптирована для выведения патологических гамма-глобулинов и хорошо зарекомендовала себя при аллергии. Одна из его разновидностей – каскадная очистка, подразумевающая пропускание кровяной субстанции через два мембранных фильтра.
Противопоказания
Существуют относительные и абсолютные противопоказания к очищению крови при помощи плазмафереза.
К ним относятся:
Преимущества плазмафереза крови
Благодаря гемосорбции удается достичь:
Побочные эффекты
Несмотря на неоспоримую пользу плазмафереза, во время проведения процедуры или сразу после ее окончания иногда могут наблюдаться следующие состояния:
При этом частота осложнений при плановых процедурах, после проведения всех подготовительных и диагностических мероприятий сводится к минимуму.
Алгоритм проведения гемотрансфузии
Правила клинического использования донорской крови и (или)ее компонентов.
Трудноопределимые группы крови
Неспецифическая агглютинация наблюдается при аутоиммунной гемолитической анемии и других аутоиммунных заболеваниях, сопровождающихся адсорбцией аутоантител на эритроцитах, при гемолитической болезни новорожденных, эритроциты которых нагружены аллоантителами матери.
Кровяные химеры. Кровяными химерами называют одновременное пребывание в кровяном русле двух популяций эритроцитов, отличающихся по группе крови и другим антигенам.
Трансфузионные химеры возникают в результате многократного переливания эритроцитной массы или взвеси группы 0 (I) реципиентам другой группы. Истинные химеры встречаются у гетерозиготных близнецов, а также после пересадки аллогенного костного мозга.
Другие особенности. Определение группы крови АВ0 и резус принадлежности может быть затруднено у больных в связи с изменением свойств эритроцитов при различных патологических состояниях (у больных циррозом печени, при ожогах, сепсисе).
Проба на совместимость на плоскости при комнатной температуре
для проведения проб на индивидуальную совместимось используется кровь ( сыворотка) больного, взятая перед трансфузией или не более чем за 24 часа, при условии хранения при температуре +4+2°С.
Проба на совместимость с применением 33%полиглюкина
В пробирку вносят 2 капли (0, 1 мл) сыворотки реципиента 1 каплю (0, 05) мл эритроцитов донора и добавляют 1 каплю (0, 1 мл) 33% полиглюкина.
Пробирку наклоняют до горизонтального положения, слегка потряхивая, затем медленно вращают таким образом, чтобы содержимое ее растеклось по стенкам тонким слоем. Контакт эритроцитов с сывороткой больного при вращении пробирки следует продолжать не менее 3 мин.
Результат учитывают, просматривая пробирки на свет невооруженным глазом или через лупу. Агглютинация эритроцитов свидетельствует о том, что кровь реципиента и донора несовместимы, отсутствие агглютинации является показателем совместимости крови донора и реципиента.
Ошибочный порядок расположения реагентов.
Температурные условия (определение группы крови производят при температуре не ниже 15°Си не выше 25°С)
Соотношение реагентов и исследуемых эритроцитов.
Продолжительность наблюдения. (позволяет выявить слабый агглютиноген А_2, характеризующийся замедленной агглютинацией)
Биологическую пробу проводят независимо от объема гемотрансфузионной среды и скорости ее введения.
При необходимости переливания нескольких доз компонентов крови биологическую пробу проводят перед началом переливания каждой новой дозы.
в течение 3 мин наблюдают за реципиентом, контролируя у него пульс, дыхание, артериальное давление, общее состояние, цвет кожи, измеряют температуру тела
такую процедуру повторяют еще дважды. Появление в этот период даже одного из таких клинических симптомов, как озноб, боли в пояснице, чувство жара и стеснения в груди, головной боли, тошноты или рвоты, требует немедленного прекращения трансфузии и отказа от переливания данной трансфузионной среды.
Экстренность трансфузии компонентов крови не освобождает от выполнения биологической пробы.
Врач, проводящий переливание компонентов крови обязан:
1.Определить показания для проведения гемотрансфузионной терапии с учетом противопоказаний.
2. Получить информированное добровольное согласие реципиента или его законного представителя на проведение гемотрансфузионной терапии по установленной форме.
3. Провести первичное определение групповой принадлежности крови больного по системе АВО.
КАТЕГОРИЧЕСКИ ЗАПРЕЩАЕТСЯ ИСПОЛЬЗОВАТЬ ДАННЫЕ О ГРУППОВОЙ ПРИНАДЛЕЖНОСТИ ПО СИСТЕМАМ АВО И РЕЗУС ИЗ ПАСПОРТА, ПРЕДШЕДСТВУЮЩЕЙ ИСТОРИИ БОЛЕЗНИ И ДРУГИХ ДОКУМЕНТОВ.
4. Внести в направление в клинико-диагностическую лабораторию (форма № 207/у), сведения о результате определения группы крови по системе АВО, серии диагностикумов, трансфузионный и акушерско-гинекологический анамнез. Подписать направление
5. Ознакомиться с заключением клинико-диагностической лаборатории. Перенести данные о групповой и резус-принадлежности больного на лицевую часть медицинской карты стационарного больного с указанием даты анализа и своей фамилии.
6. Оформить предтрансфузионный эпикриз.
7. Провести макроскопическую оценку лабораторного желатина и диагностикумов.
8. Провести макроскопическую оценку каждой дозы гемотрансфузионной среды.
9. Повторно непосредственно перед трансфузией определить группу крови реципиента по системе АВО
10. Определить группу крови по системе АВО с эритроцитсодержащей средой.
11. Проконтролировать соответствие паспортных данных.
12. Провести пробу на совместимость крови реципиента и крови донора (гемотрансфузионной среды) по системам АВО и резус.
13. Зафиксировать результат изосерологических исследований в протоколе операции переливания крови.
ПРОБЫ НА ИНДИВИДУАЛЬНУЮ СОВМЕСТИМОСТЬ ПО СИСТЕМЕ АВО И РЕЗУС НЕ ЗАМЕНЯЮТ ДРУГ ДРУГА.
ПРОВОДЯТСЯ ВО ВСЕХ СЛУЧАЯХ С ОБРАЗЦАМИ КРОВИ ИЗ КАЖДОГО КОНТЕЙНЕРА.
ОБЯЗАТЕЛЬНЫ, ДАЖЕ ЕСЛИ ЭРИТРОЦИТНАЯ МАССА ИЛИ ВЗВЕСЬ ПОДОБРАНЫ РЕЦИПИЕНТУ ИНДИВИДУАЛЬНО В СПЕЦИАЛИЗИРОВАННОЙ ЛАБОРАТОРИИ.
14. Провести биологическую пробу. Зафиксировать её результат в протоколе операции переливания крови.
15. Контролировать состояние реципиента, темп введения трансфузионной среды.
16. При изменении состояния больного в первую очередь исключить посттрансфузионное осложнение.
17. Оценить показатели артериального давления, пульса, результаты термометрии.
18. Зарегистрировать гемотрансфузию:
•в дневнике наблюдений медицинской карты стационарного больного;
•в журнале регистрации переливаний крови и её компонентов (форма № 009/у) ;
•заполнить протокол гемотрансфузии
19. Провести макрооценку первой порции мочи.
20. Назначить клинические анализы крови и мочи на следующие сутки после гемотрансфузии.
21. Провести оценку суточного диуреза, водного баланса, результатов анализов мочи и крови.
22. Наблюдать за больным с отражением результатов наблюдения в дневнике истории болезни. При изменении клинической симптоматики и лабораторных показателей до выписки больного из стационара в первую очередь исключить посттрансфузионное осложнение.
Осложнения
-Иммунные осложнения ( острый гемолиз, гипертермическая негемолитическая реакция, анафилактический шок, некардиогенный отек легких)
-Неиммунные осложнения (острый гемолиз, бактериальный шок, ОССН, отек легких)
-Непосредственные осложнения (аллоиммунизация антигенами эритроцитов, лейкоцитов, тромбоцитов или плазменными белками, гемолиз, реакция >, посттрансфузионная пурпура)
-Иммунные ( гемолиз, Реакция «трансплантат против хозяина», Посттрансфузионная пурпура, Аллоиммунизация антигенами эритроцитов, лейкоцитов, тромбоцитов или плазменными белками
А. Г. Румянцев, В. А. Аграненко. Клиническая трансфузиология-М.: ГЭОТАР МЕДИЦИНА, 1997.
Е. Б. Жибурт. Трансфузиология-С.: ПИТЕР, 2002.
Рагимов А. А. Трансфузиология. Национальное руководство-М.: ГЭОТАР Медиа, 2012.
Алгоритмы исследования антигенов эритроцитов и антиэритроцитарных антител в сложнодиагностируемых случаях. Методические рекомендации N 99/181 (утв. Минздравом России 17. 05. 2000)
Приказ Минздрава России от 25. 11. 2002 N363 » Об утверждении Инструкции по применению компонентов крови»
Приказ Минздрава России от 02. 04. 2013 N183н » Об утверждении правил клинического использования донорской крови и (или) ее компонентов»