Обзор эффективных мазей от псориаза: какая самая безопасная
Регулярная обработка мазью – один из обязательных методов лечения псориаза на руках, ногах, лице и других частях тела. Жирная текстура таких наружных средств позволяет активным компонентам долго сохраняться на коже, что делает их более эффективными, чем кремы и гели.
В список мазей от псориаза входят два основных вида средств:
Гормональные мази от псориаза
В качестве активных компонентов гормональных мазей выступают глюкокортикостероиды – гормоны, способные подавлять активность иммунной системы и уменьшать воспаление. Чаще всего в таких мазях присутствуют следующие компоненты:
Единственным плюсом гормональных мазей считают быстрое появление результатов. Минусов же гораздо больше, и к ним относятся:
Дерматологи не рекомендуют применение гормональных мазей при поражении более 20% кожного покрова. Также не стоит наносить их на участки чувствительной кожи: в области шеи, складок кожи, лица, места опрелостей. Без назначения врача такие препараты использовать нельзя, даже если они продаются без рецептов. Из-за бесконтрольного применения может нарушиться работа надпочечников, что поведет за собой серьезные проблемы и заболевания.
Негормональные мази от псориаза
В меру эффективными и одновременно недорогими мазями от псориаза считают негормональные средства. К их преимуществам в сравнении с гормональными можно отнести:
Но даже при всех плюсах назвать негормональные мази от псориаза действительно эффективными нельзя. В отличие от гормональных, они оказывают гораздо более слабое действие. Их эффект проявляется не так быстро, поэтому их назначают только при легких проявлениях псориаза. Еще их считают более безопасными для лечения псориаза у детей.
Негормональные мази устраняют шелушение, отечность, зуд, снимают воспаление и раздражение. Кроме того, несмотря на более безопасный состав, применение таких средств не исключает развитие аллергической реакции, если у человека есть непереносимость того или иного компонента.
В зависимости от оказываемого действие все негормональные мази делятся на несколько категорий:
В качестве вспомогательных негормональных средств при псориазе используют увлажняющие мази. Но они лишь помогают устранить ощущение сухости и стянутости кожи.
Особенности негормональных мазей
Салициловая мази от псориаза – одна из самых недорогих, но нужно учитывать, что ее действия при таком серьезном заболевании часто недостаточно. Они показывают хорошие отшелушивающий, смягчающий и антисептический эффекты, но, как и у других негормональных мазей, они проявляются не менее чем через 2 недели, а иногда и позже.
То же можно сказать про применение мази на основе солидола от псориаза. Кроме того, это очень специфические средства, которые имеют резкий запах. Он может оставаться на мебели и одежде, и его очень трудно отстирать.
Среди перечисленных мазей нет тех, относительно применения которых проводились бы клинические испытания. Это говорит, что их эффективность подтверждается лишь опытом некоторых пользователей. Клинические же испытания проводились только относительно таких препаратов:
Это говорит о том, что их применение действительно может принести пользу. Но у Пимекролимуса при бесконтрольном использовании есть риск присоединения инфекции, а Кальципотриол нельзя применять при поражении более 30% поверхности кожи, поскольку это может привести к гиперкальциемии.
Единственным максимально безопасным средством остается пиритион цинка. Таким образом, отвечая на вопрос, какая мазь лучше от псориаза, можно сказать, что Цинокап. Но это не отменяет того, что ее эффект все равно слабее, чем у гормональных средств.
Какую же мазь выбрать
Решать, какой мазью лечить псориаз, должен только профессиональный дерматолог. Его задача – выбрать самый безопасный и одновременно эффективный препарат. В клинике «ПсорМак» уже более 25 лет практикуют лечение мазью против псориаза, изготавливаемой по авторской рецептуре. В составе нет гормональных компонентов, что обеспечивает средству следующие преимущества:
Но наши специалисты понимают, что даже самая эффективная мазь для лечения псориаза должна подходить пациенту. Поэтому перед назначением мы обязательно проводим полную диагностику.

Кроме того, в лечении псориаза важен комплексный подход. В связи с этим наши дерматологи разрабатывают для пациента индивидуальную диету, а при необходимости дают направление на иглорефлексотерапию и психотерапию. Если вы хотите добиться длительного рецидива и перестать ежедневно бороться с неприятными симптомами, запишитесь на консультацию в «ПсорМак», и мы подберем для вас индивидуальную схему лечения.
Элидел и кортикостероиды: союзники или соперники?
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
МГУ им. М.В. Ломоносова, ЦКБ, Москва
Н аружные кортикостероиды (КС) являются основой лечения атопического дерматита (АД), так как обладают противовоспалительными, иммуносупрессивными и антипролиферативными свойствами. Эти препараты действуют быстро и эффективно, что удовлетворяет и врача и больного. Вместе с тем стероиды обладают целым рядом серьезных побочных эффектов. Особенно опасны системные осложнения, развивающиеся, как правило, вследствие всасывания препаратов у очагов поражения большой площади при длительном применении. Группой риска №1 в этом отношении являются дети до 2 лет, у которых проницаемость кожи гораздо выше, чем у взрослых [1]. К наиболее грозным системным осложнениям относят угнетение гипоталамо–гипофизарно–адреналовой системы и связанные с этим задержку роста, синдром Кушинга, гипертензию, диабет [2–6]. Длительное использование местных стероидов сопряжено с риском иммуносупрессии, что проявляется бактериальной, вирусной и грибковой инфекцией. Преимущественно эти эффекты характерны для ранних поколений КС, особенно фторированных КС. В последние десятилетия созданы препараты, всасываемость которых при наружном применении не превышает 1%, однако и они обладают целым рядом недостатков. Среди местных осложнений преобладает атрофия кожи, стрии, телеангоэктазии, нарушения пигментации, акнеиформные высыпания [7]. К важным недостаткам наружных КС относится и тахифилаксия – привыкание и утрата эффективности.
Все эти побочные эффекты и осложнения привели тому, что 73% больных АД страдают так называемой «стероидной фобией» – беспокойством разной степени, вплоть до полного отказа от применения КС [8]. По этой причине 24% взрослых пациентов и 36% родителей больных детей признаются в нарушении режима наружной терапии. «Стероидной фобией» страдают не только пациенты, но и сами врачи, поэтому зачастую лечение этими препаратами начинают применять с опозданием, длительность терапии недостаточна, а дозы, особенно у детей, слишком малы. Все это приводит к неполноценному купированию обострения, раннему рецидиву и формированию тахифилаксии.
В этой связи возникает вопрос: как сократить срок использования КС при обострении АД и вместе с тем продлить ремиссию заболевания?
Для решения этой проблемы в настоящее время используется селективный ингибитор синтеза и высвобождения провоспалительных цитокинов – пимекролимус (SDZ ASM 981). Установлено, что это вещество In vitro избирательно связывается с макрофилином–12, и ингибирует кальциневрин и тем самым – синтез воспалительных цитокинов в Т–клетках (ИЛ–2, INF–g), а также высвобождение медиаторов воспаления (например, гистамина) из тучных клеток [9–12]. В то же время пимекролимус не влияет на кератиноциты, фибробласты, эндотелиальные клетки и клетки Лангерганса. In vivo препарат обладает высокой противовоспалительной и незначительной иммуносупрессивной активностью [9–12], не вызывает атрофии [13]. Пимекролимус обладает высоким сродством к коже, поэтому хорошо пенетрирует внутрь нее и практически не проникает через кожу [11].
Клиническими испытаниями установлена безопасность и эффективность 1% крема пимекролимуса – Элидела® (фирма Novartis, Швейцария) при его кратковременном и длительном применении у детей и взрослых, больных АД.
Для того, чтобы попытаться сократить с помощью Элидела частоту и длительность рецидивов и зависимость пациентов от наружных КС при АД у взрослых было проведено многоцентровое рандомизированное контролируемое исследование двойным слепым методом длительностью 24 недели [14].
Наблюдали 192 больных АД в возрасте от 18 лет и старше. Диагноз установлен в соответствии с критериями Hanifin [15] и Rajka [16]. Площадь поражения до начала лечения составляла не менее 5%, в среднем – 17% в обеих группах. В каждой группе преобладали больные АД средней тяжести (по шкале IGA – 3 балла).
По результатам рандомизации 96 пациентов были включены в основную, 96 – в контрольную группу. Статистически значимых демографических и клинических различий между группами не было (табл. 1).
Пациенты основной группы получали наружное лечение кремом Элидел 2 раза в сутки, контрольной – только основу крема. В первую неделю исследования такая схема лечения была обязательной. В дальнейшем в случае развития обострения назначались наружные КС (предникарбат 0,25% крем) два раза в сутки в течение 7 дней и один раз в сутки – в течение следующей недели. После терапии КС лечение исследуемым препаратом проводилось еще в течение 1 недели для купирования остаточных явлений обострения (табл. 2).
Основным критерием эффективности было количество дней (%), в течение которых КС применялись для неотложной терапии обострения. Дополнительную оценку эффективности проводили по следующим параметрам: количество обострений, результаты IGA, EASI, интенсивность зуда. Последний параметр оценивали сами пациенты, используя следующую шкалу в баллах: 0 – отсутствие зуда, 1 – незначительный зуд, 2 – умеренный зуд, 3– сильный зуд, 4 – очень сильный зуд. Переносимость оценивали по клиническим и лабораторным данным.
Обследование пациентов проводили во время первичного осмотра, а затем на 1, 3, 6, 12 и 24–й неделях лечения. Кроме этого, осуществляли дополнительный телефонный контакт на 9 и 18–й неделях. В случае сильного обострения проводили незапланированные осмотры.
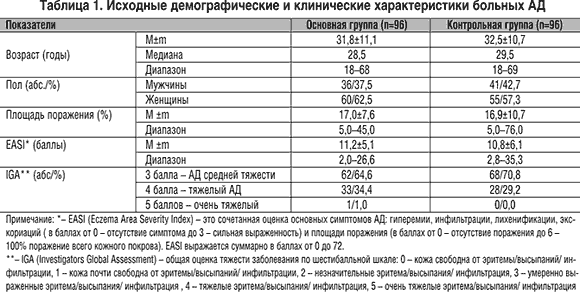
В основной группе пациентов, получавших лечение кремом Элидел, зарегистрировано статистически достоверное (по сравнению с контрольной группой) уменьшение количества дней, в течение которых пациенты вынуждены были применять КС (рис. 1).
Рис. 1. Количество дней, в течение которых пациенты использовали кортикостероиды (%)
В основной группе пациенты использовали КС в среднем в течение 14,2%±24,2% из 168 дней (общая продолжительность исследования), а в контрольной – в 37,2%±34,6% (р Рис. 2. Количество дней, когда пациентам требовалось лечение местными кортикостероидами (%)
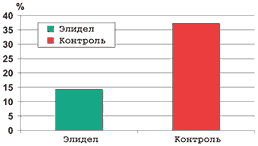
Частота обострений и время до наступления первого обострения также значимо различались между двумя группами пациентов. В основной группе в среднем зарегистрирован 1,1±1,4 случай обострения, в контрольной – 2,4±2,3 (р Рис. 3 Частота обострений (%)
Рис. 4. Время до первого обострения
При оценке по шкале IGA у 82.3% пациентов основной группы отмечено улучшение по крайней мере на один балл против 51,0% – в контрольной, а показатель EASI снизился в среднем на 48.3% против 15,9% (соответственно) (р Рис. 5. Динамика зуда в течение первой недели лечения
Крем Элидел хорошо переносился больными, патологии традиционных лабораторных анализов на протяжении всего исследования ни у кого из пациентов не выявлено.
Таким образом, наружное лечение больных АД кремом Элидел позволяет:
1. Giusti F, Martella A, Bertoti L, Seidenari S. Skin Barrier, Hydration, and pH of the Skin of infants under 2 years of age. Ped Derm 2001; 18: 93–6.
2. Keipert JA, Kelly R. Temporary Cushing’s syndrome from percutaneous absorption of betamethasone–17–valerate. Med J Austr 1971; 1: 542–4.
3. Pascher F. Systemic reactions to topically applied drugs. Int Dermatol 1978; 17: 768–75.
4. Bode HH. Dwarfish following long long–term topical corticosteroid therapy. J M Med Assoc 1980; 244: 813–14.
5. Bartorelli A, Rimondini A. Severe hypertension in childhood due to prolonged skin application of mineralocorticoid ointment. Hypertension 1984; 6: 586–8.
6. Walsh P, Aeling JL, Huff L, Weston WL. Hypothalamus–pituitary–adrenal axis suppression by superprotent steroids. J Am Acad Dermatol 1999; 29: 501–3.
7. Fisher DA. Adverse effects of topical corticosteroid use. West J Med 1995; 162: 123–6.
8. Charman C, Morris A, Willians H. Topical corticosteroid phobia in patients with atopic dermatitis. Br J Dermatol 2000;142: 931–6.
9. Meingassner JG, Grassberger M, Fahrngruber H et al. A novel anti–inflammatory drug, SDZ ASM 981, for the topical and oral treatment of skin diseases: in vivo pharmacology. Br J Dermatol 1997; 137: 568–76.
10. Grassberger M, Baumruker T, Enz A et al. A novel anti–inflammatory drug, SDZ ASM 981, for the treatment of skin diseases: in vitro pharmacology. Br J Dermatol. 1999 Aug;141(2):264–73
11. Stuetz A, Grassberger M, Meingassner JG. Pimecrolimus (Elidel(, SDZ ASM 981) – Preclinical pharmacological profile and skin selectivity. Seminars Cutan Med Surg 2001; 20(4):233–41.
12. Zuberbier T, Chong SU, Grunow K et al. The ascomycin macrolactam pimecrolimus (Elidel, SDZ ASM 981) is a potent inhibitor of mediator release from human dermal mast cells and peripheral blood basophils. J Allergy Clin Immunol. 2001 Aug; 108(2): 275–80.
13. Queille–Roussel C, Paul C, Duteil L et al. The new topical ascomycin derivative SDZ ASM 981 does not induce skin atrophy when applied to normal skin for 4 weeks: a randomized, double–blind controlled study. Br J Dermatol. 2001 Mar; 144(3): 507–13.
14. Meurer M, Folster–Holst R, Brautigam M. Pimecrolimus (SDZ ASM 981) cream reduces the need for corticosteroids in the long–term management of atopic dermatitis in adults. Study, presented at the 60–th annual meeting of the American Academy of Dermatology in New Orleans, USA, February 2002
16. Rajka G. Natural history and clinical manifestations of atopic dermatitis. Clin Rev Allergy. 1986 Feb; 4(1): 3–26.
Сравнительная характеристика препаратов для местного лечения аллергодерматозов
СРАВНИТЕЛЬНАЯ ХАРАКТЕРИСТИКА ПРЕПАРАТОВ ДЛЯ МЕСТНОГО ЛЕЧЕНИЯ АЛЛЕРГОДЕРМАТОЗОВ
АДВАНТАН: Конкурентный анализ с ГКС и ТИМ
| Торговое название | МНН | Класс активности* | Кратность в сутки | Наличие галогенов | Разрешённый возраст | Выбор наружных форм | Условия хранения | Условия отпуска |
| Адвантан | Метилпреднизолона ацепонат 0,1% | 3 | 1 | нет | С 4 месяцев | эмульсия 20 г | 3 года, t° до 25°С | Без рецепта |
| крем 15 г | ||||||||
| мазь 15, 50 г | ||||||||
| жирная мазь 15 г | 5 лет, t° до 30°С | |||||||
| Элоком | Мометазона фуроат 0,1% | 3 | 1 | Хлор | С 2х лет | крем | 2 года, t° до 25°С | По рецепту |
| мазь | 3 года, t° до 25°С | |||||||
| лосьон | 3 года, t° до 25°С | |||||||
| Дермовейт | Клобетазола пропионат 0,05% | 4 | 1-2 | Фтор | С 1 года | мазь, крем | 2 года, t° до 30°С | |
| Целестодерм-В | Бетаметазона валерат 0,1% | 3 | 2 | С 6 месяцев | 5 лет, t° до 25°С | Без рецепта | ||
| Акридерм | Бетаметазона дипропионат 0,064% | С 1 года | крем, мазь | 4 года, t° 15-25°С 2 года, t° 15-25°С | ||||
| Афлодерм | Алклометазона дипропионат 0,05% | 2 | 2-3 | Хлор | С 6 месяцев | крем, мазь | 2 года, t° до 30°С 3 года, t° до 30°С | |
| Локоид | Гидрокортизона бутират 0,1% | 3 | 1-3 | нет | мазь | 5 лет, t° до 25°С | ||
| Гидрокортизон | Гидрокортизона ацетат 0,1% | 1 | 3 | 3 года,г°до15°С | ||||
| Фторокорт | Триамцинолона ацетонид 0,1% | 3 | 2-3 | Фтор | Нет данных | 2 года, t° 8-15°С | ||
| Флуцинар | Флуоцинолона | 1-2 | С 2х лет | мазь, гель | 5 лет, t° до 25°С 3 года, t° до 25°С | |||
| Синафлан | ацетонид 0,025% | 2-3 | Нет данных | мазь, линимент | 5 лет, t° до 20°С 2 года, t° до 20° С | |||
| Элидел | Пимекролимус 1% | Топический ингибитор кальциневрина | 2 | нет | с Зх мес | крем | 2 года, t° до 25°С | По рецепту |
1. Справочник Видаль 2009.
2. РЛС
3. Атопический дерматиту детей: принципы наружной терапии. Союз педиатров России: Москва 2000 А.А. Баранов, Б.С. Каганов, Н.Г. Короткий, А.В. Таганов
4. Инструкция по применению
АДВАНТАН: Конкурентный анализ с топическими антигистаминными препаратами
Дерматит: какой крем выбрать?
Эта проблема вызывает дискомфорт, а в некоторых случаях страх и растерянность. Симптомы дерматита могут влиять не только на здоровье, но и на работу и личную жизнь. Особенную настороженность он вызывает у молодых родителей, как и любая болезнь малыша.
Дерматитом принято называть любого рода проявления на коже отличающиеся от ее нормального состояния: покраснения, шелушение, зуд и так далее.
При появлении любых изменений необходима консультация специалиста. Стоит отметить, что 10% всех посещений дерматолога связанно именно с проявлениями дерматита. Чаще обращаются женщины в силу большего контакта с бытовой химией.
Типы дерматита
Выделяют две основных группы дерматита: контактный и аллергический.
По проявлениям контактный дерматит бывает:
Хронический-развивается постепенно при постоянном контакте с раздражителем в течении нескольких дней или даже лет. В данном случае причиной будут являть слабые раздражители такие как: бытовая химия, мыльные растворы, сухой воздух, пыль.
Аллергический дерматит это проявление сбоя в работе иммунной системы организма на один или несколько раздражителей проявляющееся воспалением.
Самые частые места проявлений:
Проявления острого контактного и аллергического дерматитов очень схожи это: покраснение, отек и высыпания в виде пузырьков и волдырей и «прыщиков». Так же будет ощущаться зуд, жжение, болезненность кожи. При аллергическом дерматите проявления не будут ограничиваться местом контакта кожи с раздражителем, реакция выходит далеко за ее пределы. Как следствие необходима обязательная консультация специалиста, для подтверждения верного диагноза и лечения.
При хроническом дерматите очаги выглядят не так ярко как при остром, но также имеют отек к которым могут присоединиться: трещины, гиперпигментация и повреждения целостности кожи, желание ее чесать и щипать. Даже после устранения воздействия раздражителя процесс может продолжаться до нескольких месяцев.
Для точного установления диагноза врачу будет необходимо подробно рассказать, как, когда и после чего возникло поражение кожи. Также будут проведены кожные пробы.

Лечение
Главной целью лечения является вернуть человеку прежний комфорт и состояние кожного покрова. Приоритет в лечении контактного дерматита это выявление раздражающего фактора и устранение его. При невозможности устранить контакт, к примеру при профессиональной необходимости, должна быть подобрана адекватная и надежная защита кожи (спецодежда, перчатки, защитные крема и мази). При простом контактном дерматите эффективность гормональных мазей и кремов недостаточно. Эффективность применения селективных ингибиторов альциневрина такролимуса и пимекролимуса при указанных в статье видах дерматита не доказана в ходе контролируемых исследований.
Бывает так, что к течению основного дерматита может присоединиться бактериальная инфекция. В этом случает стоит подключить дополнительную местную антибактериальную терапию:
При отсутствии результата при лечении аллергического дерматита возможно применение иммуносупрессивных препаратов циклоспорина, азатиоприна. Применение UV-B или PUVA-терапии.
Профилактикой дерматита является понимание того, что эта реакция пожизненная и даже кратковременного контакта нужно избегать.
Памятка по уходу за кожей рук при профессиональном контактном дерматите:
Занимаясь самолечением, можно нанести непоправимый вред своему здоровью, обязательно обратитесь к врачу и следуйте его рекомендациям.
Локальная противовоспалительная терапия при атопическом дерматите: современный подход
В XXI в. произошли существенные изменения в изучении атопического дерматита (АД): новейшие методы молекулярной генетики и биологии, междисциплинарный подход, активная научно-исследовательская работа способствовали прогрессу медицины в области патофизиолог
В XXI в. произошли существенные изменения в изучении атопического дерматита (АД): новейшие методы молекулярной генетики и биологии, междисциплинарный подход, активная научно-исследовательская работа способствовали прогрессу медицины в области патофизиологии и терапии этого заболевания.
Наиболее важные достижения, а также соответствующие рекомендации по лечению и профилактике АД были сформулированы экспертами США и Европейского Союза (ЕС) в согласительном документе «Диагностика и лечение атопического дерматита у детей и взрослых» в 2006 г. [1]. В нем определение заболевания звучит коротко: «АД — хроническое воспалительное заболевание кожи, сопровождающееся зудом». Международная группа ученых рекомендует врачам при планировании лечения больных с АД использовать ступенчатый подход (рис.).
Как видно из представленной схемы, на всех стадиях течения АД больным показано основное лечение, которое включает соответствующий уход за кожей (очищение и гидратацию кожи с помощью увлажняющих/смягчающих средств и исключение/снижение влияния провоцирующих факторов), на фоне которого в дальнейшем назначают противовоспалительные препараты.
Уход за кожей основан на применении особых лечебных средств, достаточно широко представленных на современных фармацевтических рынках России. Местная противовоспалительная терапия включает всего лишь две группы лекарств — топические глюкокортикостероиды (ТГКС) и топические ингибиторы кальциневрина (ТИК). При осложнениях АД бактериальной/грибковой/вирусной инфекциями лечение следует продолжить наружными комбинированными или системными препаратами.
Системную терапию (антибиотики, пероральные кортикостероиды, циклоспорин А, азатиоприн, антигистаминные препараты) назначают больным с тяжелой формой АД, имеющим упорно рецидивирующее течение и/или другие сопутствующие заболевания. Взрослым и детям в возрасте старше 12 лет, страдающим тяжелым течением АД, возможно использование фототерапии. В последнее время рассматривается также целесообразность применения аллерген-специфической иммунотерапии в лечении АД.
Наружная (топическая) терапия является патогенетически обоснованной и абсолютно необходимой для каждого пациента с АД. Такая принципиальная важность топической терапии при АД объясняется несколькими факторами. Во-первых, АД — это хронический воспалительный процесс, который протекает в дерме, поэтому главное место в лечении заболевания должна занимать наружная терапия. Во-вторых, при АД крайне важно достичь восстановления и поддержания целостности кожного барьера, нарушение которой является кардинальным признаком АД, влекущей за собой усиление трансэпидермальной потери воды, а также повышение чувствительности кожи к различным ирритантам и аллергенам [3, 4]. Другим важным подходом является воздействие на сухость (ксероз) кожи при АД. Иными словами, наружная терапия — это именно тот вид лечения, который может изменить течение и исход АД.
Рассмотрим некоторые особенности наружной терапии АД, основанной на поэтапном подходе (рис.). Совершенно очевидно, что прежде следует оценить тяжесть течения заболевания.
Оценка степени тяжести АД
АД, как правило, начинается в раннем детском возрасте. Согласно последней классификации, различают не-атопическую и атопическую формы АД (в англоязычной литературе АД обозначают термином «экзема») (2001). По данным зарубежных исследователей, у 30–50% детей с типичной клинической картиной АД не удается подтвердить наличие атопических механизмов; у 15–45% детей описана преходящая (транзиторная) форма АД с низкими сывороточными уровнями IgE, не сопровождающаяся явной сенсибилизацией [2]. Позднее некоторые случаи так называемой eczema infantum спонтанно разрешаются без развития типичного АД. У другой части детей, напротив, заболевание характеризуется формированием сенсибилизации. Недавно Novembre E. с соавторами, исследовав 111 детей в возрасте 2–11 лет, установили, что по данным кожных прик-тестов лишь через 9 лет более чем у половины из них отрицательные кожные пробы стали положительными [3].
К сожалению, не существует потенциальных и объективных маркеров, которые отражали бы степень тяжести и прогрессирования заболевания и которые могли бы быть использованы для оценки эффективности терапии.
В клинической практике для оценки степени тяжести течения АД чаще всего врачи используют такие критерии, как выраженность эритемы, инфильтрации, папулы (индексы IGA — Investigator’s Global Assessment, EASI — Eczema Area Severity Index), еще раньше с этой целью был предложен индекс SCORAD (Scoring Atopic Dermatitis), рекомендованный Европейской академией аллергологии и клинической иммунологии в 1992 г. (данная система учитывает распространенность кожного процесса, интенсивность клинических проявлений и субъективные симптомы).
Вместе с тем, диагноз АД — прежде всего клинический. Основные подходы к наружной терапии при обеих формах АД одинаковы и ставят своей целью увлажнение/смягчение кожи и облегчение зуда. Лечение сухости кожи у больных АД проводят постоянно, тогда как выбор противовоспалительных средств зависит от степени тяжести течения заболевания.
Увлажняющие/смягчающие средства
Тот факт, что сухость (ксероз) и дефекты барьерной функции кожи влияют на течение АД, вполне очевиден. В результате многих исследований установлено, что существует взаимосвязь между зудом, сухостью и воспалением кожи, однако, что первично в этих процессах, точно не ясно. В последнее время дефекты барьерной функции кожи рассматривают как один из важных фенотипических признаков АД, который приводит не только к ксерозу, но и к снижению уровня антимикробных пептидов в коже и повышению трансэпидермальной потери воды. Но одни ученые рассматривают нарушение эпидермального барьера кожи как первичное звено в развитии АД, что способствует облегчению проникновения аллергенов и ирритантов в кожу, впоследствии инициирующих воспалительный ответ и гиперреактивность кожи. Другие, напротив, полагают, что нарушение барьерной функции кожи является вторичным процессом вследствие воспаления, которое развивается в ответ на проникновение аллергенов и ирритантов в кожу [4].
Нарушение барьерной функции кожи имеет место при обоих типах АД — атопическом и неатопическом (при последнем, возможно, оно выражено в большей степени). Доказано также, что при АД кожа сухая даже вне обострения заболевания [1–3]. В связи с этим обосновано применение увлажняющих/смягчающих средств и в те периоды заболевания, когда его симптомы отсутствуют.
На что влияет сухость кожи? Установлено, что при наличии ксероза восприимчивость кожи к экспозиции окружающих аллергенных и неаллергенных раздражителей, ирритантов, а также бактерий и вирусов существенно повышается. Следует учитывать также тесную взаимосвязь цикла «ксероз–зуд». Кроме того, при сухости кожи отмечается усиление системной абсорбции ТГКС, следовательно, и их побочных действий [5].
Из этих данных следует, что эффективное воздействие на сухость, зуд кожи, а также дефекты ее барьерной функции будет способствовать повышению результатов терапии АД. Однако повлиять на такие причины возникновения ксероза, как изменения в роговом слое, нарушения кератинизации, состава баланса внутриклеточных липидов, метаболизма трансэпидермальной воды, изменения рН кожи и т. п. — весьма сложная задача. Кроме того, ксероз и дефекты барьерной функции кожи характеризуются различными биохимическими, физико-химическими и морфологическими изменениями.
Разработан целый ряд специальных лечебных средств ухода за сухой и атопической кожей. В России в настоящее время доступны очищающие и увлажняющие/смягчающие средства различных лечебно-косметических линий: «Топикрем», «Авен», «Мустела Стелатопия», «Урьяж Cu-Zn», «Биодерма», «Дардия», «Виши» и т. п. При их использовании следует учитывать: полноту серии; возраст, с которого можно использовать наружное средство; способность средства создавать защитную пленку на коже, подавлять рост микроорганизмов; восстанавливать липидный слой в коже; противовоспалительный эффект и т. д. Эффективность увлажняющих/смягчающих средств зависит от дозы (их следует применять регулярно и в достаточном количестве), рН кожи, а также от комплаентности больных.
Локобейз Рипеа ® также содержит наночастицы твердого парафина, которые повышают его эффективность, удлиняют время действия и улучшают косметические свойства крема.
Как показывают клинические исследования, за счет восстановления и поддержания нарушенной барьерной функции кожи у пациентов с АД Локобейз Рипеа ® ускоряет разрешение симптомов обострения, повышает эффективность ТГКС и уменьшает потребность в их применении.
Локобейз Рипеа ® не содержит красители, отдушки и консерванты, что минимизирует риск развития аллергических реакций.
Постоянное использование специально разработанных для базового ухода за атопической кожей препаратов, способных эффективно восстанавливать нарушенный кожный барьер, помогает существенно снизить количество обострений и улучшить качество жизни больных с АД.
Следует отметить, что увлажняющие смягчающие средства не обладают противовоспалительным действием и в меньшей степени облегчают симптомы, определяющие тяжесть течения АД. Со своей стороны, противовоспалительные препараты не предназначены для лечения сухости кожи.
Топические противовоспалительные препараты
ТГКС — хорошо изученная группа лекарственных средств. Несмотря на появление нового класса противовоспалительных средств — ТИК, они остаются препаратами первой линии в лечении обострений заболевания.
Как известно, при бронхиальной астме алгоритм применения ингаляционных кортикостероидов разработан и предусматривает регулярное их использование в качестве поддерживающей терапии больным всех степеней тяжести заболевания. При АД подход к назначению ТГКС иной и связан прежде всего с высоким потенциальным риском развития местных нежелательных реакций. При назначении ТГКС следует учитывать тяжесть заболевания, место локализации и возраст больного.
В педиатрической практике широко используют синтетическое производное гидрокортизона — гидрокортизона-17-бутират (Локоид). Эстерификация гидрокортизона боковым звеном масляной кислоты по С17 позволила улучшить абсорбцию препарата через кожу и усилить его метаболизм. В результате гидрокортизона-17-бутират приобрел уникальное соотношение эффективность/безопасность: препарат относится к сильным стероидам (как бетаметазон 17-валерат или триамцинолон), но его местная и системная безопасности сравнимы с таким слабым стероидом, как гидрокортизон.
Препарат может применяться длительно (до 4 недель), разрешен к применению у детей начиная с 6-месячного возраста.
Отсутствие значимого угнетения гипоталамо-гипофизарно-надпочечниковой системы (ГГНС) при использовании гидрокортизона 17-бутирата у здоровых добровольцев и пациентов с АД подтверждено в ряде клинических исследований [7, 8].
Тормозящее влияние экзогенных кортикостероидов на гипофиз-адреналовую функцию вполне ожидаемо. Вместе с тем, как было недавно показано в оригинальном исследовании Haeck I. с соавторами, низкое содержание кортизола у больных с тяжелым течением АД в большей степени может быть связано со степенью тяжести самого заболевания, чем с применением ТГКС [9]. Авторы сравнивали базальный уровень кортизола в крови у 25 больных с тяжелой формой АД (1-я группа), которым требовалась госпитализация, и 28 амбулаторных больных со средней и тяжелой степенью тяжести АД (группа 2): у 80% пациентов 1-й группы уровень кортизола был достоверно ниже уровня больных 2-й группы (p
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва