Элонгация шейки матки
Элонгация шейки матки: что это такое
Одним из вариантов опущения внутренних половых органов, требующего оперативного лечения, является элонгация шейки матки.
Элонгация шейки матки – это выраженное смещение шейки матки в сторону выхода из влагалища, требующее проведения хирургической операции.
Элонгация шейки матки: причины
Как и подавляющее большинство всех вариантов опущения, элонгация чаще возникает после родов, в менопаузе или у женщин, занимавшихся тяжёлым физическим трудом. Основными причинными факторами являются:
Виды элонгации шейки матки
Увеличенная в размерах шейка матки опускается до выхода из влагалища, но при этом сохраняется нормальное анатомическое положение стенок влагалища. Встречается редко.
Имеется слабость мышц промежности с тенденцией к опущению тазовых органов, что сочетается с выпадением или удлинением шейки матки. Наиболее часто встречающийся вариант.
Пролапс тазовых органов, при котором шейка и матка с разной степенью выраженности выходят за пределы влагалища. Часто возникающий вариант.
3 причины обратиться
в «Центр гинекологии, репродуктивной и эстетической медицины»
Самая крупная и современная клиника гинекологии в Москве
Новейшие технологии и оборудование!
Специалисты, которым доверяют тысячи благодарных клиентов!
Степени элонгации
Симптомы элонгации шейки матки
Для женщины элонгация шейки матки становится неприятным сюрпризом. Основные проявления:
Элонгация шейки матки: операция
Основной метод лечения при элонгации — хирургический. Существует множество операций, из которых чаще всего применяют следующие варианты хирургических вмешательств:
При всех этих операциях в обязательном порядке проводится кольпоперинеолеваторопластика, создающая условия для укрепления тазового дна и предотвращения дальнейшего опущения тазовых органов.
Основными недостатками этих операций являются:
Для молодых женщин, желающих родить ребёнка, предложена органосохраняющая операция, включающая поэтапное, бережное укорочение шейки с формированием хорошо проходимого цервикального канала и укрепление связочного аппарата матки.
При скором обращении к специалистам нашего центра, вы сможете избежать хирургического вмешательства и обойтись консервативными способами лечения! Лучшие врачи «Центра гинекологии, репродуктивной и эстетической медицины» разработают для Вас! Они назначат индивидуальное лечение в зависимости от особенностей вашего организма, режима труда и отдыха, питания и т.д.
Элонгация шейки матки: профилактика
Для предотвращения сильного удлинения и выпадения шейки каждой женщине необходимо выполнять следующие рекомендации:
К медицинской профилактике относятся:
Своевременное выявление болезни и проведение хирургической операции поможет предотвратить выпадение матки и связанные с этим осложнения. Молодым женщинам, планирующим родить ребёнка, выполняется органосохраняющий вариант операции. Женщинам, исключающим возможность деторождения, требуется радикальный вид хирургического вмешательства.
Генитальный пролапс — это медленно развивающаяся патология, начальным этапом которой является смещение к выходу из полости влагалища шеечной части матки из-за ослабления мышц промежности….
Радикальное лечение различных степеней генитального пролапса основано на осуществлении пластических реконструктивных операций на тканях и органах промежности.
Если вовремя не обнаружить опущение внутренних женских органов и не провести соответствующие методы коррекции, то эта патология может перерасти в более серьезный недуг — выпадение матки….
Опущение матки может произойти вследствие тяжело прошедших родов. Наиболее частый причинный фактор, из-за которого развивается эта патология, — чрезмерное давление на мышечные ткани промежности….
Среди акушерско-гинекологических заболеваний опущение репродуктивных органов занимает около 20% случаев. При этой патологии также затрагивается деятельность мочевыводящих путей и кишечника….
Кольпопексия, как метод оперативной терапии при опущении стенок влагалища, без применения синтетических материалов в современной гинекологии применяется редко.
Возможность самостоятельного зачатия малыша и благоприятного его вынашивания при патологии, связанной со смещением органов репродукции, зависит от степени выявленного патологического процесса….
Опущение матки характеризуется перемещением органов женской системы репродукции в сторону выхода из влагалища. Бывает 4 стадии развития этой патологии, которая может способствовать выпадению органа….
Лечение патологии, основанной на выпадении женских органов из влагалища, у пожилых женщин осложняется частым наличием сопутствующих болезней. Поэтому наиболее часто терапия проводится без операций….
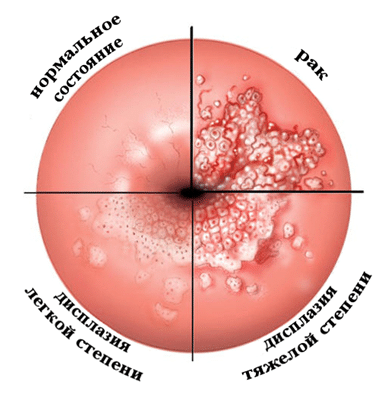
Дисплазия шейки матки 1 степени
Дисплазия шейки матки – часто встречающаяся патология, суть которой сводится к изменению структуры клеток эпителия и появлению атипичных (предраковых клеток). Заболевания имеет три степени развития. 1 степень (CIN 1) считается самой «легкой» и поддающейся консервативному лечению. Выявление дисплазии на 1 стадии позволяет не допустить развития онкологии.
В этом разделе рассказываем о специфике заболевания на его раннем этапе, о причинах, его провоцирующих, а также о том, как проходит лечение по современным протоколам.
Что такое дисплазия шейки матки
Дисплазия – это процесс, в ходе которого в эпителиальном слое слизистой шейки матки появляются атипичные клетки. Без своевременного лечения дисплазия переходит в онкологическую патологию в 30% клинических случаев.
Где именно возникает дисплазия? Эпителий состоит из трех слоев: основного, промежуточного и поверхностного. Как правило, патология развивается на границе трансформации – в месте, где клетки одного слоя сменяются клетками другого.
Врач-гинеколог, онколог, хирург
Дисплазия легкой степени (CIN I) — заболевание, ассоциированное с вирусом папилломы человека высокого онкогенного риска, которое характеризуется поражением верхнего слоя эпителия шейки матки и цервикального канала. Чаще всего проявляется на фоне воспалительных изменений во влагалище, которые могут быть связаны с условно-патогенной и патогенной флорой (ИПППП), а так же дисбиоза и, как следствие, снижения местного иммунитета. Лечения ВПЧ (инъекции, свечи, таблетки) не существует, поэтому в данной ситуации необходимо лечение той флоры, которая вызвала воспалительный процесс. В российских протоколах также рекомендуется после лечения воспаления использовать препараты, которые восстанавливают флору в течение 2 недель. Контроль лечения — это повторный анализ на онкоцитологию (ПАП-тест) через 1 месяц после лечения. Дальнейшую тактику наблюдения врач рекомендует в зависимости от результатов анализа.
Стадии дисплазии шейки матки
Дисплазия, как уже было сказано выше, характеризуется патологическими изменениями в клетках слизистой. Они могут наблюдаться на поверхности (1 степень заболевания), могут затрагивать базальный и внутренний слой эпителия (2 и 3 степень). 3 степень заболевания приводит к развитию онкологии в каждом третьем случае! Именно поэтому так важно «поймать» болезнь на раннем этапе.
Легкая дисплазия шейки матки
Легкая дисплазия часто развивается на фоне других воспалительных, бактериальных и вирусных, заболеваний. Это может быть молочница (хламидиоз), гонорея, полипы, кондиломы.
На самом раннем этапе женщина может не испытывать дискомфорта, не чувствовать боли, поэтому пациентки, нерегулярно посещающие гинеколога, часто упускают момент начала развития заболевания.
Причины появления дисплазии CIN 1
Как правило, дисплазия возникает у женщин репродуктивного возраста – в период 25-40 лет. К причинам развития этого недуга относят:
Абсолютно не значит, что женщина, регулярно испытывающая стресс, столкнется с дисплазией. Обычно на развитие заболевания влияют несколько факторов одновременно.
Симптомы и признаки слабовыраженной дисплазии
Как замечает дисплазию врач-гинеколог: во время осмотра доктор видит красноту, рыхлость слизистой, на ее поверхности также могут быть пятна цвета, отличного от окружающих тканей. Для дисплазии также характерны небольшие изъязвления слизистой, эрозии.
Диагностика
Для комплексной оценки состояния здоровья недостаточно визуального осмотра в гинекологическом кресле. Какие еще методы использует врач для постановки диагноза?
Лечение легкой дисплазии шейки матки
В зависимости от состояния клеток слизистой врач делает выбор в пользу нехирургического (медикаментозного) или хирургического лечения. Понятно, что при наличии онкологии решение всегда в пользу хирургии. Но на ранней стадии ситуацию можно исправить более щадящим способом.
Консервативный метод (медикаментозное лечение)
Если изменения эпителия незначительны (1 степень дисплазии), проводится нехирургическое лечение, включающее в себя:
На время лечения может быть рекомендовано прекратить половую жизнь, не ходить в бассейн, сауну и схожие места. Подробные рекомендации вам даст доктор, поставив диагноз и утвердив план лечения.
Хирургический метод
При необходимости врач делает выбор в пользу хирургического вмешательства. Если заболевание находится на 3 стадии развития (3 степень дисплазии), если есть атипичные (предраковые) клетки, проводится удаление очага патологии или полное удаление шейки матки. Операция может быть проведена следующими способами:
Метод хирургического лечения определяет врач или консилиум докторов.
Народные методы
Существует ряд народных способов лечения дисплазии шейки матки. Мы просим вас оставаться современными людьми и не рисковать своим здоровьем! Слабовыраженную дисплазию можно легко вылечить с помощью лекарств, а трата времени на народные способы может привести к развитию заболевания и возникновению онкологии. Цените себя, свое здоровье и время!
Профилактика
Профилактикой развития дисплазии шейки матки является:
Очень важно вакцинироваться от вируса папилломы человека. Узнать больше о прививках можно в интернете, делать их можно как девочкам, так и взрослым женщинам. Прививка против ВПЧ – ваш осознанный вклад в женское здоровье!
Если вы будете бережно заботиться о здоровье, риски развития дисплазии будут значительно ниже. Но если у вас есть наследственная предрасположенность к дисплазии, нужен строгий медицинский контроль! Не пренебрегайте профилактическими визитами к гинекологу.
Стоимость лечения дисплазии шейки матки легкой степени
Лечением дисплазии шейки матки 1 степени в клинике Марины Рябус занимаются врачи-гинекологи. У нас работает онкогинеколог-хирург Екатерина Николаевна Козлова и гинеколог-эндокринолог Ирина Сергеевна Вяткина. Оба доктора имеют степень кандидата медицинских наук и обширный клинический опыт. Являясь членами российских и международных профессиональных ассоциаций, Екатерина Николаевна и Ирина Сергеевна практикуют современный научный подход к лечению гинекологических патологий. Неизменно учитывается общее состояние организма, гормональный фон, баланс витаминов, микроэлементов.
Стоимость лечения дисплазии будет зависеть от конкретной клинической ситуации, состояния здоровья женщины в целом и слизистой – в частности. Для получения профессиональных рекомендаций, проведения необходимой диагностики и постановки диагноза необходимо прийти на очную консультацию. Ниже представлены расценки на первичные и повторные посещения наших гинекологов.
| Услуга | Цена |
| Консультация И.С.Вяткиной, к.м.н., гинеколога-эндокринолога, нутрициолога | 7 500,00 (первичная) / 5 000,00 (повторная до 4 месяцев) / 7 500,00 (повторная от 4 месяцев) |
| Консультация Е.Н.Козловой, к.м.н., онкогинеколога, хирурга, акушера-гинеколога | 4 000,00 (первичная) / 3 000,00 (повторная до 2 месяцев) / 4 000,00 (повторная от 2 месяцев) |
Записываться на консультацию и диагностику лучше заранее. Первичная консультация длится в среднем 2 часа. Повторная – до 1 часа. Сдать анализы, сделать УЗИ, кольпоскопию вы можете в день приема у нас в клинике.
Для записи к гинекологу звоните по многоканальному номеру: +7 (499) 397-71-30. Вы также можете написать нам в Вотсапп, Телеграм, Вайбер по номеру: +7 (925) 397-71-30. Если вам неудобно говорить в данный момент, оставьте заявку на обратный звонок в форме обратной связи или в чате на сайте.
Клиника Марины Рябус поможет вам восстановить здоровье и ресурсность. Продлите молодость и улучшите качество жизни!
Элонгация шейки матки ( Длинная шейка матки )
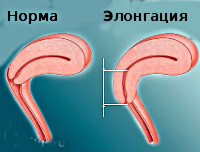
Элонгация шейки матки — это патологическое увеличение части органа, при котором его длина превышает 3,5 см. Если признаки опущения отсутствуют, заболевание протекает бессимптомно. Клинически может проявляться жалобами на ощущение инородного тела во влагалище и половой щели, дискомфорт при сексе, недержание при нагрузках мочи и газов, затрудненное мочеиспускание. Диагностируется при помощи гинекологического осмотра, УЗИ тазовых органов с цервикометрией. Лечение только хирургическое. В зависимости от сложности и выраженности патологии выполняется одна из операций по ампутации шейки, фиксации матки в физиологическом положении, гистерэктомии.
МКБ-10
Общие сведения
В норме шейка матки имеет длину 3,0±0,5 см, во время беременности может увеличиваться до 4,0 см. Об элонгации органа говорят в тех случаях, когда его размеры у небеременной пациентки составляют более 3,5 см. Раньше заболевание чаще поражало женщин пожилого возраста. В настоящее время гинекологи отмечают его омоложение – ЭШМ выявляют при профилактических осмотрах у женщин, начиная с 28 лет, приблизительно у трети пациенток патология возникает до 45 лет.
Такая динамика связана с увеличением частоты недифференцированной соединительнотканной дисплазии у женщин репродуктивного возраста, с которой ассоциировано удлинение шейки. Актуальность ранней диагностики расстройства связана с возможностью успешной хирургической коррекции на начальных стадиях для сохранения возможности деторождения.
Причины
Этиология заболевания все еще уточняется. Данные морфологических, иммуногистохимических, клинических исследований позволяют обоснованно утверждать, что ключевую роль в патологическом удлинении маточной шейки играет дисплазия соединительной ткани (ДСТ) разной степени выраженности, выявляемая у 80-84% пациенток. Вероятнее всего, коллагенопатия носит наследственный характер.
Специалисты в сфере акушерства и гинекологии выявили ряд предполагающих факторов, провоцирующих элонгацию у женщин с соединительнотканной дисплазией:
Сопутствующие состояния
С учетом полиорганности нарушений при ДСТ выделяют ряд маркерных состояний, при которых из-за функциональной несостоятельности соединительной ткани возрастает вероятность обнаружения элонгированной шейки матки. К числу диагностически значимых критериев относят:
Родственницы пациенток с ЭШМ первой линии зачастую страдают пролапсом внутренних половых органов. Более тяжелыми маркерами, свидетельствующими о функциональной недостаточности соединительной ткани, являются вентральные грыжи, спланхноптоз, нефроптоз, привычные вывихи суставов, пролапс митрального клапана.
Патогенез
В основе элонгации шейки матки лежит нарушение образования коллагена и процессов формообразования в опорной соединительной ткани, на фоне которого возникает ее морфофункциональная несостоятельность. Коллагенопатия при ЭШМ проявляется изменением соотношения коллагена I, III, IV типов, увеличением фракции с более тонкими волокнами, расстройством топографии распределения соединительной ткани, усиленным депонированием в фибробластах и внеклеточном матриксе. Коллагенопатия поражает не только строму органа, но и сосуды, мышечную ткань.
Внутримышечная коллагенизация аргирофильных структур сопровождается нарастающей атрофией мускулатуры маточной шейки. Орган постепенно растягивается (удлиняется). Его эластичность уменьшается, нижний отдел гипертрофируется, верхний — истончается. В результате прогрессирующего склероза и дезорганизации волокон нарушаются трофическая, опорная, формообразующая функции соединительной ткани, снижается ее устойчивость к нагрузкам. В совокупности эти процессы вызывают неполноценность шейки матки, а факторы риска усугубляют ситуацию.
Классификация
С учетом увеличения размеров шейки различают три степени элонгации. При 1 степени орган удлиняется до 5 см, при 2 — до 6-8 см, при 3 — длина превышает 8 см. Важным критерием систематизации клинических форм элонгации является нарушение анатомической топографии маточной шейки со смещением по отношению к входу влагалища и вовлечением в процесс других репродуктивных органов. Такой подход оправдан различием в методах лечения отдельных форм заболевания. Существует три типа элонгации:
Симптомы элонгации шейки матки
При I степени заболевания симптоматика обычно отсутствует. По мере увеличения длины и изменения положения шейки матки возникают жалобы на ощущение стороннего включения во влагалище или области промежности, дискомфорт и затруднение при сексуальных контактах. Для элонгации II степени с опущением влагалища и выпадением матки характерно недержание мочи при физнагрузках, чихании, кашле. В далеко зашедших случаях подтекание мочи наблюдается даже в покое. До 25-26% пациенток с III степенью элонгации испытывают затруднения при мочеиспускании. Недержание газов возникает у 14-15% больных.
Осложнения
Элонгация является одной из причин нарушения репродуктивной функции у женщин детородного возраста. У таких пациенток чаще наблюдается шеечное бесплодие, отмечаются неправильное прикрепление плаценты, ригидность шейки во время родов, сложности при прохождении ребенка по родовым путям, родовой травматизм. Развитие болезни в период климакса и постменопаузы осложняется формированием цистоцеле и ректоцеле со значительным нарушением функции тазовых органов. При постоянном нахождении шейки вне пределов влагалища возрастает риск ее травматического повреждения, присоединения инфекционного процесса (кольпита, экзоцервицита, эндоцервицита, эндометрита).
Диагностика
Выявление элонгации шейки матки — сравнительно простая диагностическая задача. Для ее решения пациенткам с комплексом типичных жалоб назначают физикальное и инструментальное обследование, позволяющее достоверно подтвердить удлинение органа и определить его возможное смещение. Наиболее информативными для постановки диагноза являются:
В качестве дополнительных исследований, направленных на оценку состояния шейки, выявление признаков инфекционно-воспалительных или неопластических процессов, могут быть рекомендованы:
Дифференциальная диагностика проводится с опущением или выпадением внутренних женских половых органов без элонгации шейки, гипертрофией шейки матки, рубцовой деформацией, раком влагалища или шейки. По показаниям пациентку консультируют онколог, уролог, проктолог, инфекционист.
Лечение элонгации шейки матки
Консервативных методов коррекции заболевания не существует. При выборе типа хирургического вмешательства учитывают степень и форму элонгации, наличие сопутствующих изменений в тканях шейки матки, окружающих органах, возраст и репродуктивные планы женщины. С учетом выраженности патологии при удлиненной маточной шейке рекомендованы следующие виды операций:
Прогноз и профилактика
Правильно проведенная хирургическая коррекция элонгации позволяет избавиться от дискомфортных ощущений, недержания газов и мочи, существенно улучшить качество жизни пациентки, предупредить опущение других тазовых органов. Некоторые из оперативных вмешательств нарушают репродуктивную функцию.
Профилактика заболевания предполагает отказ от тяжелых физических нагрузок, выполнение специальных упражнений по укреплению тазовых мышц при выявлении маркеров соединительнотканной дисплазии и факторов, повышающих риск развития расстройства. Важную роль в предупреждении патологической элонгации играют бережное ведение родов, тщательное ушивание разрывов шейки, влагалища и промежности.
Элонгация шейки матки что это значит у женщин лечение
Опущение и выпадение внутренних половых органов (ОВВПО) входит в число наиболее распространенных в мире заболеваний женских половых органов. В последнее время данная проблема стала особенно актуальной в связи с «омоложением» и увеличением количества пациенток репродуктивного возраста [1—3]. ОВВПО характеризуется наличием нарушения положения матки или стенок влагалища и проявляется смещением половых органов до входа во влагалище и/или выпадением их за его пределы [4, 5]. Один из многочисленных вариантов ОВВПО — опущение шейки матки (ШМ), или так называемая элонгация шейки матки (ЭШМ). Являясь малосимптомным состоянием, она способна снижать качество жизни женщины, вызывать дискомфорт, чувство инородного тела в области промежности, делать невозможной половую жизнь и вызывать психологическую травму [6—8].
Цель исследования — анализ исследований, посвященных изучению основных факторов риска (ФР) развития опущения и выпадения внутренних половых органов.
Согласно отечественным и зарубежным данным, частота ОВВПО составляет от 14,2 до 38,9% среди гинекологических заболеваний, при этом у 30% больных диагноз устанавливается в возрасте 28—45 лет, что свидетельствует об «омоложении» данной патологии [9—11]. Однако определить истинную частоту ОВВПО и тем более изолированного опущения ШМ не всегда представляется возможным ввиду отсутствия симптомов и этих показателей в отчетах о деятельности акушерско-гинекологической службы [6].
Данные о частоте ЭШМ весьма разноречивы; считается, что изолированный вариант диагностируют не более чем в 1,7—3,5% наблюдений [12, 13]. Одни авторы отмечают, что опущение ШМ — наиболее раннее проявление ОВВПО, но бессимптомное ее течение способствует запоздалой клинической диагностике. Другие [14—16] отмечают, что III степень удлинения ШМ служит предпосылкой для развития более тяжелых форм ОВВПО.
Поэтому выделить один ведущий ФР, способствующий развитию ОВВПО и ЭШМ, невозможно, что свидетельствует о полиэтиологической и многофакторной природе данного заболевания [17, 18]. ШМ — сложный по строению и функции иммунокомпетентный орган, морфология ее на 85% представлена соединительной тканью (СТ), формирующей структурные элементы [14]. Находящийся в структуре ШМ тонкий мышечный слой состоит из трех слоев гладкомышечных волокон с незначительной примесью волокнистых соединительных и эластических волокон [12, 19, 20]. Наружный и внутренний слои имеют продольно расположенные волокна, а средний слой состоит из циркулярных волокон с большим количеством венозных сосудов. При разрывах шейки в родах нарушается в основном тонкий циркулярный слой мышц и начинают функционировать только продольные мышцы, таким образом, нарушается вся сложная архитектоника шейки матки [12]. Повреждение Ш.М. в родах приводит к нарушению иннервации, рецепции и кровоснабжения органа, что ведет в дальнейшем к патологической регенерации [4, 7]. Считается, что нормальная анатомия ШМ в основном нарушается при родах через естественные родовые пути, и, по данным многочисленных публикаций, частота разрывов составляет от 6 до 30% [1]. К ФР разрывов ШМ относятся как непосредственные факторы, вызывающие механическое повреждение (амниотомия, крупный плод, диатермокоагуляция, аномалии родовой деятельности), так и связанные с экстрагенитальной и акушерской патологией (преэклампсия, гинекологические заболевания воспалительного генеза, возраст старше 30 лет, малоподвижный образ жизни и др. [21]. Акушерская травма ШМ наблюдается в основном у первородящих женщин с частотой от 17 до 28% [22], увеличивают ее количество в 2 раза и более роды у женщин старшей возрастной группы [16]. Росту травм ШМ способствует индукция родов, которая достигает 25% среди срочных родов (в экономически развитых странах) и не более 5% в развивающихся странах, в том числе в Российской Федерации [24—26]. В РФ основной проблемой, способствующей травме ШМ, в настоящее время является прерывание беременности (хирургическим путем), которое достигает 10% в сроки 9 нед и 5% во II триместре (13—22 нед) беременности [26]. Это связано с недостаточным расширением/раскрытием ШМ при хирургическом аборте, приводящим к разрыву ШМ в 1% наблюдений [28], и ростом количества преждевременных родов на 25% при каждой последующей беременности в дальнейшем, особенно если при аборте проводилось расширение ШМ более 10 мм и не использовались средства для ее подготовки [26]. Кроме того, увеличивают количество травм и осложнений несовершенство оперативной техники, нарушение кровоснабжения и иннервации в «рубцово-измененных» тканях, наличие патогенной микрофлоры и воспалительных заболеваний влагалища, приводящих к вторичному заживлению раны (9—28%) [27—29]. В последующем в ШМ формируется посттравматическая деформация, которая служит резервуаром для длительной персистенции вируса папилломы человека и развития злокачественных заболеваний [30].
Факторы риска развития опущения и выпадения внутренних половых органов и элонгации шейки матки
О ФР, способствующих опущению и выпадению внутренних половых органов, в том числе ШМ, в настоящее время мало сведений. По мнению одних ученых, существующие ФР целесообразнее разделить на факторы травматической и нетравматической этиологии [21]. Другие предлагают разделить ФР для удобства на модифицируемые (МФР) и немодифицируемые (НМФР) [22, 23]. Если на МФР можно оказать влияние изменением образа жизни, то к НМФР относятся ФР, на которые невозможно оказать воздействие (возраст, расовая и этническая принадлежность, генетическая предрасположенность) [25, 26]. При этом учет МФР позволяет выделить группы пациенток высокого риска развития ОВВПО и ЭШМ, и в данной группе возможно проведение профилактических мероприятий, восстановительной терапии и реабилитации существующих факторов, что дает возможность отсрочить или даже предотвратить развитие ОВВПО в дальнейшем [25, 26, 31].
Сторонники МФР считают, что основным ФР развития ОВВПО и ЭШМ являются травматические повреждения тазового дна [27, 28], запускающие каскад повреждений в мышцах и СТ Ш.М. Данная теория и практика принесли определенные сдвиги в разработке новых методов диагностики, улучшили результаты оперативного лечения. Однако даже полный учет всех этих факторов не всегда раскрывал истинные причины ОВВПО; кроме того, были неудачи хирургического лечения и высокая частота рецидивов. Поэтому, несмотря на подробное изучение механизмов развития ОВВПО, причина половины из них осталась неизвестной. Прогресс был достигнут только после изучения наследственных и открытия генетических форм ОВВПО и роли СТ в патогенезе осложнений, что привело к изучению нетравматических ФР [28, 29].
К нетравматическим ФР, или НМФР, относятся нарушения, связанные с различным состоянием СТ в организме: гипоэстрогенные состояния, менопауза, дисплазия соединительной ткани (ДСТ), наследственная и генетическая предрасположенность [31—33]. ДСТ представляет собой генетически детерминированную гетерогенную патологию и способна формировать врожденные нарушения метаболизма компонентов СТ-коллагена, фибронектина и др. [12, 32]. При этом ДСТ принято рассматривать как состояние, при котором происходит наследственно обусловленное снижение прочности СТ под воздействием различных неблагоприятных факторов (врожденных или приобретенных) [33, 34]. В последние годы появляется все больше сообщений о неблагоприятном влиянии хронических соматических заболеваний и ФР, связанных с образом жизни, на состояние мышечного и связочного аппарата органов малого таза. Доля МФР, относящихся к образу жизни, составляет более 50% (питание, физическая активность, стрессоустойчивость, вредные привычки (курение, злоупотребление алкоголем, наркомания)); повреждая структуры СТ, они способны оказывать свое неблагоприятное воздействие на органы и системы организма [21].
В многочисленных публикациях предложены самые разные классификации для оценки формы, клинических проявлений, морфологии, иммуногистохимии СТ при различной патологии, но выявить один или несколько генетических ФР, или так называемый «золотой стандарт», в настоящее время не представляется возможным. Спорным является и сам процесс опущения и выпадения Ш.М. Так, если при ЭШМ, связанной с ДСТ, чаще всего происходит компенсаторное разрастание СТ, приводящее к гипертрофии, и только затем опущение ШМ, то при травме ОВВПО происходит за счет разрушения связочного аппарата тазовой диафрагмы. Вследствие этого ШМ попросту выталкивается за половую щель, происходит так называемый апикальный пролапс, хотя вполне вероятно, что оба эти процесса могут существовать сочетанно [28].
По мнению отдельных ученых [17], наличие фенотипических признаков ДСТ служит основным фактором развития ОВВПО и ЭШМ и проявляется в 89—90% случаев. В исследованиях других авторов [35] проявления ДСТ определялись только в 12% случаев у нерожавших женщин в виде дефектов ректовагинальной перегородки; при этом истинная частота ОВВПО не превышала 2—3%. Проведенные исследования [23] выявили частоту ОВВПО у нерожавших женщин всего в 0,055% случаев, при этом не выявлено ни одного изолированного случая ЭШМ, хотя количество сочетанных проявлений ДСТ составило 9,4 на одну пациентку. В литературе имеются единичные описания случаев ОВВПО у нерожавших женщин; вероятно, это связано с очень малым числом проспективных рандомизированных исследований по проблеме профилактики и лечения пациенток с ЭШМ, неоднородностью клинической картины заболевания или разными подходами к диагностике [22, 36]. Поэтому пациенток молодого возраста с отягощенным семейным анамнезом, а также с ранними клиническими проявлениями ОВВПО и ЭШМ крайне важно обследовать для выявления генетических форм пролапса гениталий [15]. Это позволит определить дальнейший прогноз, выбрать правильную тактику комплексного лечения (консервативный/оперативный), определить длительность и улучшить результаты лечения. Несмотря на большой интерес к проблеме лечения, общепринятые международные стандарты по ведению пациенток с ОВВПО и ЭШМ с различной клинической картиной отсутствуют. Этим объясняются существующие разногласия. Необходимо объединить усилия специалистов по сохранению структур мышечной и соединительной ткани, коллагеновых структур, выработав единые стандартизированные подходы.
В последнее время появились работы, указывающие на связь возникновения ЭШМ с экстрагенитальными заболеваниями. Возникающая при этом коллагенопатия также часто приводит к морфофункциональной неполноценности ШМ и в последующем к нарушению ее архитектоники и топографии [16, 28]. Неясными остаются механизмы развития ЭШМ у пациенток, страдающих истмико-цервикальной недостаточностью (ИЦН), при которой происходит до 40% очень ранних преждевременных родов, но исследований, указывающих на прямую и косвенную взаимосвязь ОВВПО, ЭШМ и ИЦН, в изученной нами литературе не выявлено, что требует более детального изучения данной проблемы [13]. На состояние ШМ определенную роль оказывают функциональные расстройства и связанные с ними состояния при естественной и хирургической менопаузе. Считается, что недостаточное количество половых гормонов способно вызвать ОВВПО, так как в ткани промежности имеется большое количество рецепторов к эстрогенам и прогестерону; но прямых данных, свидетельствующих о непосредственном влиянии менопаузы на развитие ОВВПО и ЭШМ, в изученной литературе не найдено [20].
Диагностика ЭШМ в настоящее время не представляет трудностей, хотя унифицированной международной классификации в мире не существует. Сбор анамнеза, проведение бимануального влагалищного исследования, цервикометрия, выполнение нагрузочных проб позволяют лечащему врачу получить нужную информацию о состоянии ШМ [9]. В течение 1-го года после появления первых симптомов к врачу за медицинской помощью обращаются лишь 4,7% пациенток с проблемами, связанными с ОВВПО, более 50% — через 6—10 лет, а у 9,1% пациенток длительность заболевания превышает 20 лет [29, 30].
Визуальный осмотр при помощи зеркал дает возможность оценить длину ШМ. В норме она имеет длину 3,0±0,5 см, но во время беременности она может удлиняться до 4,0 см. ЭШМ принято считать те наблюдения, когда ее размеры вне беременности составляют более 3,5 см [5]. Лишь в одной работе проводится оценка опущения и выпадения ШМ с учетом увеличения ее размеров, при этом различают три степени удлинения ШМ: I степень — удлинение ШМ до 5 см; II степень — удлинение до 7,5—8 см; III степень — более 8 см [37]. I степень обычно протекает бессимптомно, и пациентки редко обращаются к врачу [18]. В дальнейшем длительное, медленное течение под неблагоприятным воздействием МФР приводит к разнонаправленному действию сил, вызывает удлинение ШМ и вынуждает пациентку обратиться к врачу чаще всего с II или III степенью ЭШМ [19].
В настоящее время принято различать три варианта элонгации: изолированное опущение ШМ, элонгация шейки и опущение влагалища, элонгация шейки и выпадение матки. Длительное опущение и выпадение ШМ способны приводить к рубцовой деформации, гипертрофии и быть причиной развития различных патологических состояний (декубитальных язв, кольпитов, эндоцервицитов с длительным рецидивирующим течением и фоновых заболеваний), являясь ФР развития рака шейки матки [7, 21, 30, 35].
Универсальной и стандартизированной классификацией, позволяющей оценить степень опущения и выпадения ШМ, является усовершенствованная классификация РОР-Q. Однако практикующие врачи в 60% случаев ею не пользуются, считая, что это требует слишком много времени (24%), это слишком сложно (18%), используют другие классификации (16%), другие причины (2%) [38, 39]. Все это свидетельствует о низкой эффективности существующих клинических классификаций, не позволяющих создать единый алгоритм исследования, описать степень ЭШМ, что приводит к недооценке ранних симптомов опущения и выпадения ШМ, особенно у женщин в раннем послеродовом периоде.
Наиболее информативным и объективным методом исследования ШМ является ультразвуковое исследование (УЗИ), особенно трансвагинальное. Оно позволяет оценить анатомию, форму, размеры, внутреннюю структуру, наличие объемных образований (их границы, размеры, содержимое). В норме на эхограммах ШМ определяется как мягкотканное образование цилиндрической формы диаметром 30 мм, с четкими, ровными контурами, длиной от 20 до 40 мм. УЗИ дает возможность оценить не только структуру, но и функциональную активность органа на основании изучения интенсивности кровоснабжения ШМ, провести цветовое картирование кровотока в строме ШМ, определить характеристики кривых скоростей кровотока в конкретных сосудах. Магнитно-резонансная томография также позволяет получать трехмерные изображения, отражающие реальную анатомию органов малого таза, оценить состояние мышечно-связочного аппарата тазового дна, степень атрофии и повреждения мышц-леваторов [38, 39].
Заключение
Таким образом, несмотря на существующие методы диагностики, вопросы оценки роли влияния рассмотренных факторов риска в развитии ОВВПО и элонгации шейки матки остаются малоизученной проблемой. Для разработки научно обоснованной тактики ведения пациенток с ОВВПО и ЭШМ необходимы дальнейшие проспективные рандомизированные исследования, требующие усилий специалистов различных специальностей, занимающихся изучением проблемы тазового дна.