Баллонная дилатация
Баллонная дилатация – метод устранения сужения органа/анастомоза путем растяжения его специальным баллоном, раздувающимся внутри суженного участка.
Процедура относится к лечебным эндоскопическим манипуляциям и применяется для восстановления просвета органов желудочно-кишечного тракта и трахеобронхиального дерева. В арсенале специалистов отделения эндоскопии НИИ онкологии им.Н.Н.Петрова имеются баллонные дилататоры различных видов и размеров от ведущих производителей эндоскопического оборудования. Хорошее оснащение отделения и опыт специалистов позволяют успешно выполнять лечение пациентов разных категорий, имеющих как послеоперационные, так и поствоспалительные стриктуры органов желудочно-кишечного тракта, в том числе панкреато-билиарной зоны, а также трахеи, бронхов.
Показания для проведения баллонной дилатации
Доброкачественные заболевания пищевода, желудка, 12-перстной кишки
Доброкачественные заболевания толстой кишки
Заболевания желчных и панкреатических протоков
Доброкачественные заболевания трахеи и бронхов
Как выполняется процедура
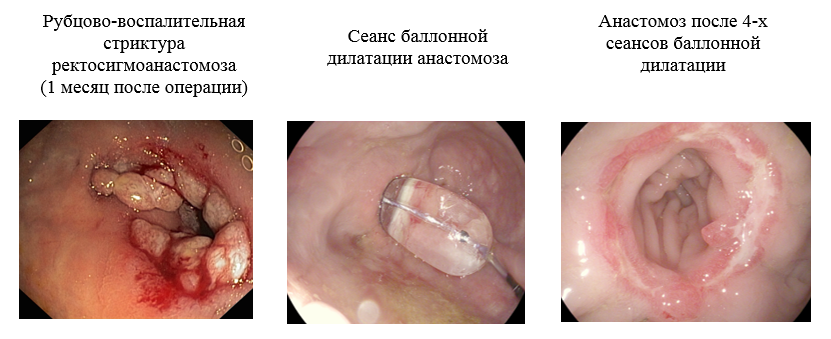
Специалист выполняет исследование, заведомо используя эндоскоп небольшого диаметра. При выполнении ЭГДС у пациентов со стриктурой просвета пищевода или анастомоза применяется трансназальный эндоскоп диаметром 5 мм, осмотр пациентов со стенозом кишки или кишечных анастомозов осуществляется эндоскопом диаметром 8-9 мм. Во время исследования оценивается локализация верхнего края сужения, диаметр суженного участка и его протяженность (по возможности).
Баллонный дилататор представляет собой эндоскопический инструмент, состоящий из длинного катетера, на дистальном конце которого в свернутом состоянии находится баллон. С помощью специального инструмента в баллон нагнетается жидкость, создающая определенное давление. Баллон при этом растягивается и увеличивается в размерах до определенного диаметра. При процедуре баллонной дилатации баллон, во время доставки его к месту установки, находится в спущенном состоянии, а раздувается он только в зоне стриктуры, тем самым растягивая и увеличивая её просвет.
В раздутом состоянии баллон находится несколько минут, после чего он сдувается и извлекается. Баллонная дилатация начинается с проведения баллона малого диаметра (10-12 мм) с последующим применением больших по диаметру баллонов (вплоть до 20 мм).
На отделении эндоскопии НИИ онкологии им.Н.Н. Петрова баллонная дилатации осуществляется несколькими способами:
Способ №1. Баллонный дилататор проводится по биопсийному каналу эндоскопа и под эндоскопическим контролем устанавливается в область стриктуры так, чтобы она приходилась на центральную часть баллона.
Способ №2. По биопсийному каналу эндоскопа за область сужения проводится гибкая струна-проводник, по которой, как по направителю, в область сужения устанавливается баллонный дилататор. Эндоскоп при этом водится параллельно инструменту для обеспечения точного позиционирования баллона и визуального контроля за ходом процедуры.
Выбор способа определяется специалистом о время процедуры и продиктован, в основном, удобством доставки инструмента к зоне стриктуры. В обоих случаях рентгенологической контроль не требуется, что позволяет проводить процедуру в амбулаторных условиях и исключает лучевую нагрузку на пациента и врача.
Ликвидация стриктур желчных и панкреатических протоков проводится под комбинированным контролем (рентгенологическим и эндоскопическим) – во время ЭРХПГ. Для выполнения этой процедуры требуется краткосрочная госпитализация пациента в стационар.
Наши результаты
Ежедневно на отделении эндоскопии НИИ онкологии им.Н.Н.Петрова успешно выполняются баллонные дилатации стриктур пищевода, желудка, толстой кишки, бронхов, а также пищеводных, межкишечных и межбронхиальных анастомозов, с восстановлением привычного для пациентов качества жизни в 95% случаев.
Продолжительность и периодичность лечения
Длительность и специфика лечения во многом зависит от индивидуальных особенностей пациента и конкретной картины заболевания. Лечение в целом состоит из основного и поддерживающего курсов и завершается динамическим наблюдением.
Возможные осложнения
Процедура баллонной дилатации, если она выполняется с поэтапным переходом от баллона небольшого диаметра к большему, является достаточно безопасным методом лечения стриктур полых органов и анастомозов. Однако при баллонной дилатации усилие, передаваемое от баллона к тканям, не контролируется специалистом мануально, так как достижение заданного диаметра баллона осуществляется с помощью винтового шприца, поэтому существует вероятность возникновения глубокого надрыва или разрыва стенки органа. Поэтому специалисту так важно иметь на отделении широкий выбор инструментов разного диаметра, чтобы избежать форсированной дилатации баллоном неподходящего размера.
В процессе выполнения процедуры обычно возникают поверхностные продольные надрывы рубцово измененной слизистой в области анастомоза или на поверхности стенки органах, из которых отмечается кратковременное незначительное подтекание крови, останавливающееся самостоятельно. Самым серьезным считается перфорация стенки органах, для устранения которого может потребоваться оперативное вмешательство, а также кровотечение из краев глубокого разрыва слизистой, с которым почти всегда удается справиться эндоскопически.
Результаты эндоскопической баллонной дилатации при заболеваниях билиарной системы
Котовский А. Е., д. м. н., профессор кафедры госпитальной хирурги № 2 Первого МГМУ им И. М. Сеченова
Дурдыклычев И. Х., врач отделения рентгеноэндоскопического № 2 института клинической онкологии РОНЦ РАМН им. Н. Н. Блохина
Глебов К. Г., к. м. н, старший научный сотрудник отдела хирургии печени и метаболической хирургии НИЦ Первого МГМУ им И. М. Сеченова
Петрова Н. А., врач эндоскопического отделения ГКБ № 7
Москва
В последние годы в эндоскопической хирургии при заболеваниях гепатопанкреатодуоденальной области все чаще стали использовать дилатационные баллонные катетеры, в некоторых случаях как альтернатива эндоскопической папиллосфинктеротомии и вирсунготомии.
Однако до сих пор нет четких показаний для их применения при заболеваниях желчных протоков (ЖП), большого сосочка двенадцатиперстно кишки (БСДК), поджелудочной железы, а техника, методика и эффективность баллонной дилатации до конца не изучены.
За последние 6 лет нами было выполнено 115 операций на ЖП с использованием эндоскопических дилатационных баллонных катетеров.
Эндоскопическая баллонная дилатация (ЭБД) осуществлялась инструментами производства фирмы «СООК» с диаметром раскрытия баллона от 4 до 10 мм.
Показаниями к ЭБД явились (Табл. 1): 43 больным, у которых имелись рубцовые и онкологические сужения гепатикохоледоха, предварительно была выполнена папиллосфинктеротомия, при этом рассечение папиллы использовали как доступ для введения в ЖП дилатационных баллонных катетеров, из них у 13 пациентов была произведена ограниченная папиллотомия. У 72 пациентов ЭБД была выполнена без каких-либо других эндоскопических манипуляций на БСДК и ЖП.
| Таблица 1 | |
| Заболевания | Количество больных |
| Рубцовый стеноз БСДК, рестеноз папиллотомного отверстия и терминального отдела холедоха (ТОХ) | 47 |
| Опухолевая стриктура гепатикохоледоха | 36 |
| Сужение гепатикохоледоха при холедохолитиазе (несоответствие диаметра желчных протоков и удаляемого конкремента) | 19 |
| Тубулярное сужение ТОХ при хроническом панкреатите | 5 |
| Деформация и сужение ТОХ при околососочковом дивертикуле | 3 |
| Рубцовая стриктура гепатикохоледоха | 2 |
| Рубцовые стриктуры билиодигестивных соустий | 2 |
| Болезнь Кароли | 1 |
| Всего: | 115 |
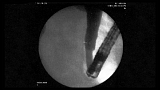
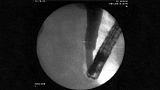
Техника выполнения ЭБД состояла из нескольких этапов. Вначале через стриктуру ЖП проводилась металлическая струна-проводник диаметром 0,25–0,35 мм, по которой под постоянным рентгенотелевизионным контролем устанавливали дилатационный баллонный катетер в область сужения. В тех случаях, когда не удавалось провести дилатационный инструмент использовали метод предварительной реканализации и бужирования (20 больных). В основном это были пациенты с онкологическими заболеваниями (15 случаев), рестенозом папиллотомного отверстия и рубцовой стриктурой ЖП. После установки баллонного катетера в область сужения ЖП с помощью специального ручного компрессора баллон раздували до 4–9 атм. двух- или трехкратно, при этом использовался постоянный рентгенотелевизионный контроль, т. к. во время дилатации возможно неконтролируемое смещение баллона проксимальнее или дистальнее стриктуры. У 82 % больных требовалось последовательная смена баллонов на больший диаметр. Дилатацию заканчивали баллоном с максимальным диаметром, который зависел от диаметра ЖП проксимальнее стриктуры.
У больных с опухолевой стриктурой гепатикохоледоха во всех случаях сразу после дилатации отмечено активное поступление застойной желчи, крови в просвет кишки, что является дифференциальным диагностическим признаком отличным от сдавления ЖП при раке Таблица 1 головки поджелудочной железы. При рестенозах папиллотомного отверстия и ТОХ дилатация явилась единственным возможным методом эндоскопического лечения, т. к. анатомически невозможно было осуществить репапиллотомию из-за угрозы перфорации двенадцатиперстной кишки. У 19 больных с холедохолитиазом мягкие, небольшие по диаметру камни располагались проксимальнее стриктуры ЖП, при этом после дилатации их удалось экстрадировать с помощью этого же баллона.
Кроме того ЭБД явилась эффективным методом лечения у больных, которым по анатомическим особенностям папиллярной области невозможно было провести адекватный папиллотомный разрез. Подобная ситуация имела место и у 3 больных с околососочковыми дивертикулами. У 2 пациентов после лапароскопической холецистэктомии имелись локальные относительные рубцовые стриктуры гепатикохоледоха. Выполнение ЭБД позволило устранить причины нарушения желчеоттока. В 43 случаях ЭБД была завершена назобилиарным дренированием (НБД), из них у 36 пациентов, в последующем эндоскопическим транспапиллярным стентированием ЖП.
В основном это были больные с опухолевым поражением гепатикохоледоха, гнойным холангитом и механической желтухой.
Нами установлено, что эффективность ЭБД напрямую связана, прежде всего, с максимальным давлением баллона в области стриктуры, а экспозиция по времени не имеет существенного значения. Мы рекомендуем создавать давление в баллоне не менее 7–9 атм. с обязательным рентгенотелевизионным контролем за исчезновением «юбки» сужения, именно от этого и зависит экспозиция времени дилатации. Мы обратили внимание, что если выполнять баллонную дилатацию при более низком давлении баллона (менее 4 атм.), то эффективность ЭБД будет кратковременной и неадекватной.
Таким образом, первые клинические результаты использования ЭБД в лечении заболеваний органов гепатопанкреатодуоденальной области показывают высокую эффективность методики, направленную на стойкое восстановление желчеоттока и порой являются единственным возможным вариантом эндоскопического лечения.
Эндоскопическая баллонная дилатация что это
Полный текст статьи:
Технические аспекты
Техника БД сфинктера Одди в отличие от ПСТ довольно проста. В первую очередь выполняется селективная канюляция холедоха стандартным катетером, проводится контрастирование желчевыводящих путей и устанавливаются показания к БД. Затем через катетер в холедох проводится проводник, по которому, в свою очередь, в область сфинктера Одди устанавливается баллон. Диаметр баллона может быть 6, 8 и 10 мм, например, в зависимости от диаметра конкремента который вы собираетесь извлекать. Число и продолжительность раздувания баллона варьируют. Так Yasuda et al., используя 8 мм баллон, проводит две последовательные дилатации, в течение одной минуты каждая [8]. В свою очередь Vlavianos et al., выполняет дилатацию баллоном 10 мм в течение 30 секунд, повторяя ее только при отсутствии свободного отекания желчи из БДС после первичного вмешательства [6].
Мы в своей практике используем билиарные баллоны 6-8 мм фирмы Сook. Дилатацию проводим однократно в течение 30-60 секунд. После дилатации баллон десуфлируется и извлекается. Дальнейшие манипуляции по извлечению конкрементов проходят также как и после ПСТ.
Преимущества и недостатки
Начнем обсуждение преимуществ и недостатков БД сфинктера Одди с недавно опубликованных результатов метта анализа восьми рандомизированных исследований посвященных сравнительной эффективности ПСТ и БД при эндоскопическом лечении конкрементов холедоха [1]. Общий уровень осложнений, как и процент успешного извлечения конкрементов был сходен в обеих группах. Кровотечение чаще наблюдалось при применении ПСТ, чем БД (2 % и 0 %, соответственно), однако панкреатит при ПСТ развивался реже, чем при БД (4,3 % и 7,4 %, соответственно). Достоверной разницы в частоте перфораций и уровнем летальности между двумя методиками не наблюдалось. Однако при использовании БД значительно чаще приходилось прибегать к механической литотрипсии. Идеальным пациентом для БД с целью удаления конкрементов печеночных протоков, по мнению авторов метта анализа, является больной с не более чем 3-мя конкрементами размером не более 1 см и с минимальным расширением холедоха. В свою очередь риск осложнений наиболее высок у лиц с острым холангитом, панкреатитом (текущим или в анамнезе) и у пациентов моложе 50 лет.
Кроме возможных непосредственных осложнений ПСТ, к ее недостаткам относят и необратимое разрушение сфинктера Одди с потерей его функций. Так приводятся данные, что после ПСТ пневмобилия с дуодено-билиарным рефлюксом наблюдается в 50 %, а бактериальное загрязнение желчи в 100 % случаев, что может приводить к развитию острого холецистита и холангита [5]. Считается, что после БД функция сфинктера Одди восстанавливается достаточно быстро [3]. Интересная работа на эту тему опубликована Японскими исследователями [8], изучая манометрические параметры перед, через неделю и через год после БД они обнаружили, что через год после вмешательства все изучаемые показатели были хоть и значительно лучше, чем через неделю после дилатации, но все же достоверно ниже таковых до вмешательства. У 8,9 % пациентов после БД даже наблюдалась пневмобилия (в группе ПСТ она была в 40 % случаев) Видимо даже после БД полное восстановление функции сфинктера Одди происходит не у всех пациентов. Существует мнение, что сочетание БД с извлечением многочисленных крупных конкрементов дополнительно повреждает его структуры уменьшая степень восстановления функции.
Выводы?
На основании данных литературы мы бы сформировали следующие принципы:
Баллонная дилатация
Региональный центр эндоскопии: поможет тем, кому назначили баллонную дилатацию
Баллонная дилатация — это постепенное растяжение стенок полых участков ЖКТ с целью облегчения прохождения пищи. В отличие от бужирования и стентирования, дилатирование позволяет изменять размер баллона. Специалист может заранее просчитать окружность пищевода и нагнетать/спускать воздух, пока не будет достигнут оптимальный диаметр.
Баллонная дилатация желудка
Данная методика успешно применяется при рубцовых сужениях привратника и ДПК, при злокачественных новообразованиях, после ожоговых стриктур, стриктур анастомозов
Баллонная дилатация кишечника
Основными показаниями являются стриктуры при болезни Крона или НЯК и стриктуры анастомозов. Известны случаи применения этого метода и при дивертикулярных, опухолевых и ишемических стриктурах. Стриктуры толстокишечных анастомозов поддавались лечению баллонной дилатацией эффективнее, чем бужирование.
Стриктуры при опухолевых процессах толстой кишки дилатируются для экстренной декомпрессии и/или для предоперационной подготовки (либо паллиативного лечения). Но в последнем случае стентирование (установка металлических саморасправляющихся стентов) более предпочтительна.
Как подготовиться к расширению ЖКТ и как проходит процедура
Подготовка к расширению пищевода не займет много времени. Необходимо опустошить желудок: отказаться от еды и питья за 6 часов до манипуляции. Если пациент будет приезжать в Нижний Новгород из другого региона, разрешается позавтракать бульоном или сладким зеленым чаем.
Перед проведением эндоскопической операции, пациенту вводят наркоз. Тип и цена медикамента согласовывается заранее. Далее проводится обычная эндоскопия, но вместе с трубкой в пищевод/кишечник будет введен баллон.
Методика введения баллона: проводник направляется через стриктуру (под эндоскопическим контролем), а затем по нему проводится баллон и производится расширение просвета до диаметра баллона.
После завершения всех манипуляций, пациента оставляют под наблюдением медицинского персонала. Как только онемение, спровоцированное анестетиком, пройдет — можно будет поесть и попить.
Как получить услугу в Региональном центре эндоскопии
Цена на баллонную дилатацию желудка в Нижнем Новгороде включает:
Эндоскопическая баллонная дилатация что это
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Случайный выбор
данная функция, случайным образом выбирает информацию для Вашего изучения,
запустите выбор нажав кнопку ниже
Случайный выбор
Обратная связь
Напишите нам
Сообщение об ошибке
Что улучшить?
Введение:
Полный текст статьи:
Технические аспекты
Преимуществом, по крайней мере, теоретическим, баллонной дилатации над бужированием является равномерное воздействие на всем протяжении стриктуры и практическое отсутствие осевой нагрузки на ткани.
В настоящее время существуют три вида баллонов: устанавливаемые по проводнику под контролем рентгена, проводимые через канал эндоскопа под контролем зрения и сочетание первого и второго типов (баллоны для дилатации билиарных стриктур). Баллоны для эндоскопической дилатации стриктур представлены на рис. 1.
При использовании проводника он проводится через стриктуру (с помощью эндоскопа или рентген контроля), по нему проводится баллон (с рентген контрастными метками) который устанавливается таким образом, что бы стриктура приходилась на его центральную часть, затем с помощью специального раздувающего устройства баллон наполняется водорасворимым контрастом до определенного давления (указанно производителем для каждого баллона конкретного диаметра). Вначале четко визуализируется «талия» на баллоне в области сужения, которая при успешной дилатации исчезает.
Предназначенные для проведения через эндоскоп баллоны можно установить двумя путями:
Об успешной дилатации судят по возможности движения баллона в раздутом состоянии вперед и назад через стриктуру.
В своей работе мы используем сочетание эндоскопического и рентгенологического контроля за установкой баллона и дилатацией. Дилататор проводится по каналу эндоскопа и под рентгенологическим контролем устанавливается по центру сужения. Раздувание производится под рентген контролем до исчезновения «талии», но, не превышая максимального рекомендованного давления.
Обычно баллон в раздутом состоянии в области стриктуры мы держим 2-3 минуты. Затем баллон десуфлируется и извлекается из канала. Эндоскопически осматривается область устраненной стриктуры и ранее не доступные из-за нее участки ЖКТ, например, желудок и ДПК при стриктурах пищевода.
Как и другие терапевтические эндоскопические вмешательства дилатация должна проводиться только при адекватной седатации больного.
До процедуры обязательно выполняется эндоскопический осмотр стриктуры с биопсией и рентгенологическое обследование с барием. Исследование с водорастворимым контрастом выполняется и после дилатации для исключения перфорации. Рекомендуется и повторный эндоскопический осмотр позволяющий исключить осложнения. Иногда разумно повторно взять биопсию из области сужения для исключения злокачественной природы поражения.
Показанием к дилатации являются только стриктуры с явной клинической симптоматикой и иногда необходимость исключить злокачественный ее характер, как например стриктуры возникающие на фоне НЯК.
Пищевод
Основными показаниями к дилатации являются пептические и каустические стриктуры. Так же возможна дилатация опухолевых сужений и стриктур анастомозов. Успешно применяется дилатация и при ахалазии кардии. По нашему опыту наиболее благодарными являются короткие сужения просвета пептической природы. При назначении адекватной антисекреторной терапии такие стриктуры редко рецидивируют.
Дилатация при стриктурах в результате ожогов пищевода кислотой или щелочью наиболее сложна (из-за частой высокой протяженности, извитости и плотности сужения). Часто используется серия дилатации баллонами различного диаметра (от меньшего к большему) через 3-7 дней. Высок процент рецидива таких стриктур.
Опухолевые стенозы легко, как правило, поддаются дилатации, но устранение дисфагии носит довольно кратковременный характер. В серии включавшей 39 больных с раком пищевода дилатация позволила уменьшить дисфагию у 90 % пациентов, среди осложнений встречалась одна перфорация [12]. Дилатации при опухолевых стриктурах можно проводить многократно, при повторных появлениях дисфагии. По данным одного исследования пациенты с данной патологией, как правило, требовали повторной дилатации каждые 4 недели [10]. После устранения опухолевого стеноза надо проводить стентирование саморасправляющимся металлическим стентом, что, однако, в России не всегда возможно по финансовым соображениям. Есть сообщения об успешном сочетании дилатации с химиотерапией в качестве паллиативного лечения неоперабельных опухолей области кардии [7].
При дилатации стриктур пищеводных анастомозов результаты более благоприятны при коротких стриктурах (при их протяженности более 12 мм баллонная дилатация вообще малоэффективна), а вот от диаметра сужения результат не зависит. Хуже результаты при ручных анастомозах и при их недостаточности в анамнезе [6].
Желудок
Учитывая появление высокоэффективной противоязвенной терапии и значительного снижения частоты рецидивов язвы после успешной эррадикации Нр баллонная дилатация может с успехом применяться при рубцовых сужениях привратника и ДПК как альтернатива хирургическому вмешательству. Конечно, нет смысла в дилатации при декомпенированном стенозе. Возможна дилатация и злокачественных, как паллиативное лечение, и после ожоговых стриктур, стриктур анастомозов. Solt J., et al., опубликовал отдаленные результаты дилатации у больных со стенозом выходного отдела желудка доброкачественного характера (после операций, пептические, коррозийные и постваготомические стриктуры) [15]. Он выполнил 117 баллонных дилатации 72 пациентам, а средний период наблюдения составлял 98 месяцев. Средний диаметр стеноза был 6 мм до лечения и 16 мм после него. Уменьшение и исчезновение симптомов наблюдалось у 80 % сразу после выполнения процедуры и у 70 % через три месяца. У 16 пациентов наблюдался рестеноз в сроки 1-18 месяцев после вмешательства. Среди осложнений встречался один случай артериального кровотечения и две перфорации. Boylan J.J., и Gradzka M.I., подчеркивают, что правильное противоязвенное лечение, в особенности эррадикация Нр и прекращение приема НПВС необходимо для сохранения результата успешно выполненной дилатации по поводу стриктуры выходного отдела желудка пептической природы [2]. Стриктуры анастомозов и стриктуры злокачественного характера более склонны к быстрому рецидиву [11].
Тонкая и толстая кишка
Основными показаниями к дилатации являются стриктуры в результате болезни Крона или НЯК и стриктуры анастомозов. Хотя есть сообщения об использовании этого метода и при дивертикулярных, опухолевых и ишемических стриктурах [8]. Проведенный ретроспективный анализ баллонной дилатации стриктур через колоноскоп у 59 пациентов с болезнью Крона (53 со стриктурами анастомозов и 6 с первичной стриктурой) показал, что длительный положительный результат был достигнут у 41 % пациентов, причем у 17 % после одной дилатации. Однако у 59 % больных в период наблюдения возникла необходимость в оперативном лечении в результате рецидива стриктуры. Осложнениями были две перфорации [17]. Brooker J.C., et al., сообщает о сочетании баллонной дилатации с введением стероидов продленного действия при стриктурах в результате болезни Крона [3]. У 50 % пациентов ремиссия достигнута после одной дилатации с введением стероидов, у 28,5 % потребовалось несколько вмешательств и, наконец, в 21,4 % случаев дилатация была не эффективна.
При дилатации стриктур толстокишечных анастомозов баллонная дилатация показала себя эффективнее, чем бужирование [14]. Virgilio C., et al., используя для дилатации стриктур анастомозов диаметром 2 мм и менее баллон предназначенный для лечения ахалазии добился результата в 94 % случаев [18].