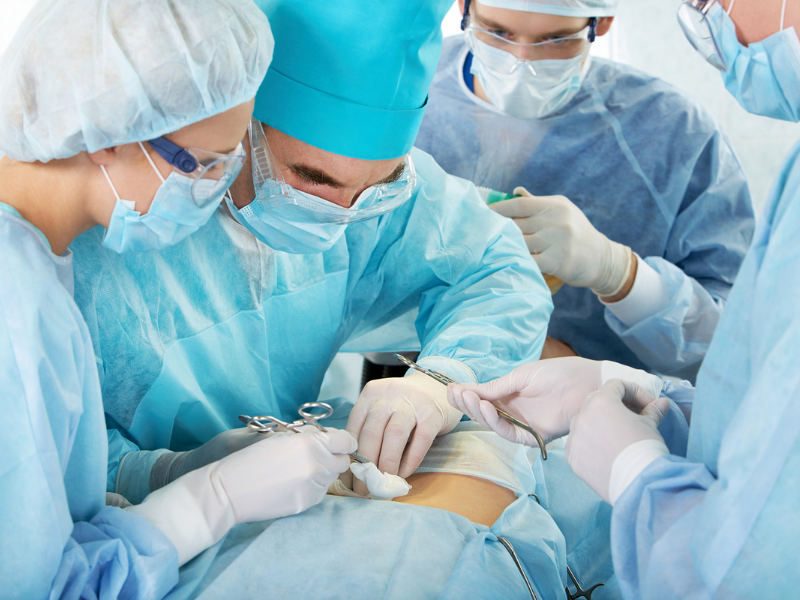
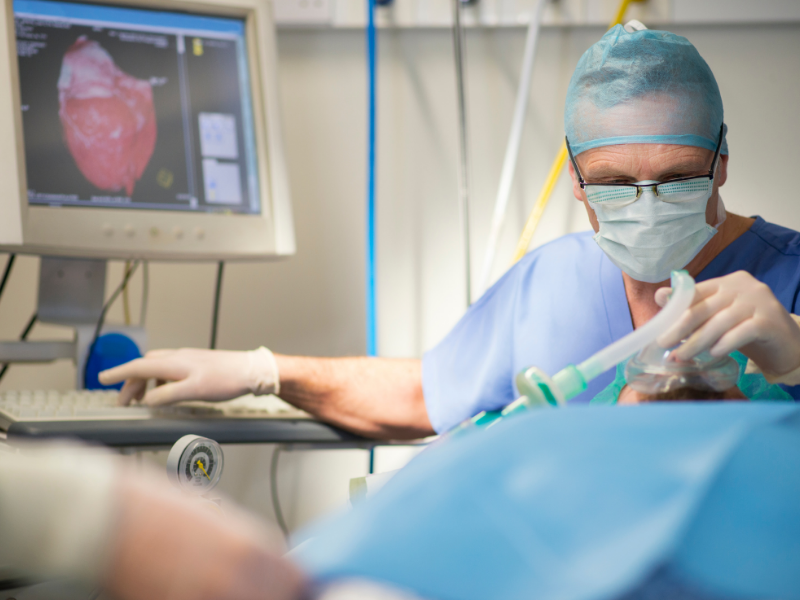
Эндоскопическое восстановление проходимости желчных путей в НМИЦ хирургии им. А.В. Вишневского
Сегодня методом выбора в лечении рубцовых стриктур, в том числе ятрогенных повреждений желчных протоков, становятся эндоскопические технологии.
Пациентка 36 лет. Диагноз: послеоперационная рубцовая стриктура общего желчного протока. Состояние после лапароскопической холецистэктомии, чрескожной чреспеченочной холангиостомии, полный наружный желчный свищ. Паппилостеноз. Парапапиллярные дивертикулы двенадцатиперстной кишки.
Как развивались события
Пациентке по месту жительства выполнена лапароскопическая холецистэктомия, в ходе которой возникла травма общего желчного протока. После операции развилась желтуха, было проведено наружное чрескожное чреспеченочное дренирование желчных протоков для желчеоттока.
В связи с тем, что вся желчь оттекала по дренажу, организм терял много жидкости и микроэлементов, и пациентка была вынуждена в течение 8 месяцев принимать желчь перорально.
Как принималось решение
Учитывая данные анамнеза и результаты обследований, по принятой в хирургическом эндоскопическом отделении тактике первым этапом была выполнена эндоскопическая ретроградная холангиография и оценка проходимости общего желчного протока, достоверно определена протяженность стриктуры и интраоперационно решен вопрос о возможности эндоскопического лечения.
Риски и особенности ситуации
Особенностью ситуации являлся полный блок общего желчного протока. Если бы планируемое эндоскопическое ретроградное вмешательство оказалось безуспешным, это могло означать необходимость выполнения большой открытой операции с реконструкцией желчных протоков. Кроме того, у пациентки имелся полный наружный желчный свищ: организм терял около 1500 мл желчи в сутки, что в свою очередь привело к его физическому и психическому истощению и ряду диспепсических расстройств.
Эндоскопическое ретроградное вмешательство на желчных протоках – это минимально инвазивный метод лечения, которое выполняется эндоскопом с применением рентгеноскопии.
Дуоденоскоп (эндоскоп с боковой оптикой) перорально проводится в двенадцатиперстную кишку, подводится к большому дуоденальному сосочку, устье которого открывается в просвет двенадцатиперстной кишки. Через канал дуоденоскопа в устье сосочка вводится катетер и выполняется контрастирование желчных протоков специальным рентгеноконтрастным препаратом. С помощью рентгенаппаратуры оценивается полученное изображение желчных протоков и при выявлении патологии (стриктуры или конкрементов) осуществляется эндоскопическая операция, направленная на восстановление проходимости желчных путей.
В данном случае у пациентки обнаружена рубцовая стриктура (сужение) общего желчного протока, при которой его диаметр уменьшился до 1 мм на значительном протяжении.
Специальную сверхтонкую струну-проводник удалось провести в сегментарный проток правой доли печени (рис. 2), после чего принято решение первоочередно расширить просвет протока специальными эндоскопическими бужами (рис. 3, 4), постепенно увеличивая диаметр последних.
Когда необходимый диаметр был достигнут, выполнено стентирование левого долевого желчного протока печени (рис. 5).
Через установленный ранее чрескожный дренаж проведено антеградное бужирование, а затем эндоскопическая установка второго стента в правый долевой проток печени (рис. 6-7).
После установки стентов в желчные протоки желчь естественным ходом поступает в двенадцатиперстную кишку, поэтому необходимость в наружном дренаже и постоянном приеме желчи отпадает.
Комментарий хирурга
Юрий Геннадьевич Старков, доктор медицинских наук, профессор, зав. хирургическим эндоскопическим отделением НМИЦ хирургии им. А.В. Вишневского, член правления РОХ, Ассоциации Гепатопанкреатобилиарных хирургов СНГ
«Одна из «вечных» проблем абдоминальной хирургии, которую не удается решить в течение многих десятилетий, и с последствиями которой мы регулярно сталкиваемся, это травма желчных протоков при холецистэктомии. Это серьезное осложнение с тяжелыми последствиями как в ближайшем, так и в отдаленном послеоперационном периоде (частота его встречаемости достигает 0,3-0,6%, а в РФ выполняется около 200 тысяч холецистэктомий в год). К сожалению, это осложнение часто приводит к инвалидизации.
Пациенты, столкнувшиеся с этим заболеванием, а подчас имеющие длительную историю лечения, поступают к нам, имея наружные дренажи, желтуху, а порой и ряд не совсем удачных операций в анамнезе.
Оператор: Ю.Г. Старков
Ассистент: А.С. Ибрагимов
Анестезиологи: Х.В. Качалова, Р.В. Довбенко
Операционная сестра: Ю.А. Заруцкая
Эндопротезирование желчных протоков
Функцией желчных протоков является выведение желчи в двенадцатиперстную кишку под давлением секретов печени. Нарушение процесса становится причиной развития серьезных заболеваний, которые при отсутствии своевременного лечения могут привести к тяжелым осложнениям, в том числе и летальном исходу. В современной хирургии для восстановления состояния и функциональности желчных протоков применяется метод эндопротезирования. Операция заключается в установке стента, расширяющего просвет желчных протоков.
При каких заболеваниях проводится операция
Эндопротезирование желчных протоков представляет собой операцию, целью которой является фиксация стента (трубочка с металлической или пластиковой сеточкой) в заблокированный участок для восстановления оттока желчи.
Основное показание для стентирования — механическая желтуха. Патология может быть обусловлена заболеваниями:
киста среднего и большого размера, перекрывающая проток;
воспаление поджелудочной железы хронического типа;
опухоли двенадцатиперстной кишки;
образование камней в протоках;
злокачественные и доброкачественные опухоли;
поражение желчного пузыря, печени и органов ЖКТ метастазами.
Выполнение стентирования желчных протоков является необходимым в том случае, если отсутствует положительная динамика расширения протоков в результате медикаментозного лечения. Стоимость эндопротезирования зависит от разных факторов, включающих показания и клиническую картину.
Опасность развития заболеваний после эндопротезирования
Стенирование желчных протоков с использованием эндоскопического метода относится к малоинвазивным методикам, не требующим серьезного хирургического вмешательства. Риски осложнений после операции минимальны, но отказ от лечения может привести к серьезным последствиям. Основной целью эндопротезирования является восстановление оттока желчи.
При механической желтухе, вследствие отсутствия или неэффективности лечения, возникает дезинтоксикация печени, приводящая к патологическим процессам:
образование диссеминированных тромбов;
дистрофические процессы в органах;
Отказ от стентирования может стать причиной нарушения функций всех жизнеобеспечивающих органов и развитию необратимых последствий. В запущенных случаях не исключается летальный исход.
В Юсуповской больнице стентирование проводится квалифицированными хирургами, имеющими многолетний опыт проведения аналогичных операций. Ознакомиться с информацией о специалистах можно на сайте клиники, где также доступны сведения о цене на эндопротезирование.
Подготовка к эндопротезированию (стентированию)
Эндопротезирование желчных проток несложная операция, но поскольку осуществляется вмешательство в естественные процессы организма и предполагается установка инородного предмета, стентирование имеет ряд ограничений.
Для исключения противопоказаний и рисков осложнений во время операции и в послеоперационном периоде проводится диагностика, включающая:
общий анализ, биохимия крови, коагулограмма;
УЗИ печени и желчных путей.
За 2–3 дня до операции пациенту следует отказаться от алкоголя и приема препаратов, влияющих на свертываемость крови. С вечера перед днем, когда будет выполнено стентирование, исключают прием пищи, а непосредственно в день эндопротезирования исключается прием не только пищи, но и любой жидкости.
После получения результатов обследования, специалист назначает дату операции и выбирает стент. Конструкция подбирается по материалу, диаметру и длине. Сколько стоит эндопротезирование желчных протоков зависит от показаний, сложности операции и стоимости стента.
Как проводится эндопротезирование желчных протоков
Эндоскопический метод установки стента в желчный проток осуществляется с применением аппарата — эндоскопа. Устройство представляет собой трубку, оснащенную встроенной высококачественной камерой и «фонариком», размещенными на конце проводника. Дополнительно используются специальные инструменты, позволяющие разместить стент внутри протока. Доступ к желчным протокам открывается при выполнении 1–3 небольших разрезов.
применение общего наркоза;
получение доступа и установка эндоскопа;
введение и расправление стента в желчном протоке на месте его сужения;
извлечение инструментов и эндоскопа;
Операция продолжается до 30 минут до 1 часа. На протяжении всего процесса стентирования хирург наблюдает за манипуляциями внутри органа на экране монитора, а также контролирует продвижение, размещение и фиксацию стента с помощью рентгена. На эндопротезирование цена в Москве зависит от особенностей проведения операции и количества устанавливаемых протезов. За одну процедуру может быть установлено 2 и более стентов.
Послеоперационный период
В Юсуповской больнице сразу после операции пациент остается в круглосуточном стационаре под постоянным наблюдением квалифицированного медицинского персонала. Выписка пациента осуществляется в среднем на 3 сутки, но основной этап восстановления занимает около 14 дней.
В послеоперационный период пациенту требуется:
строго соблюдать постельный режим;
исключить физические нагрузки;
принимать назначенные доктором медикаменты;
посещать клинику для контроля.
После эндопротезирования желчных протоков доктор консультирует пациента обо всех особенностях питания. От соблюдения рекомендаций зависит риск возникновения осложнений.
Преимущества проведения стентирования в Юсуповской больнице
Эндопротезирование желчных протоков в Юсуповской больнице выполняется с применением современных технологий, качественных протезов и безопасных методик. Операцию проводит квалифицированный хирург с многолетним опытом.
Другие преимущества стентирования желчных протоков в нашей клинике:
безопасные методики проведения операции;
современное техническое оснащение операционных;
индивидуальный подход к каждому пациенту;
быстрое восстановление и сохранение желчных протоков;
возможность нахождения в круглосуточном стационаре;
постоянный медицинский контроль.
Обращение в профессиональную клинику хирургии снижает риски послеоперационных осложнений до минимума. Наши врачи контролируют состояние пациента от момента обращения в больницу и до окончания реабилитационного периода.
Для консультации со специалистом, можно записаться в клинику на сайте Юсуповской больницы или по контактному номеру телефона.
Стентирование желчных протоков
Стентирование желчных протоков – процедура по установке эндопротеза в просвет желчных протоков для восстановления их проходимости. Она чаще всего проводится при механической желтухе опухолевого происхождения. Обычно стентирование становится вторым этапом лечения, так как на первом этапе требуется декомпрессия желчевыводящих путей – она выполняется разными способами и ставит целью устранение или снижение тяжести желтухи. После этого в желчевыводящие пути устанавливают стент, чтобы желтуха не развилась повторно. Двухэтапный подход к лечению обеспечивает низкий риск осложнений.
Зачем делают стентирование
Только у 20% пациентов с раком печени, желчных протоков и поджелудочной железы проводится радикальная хирургическая операция для удаления опухоли. Остальным показано лишь паллиативное лечение. Даже после радикальных операций у большинства больных рак рецидивирует.
Одной из основных задач паллиативного лечения является устранение или предотвращение развития механической желтухи. Для этого требуется обеспечить нормальный отток желчи. Достичь этой цели можно двумя методами:
Стентирование желчных протоков – малоинвазивный метод лечения, который у многих пациентов позволяет избежать большой операции.
Варианты стентирования
В медицине используется два вида стентирования, в зависимости от операционного доступа:
В некоторых случаях используются сразу оба доступа.
Методики установления стента являются не конкурирующими, а взаимодополняющими. В разных ситуациях может быть предпочтительным тот или иной способ.
Кандидат медицинских наук
Опыт работы: Более 19 лет
Варианты стентов
Для стентирования применяются пластиковые или металлические стенты. Пластиковые применяются редко и являются временными. Они имеют короткий срок службы из-за формирования бактериальных биопленок и отложения камней, состоящих из солей желчных кислот.
Металлические стенты бывают с покрытием и без покрытия. Стенты без покрытия недолговечны: через ячейки стента прорастает опухолевая ткань и повторно блокирует желчевыводящие протоки. В итоге желтуха может развиться повторно уже через несколько недель.
В клинике НАКФФ применяются саморасправляющиесянитиноловые стенты с полимерным покрытием. Он вводится в сложенном виде, а внутри желчных протоков стент расправляется, и его диаметр увеличивается в 3-4 раза. Это важно для обеспечения длительности эффекта: чем больше диаметр, тем меньше риск повторной опухолевой обструкции. Так как стент представляет собой ячеистую структуру, через ячейки может прорастать опухоль. Чтобы избежать этого явления, стенты покрывают тонкой пленкой из полиуретана, силикона или полиэтилена.
Лучшими считаются стенты с антирефлюксным механизмом. Они имеют клапан, который предотвращает попадание содержимого кишечника в желчные протоки. Больше половины этих стентов остаются функциональными через 1 год после установки.
Среднее время функционирования разных видов стентов до развития опухолевой обструкции:
Длину и диаметр стента врачи подбирают индивидуально, в зависимости от протяженности и локализации стриктуры (зоны сужения протока). Правильный выбор размеров снижает риск миграции стента после его установки.
Куда обратиться
Сделать стентирование желчных протоков вы можете в клинике НАКФФ. Несколько причин, почему стоит обратиться именно в наш центр:
Отправьте документы на почту cc@nacpp.ru. Возможность проведения лечения рассмотрит главный врач клиники.
В клинике НАКФФ процедуры проводятся опытными специалистами. Они успешно выполнили уже сотни операций по стентированию желчных протоков.
Эндопротезирование желчных протоков при опухолях гепатопанкреатодуоденальной зоны
К. Г. Глебов, к. м. н., старший научный сотрудник
А. Е. Котовский, д. м. н., профессор
И. Х. Дурдыклычев, врач-эндоскопист
Первый МГМУ им. И. М. Сеченова,
РОНЦ РАМН им Н. Н. Блохина г. Москва
В последние годы как у нас в стране, так и за рубежом широко применяются малоинвазивные методы декомпрессии желчных протоков. Одним из таких методов является эндоскопическое транспапиллярное эндопротезирование желчных протоков, которое было выполнено 195 больным с механической желтухой опухолевого генеза. У 73 пациентов обтурация желчных протоков была вызвана раком головки поджелудочной железы, раком гепатикохоледоха в 55 случаях, раком БСДК у 22 человек, опухолью Клацкина у 26 больных, метастатическим поражением в области ворот печени в 13 случаях, раком желчного пузыря с распространением на гепатикохоледох и множественными метастазами в печень в 4, ворсинчатой аденомой терминального отдела холедоха и опухолью нисходящей части двенадцатиперстной кишки у 2 пациентов.
Целью работы явилась оценка эффективности эндоскопического транспапиллярного стентирования желчных протоков при механической желтухе.
У всех больных диагноз был подтвержден на основании клинической картины заболевания, данных УЗИ, КТ и РПХГ, при этом все они нуждались в паллиативных методах декомпрессии желчных протоков в связи с терминальной стадией онкологического процесса. В связи с этим в качестве окончательного метода лечения было выбрано эндоскопическое транспапиллярное стентирование желчных протоков.
Всем больным стремились осуществлять диагностические и лечебные вмешательства на БДС и желчных протоках, направленные на восстановление желчеоттока, одномоментно, так как разделение диагностического этапа от этапа восстановления желчеоттока во времени у больных механической желтухой создает большую угрозу для возникновения или обострения гнойного холангита.
В качестве первого этапа в 92 % случаев (180 больных) осуществляли назобилиарное дренирование, которое мы рассматривали, как элемент дозированного желчеоттока, необходимого для профилактики постдекомпрессионного синдрома и печеночно-почечной недостаточности. Несмотря на более медленное снижение общего биллирубина и показателей холестаза в течение первой недели после декомпрессии по сравнению с другими способами желчеотведения (чрескожная чреспеченочная холецистохолангиостомия, холецистостомия) ни у одного больного мы не отметили развития тяжелой печеночной недостаточности.
Также на первом этапе перед установкой эндопротеза в 100 % случаев пациентам были произведены различного типа эндоскопические папиллотомии, баллонные дилатации зоны сдавления желчных протоков, реканализации и бужирования опухолевых стриктур, что в дальнейшем облегчало проведение эндопротеза через зону обтурации.
В качестве стента для транспапиллярного протезирования у 134 больных применялись различной формы, диаметра и конфигурации фирменные пластиковые дренажные трубки, а у 61 — нитиноловые сетчатые самораскрывающиеся стенты (покрытые или непокрытые).
Все без исключения эндопротезы подбирались индивидуально, с учетом характера заболевания и результатов ретроградной холангиографии.
У 170 больных использовался одиночный транспапиллярный пластиковый стент, а в 13 % случаях (25 пациентов) в желчные протоки установлено 2 и более эндопротеза одномоментно.
В 95 % случаев в ближайшем послеоперационном периоде отмечены улучшение общего состояния, исчезновение диспептических явлений, нормализация биохимических показателей крови.
У 5 больных на 2–6 день произошла миграция стента в просвет кишки, потребовавшая повторного эндопротезирования. Данные осложнения, на наш взгляд было связано с неправильным выбором конфигурации и диаметра протеза. У 12 пациентов в первые сутки наблюдались боли в правом подреберье, которые прошли под воздействием консервативной терапии.
У 3 больных в отдаленные сроки после протезирования отмечена миграция стента в просвет гепатикохоледоха, в связи с чем они эндоскопически были удалены.
У 14 больных через 6–8 месяцев после установки стента при эндоскопическом осмотре было обнаружено нарушение его проходимости, восстановленной с помощью механической очистки канала дренажной трубки. После этой процедуры эндопротезы функционировали еще 1–2,5 месяцев. Сроки нормального функционирования пластикового стента до его замены на новый составили в среднем 6 1 месяцев с момента установки, а двухэтапное эндоскопическое вмешательство (I этап — назобилиарное дренирование; II этап — эндопротезирование) позволило увеличить срок работы эндопротеза на 25–30 % %.
У 61 больного в качестве эндопротеза были использованы металлические самораскрывающиеся нитиноловые стенты с диаметром раскрытия 8–10 мл. Методика и техника их установки является более сложным эндоскопическим вмешательством, по сравнению с эндопротезированием пластиковыми стентами. Сразу после установки нитиноловых стентов имелись их конусовидные деформации в области сужения. При динамическом рентгенологическом контроле через 16–72 часов было отмечено полное раскрытие эндопротезов, при этом на обзорном снимке брюшной полости во вне- и внутрипеченочных протоках имелся воздух.
В отличии от эндопротезирования пластиковыми стентами нитиноловые конструкции обладают более быстрым дренирующим эффектом желчных протоков.
Тяжелых осложнений, связанных с эндопротезированием не имели.
В одном случае у больного раком гепатикохоледоха возник рецидив желтухи вызванный прорастанием ячеек протеза опухолью, что потребовало установки пластикового стента по типу «стент-в-стент», и также в одном случае произошла интрахоледохиальная миграция без нарушения желчеоттока.
Таким образом, стентирование желчных протоков при механической желтухе опухолевого генеза является эффективным и малотравматичным методом восстановления желчеоттока, позволяющим в оптимально короткие сроки добиться улучшения общего состояния больного, быстрой регрессии симптомов холестаза и нормализации биохимических показателей крови.
Эндоскопическое эндопротезирование холедоха что это
В последние годы, как у нас в стране, так и за рубежом широкое распространение получило эндоскопическое стентирование желчных протоков (ЖП) при различных хирургических заболеваниях органов гепатопанкреатодуоденальной зоны (ГПДЗ).
В последнее время расширились показания к эндопротезированию ЖП при заболеваниях органов ГПДЗ доброкачественного характера, что привело к увеличению количества больных, нуждающихся в билиарном стентировании.
В своей работе мы детально изучили результаты эндоскопического лечения 341 пациента с доброкачественной патологией органов ГПДЗ, которым потребовалось установка в ЖП билиарных дренажных трубок. При этом, мы выделяем два направления билиарного эндопротезирования для этой категории больных — с лечебной и профилактической целями.
В задачи стентирования ЖП с лечебной целью входят: 1 – восстановление желчеоттока; 2 – уменьшение давления во вне- и внутипеченочных желчных протоках; 3 – дренирование ЖП и полостных образований печении, сообщающихся с билиарной системой.
В подавляющем большинстве случаев использовались пластиковые дренажные трубки (95,6%) и лишь у 15 (4,4%) больных – металлические самораскрывающиеся эндопротезы, при этом предпочтение отдавали покрытым конструкциям стентов.
Исходя из целей и задач билиарного эндопротезирования нами были определены показания к этому вмешательству. (Табл. 1)
Показания к эндопротезированию
Восстановление
желчеоттока
(при механической желтухе)
Острый и хронический панкреатит
Рестеноз БСДК после папиллосфинктеротомии
Рубцовая стриктура ЖП и билиодегистивного анастомоза (БДА)
Доброкачественные опухоли БСДК и
Уменьшение давления во вне- и внутрипеченочных в желчных протоках
Наружный желчный свищ
Дренирование
желчных протоков и полостных образований печени, сообщающихся с билиарной системой
Наибольшее количество больных (92 человека) страдали острым билиарным или хроническим панкреатитами. Причиной эндопротезирования у данной категории больных явились клинические признаки механической желтухи (МЖ), связанные с тубулярным сужением дистального отдела холедоха.
У 57 пациентов показанием к стентированию явился рестеноз папиллотомного отверстия после ранее выполненной эндоскопической папиллотомии, из них у 15 человек эта операция была проведена более 2-х раз.
Важное значение приобретает билиарное протезирование ЖП у больных с холедохолитазом при невозможности литоэкстрации, связанной с техническими или анатомическими особенностями ГПДЗ. А также при соматически отягощенном анамнезе, не предполагающим проведение хирургической операции. В нашей практике были установлены пластиковые эндопротезы 53 пациентам с данной патологией. При этом предпочтение отдавали дренажным трубками типа двойной «pig tail», т.к. именно эта конструкция стентов позволяет фиксировать конкременты, что предотвращает их миграцию во внутрипечночные ЖП.
Новым направлением билиарной хирургии являются эндоскопические вмешательства при рубцовых стриктурах ЖП и билиодегистивных анастомозов, где в комплекс оперативных манипуляций (реканализация, бужирование и баллонная дилатация стриктур и сужений) входит этапное эндопротезирование ЖП. Эти операции с успехом были произведены 34 больным. Именно в этой группе пациентов могут быть расширены показания для установки покрытых металлических конструкций билиарных стентов.
Пациенты с папиллостенозом, сопровождающимся клиническими проявлениями МЖ, были выявлены в 17 случаях. Показаниями к стентированию явились невозможность выполнения адекватной папиллотомии в сложных анатомических условиях и высокий риск возникновения рестеноза БСДК.
Околососочковые дивертикулы, приводящие к нарушению пассажа желчи являются достаточно распространенной патологией, наиболее часто встречающейся у пожилых, соматически отягощенных пациентов. 22 больным потребовалась установка эндопротезов с целью восстановления желчеоттока.
Важное значение приобретает эндопротезирование ЖП у больных после хирургических операций, осложнившихся желчеистечением в брюшную полость или формированием наружного желчного свища. Мы наблюдали 17 пациентов с данным видом патологии, у которых ради уменьшения градиента давления между ЖП и двенадцатиперстной кишкой (ДПК) производилось билиарное стентирование, что способствовало самостоятельному закрытию свища и прекращению поступления желчи по страховочным дренажам из брюшной полости.
Весьма эффективным методом является эндопротезирование у больных с абсцессами печени, сообщающимися с ЖП. Подведение к области абсцесса транспапиллярного пластикового эндопротеза позволяет создать условия для его адекватного полноценного дренирования, а в случаях гнойного холангита, установка стента с одновременным проведением назобилиарного дренажа (эндоскопическая «дренажная система») дает возможность контролировать оттекающую желчь, усиливает дренажную функцию, чем и достигается более быстрый эффект лечения холангита.
Особое значение с профилактической точки зрения приобретает эндопротезирование ЖП у больных после «сложных», травматичных вмешательств на папилле, ЖП и протоках поджелудочной железы, при которых может наступить нарушения желчеоттока в результате выраженного отека тканей области операции. У больных после эндоскопической папиллэктомии кроме отека тканей в зоне операции в раннем послеоперационном периоде, в отдаленные сроки можно ожидать образование рубцовой деформации папиллярной области, затрудняющей отток желчи в ДПК, поэтому этим пациентам также с профилактической целью показана установка пластиковых дренажных трубок в ЖП и главный панкреатический проток.
Таким образом, отмечается тенденция к увеличению количество эндопротезирований ЖП при доброкачественных заболевания ГПДЗ, вследствие расширения показаний к данному оперативному вмешательству. При этом основные цели остаются низменными – восстановление или профилактика нарушения желчеоттока. Следует отметить, что после билиарного стентирования за больными необходимо динамическое наблюдение, для своевременной замены эндопротеза и предотвращения развития осложнений. При доброкачественных заболеваниях ГПДЗ предпочтительно применять пластиковые дренажные трубки, а при рубцовых сужениях ЖП и билиодегистивных анастомозов возможно использование покрытых металлических билиарных стентов.