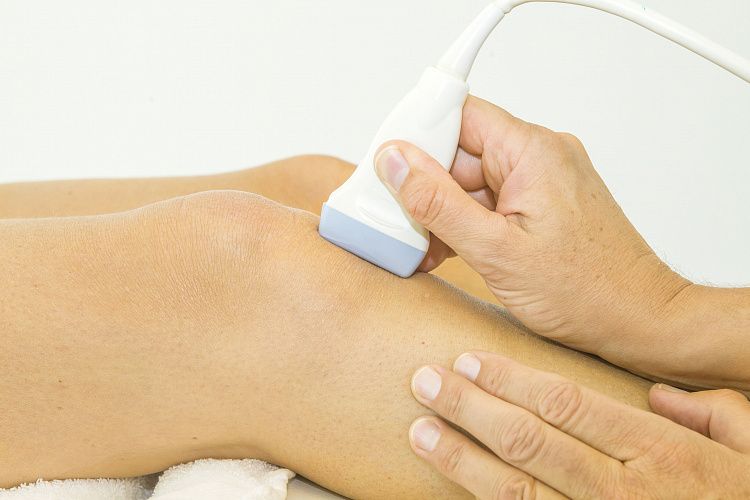
Энтезопатия
Энтезопатии – это группа патологических процессов с воспалительным и дегенеративно-дистрофическим компонентом, возникающих в области прикрепления сухожилий, реже апоневрозов, связок и суставных капсул к костям. Проявляются болями в покое и при физических нагрузках с участием пораженной анатомической структуры, ограничением движений, локальной отечностью, гиперемией и болезненностью при пальпации. Диагностируются на основании жалоб, анамнеза, данных рентгенографии, МРТ и УЗИ суставов. Лечение энтезопатий комплексное, включает физиотерапию, медикаментозную терапию, массаж, ЛФК. При неэффективности консервативных методик выполняются хирургические вмешательства.
МКБ-10
Общие сведения
Энтезопатии (от лат. enthesis – соединение сухожилия с костью) – распространенная группа заболеваний опорно-двигательного аппарата. Название происходит от слова «энтез» или «энтезис», означающего место прикрепления соединительнотканных образований к костным структурам, используется в медицинской литературе с 60-х годов прошлого века.
Некоторые специалисты придерживаются более широкого толкования данного термина и включают в группу энтезопатий не только непосредственно поражения энтезов, но и тендиниты прилегающих участков сухожилий, а также воспалительные процессы в области сухожильных сумок. По статистике, энтезопатии диагностируются у 35-85% пациентов, страдающих болезнями суставов. Нередко выявляются при аутоиммунных патологиях, встречаются у спортсменов и людей некоторых профессий. Имеют склонность к длительному течению с постепенным прогрессированием, дегенеративно-дистрофическим перерождением тканей, ухудшением функции и повышением вероятности травматизации измененной анатомической структуры.
Причины энтезопатий
С учетом этиологического фактора в травматологии и ортопедии различают две разновидности энтезопатий: первично воспалительную и первично дегенеративную. Первично воспалительная патология развивается при распространении воспаления с прилегающих суставов при артритах. Первично дегенеративный процесс возникает в результате повторяющихся мелких травм при постоянных перегрузках или является исходом однократного крупного повреждения (надрыва, разрыва в области энтеза). Причиной перегрузки может быть как высокая физическая активность, так и нарушение биомеханики движений при заболеваниях костно-мышечной системы. Факторами, увеличивающими вероятность формирования энезопатий, считаются:
Патогенез
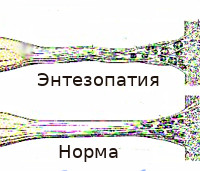
В основе энтезопатии лежат воспалительные и дегенеративные процессы в зоне энтезиса. Особенностью данной анатомической структуры является неэластичность и высокая механическая прочность при относительно неблагоприятных условиях местного кровообращения. Энтезы лишены собственных сосудов, питание тканей осуществляется за счет артерий, обеспечивающих кровоснабжение прилегающих кости и сухожилия. При нагрузке в области энтезиса формируется зона наиболее интенсивного натяжения. Благодаря большой механической прочности большинство волокон остается целыми, поэтому однократное микроповреждение протекает бессимптомно и остается незамеченным.
При этом в областях соединения коллагеновых пучков с костной тканью (при фиброзном энтезе) или трансформации коллагеновых волокон в волокнистый хрящ (при фиброзно-хрящевом соединении) образуются одиночные микроразрывы. При повторной микротравматизации количество разрывов постепенно увеличивается. В ткани сухожилия появляются зоны жирового перерождения. Все перечисленное негативно влияет на прочность энтеза, повышает вероятность его последующих повреждений и способствует развитию воспаления. При первично воспалительном поражении наблюдается обратный механизм. Воспалительные явления создают благоприятные условия для появления микроразрывов, ткань сухожилия рубцуется и подвергается жировому перерождению, формируются участки дегенерации энтеза.
Симптомы энтезопатий
Наиболее распространенными поражениями энтезиса считаются эпикондилиты, трохантерит, энтезопатии седалищного бугра, «гусиной лапки» и боковой поверхности надколенника, ахиллодения и подпяточный бурсит. Общими симптомами патологий этой группы являются локальные боли в месте прикрепления сухожилия при напряжении соответствующих мышц или нахождении в определенном положении. Болевой синдром усиливается при сопротивлении движению. При пальпации определяется болезненность, иногда выявляются костные выросты и ограниченный отек мягких тканей.
Эпикондилит локтевого сустава может быть наружным («локоть теннисиста») и внутренним («локоть гольфиста»), поражает, соответственно, места прикрепления сухожилий к наружному и внутреннему мыщелкам плечевой кости. Для латерального эпикондилита характерны четко локализованные боли, возникшие после непривычной нагрузки и усиливающиеся при сопротивлении попытке разгибания лучезапястного сустава. Медиальный эпикондилит проявляется местной болезненностью, усиливающейся при сопротивлении сгибанию запястья. Функция локтевого сустава обычно сохранена.
Трохантерит, как правило, развивается на фоне артроза тазобедренного сустава, чаще диагностируется у больных женского пола в возрасте старше 40 лет. Отмечается болезненность в зоне большого вертела при попытке лечь на больной бок. Энтезопатия обычно не оказывает влияния на объем движений, возможны некоторые ограничения, обусловленные сопутствующим артрозом. Пальпация трохантера болезненна. Наблюдается усиление болевого синдрома при сопротивлении отведению бедра. Пациенты с энтезопатией седалищного бугра предъявляют жалобы на боль, возникающую в положении сидя (при давлении тела на пораженную область).
Анзериновый бурсит или поражение энтеза в зоне «гусиной лапки» – воспаление на участке прикрепления сухожилий трех мышц: полусухожильной, изящной и портняжной по внутренней поверхности голени ниже коленного сустава. Обычно диагностируется у женщин среднего и пожилого возраста, имеющих лишний вес и страдающих гонартрозом. Проявляется болями в начале движения и при подъеме по ступеням, локальной болезненностью в проекции энтезиса. Еще одной энтезопатией области коленного сустава является процесс в зоне прикрепления собственной связки надколенника по его наружному или внутреннему краю. Как и предыдущая патология, чаще выявляется при артрозе, сопровождается болями при пальпации и движениях.
Ахиллодиния нередко диагностируется у спортсменов, лиц с наследственными коллагенопатиями. Характеризуется интенсивной болью при движениях и продолжительном пребывании в положении стоя. Подпяточный бурсит может быть первично воспалительным или первично дегенеративным. В первом случае обнаруживается у пациентов со спондилоартропатиями, во втором (пяточная шпора) – наблюдается у лиц в возрасте 40 лет и старше. Типичны боли при опоре на стопу, более выраженные в момент начала ходьбы.
Диагностика
В зависимости от этиологии заболевания диагностические мероприятия осуществляют травматологи-ортопеды или ревматологи. При возникновении энтезопатий на фоне урогенных и энтерогенных спондилоартропатий направление к перечисленным специалистам может быть выдано урологом, проктологом или инфекционистом. До недавнего времени диагностика основывалась на клинических данных и результатах рентгенографического исследования. В настоящее время перечень обследований включает следующие процедуры:
С учетом локализации и клинических проявлений заболевания дифференциальную диагностику осуществляют с артритами, артрозами, бурситами, тендинитами, тендовагинитами, фиброзитами, другими воспалительными и дегенеративно-дистрофическими процессами в суставной области и периартикулярной зоне. При проведении дифференциации учитывают, что энтезопатии могут сочетаться с перечисленными патологиями.
Лечение энтезопатий
Лечение поражений энтезов производится в амбулаторных условиях, включает медикаментозную терапию и немедикаментозные методы воздействия. Больным рекомендуется изменение двигательных стереотипов для уменьшения нагрузки на пораженные энтезисы. Операции требуются относительно редко, показаны при выраженном болевом синдроме и неэффективности консервативной терапии. Перечень возможных лечебных мероприятий включает:
Прием НПВС в терапевтических дозировках в большинстве случаев не обеспечивает желаемого эффекта, наблюдается лишь некоторое снижение болезненности при одновременном максимальном ограничении нагрузки на пораженный сегмент. Боли и воспаление при некоторых энтезопатиях поверхностных локализаций временно уменьшаются после нанесения местных средств, содержащих НПВС, и согревающих мазей. При глубоком расположении энтезов препараты местного действия неэффективны.
Прогноз и профилактика
Прогноз при энтезопатиях относительно благоприятный. При правильно подобранной схеме лечения, соблюдении рекомендаций врача клинические проявления болезни уменьшаются или исчезают. Вместе с тем, заболевание склонно к хроническому течению, полное выздоровление наблюдается редко, при увеличении нагрузки на сегмент или обострении патологий близлежащих суставов существует высокая вероятность рецидивов. Со временем патология прогрессирует, что влечет за собой ухудшение функции конечности. Профилактические меры предполагают отказ от чрезмерных однообразных физических нагрузок, соблюдение техники выполнения движений в процессе занятий спортом и профессиональной деятельности, своевременное лечение сосудистой патологии, поражений суставов и нервной системы.
Энтезопатия – лечение, признаки заболевания
Автор:
Рецензент:
Терапевт, ревматолог, кардиолог
Причины развития, симптомы и лечение энтезопатии
Энтезопатия – так называется болезнь, при которой патологические изменения могут касаться трех структур организма человека – связок, сухожилий и суставных капсул. Заболеванию подвержены люди молодого и среднего возраста. Патология достаточно распространенная и требует серьезного отношения. Без надлежащего лечения энтезопатия может стать причиной инвалидизации. Как правило, болезнь развивается в плечевом, тазобедренном и коленном суставе.
Причины энтезопатий
Причины энтезопатий сухожилий, связок и суставных капсул – это чаще всего профессиональная деятельность человека. Например, подобное заболевание диагностируется у танцоров и бегунов, спортсменов и тех, кто вынужден регулярно испытывать физические нагрузки на работе. Люди с ожирением тоже страдают энтезопатиями.
Иногда заболевание выступает как один из симптомов какой-то другой патологии и чаще всего свидетельствует о прогрессировании:
Клиническая картина
Основной признак заболевания – дискомфорт в месте развития патологического процесса. Например, симптомом энтезопатии коленного сустава будет сильная боль при небольшой нагрузке на него, припухлость кожи вокруг него и покраснение. Со временем двигать коленкой человеку становится все труднее.
Но даже такая выраженная клиническая картина не дает возможности поставить диагноз после первого осмотра больного. Для подтверждения диагноза врач назначит ряд дополнительных исследований: анализ крови, рентгенографию, ультразвуковое исследование, магнитно-резонансную томографию. Необходимо дифференцировать заболевание от аутоиммунных и системных патологий соединительной ткани. Диагностика должна проводиться вовремя, поскольку дальнейшее прогрессирование болезни провоцирует ее распространение: появляются признаки энтезопатии мышц бедра, когда больной теряет возможность ходить самостоятельно.
Лечение энтезопатии
Острая фаза развития заболевания требует медикаментозных назначений. Предварительно проблемному месту обеспечивают покой – если диагностирована энтезопатия тазобедренных суставов, то пациенту показан строгий постельный режим. Из лекарственных препаратов ему могут назначить:
Медикаментозные назначения делает только врач после обследования пациента и уточнения диагноза. Многие из перечисленных препаратов имеют множественные противопоказания, поэтому нужно будет учитывать и общее состояние здоровье больного.
Большое значение в лечении имеет физиотерапия, которая назначается после устранения острых симптомов. Например, при энтезопатии седалищного бугра назначается массаж и лечебная физкультура. Существует комплекс рекомендованных физиопроцедур:
Крайне редко врачи назначают хирургическое лечение энтезопатии – например, когда болезнь уже запущена и консервативными методами успехов добиться не получается. Проводятся артроскопические операции, которые имеют ряд преимуществ перед классическим рассечением мягких тканей для открытия доступа к нужной части организма. Если диагностирована энтезопатия связки надколенника в запущенной форме, когда больной не в состоянии передвигаться без палочки, врачи будут надсекать связку, удалять ткани с дистрофическими изменениями и снова все сшивать. Более подробно о ходе такой операции вам расскажет врач во время консультации. Запись на нашем сайте Добробут.ком.
Хирургическое лечение занимает немало времени, будет длительным восстановительный период, да и в последующие годы больному нужно будет регулярно проходить санаторно-курортное лечение и профилактическое лечение в стационарах.
Патология мягких тканей области плечевого и тазобедренного суставов — диагностика и лечение
Рассмотрены нозологические формы периартикулярных заболеваний плечевого и тазобедренного суставов, диагностика и подходы к лечению околосуставной патологии мягких тканей с применением нестероидных противовоспалительных средств, глюкокортикостероидов.
Nosologic forms of para-articular diseases of hip and shoulder joints are analyzed, together with diagnostics and approaches to treatments peribursal soft tissues pathology with application of nonsteroidal antiinflammatory agents, glycocorticosteroids.
Периартикулярная патология широко распространена и включает в себя огромный спектр изменений от синдромов, выделенных в отдельные нозологические единицы, до симптомов, сопутствующих ревматологическим заболеваниям.
При описании мягкотканой патологии обычно используют следующие понятия:
Периартикулярные заболевания плечевого сустава представлены несколькими нозологическими формами:
1) изолированным поражением сухожилий мышц, окружающих сустав:
2) диффузным невоспалительным поражением капсулы плечевого сустава (ретрактильный капсулит);
3) субакромиальным синдромом (комплексное поражение структур, окружающих субакромиальную сумку).
Шаровидное строение плечевого сустава позволяет производить в нем разнообразные движения: сгибание, разгибание, отведение, приведение и ротацию. Следует помнить, что угол движения в плечевом суставе без участия лопатки характеризует истинный объем движений в нем, а с участием их — полный объем. При тестировании отведения плеча боль в суставе может появляться лишь в момент, когда оно достигает 70–90°. При этом большой бугорок плечевой кости поднимается вплотную к акромиальному отростку и может сдавливать проходящие здесь структуры (сухожилие надостной мышцы и субакромиальную сумку). При продолжении подъема руки большой бугорок отходит от акромиального отростка и боли значительно уменьшаются. Такая болезненная дуга характерна для тендинита надостной мышцы или субакромиального бурсита. Появление боли в момент максимального отведения руки в плечевом суставе (до 160–180°) указывает на поражение ключично-акромиального сустава. При переднем вывихе отмечается смещение головки плечевой кости кпереди и книзу, что ведет к характерному изменению контуров плеча и резкому ограничению подвижности из-за болезненности (табл. 1).
При тендинитах мышц плеча рекомендуется следующее:
Лечение кальцифицирующего тендинита сухожилий вращательной манжеты плеча соответствует тем же принципам, что и при обычном тендините. Однако кальцифицирующий тендинит редко излечивается полностью и часто рецидивирует. Имеются данные об эффективности в ряде случаев экстракорпоральной ударноволновой терапии в отношении как болевого синдрома, так и самих кальцификатов.
Ретрактильный капсулит следует рассматривать как один из вариантов синдрома рефлекторной симпатической дистрофии (изолированно или в рамках синдрома «плечо–кисть»), который отличается от тендинитов отсутствием дегенеративного компонента в патогенезе, диффузностью поражения капсулы плечевого сустава, проявляющегося фиброзом, вовлечением костных структур в виде регионарного остеопороза.
Лечение ретрактильного капсулита направлено на физическую реабилитацию с восстановлением первоначального объема движений в плечевом суставе, подчиняется принципам лечения рефлекторной симпатической дистрофии.
Субакромиальный синдром (субакромиальный синдром столкновения) развивается вследствие нарушения баланса между мышцами — стабилизаторами и депрессорами головки плечевой кости (надостной, подостной, подлопаточной и двуглавой мышцы плеча), что приводит к уменьшению пространства между головкой плечевой кости и акромионом, к хронической травматизации сухожилий мышц вращательной манжеты плеча при движениях.
Выделяют стадии субакромиального синдрома.
I. Отек и кровоизлияния в сухожилиях.
II. Фиброз, утолщение сухожилий, появление в них частичных надрывов.
III. Полные разрывы сухожилий, дегенеративные костные изменения, вовлекающие нижнюю поверхность акромиона и большой бугорок плечевой кости.
Лечение субакромиального синдрома зависит от степени выраженности клинических проявлений и стадии процесса. При I стадии — избегать подъема руки над головой, пробная терапия полными дозами НПВС в течение двух недель, подакромиальное введение глюкокортикостероидов (ГКС) (повторная инъекция не ранее чем через 6 недель), физиотерапевтическое лечение при наличии слабости мышц плечевого пояса (через 1–2 недели). При II стадии — медикаментозное лечение (см. выше), при неэффективности в течение года — субакромиальная декомпрессия (пересечение клювовидно-акромиальной связки с передней акромионопластикой), при III стадии — артроскопическая ревизия субакромиального пространства, удаление остеофитов, восстановление целостности сухожилий.
Поражение периартикулярных тканей области тазобедренного сустава
Тазобедренный сустав — крупный шаровидный сустав, который обладает значительным объемом движений: сгибание/разгибание, отведение/приведение, пронация/супинация. Подвижность тазобедренного сустава обусловливается удлиненной шейкой бедренной кости, которая образует с осью конечности угол 130°. Наиболее частыми причинами болей в тазобедренных суставах служат травмы, артриты (остеоартроз (ОА), ревматоидный артрит), асептический некроз головки бедренной кости, рассекающий остеохондрит (болезнь Пертеса), инфекции (например, остеомиелит, туберкулезный коксит). Однако нередко встречается и патология мягких тканей, окружающих сустав (табл. 2).
Наиболее трудная диагностическая ситуация возникает тогда, когда пациент жалуется на боли в области тазобедренного сустава, но при рентгенологическом исследовании изменений не обнаруживается. В этих случаях имеет значение:
Наиболее частой причиной боли становятся бурситы в области больших вертелов, для которых характерны:
Лечение околосуставной патологии области тазобедренного сустава должно учитывать основное заболевание (например, ОА — назначение «хондропротективных» средств, контроль массы тела; серонегативный спондилоартрит — назначение болезнь-модифицирующих препаратов (сульфасалазин, метотрексат и др.), туберкулезный коксит — противотуберкулезных специфических средств и т. д.). Нередко основными методами лечения становятся локальное введение ГК, проведение электрофореза и ионофореза, назначение миорелаксантов.
Одно из основных направлений в лечении околосуставной патологии мягких тканей — это назначение различных форм НПВС. Противовоспалительная и анальгетическая активность НПВС связана с уменьшением продукции простагландинов. Противовоспалительное действие НПВС обусловлено подавлением активности циклооксигеназы (ЦОГ) — основного фермента метаболизма арахидоновой кислоты на пути превращения ее в простагландины. Механизмы действия НПВС достаточно хорошо изучены, описаны также основные побочные эффекты данной группы лекарственных средств, ограничивающие их применение у пациентов в группах риска. Альтернативой пероральному и парентеральному использованию НПВС, а также важным вспомогательным компонентом комплексного лечения болевого синдрома при периартикулярной патологии является локальная терапия с применением НПВС. В настоящее время сформулированы основные требования к локальной терапии: препарат должен быть высокоэффективен, не должен вызывать местных токсических и аллергических реакций, а также обладать способностью к проникновению через кожу, достигая ткани-мишени, концентрация препаратов в сыворотке крови не должна достигать уровня, приводящего к побочным эффектам. Наиболее удачной формой для локальной терапии является использование геля, в составе которого спирт в качестве растворителя обеспечивает быстрое всасывание действующего вещества в поверхностно расположенные структуры сустава. Поэтому применение геля является оправданным по сравнению с мазями или кремами и более экономичным. Всем этим требованиям отвечает Дип Рилиф — двухкомпонентный гель для наружного применения на основе ибупрофена 5,0% и ментола 3,0% природного происхождения, в котором анальгетический и противовоспалительный эффекты ибупрофена дополняются и усиливаются терапевтическими свойствами левоментола (оптического изомера ментола) за счет рефлекторной реакции, связанной с раздражением нервных окончаний кожи, стимуляцией ноцицепторов. Благодаря компонентам основы геля молекулы ибупрофена в связанном состоянии проникают сквозь поверхностный слой кожи. Ментол обуславливает освобождение сосудорасширяющих пептидов, что приводит к дополнительному отвлекающему, обезболивающему эффектам, вызывая ощущение легкой прохлады. Для усиления локального противовоспалительного эффекта средство должно наноситься многократно в течение дня. Клинические исследования последних лет показали, что минимальным является 4-кратное нанесение локального средства в течение суток. При активном воспалении с максимально выраженными болями нанесение препарата следует увеличить до 6 раз в день.
Литература
Н. А. Шостак, доктор медицинских наук, профессор
Н. Г. Правдюк, кандидат медицинских наук
А. А. Клименко, кандидат медицинских наук, доцент
ГБОУ ВПО РНИМУ им. Н. И. Пирогова Минздравсоцразвития, Москва
Энтезопатия суставов причины, симптомы, методы лечения и профилактики
Энтезопатия суставов — патологическое состояние с сочетанием воспалительных и дегенеративных процессов, которые локализуются в местах крепления сухожилий, связок, фасций к кости. Патология развивается у спортсменов и работников физического труда, которые регулярно перегружают суставы. Также в группу риска входят пациенты с ревматическими заболеваниями. При возникновении энтезопатии нужно незамедлительно обратиться к ортопеду и пройти назначенное лечение.
Причины энтезопатии суставов
Энтезопатия развивается на фоне:
В группу риска развития патологии входят профессиональные спортсмены и рабочие, например, маляры, парикмахеры, офисные сотрудники, которые повторяют монотонные движения.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 23 Декабря 2021 года
Содержание статьи
Симптомы энтезопатии суставов
Симптоматика болезни нарастает постепенно. Пациента беспокоят:
Методы диагностики
При подозрении на энтезопатию обратитесь в ЦМРТ, перечислите врачу жалобы, пройдите осмотр и аппаратные обследования — рентгенографию, остеосцинтиграфию, УЗИ или магнитно-резонансную томографию:
Энтезопатия тазобедренного сустава причины, симптомы, методы лечения и профилактики
Энтезопатия тазобедренного сустава — дегенеративные и воспалительные процессы, которые протекают в месте, где сухожилия, связки и суставная сумка крепятся к кости. Чаще всего патология поражает трохантер — бедренное сухожилие, которое закреплено на бедренной кости и обеспечивает стабильное функционирование скелета. Патология развивается вследствие чрезмерных нагрузок, травм, перенесенных инфекций, аутоиммунных нарушений. При подозрении на энтезопатию тазобедренного сустава важно не запускать болезнь и своевременно обратиться к ортопеду.
Причины энтезопатии тазобедренного сустава
Перегрузки. Тазобедренный сустав подвергается чрезмерным нагрузкам из-за лишнего веса, а также при занятиях спортом, выполнении тяжёлой физической работы.
Травмы. Чаще всего тазобедренный сустав страдает от ударов, вывихов, растяжений, которые могут спровоцировать частичный или полный разрыв связок.
Инфекции. При попадании в соединительную ткань бактерий и вирусов запускается воспалительный процесс.
Аутоиммунные реакции. Когда происходит сбой иммунной системы, она воспринимает собственные клетки организма как чужеродные и атакует их, вследствие чего развивается воспаление.
Патологическое строение сустава. врождённые или приобретённые нарушения строения сустава провоцируют неправильное распределение нагрузок, перенапряжение и, как следствие, микроразрывы сухожилия.

_550.gif)
_550.gif)