Что такое полип толстой кишки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кравченко А. Б., эндоскописта со стажем в 10 лет.
Определение болезни. Причины заболевания
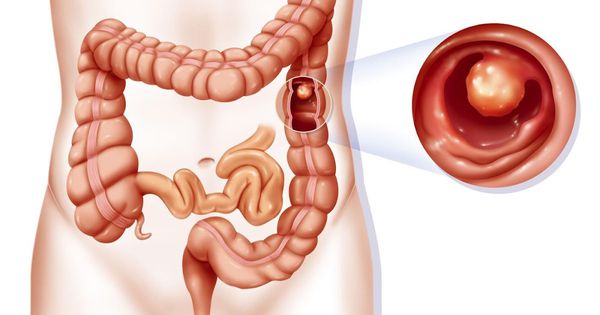
Полип толстой кишки (Colon polyp) — это патологическое разрастание железистой ткани на слизистой оболочке толстой кишки в виде объёмного образования.
Вместо термина «полип» врачи стали чаще использовать сочетание «эпителиальное образование», которое указывает на его клеточное строение (гистологическую принадлежность).
При полипах толстой кишки нет таких симптомов, которые бы точно указывали на это заболевание. Может появиться боль в животе неопределённого характера и патологические примеси в кале в виде крови и слизи.
Полипы толстой кишки являются доброкачественными образованиями, но со временем они могут перерождаться в злокачественные. Для профилактики колоректального рака их нужно своевременно выявлять и удалять.
Распространённость
Заболеваемость увеличивается с возрастом, обычно полипы толстой кишки развиваются после 40 лет, но могут возникать и раньше, если есть генетическая предрасположенность. Например, при семейном аденоматозном полипозе толстой кишки (FAP) полипы можно обнаружить уже в подростковом возрасте, в случае наследственного неполипозного колоректального рака (HNPCC) полипы развиваются в 20 – 40 лет.
Факторы риска развития полипов кишечника
Симптомы полипа толстой кишки
Клиническая картина при полипах толстой кишки зависит от таких факторов, как размеры, количество, локализация и гистологическое строение. Одиночные и мелкие, в том числе и множественные полипы, могут ничем не проявляться и быть случайной находкой при колоноскопии. Из-за крупных полипов сужается просвет кишки, что затрудняет нормальное продвижение каловых масс. В этом случае у больных появляются жалобы: боли в животе неопределённого характера, чаще периодические, неустойчивый стул с преобладанием поноса, вздутие живота, общее недомогание, потеря веса.
Патогенез полипа толстой кишки
Согласно одной из принятых теорий развития опухолей, эпителий желудочно-кишечного тракта, как и любая другая часть организма, в процессе жизнедеятельности подвергается воздействию вредных факторов окружающей среды. Из-за этого возникает хроническое воспаление.
Хронический воспалительный процесс в слизистой оболочке кишечника повреждает ДНК клеток, в результате чего в клетках накапливаются генетические мутации. При этом мутации обычно возникают в участках ДНК, ответственных за выживаемость и рост клетки.
Классификация и стадии развития полипа толстой кишки
Классификация полипов толстой кишки по количеству:
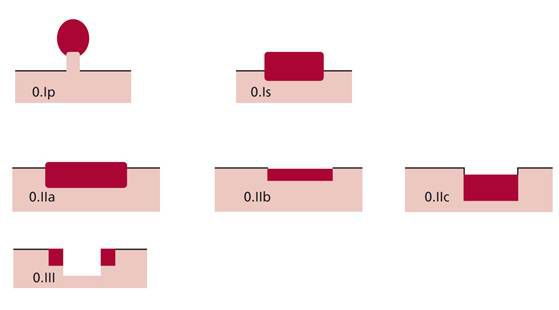
Парижская классификация делит все эпителиальные образования желудочно-кишечного тракта по форме:
Парижская классификация в описании эпителиальных образований толстой кишки позволяет оценивать риск озлокачествления и планировать оптимальный метод удаления:
По микроскопическому типу строения ткани, составляющей полип:
1. Аденомы. Выделяют три гистологических вида:
2. Зубчатые образования. Их так называют из-за характерной «пилообразной» структуры желёз. У зубчатых образований небольшие размеры, они протекают бессимптомно. Выявляются при скрининговой колоноскопии или во время обследования по поводу других заболеваний. Выделяют три основные категории:
3. Ювенильные (гамартоматические) образования. Это врождённые новообразования, которые представляют собой разрастание железистого эпителия и подлежащей соединительной ткани. Встречаются у детей и подростков. Клинически проявляются неустойчивым стулом со склонностью к диарее и периодически возникающими неприятными ощущениями в животе. С течением времени клиническая картина прогрессирует, присоединяется общая слабость и плохой аппетит. Часто течение болезни осложняется толстокишечным кровотечением различной интенсивности. Ювенильные образования обычно не становятся злокачественными.
Осложнения полипа толстой кишки
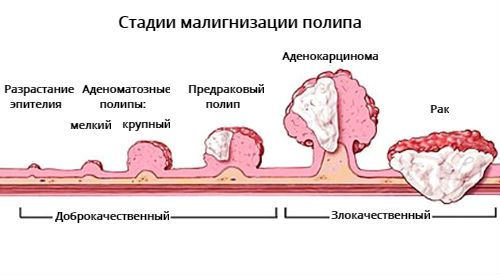
Количество клеток с предраковыми изменениями зависит от размера аденомы: чем больше размер полипа, тем выше вероятность развития в нём злокачественного процесса. Также имеет значение нарушение местного клеточного иммунитета, накопление мутаций в клетках и др. [10] Генетические мутации и показатели местного иммунитета тканей не проявляются клинически, их можно исследовать только в лабораториях.
Когда полип перерождается в рак, пациент может не заметить никаких изменений, но иногда симптомы нарастают:
Предраковый полип отличается от аденокарциномы в полипе и инвазивного рака. В процессе развития аденомы в ней могут появиться клетки с первой, второй и третьей степенью дисплазии, так образуется предраковый полип. При прогрессии дисплазии образуется аденокарцинома, её клетки начинают прорастать через ножку аденомы или стенку кишки т. е. развивается стадия инвазивного рака.
К другим осложнениям можно отнести полную или частичную кишечную непроходимость с появлением запора, вздутия живота, рвоты и других симптомов.
Диагностика полипа толстой кишки
Основными методами диагностики полипа толстой кишки являются анализ кала на скрытую кровь и колоноскопия.
Определение скрытой крови в кале. Исследование выполняется в рамках скрининга колоректального рака и диспансеризации населения в целом. Это наиболее безопасный и простой лабораторный метод диагностики полипов толстой кишки, который основан на определении гемоглобина в кале. Даже минимальные концентрации гемоглобина могут указывать на скрытое, клинически не проявляющееся кровотечение из желудочно-кишечного тракта.
Так как тест может давать ложноположительные и ложноотрицательные результаты, его может оказаться недостаточно для установки диагноза. Чтобы подтвердить или опровергнуть диагноз, нужно провести колоноскопию.
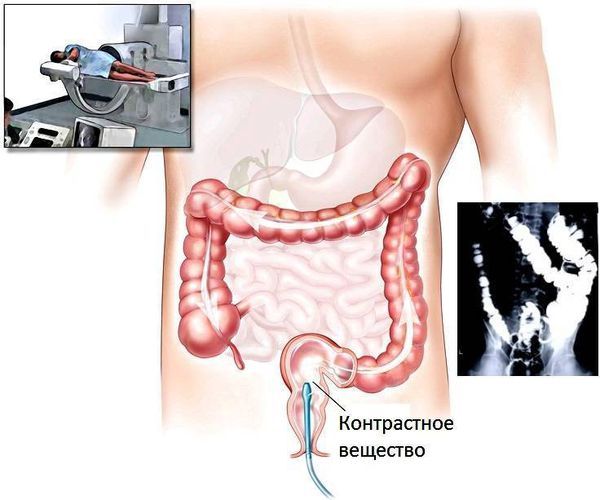
Колоноскопия. Это наиболее информативный метод диагностики полипов толстой кишки. Её рекомендуется делать всем в 45 лет, а если есть факторы риска (полипоз, колоректальный рак у родственников) — раньше. Это инструментальный метод, при котором врач в реальном времени осматривает слизистую оболочку толстой кишки c помощью гибкого эндоскопа. Во время колоноскопии можно детально рассмотреть патологическое образование, взять материал для гистологического исследования или полностью удалить новообразование.
Исследование выполняется после тщательной очистки кишки от содержимого. За 3 – 5 дней до исследования необходимо соблюдать диету с низким содержанием клетчатки. Это значит, что нужно исключить продукты растительного происхождения: фрукты, ягоды, овощи, зелень, злаковые, отруби. Также нужно применять слабительные препараты. Желательно использовать препараты большого или малого объёма (4 или 2 литра раствора) на основе полиэтиленгликоля. Схема приёма может быть двухэтапной или одноэтапной:
В 95 % случаев одной из этих схем достаточно, чтобы очистить слизистую кишки. Стоит лишь учитывать, что двухэтапная схема переносится пациентами легче, так как за один раз нужно принять меньший объём препарата.
Сигмоскопия — исследование, при котором врач осматривает не всю кишку, как при колоноскопии, а только её начальные отделы: прямую и сигмовидную кишку. Имеет такую же точность, как и колоноскопия. Этот метод применяется редко из-за широкого распространения колоноскопии.
Если нет возможности провести колоноскопию, то могут применяться другие методы диагностики:
Лечение полипа толстой кишки
Лечение полипов толстой кишки только хирургическое. Методов лекарственной терапии не разработано.
Чтобы предотвратить развитие колоректального рака, все полипы толстой кишки необходимо удалять. Исключение составляют мелкие гиперпластические полипы в прямой кишке и дистальном отделе сигмовидной кишки (рядом с прямой кишкой).
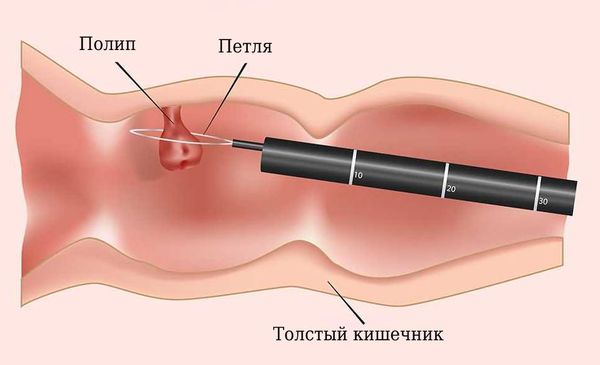
Метод удаления полипов зависит от технического оснащения клиники, подготовки медицинского персонала и особенностей клинического течения заболевания. Эндоскопическая полипэктомия — наиболее рациональный и безопасный метод удаления эпителиальных новообразований толстой кишки. Когда возможности гибкой эндоскопии были не так обширны, полипы удаляли хирургически: вскрывали брюшную полость и кишку, удаляли полип, после чего ушивали разрезы.
Методика удаления полипов зависит от внешнего вида, размеров и гистологического строения:
Все удалённые полипы, независимо от размеров, необходимо извлечь для гистологического исследования.
Рецидивы полипов после удаления могут возникнуть, если размер удалённого полипа более 40 мм, если в процесс вовлечён илеоцекальный клапан, разделяющий тонкую и толстую кишку, или ранее были неудачные попытки резекции.
Осложнения полипэктомии
Прогноз. Профилактика
Прогноз при полипах толстой кишки будет благоприятным, если их вовремя диагностировать и удалить. Без лечения полип может вызвать колоректальный рак.
Полипы толстой кишки растут медленно: обычно рак развивается примерно через 10 лет после образования небольшого полипа толстой кишки. Но если у пациента есть предрасположенность к наследственному неполипозному колоректальному раку, то озлокачествление происходит быстрее.
Полипэктомия не устраняет факторы риска образования новых полипов кишки, но снижает риски возникновения колоректального рака.
Профилактика развития полипов толстой кишки
Первичная профилактика. Чтобы предотвратить развитие полипов толстой кишки, рекомендуется вести здоровый образ жизни:
Также важно проходить скрининг на выявление злокачественных новообразований толстого кишечника:
Пациенты с генетической предрасположенностью к наследственному неполипозному колоректальному раку должны проходить обследование на полипы толстой кишки каждые 1–2 года.
Вторичная профилактика проводится, чтобы как можно раньше диагностировать рецидив и выявить вновь образовавшиеся полипы. Персональные рекомендации могут давать врачи-эндоскописты, онкологи или гастроэнтерологи, но только лечащий врач знает всё о течении заболевания и сопутствующих патологиях конкретного больного, поэтому именно он определяет стратегию наблюдения пациента и время выполнения последующей колоноскопии.
Эпителиальная неоплазия толстой кишки тип 0 is что это
В червеобразном отростке можно часто встретить метастазы опухолей органов брюшной полости. В случае обсеменения брюшины метастатические узелки располагаются на серозной оболочке, при лимфогенном или гематогенном метастазировании скопления опухолевых элементов чаще обнаруживают неравномерно по периметру отростка, концентрируясь обычно у его ворот. Нередко группы опухолевых клеток обнаруживают в лимфатических щелях и сосудах стенки.
Чаще всего в слизистой оболочке отростка встречают гиперпластические полипы, аналогичные гипернластическим полипам толстой кишки. Гамартомные полипы (ювенильные, Пейтца Егерса) встречают редко. Несколько чаще они обнаруживаются в отростке при диффузном полипозе толстой кишки.
Эндометриоз. В стенке отростков, удаленных у женщин пубертатного возраста, могут встречаться очаги эндомегриоза обычно в субсерозном слое в виде нечетко отграниченных сине-багровых пятен или бляшек. Возможно сочетание с эндометриозом других органов. Гистологическая картина обычно типична для эндомегриоза. Однако в случаях со скудной стромой и полиморфизмом эпителия желез обнаруженные изменения можно принять за метастаз железистого рака, который чаще располагается в наружных слоях отростка.
Эпителиальные опухоли толстой кишки.
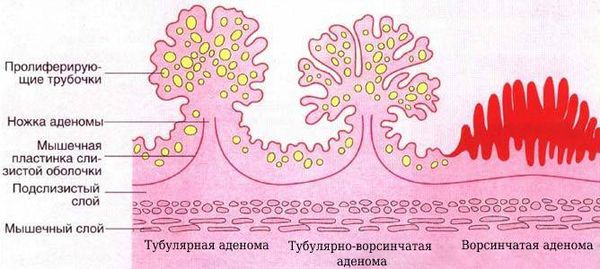
Доброкачественные эпителиальные опухоли толстой кишки до недавнего времени имели множество обозначений: полип, кишечный полип, слизистый полип, ворсинчатый полип, папиллома, ворсинчатая опухоль, железистый полип. Такие термины, как полип или ворсинчатая опухоль, отражают лишь макроскопические особенности опухоли и не несут в себе гистологическое содержание. Гистологическое строение эпителиальной опухоли точнее отражает термин «аденома». Выделяют 3 тина аденом: тубулярную, ворсинчатую и тубулярно-ворсинчатую.
Дифференциальная диагностика различного вида аденом строится на соотношении железистых и ворсинчатых структур.
Тубулярная аденома (железистый полип) — наиболее распространенная доброкачественная опухоль толстой кишки, составляет около 60% всех удаленных аденом. Тубуляриые аденомы имеют ножку или широкое основание, поверхность их гладкая или крупнодольчатая. При микроскопическом исследовании состоят из большого числа округлых или извитых желез, довольно тесно примыкающих друг к другу, и слабо развитой стромы с большим количеством тонкостенных сосудов. В строме обычно отмечают лимфоидную инфильтрацию разной степени выраженности. Дисплазия эпителия тубулярных аденом, как правило, умеренная. Наблюдают определенную зависимость между увеличением размеров аденомы и степенью дисплазии.
Малигнизацию выявляют редко (0,2—2%), особенно низок этот процент в группе аденом диаметром менее 0,5 см.
Ворсинчатые аденомы в отличие от тубулярных имеют большие размеры, превышающие в подавляющем большинстве случаев 1 см. Наряду с полиповидными формами на ножках или на широком основании наблюдают своеобразные стелющиеся («ковровые») ворсинчатые аденомы, занимающие изредка десятки квадратных сантиметров поверхности слизистой оболочки толстой кишки. Обильное выделение слизи (до 1 литра и более), описывавшееся как типичный клинический симптом у больных ворсинчатыми аденомами, всгречается редко даже при крупных опухолях. Микроскопически выявляют многочисленные тонкие ворсинки с заостренными кончиками, прослеживающиеся от верхушек до основания, которое располагается вблизи мышечной мембраны слизистой оболочки. На косых срезах ворсинки выглядят как островки рыхлой соединительной ткани, окруженные эпителием, чего никогда не наблюдают на таких же срезах, проходящих через железистые структуры.
В ворсинчатых аденомах степень дисплазии эпителия выражена обычно значительнее, чем при других формах аденом, так же как и частота малигнизации, составляющая от 24 до 60%. Наряду с этим встречаются ворсинчатые аденомы с высокодифференцированным эпителием, содержащим большое количество бокаловидных клеток.
Второе место по распространенности после тубулярных аденом занимают тубулярво-ворсинчатые аденомы. Поверхность их дольчатая, местами ворсинчатая, они часто располагаются на широком основании. Изредка эти аденомы могут стелиться по поверхности кишки без формирования полипа, что придает им сходство с «ковровыми» ворсинчатыми аденомами. При микроскопическом исследовании железы, составляющие большую часть аденомы, извитые неправильной формы, с наличием сосочков, выступающих над поверхностью полипа и в просвет желез. Встречают кистозно расширенные железы с прорывом скопившейся в них слизи в строму и развитием в этой зоне воспалительной реакции. В редкие случаях обнаруживают плоскоклеточную метаплазию эпителия.
Малигнизация в группе тубулярно-ворсинчатых аденом составляет около 10%. Учитывая, что существует прямая зависимость между нарастанием степени дисплазии эпителия аденом и их малигнизацией, при описании аденом следует отмечать и выраженность дисшшзии. При слабой сгепени дисплазии железы имеют правильную округлую форму, их эпителий располагается в один ряд. Ядра эпителиальных клеток незначительно увеличены, фигуры митоза встречаются редко. В железах много бокаловидных клеток. При значительной (тяжелой) дисплазии наблюдают выраженную структурную и клеточную атинии. Железы имеют неправильную форму с развитием на отдельных участках криброзных структур. Эпителий желез становится псевдомногорядным, что обусловлено увеличением размеров ядер и смещением их (в части клеток в апикальном направлении). Ядра гиперхромные, число фигур митоза может увеличиваться. Бокаловидные клетки встречаются редко или полностью отсутствуют. Из-за плотного примыкания желез друг к другу строма определяется в виде тонких прослоек.
При умеренной дисплазии изменения соответствуют промежуточному положению между описанными группами.
Наиболее важным для патологоанатома вопросом является определение границы между значительной дисплазией и началом рака. По мнению отдельных исследователей, эта стадия должна квалифицироваться как рак in situ. Однако для органов желудочно-кишечного тракта, по утверждению некоторых ведущих специалистов, нет обоснованных критериев, которые позволяли бы отличать рак in situ от значительной дисплазии эпителия аденом, и такие изменения предлагают объединить в одну группу со значительной дисплазией эпителия или выделить их в группу резко выраженной дисплазии. Эти предложения аргументируют еще и тем, что пока опухоль ограничена пределами слизистой оболочки, лимфогенные метастазы практически не возникают.
Рак развивающийся из аденом, но классификации ВОЗ диагностируют в тех случаях, когда обнаруживают прорастание раковых комплексов в мышечную мембрану слизистой оболочки или подслизистую основу. Однако следует иметь в виду, что изредка сходные изменения могут быть обусловлены псевдокарциноматознои инвазией, вызванной травматическим перемещением эпителия в подслизистую основу, например при перекруте ножки полипа. В этих случаях железы, проникающие под эпителий, могут иметь неправильную форму, заполняться слизью, однако выстилающий их эпителий не имеет признаков выраженной дисплазии, а в окружающей ткани часто определяют следы старых или свежих кровоизлияний.
Среди тубулярных и тубулярно-ворсинчатых аденом изредка встречаются опухоли, железы которых выстланы не «темными» дисплазированными всасывающими клетками, характерными для обычных аденом, а секретирующими бокаловидными клетками. Количество и размеры их значительно увеличены, многие клетки имеют сходство с перстневидными, что придает этим аденомам своеобразный «светлоклеточный» характер.
Полипы толстой кишки
Определение
Истинным (аденоматозным) полипом называют разрастание железистого эпителия, возвышающегося над уровнем слизистой оболочки.
Истинные полипы прямой кишки часто путают с фиброзными полипами и гипертрофированными анальными сосочками которые располагаются в самом нижнем отделе кишечника — границе прямой кишки и анального канала и являются по сути разрастанием рубцовой ткани либо переходного эпителия. Поэтому, если врач поставил диагноз » полипы прямой кишки», следует уточнить о каких полипах идет речь — истинных, фиброзных, или доктор таким образом охарактеризовал анальные сосочки.
Этиология и патогенез
Установить частоту появления доброкачественных полипов толстой кишки очень трудно, поскольку чаще всего они протекают практически бессимптомно. Обнаруживают их чаще всего случайно у больных, которые обследуются по поводу кишечных дискомфортов, патологических выделений из заднего прохода и т. п. В связи с этим близкую к истинной частоту полипов можно установить только в результате проведения целевых профилактических обследований населения или вскрытий. В результате работ российских и зарубежных ученых установлено, что частота выявления аденом толстой кишки (при использовании только ректороманоскопии) колеблется от 2,5 до 7,5 % общего количества обследованных. Однако истинная частота их возникновения, безусловно, выше, так как при обследовании авторы не осматривали другие отделы толстой кишки, в которых располагается около 50 % всех аденом толстой кишки.
По данным литературы, частота выявления полипов толстой кишки при аутопсиях для экономически развитых стран составляет в среднем около 30 %. По данным ГНЦК (1987), при изучении результатов профилактических осмотров (пальцевое исследование и ректороманоскопия) двух групп больных (15 000 человек) — практически здоровых и предъявляющих жалобы на дискомфорт в аноректальной области — установлено, что в структуре болезней толстой кишки полипы составили только 16 %, в то время как в группе практически здоровых лиц этот показатель значительно выше — 40,6 %. Такое различие обусловлено тем, что часть больных, полипы у которых протекают бессимптомно, не попадают в поле зрения врачей.
Этиология полипов прямой и ободочной кишки не выяснена. Работы, в которых изучена вирусная природа этих заболеваний, имеют теоретический характер, так же как и создание модели толстокишечного полипоза на животных.
Увеличение частоты появления доброкачественных опухолей толстой кишки связывают с влиянием окружающей среды (мегаполисы, наличие крупных производств), уменьшением физической активности. Важным фактором, влияющим на увеличение частоты развития заболевания толстой кишки, многие исследователи считают изменение характера питания населения в условиях индустриализации.
Установлено, что основной особенностью питания жителей экономически развитых стран является преобладание в рационе высококалорийных продуктов с большим содержанием животных жиров при небольшом количестве клетчатки. Все это приводит к тому, что в толстую кишку попадает химус, содержащий мало клетчатки, что сказывается на снижении моторной активности кишки, и большое количество желчных кислот, которые, как установлено, в процессе пищеварения превращаются в вещества, оказывающие канцерогенное влияние на слизистую оболочку. Снижение скорости прохождения химуса по кишке создает более длительный контакт канцерогенов и слизистой. Все это вызывает нарушение и микробного пейзажа, что в свою очередь изменяет состав ферментов микробного происхождения.
Некоторые исследователи установили определенную зависимость между частотой обнаружения аденом и мужским полом умерших, а также такими заболеваниями, как атеросклероз, злокачественные опухоли, дивертикулез и другие заболевания желудочно-кишечного тракта, хронические неспецифические заболевания легких.
Патологическая анатомия
Согласно Международной гистологической классификации опухолей, доброкачественные новообразования толстой кишки представлены следующим образом.
а) тубулярная (аденоматозный полип),
2. Аденоматоз (аденоматозный полипоз кишечника).
а) полип Пейтца—Егерса и полипоз;
б) ювенильный полип и полипоз.
Гиперпластический (метапластический) полип.
Доброкачественный лимфоидный полип и полипоз.
Глубокий кистозный колит.
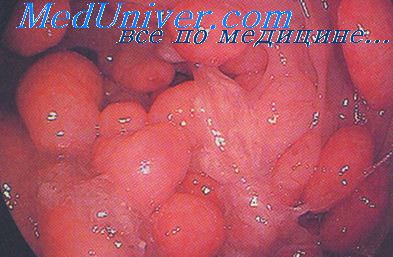
Гиперпластические полипы выглядят как мелкие (до 0,5 см в диаметре), слегка возвышающиеся над уровнем слизистой оболочки образования мягкой консистенции и обычного цвета. Они характеризуются удлинением и кистозным расширением крипт. Эпителий в таких полипах пилообразно извитой, с уменьшенным количеством бокаловидных клеток.
Железистые и железисто-ворсинчатые (тубулярные аденомы) представляют собой более крупные образования (до 2—3 см в диаметре), имеющие, как правило, выраженную ножку или широкое основание. По окраске они близки к окружающей слизистой оболочке, но имеют более плотную консистенцию, смещаются вместе со слизистой оболочкой, редко кровоточат и изъязвляются. По степени морфологической дифференцировки эпителия различают три группы тубулярных аденом: со слабой, умеренной и значительной дисплазией. При слабой степени сохраняется архитектоника желез и ворсин; уменьшается количество бокаловидных клеток, ядра их вытягиваются, несколько увеличиваются, но располагаются в один ряд; число митозов увеличено незначительно. При выраженной дисплазии нарушается строение желез и ворсин, ядра могут располагаться во всех отделах клетки, отмечается их увеличение, появляется много митозов, в том числе патологических; бокаловидные клетки исчезают. Умеренная дисплазия характеризуется промежуточными изменениями.
Ворсинчатые аденомы имеют слегка дольчатую поверхность, напоминая ягоду малины. По размеру, как правило, бывают больше тубулярной аденомы.
Ювенильные полипы нельзя относить к аденомам, потому что в них не бывает гиперплазии желез и атипических изменений железистого эпителия. Такое образование довольно крупное часто свисает в просвет кишки на длинной ножке, гладкое, более интенсивно окрашенное (ярко-красное, вишневого цвета). При микроскопии представляет собой кистозно-гранулирующий полип, расширенные железы которого выстланы типичным кишечным эпителием и содержат слизистый секрет.
Классификация
По клинической картине все доброкачественные опухоли толстой кишки можно разделить на две основные группы: эпителиальные опухоли, встречающиеся чаще всего (92 %) и представляющие наибольшую опасность роста и малигнизации, и редкие новообразования, частота отдельных форм которых колеблется в пределах 0,2-3,5 % (в целом 8 %), вероятность их малигнизации мала, кроме меланомы и карциноида.
Важное клиническое значение имеет подразделение эпителиальных опухолей по гистологическому строению, величине и фактору множественности.
По гистологическому строению полипы подразделяются на:
От величины доброкачественного новообразования зависит вероятность его малигнизации: чем больше размер доброкачественной опухоли, тем выше вероятность ее малигнизации.
По фактору множественности эпителиальные опухоли делят на:
3. диффузный (семейный) полипоз.
Фактор множественности имеет важное значение в прогнозе заболевания — одиночные полипы редко малигнизируются (1—4 %)и имеют более благоприятный прогноз. Множественные полипы могут располагаться в одном из отделов толстой кишки компактно или обнаруживаются по 1—2 и более в каждом отделе (рассеянные), малигнизируются до 20 %. Рассеянные множественные полипы трудно дифференцировать от диффузного полипоза толстой кишки. Последний обычно характеризуется массивностью поражения (насчитываются сотни и тысячи полипов, а иногда вообще не остается участков непораженной слизистой оболочки), а главное — передается по наследству, т. е. носит семейный, генетически обусловленный характер и обладает значительной склонностью к малигнизации (80-100 %).
Среди эпителиальных полиповидных образований толстой кишки встречаются своеобразные, экзофитно растущие, стелющиеся по кишечной стенке, мягкие на ощупь образования мелкодольчатого строения. Гистологически это ворсинчатые аденомы, и к ним может быть применен клинический термин «ворсинчатая опухоль».
Выделяют две формы ворсинчатых аденом по микроскопической картине — стелющуюся и узловую. Узловая форма встречается чаще и располагается на одной из стенок кишки в виде компактного экзофитного узла с широким и коротким основанием или ножкой. При стелющейся форме ворсинчатые разрастания располагаются по поверхности слизистой оболочки плоско, почти циркулярно охватывая стенку кишки.
Макроскопически ворсинчатая опухоль окрашена в красноватый цвет из-за обилия кровеносных сосудов в их строме. Тонкие и нежные ворсинки легко травмируются и кровоточат, поэтому само по себе кровотечение не является свидетельством озлокачествления этих образований.
Злокачественная трансформация крупной аденомы толстой кишки может быть диагностирована с высокой степенью вероятности при наличии двух или более из следующих эндоскопических признаков малигнизации: плотная консистенция ворсинчатого образования, наличие участков уплотнения, бугристость поверхности, наложение фибрина, изъязвление поверхности и контактная кровоточивость.
Ворсинчатую опухоль толстой кишки целесообразно выделять как самостоятельную нозологическую единицу.
Большинство эпителиальных новообразований (полипов) проходит последовательные стадии развития от малых размеров к большим, от малой выраженности пролиферативной активности к большей, вплоть до перехода в инвазивный раковый процесс.
Появление гиперпластических полипов предшествует возникновению железистых (аденоматозных) полипов, которые по мере роста могут подвергаться ворсинчатой трансформации, а в ворсинах удается обнаружить признаки инвазивного роста. Развитие полипов происходит медленно от простейшего строения к резким степеням атипии и дисплазии слизистой оболочки, вплоть до развития рака, причем этот процесс протекает не менее 5 лет, а в среднем длится 10-15 лет.
Клиническая картина
Диагностика
При наличии перечисленных выше симптомов необходимо проведение пальцевого исследования прямой кишки и ректороманоскопии.
При пальцевом исследовании удается изучить участок прямой кишки до 10 см от края заднего прохода. Этот первичный метод диагностики необходимо применять всегда. Он обязательно должен предшествовать ректороманоскопии, поскольку это достаточно информативный способ выявления и других заболеваний прямой кишки (геморрой, свищи, трещины и др.), окружающей клетчатки (кисты и опухоли) и предстательной железы у мужчин (аденома, простатит, рак).
Ректороманоскопия требует специальной подготовки с помощью очистительных клизм или пероральных слабительных (фортранс и др.). Этот метод исследования более информативен и дает возможность обнаружить большую часть полипов толстой кишки, так как более 50 % из них локализуется в прямой и сигмовидной кишках, т. е. в пределах достижимости ректоскопа (25-30 см от края заднего прохода). При обнаружении полипов в прямой или сигмовидной кишке необходимо тщательное исследование вышележащих отделов толстой кишки и желудка, так как нередко сочетанное поражение полипами различных отделов желудочно-кишечного тракта. Для этих целей используются рентгенологическое и эндоскопическое исследования толстой кишки и желудка.
Ирригоскопия имеет важное клиническое значение, она позволяет диагностировать большинство полипов более 1 см в диаметре, более мелкие образования удается обнаружить значительно реже. Поэтому при профилактических осмотрах лучше воспользоваться колоноскопом, с помощью которого удается обнаружить практически любые образования (размером менее 0,5 см).
При эндоскопическом исследовании толстой кишки гиперпластические полипы выглядят как мелкие (менее 0,5 см в диаметре), слегка возвышающиеся над уровнем слизистой оболочки образования мягкой консистенции и обычного цвета. Нередко гипертрофированные лимфатические фолликулы симулируют гиперпластические полипы (подтверждением этого является гистологическое исследование).
Аденоматозные полипы имеют размеры более 0,5 см и могут достигать 2-3 см в диаметре, иметь ножку или располагаться на широком основании, по окраске близки к окружающей слизистой оболочке, но имеют более плотную консистенцию, смещаются со слизистой оболочкой, изъязвляются и кровоточат редко.
Аденопапилломатозные полипы (железисто-ворсинчатые) обычно превышают 1 см в диаметре, имеют бархатистую поверхность, что создает впечатление матовости окраски, иногда представляются мелкодольчатыми из-за неровной поверхности, могут эрозироваться, причем дно язв покрывается фибрином, из-под которого выделяется в небольшом количестве кровь.
Ворсинчатые полипы имеют большие размеры (от 2 см и более), могут иметь толстую ножку (полипы) или распластываются по слизистой оболочке (опухоли), иногда принимая стелящийся характер. Они занимают большую площадь, лишь слегка возвышаются над окружающей слизистой оболочкой и не имеют четких границ. Цвет таких образований мало отличается от цвета слизистой оболочки, характерна бархатистость и матовость их поверхности, наличие изъязвлений позволяет заподозрить начало малигнизации. Отрицательные результаты биопсии не могут служить доказательством отсутствия злокачественного роста, и окончательное заключение делают после удаления всей ворсинчатой опухоли.
 |  |
 |  |
Лечение
Консервативных методов лечения полипов и ворсинчатых аденом толстой кишки к настоящему времени не существует. Предложенный А. М. Аминевым (1965) метод лечения полипоза соком травы чистотела не нашел широкого применения в связи с сомнительной эффективностью. Использование его нецелесообразно, так как попытки консервативного лечения приводят лишь к откладыванию операции и прогрессированию заболевания вплоть до малигнизации полипа.
Биопсия не имеет существенного значения в определении тактики лечения полипов толстой кишки. Небольшие участки полипа, взятые для биопсии, не могут характеризовать сущность патологического процесса во всей опухоли. Информация о полипе на основании биопсии неполная и может быть ошибочной. Полностью иссеченный полип — лучший материал для гистологического исследования.
В современных условиях лишь удаление полипов эндоскопическим и хирургическим путем гарантирует успех лечения. Наиболее распространенными методами хирургического лечения полипов и ворсинчатых аденом толстой кишки являются:
• полипэктомия с помощью ректоскопа или колоноскопа с электрокоагуляцией ножки или ложа полипа;
• трансанальное иссечение новообразования;
• колотомия или резекция кишки с опухолью;
• трансанальная резекция прямой кишки с формированием ректоанального анастомоза по поводу циркулярных или почти циркулярных ворсинчатых опухолей нижнеампулярного отдела прямой кишки;
• трансанальное эндомикрохирургическое иссечение новообразования.
Все методы удаления полипов применяют после специальной подготовки толстой кишки с помощью слабительных и очистительных клизм. Такая подготовка служит также профилактикой осложнений.
Одно из основных осложнений — кровотечение, может возникнуть на протяжении до 10 сут после вмешательства. Появление крови из заднего прохода в 1-е сутки после удаления полипа связано с недостаточной коагуляцией сосудов ножки полипа. Более позднее кровотечение развивается в результате отторжения струпа, что чаще всего наблюдается через 5-12 дней после операции. И ранние, и поздние кровотечения могут быть незначительными, а могут быть массивными, представляющими опасность для жизни больного. Для ликвидации этого осложнения требуется повторное эндоскопическое исследование, во время которого производится электрокоагуляция кровоточащего сосуда. Иногда такие мероприятия не помогают, и приходится прибегать к лапаротомии и резекции кишки.
Вторым по частоте осложнением является перфорация стенки кишки, которая также может возникнуть или во время вмешательства, или спустя некоторое время, даже несколько суток, после него. Возникновение позднего осложнения объясняется глубоким ожогом стенки кишки в области основания удаленной опухоли во время электрокоагуляции.
При возникновении этого осложнения на внутрибрюшной части толстой кишки выполняют лапаротомию и ушивание дефекта стенки кишки, отключение этого отдела из пассажа кала путем наложения на вышележащие отделы колостомы или, если перфорация произошла достаточно высоко, поврежденный участок выводят в виде двуствольной колостомы. В дальнейшем таких больных ведут, как больных с перитонитом, несмотря на то что в кишке после подготовки отсутствует содержимое и при перфорации в брюшную полость попадает только газ. При наличии современных антибактериальных средств и противовоспалительной терапии с этим удается справиться без осложнений.
При благоприятном послеоперационном течении вопрос о закрытии колостомы может ставиться через 2—4 мес.
После удаления все новообразования толстой кишки в обязательном порядке подвергаются гистологическому исследованию, чтобы можно было судить о степени дисплазии эпителия или наличии озлокачествления.
Если обнаружены аденоматозные и ворсинчатые полипы, больного можно выписать из стационара под обязательное диспансерное наблюдение.
Если же обнаружены участки перехода в аденокарциному, необходима повторная колоно- или ректоскопия с взятием материала из ложа новообразования для гистологического или цитологического исследования. При отсутствии комплексов аденокарциномы больной может быть выписан из стационара с обязательным ежемесячным эндоскопическим обследованием; при подозрении на рецидив опухоли необходимы повторная госпитализация, тщательное обследование и решение вопроса о дальнейшей тактике лечения.
При обнаружении комплексов злокачественных клеток в материале из ложа опухоли принимается решение о радикальной операции.
Отдаленные результаты лечения и диспансерное наблюдение
Учитывая возможность рецидивирования доброкачественных новообразований толстой кишки и возникновения рака, особенно в первые 2 года после операции, больные должны находиться на постоянном диспансерном наблюдении. После удаления доброкачественных полипов первый осмотр производится через 1,5—2 мес., затем каждые полгода, а при ворсинчатых опухолях — каждые 3 мес. в течение первого года после удаления. Далее осмотр производится 1 раз в год.
После удаления озлокачествленных полипов в 1-й год после операции необходим ежемесячный осмотр, на 2-м году наблюдения — каждые 3 мес. И только спустя 2 года возможны регулярные осмотры каждые 6 мес.
В первые 2 года после удаления доброкачественных новообразований возникновение рецидива отмечено у 13 % больных, а новые полипы в различных отделах толстой кишки — у 7 %. Рецидивы после железистых полипов наблюдались в 8 % случаев, железисто-ворсинчатых— в 13 %, а ворсинчатых— в 25 %. Принимая во внимание, что индекс озлокачествления ворсинчатой опухоли равен 40 %, возможно увеличение числа злокачественных новообразований. Появление рецидива служит показанием к срочному повторному оперативному вмешательству.