Антральный гастрит
Антральный гастрит – это хроническое воспалительное заболевание желудка, поражающее слизистую в выходном отделе (антруме). Относится к хроническому гастриту типа В – бактериально обусловленному. Проявляется болями в эпигастрии (голодными или через пару часов после еды), тошнотой, отрыжкой кислотой, диспепсическими явлениями при сохраненном аппетите. Основным методом диагностики является фиброгастродуоденоскопия, исследование на предмет наличия хеликобактерий. В лечение обязательно включаются антихеликобактерные антибиотики, антациды, регенерирующие и обезболивающие препараты.
МКБ-10
Общие сведения
Антральный гастрит – хроническое воспаление слизистой желудка, локализующееся в пилорическом отделе. Данный отдел желудка выполняет функцию ощелачивания пищевого химуса перед переходом в кишечник. Воспаление в антруме вызывает блокировку выработки бикарбонатов, кислотность желудочного сока повышается, а в двенадцатиперстную кишку попадает кислое содержимое, провоцируя образование язв. Антральный гастрит обычно рассматривается как ранняя стадия хронического гастрита, при этой форме воспаления хеликобактерии выявляются в очень большом количестве. При распространении инфекции на другие отделы количество бактерии уменьшается. Антральный гастрит имеет симптоматику, весьма сходную с язвенной болезнью желудка. 85% всех заболеваний желудка приходится на эту патологию, тем не менее, обращаются к гастроэнтерологу лишь 10-15% всех больных хроническим гастритом.
Причины
По наблюдениям специалистов в сфере клинической гастроэнтерологии, около 95% всех случаев хронического антрального гастрита связаны с обнаружением в слизистой желудка бактерии под названием Helicobacter pylori. Этот возбудитель может комфортно обитать в желудочной слизи при рН от 4 до 6, хотя и в более кислой среде сохраняет свою активность. Губительной для хеликобактерий является гипохлоргидрия (пониженная кислотность желудочного сока). В неблагоприятных условиях бактерия может принимать специальную форму покоя, а при попадании в комфортную среду – снова становится активной.
Способствуют хеликобактерной инвазии дуодено-гастральный рефлюкс (заброс содержимого кишечника в желудок из-за слабости пилоруса), прием некоторых препаратов (салицилаты, НПВС, противотуберкулезные средства), пищевая аллергия, неправильное питание, употребление спиртного, курение. Также предрасполагают к развитию этой патологии некоторые внутренние факторы: очаги хронической инфекции, эндокринная патология, недостаток железа, сердечная и дыхательная недостаточность, хроническая почечная недостаточность.
Патогенез
Особенностью хеликобактерий является выработка ими ряда ферментов, которые способствую изменению среды вокруг них. Так, уреаза расщепляет находящуюся в желудке мочевину до аммиака, защелачивая среду вокруг микроорганизма. Муциназа способствует снижению вязкости желудочной слизи. В таких условиях подвижные бактерии легко проникают сквозь слой защитной слизи к антральному эпителию желудка, где и начинают активно размножаться, вызывая повреждение слизистой и нарушение работы желудочных желез. Пилорический отдел перестает вырабатывать бикарбонаты (ощелачивающая среда), в связи с чем кислотность желудочного сока постепенно повышается, дополнительно повреждая эпителий желудка и в других отделах.
Симптомы антрального гастрита
Обычно воспаление антральной части желудка проходит на начальных стадиях как неатрофический процесс без недостаточности секреции желудочного сока. Клиника этой патологии язвенноподобна: боли в эпигастральной области, голодные или через несколько часов после еды; изжога, отрыжка кислым и воздухом, склонность к запорам. Аппетит при этом не страдает. При осмотре язык чистый, влажный. При пальпации живота болезненность локализуется в эпигастрии справа (пилородуоденальная зона). Потеря веса бывает только при тяжелом течении заболевания.
Диагностика
При гастрографии с контрастированием у больных антральным гастритом отмечается утолщение рельефных складок в пилорическом отделе, спазм пилоруса, сегментирующая перистальтика, беспорядочная эвакуация желудочного содержимого. При ФЭГДС видна пятнистая гиперемия слизистой, отек тканей в антральном отделе, могут обнаруживаться кровоизлияния и эрозии. Отмечается повышенная экссудация, застой содержимого в желудке из-за спазма пилоруса. Во время эндоскопического исследования обязательно производится биопсия ткани для гистологического исследования и выделения возбудителя. При этом гистологически определяется выраженное воспаление, большое количество хеликобактерий на поверхности эпителия.
С биоптатов слизистой обязательно делают посевы, инкубация которых происходит при крайне низкой концентрации кислорода (менее 5%) на кровяных средах. Результат посева с чувствительностью к антибиотикам будет получен уже через 3-5 суток. Достаточно чувствительным является ИФА метод выявления антител к хеликобактериям в крови, слюне и желудочном соке. Антитела появляются в крови в течение месяца после инфицирования, сохраняют свою активность также в течение месяца после полного излечения. Для определения кислотности желудочного сока используют внутрижелудочную рН-метрию, фракционное исследование желудочного сока с применением стимуляторов секреции. Заболеване дифференцируют с функциональными расстройствами, язвенной болезнью желудка.
Лечение антрального гастрита
Лечением данной патологии занимаются врачи-гастроэнтерологи, терапевты, эндоскописты; при обострениях больной находится в отделении гастроэнтерологии или терапии. Начинается лечение антрального гастрита с назначения специальной лечебной диеты: в период обострения стол 1б с постепенным расширением до первого стола в течение нескольких недель или месяцев.
Обязательно назначаются антихеликобактерные препараты. Этиотропная терапия H.pylori достаточно сложна, так как это микроорганизм быстро приспосабливается к популярным антибиотикам. Чаще всего назначают двойную или тройную схему лечения, в которую включают метронидазол, кларитромицин, ампициллин или тетрациклин. В схему рекомендуется добавлять ингибиторы протонной помпы, которые угнетают хеликобактерии, а антибактериальными препаратами проводят их полную эрадикацию.
Противовоспалительная терапия может проводиться как аптечными препаратами, так и травами по рецептам народной медицины. Так, в период обострения рекомендуется употреблять настои ромашки, мяты, зверобоя, семян льна. При появлении эрозий на слизистой антрального отдела желудка, повышенной кислотности желудочного сока назначают антисекреторные средства. При спазме пилоруса успешно применяются миотропные спазмолитики: дротаверин, папаверин. Для нормализации перистальтики и устранения дуоденогастрального рефлюкса используется метоклопрамид.
Условием полного выздоровления является назначение репаративных средств. Это могут быть препараты, стимулирующие синтез белка (инозин, анаболические стероиды), карнитин, масло облепихи. Важное место занимает и физиотерапия: гальванизация желудка с электрофорезом лекарственных средств (при спазме пилорического отдела), УВЧ-терапия, лечение ультразвуком (с обезболивающей целью), диадинамическими токами Бернара, синусоидальными модулированными токами (для устранения боли и диспепсии). После купирования обострения рекомендуют проведение грязе- и парафинотерапии, лечение минеральными водами.
Прогноз и профилактика
Прогноз при антральном гастрите благоприятный только при своевременном начале лечения, соблюдении всех рекомендаций, режима дня и питания. Если вовремя не обратиться к гастроэнтерологу, гастрит переходит в диффузную форму, которая может закончиться образованием язв (при гиперфункции слизистой) или опухолей желудка (при атрофии слизистой). Для того чтобы избежать развития тяжелого воспалительного процесса в желудке, необходимо правильно питаться, отказаться от вредных привычек (курение, спиртное), избегать физического и эмоционального перенапряжения, соблюдать режим дня.
Эрозивный гастрит желудка
Гастрит – распространенное заболевание, связанное с воспалением слизистой оболочки желудка. При эрозивном, или геморрагическом, гастрите слизистая не просто воспаляется, а начинает стираться, образуются кровотечения (эрозии). Эрозивный гастрит развивается медленно, на первых порах человек обычно игнорирует его симптомы. Поэтому заболевание поражает обширную часть слизистой желудка.
Эрозивный гастрит также называют стрессовым гастритом, так как заболевание часто возникает внезапно, вследствие травмы, болезни или нервного перенапряжения.
Как и обычный, эрозивный гастрит бывает острым и хроническим. Острый эрозивный гастрит развивается быстро, особенно если сопровождается стрессами. Хроническая форма характеризуется множественными эрозиями на слизистой желудка.
Причины
Часто эрозивный гастрит развивается на фоне обычного воспаления слизистой желудка. Причиной обычного гастрита в большинстве случаев становится бактерия Helicobacter pylori (вызывает хеликобактерную инфекцию). Также эрозии слизистой могут быть вызваны следующими причинами:
Симптомы
Симптоматика эрозивного и острого гастрита сходная (боль в животе, расстройство стула, тошнота, изжога, рвота, общая слабость организма и т.д). Но при остром эрозивном гастрите к этим симптомам добавляются еще и признаки желудочного кровотечения, такие как:
Хронический эрозивный гастрит часто протекает почти без тревожных симптомов. Может беспокоить тошнота, вздутие живота, общая слабость, чувство дискомфорта. Часто обострения хронического гастрита имеют сезонный характер. Если эти, на первый взгляд безобидные, симптомы становятся регулярными или продолжаются хотя бы в течение недели – следует обратиться к врачу.
Осложнения
Если вовремя не начать лечение, эрозивный гастрит может спровоцировать опасные осложнения. Среди них – тяжелые внутренние кровотечения, язва желудка и двенадцатиперстной кишки, в особо тяжелых случаях – рак желудка.
На фоне гастрита может развиться общее неприятие пищи организмом, как следствие – авитаминоз, чрезмерная худоба, изжога, частая рвота.
Что можете сделать Вы
При симптомах эрозивного гастрита следует обратиться к врачу-гастроэнтерологу. Только врач может точно определить характер и особенности заболевания, а значит, назначить правильную диету. Ограничьте количество пищи: пораженному желудку тяжело переваривать еду. Лучше начать питаться чаще (5-6 раз в день) и понемногу.
Не употребляйте продукты, которые раздражают слизистую оболочку желудка: острое, жареное, горячее, кислое – то, что стимулирует выработку кислоты и пищеварительных ферментов. Постарайтесь исключить употребление алкоголя, отказаться от курения. Показаны нежирные мясные и рыбные бульоны, молочные супы. Свести к минимуму дискомфорт при заболевании поможет негазированная минеральная вода.
Важно устранить факторы, провоцирующие стресс.
Что может сделать врач: диагностика
Точная диагностика проводится при помощи эндоскопии (зонд). Также врач исследует анализы мочи и кала на наличие инфекции и кровяных примесей. Возможно, потребуется анализ желудочного сока для измерения уровня кислотности.
Что может сделать врач: лечение
Лечение проводится в стационарных условиях. Кроме диеты врач назначает специальные лекарства, которые помогают усилить защиту слизистой желудка. При наличии микробного фактора назначаются антибактериальные препараты. При тяжелом течении болезни показаны препараты-ингибиторы протонной помпы, которые уменьшают концентрацию желудочной кислоты.
Профилактика
Профилактика эрозивного гастрита в основном сводится к правильному питанию. Стоит соблюдать следующие правила:
Клинические аспекты пилорического геликобактериоза
Рисунок 1. Язва препилорического отдела на фоне атрофического гастрита, ассоциированного с Hp В1983 году Б. Маршалл и Д. Уоррен описали выделенную из биоптата больного с антральным гастритом спиралевидную бактерию, которая получила названи
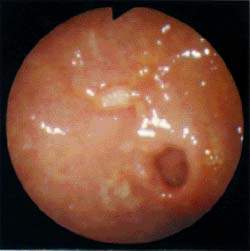 |
| Рисунок 1. Язва препилорического отдела на фоне атрофического гастрита, ассоциированного с Hp |
В1983 году Б. Маршалл и Д. Уоррен описали выделенную из биоптата больного с антральным гастритом спиралевидную бактерию, которая получила название Helicobacter pylori (Нр). В настоящее время описано 9 видов Нр и установлено, что это грамотрицательные, неспорообразующие микроорганизмы, продуцирующие некоторые ферменты (например, уреазу) и токсины и оказывающие деструктивный эффект на ткани желудка и двенадцатиперстной кишки, благодаря чему они имеют возможность преодолевать защитные барьеры в полости желудка и колонизировать слизистую оболочку. Помимо местного защелачивания, вокруг бактериальных клеток возникает и локальное снижение вязкости желудочной слизи, в результате разрушения муцина муциназой травмируются эпителиальные клетки, вызывается их дистрофия и снижается функциональная активность, открывая геликобактеру путь в глубь слизистой оболочки.
Кроме того, увеличивается секреция гастрина и подавляется продукция соматостатина, растет секреция соляной кислоты, что усиливает агрессивность желудочного сока в начальной стадии геликобактериоза и приводит к активному антральному гастриту. В подслизистом слое формируется воспалительная инфильтрация. К тому же бактериальная клетка, по сути, является комплексом антигенов, способных индуцировать иммунный ответ, т. е. выработку организмом антител.
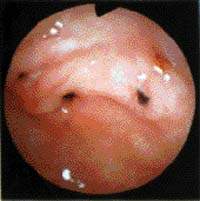 |
| Рисунок 2. Эрозии препилорического отдела |
Важную роль в развитии хронического гастрита играют медиаторы воспаления, которые либо продуцирует сам Нр, либо они высвобождаются из разрушенных клеток воспалительного очага. В процессе образования антител и при фагоцитозе выделяются цитотоксины, которые взаимно стимулируют участников воспалительной реакции. Например, тучные клетки выделяют гистамин, повышающий проницаемость сосудов и облегчающий миграцию из кровяного русла в очаг воспаления новых, составляющих инфильтрат клеток.
Синтезирующиеся в подслизистом слое антитела против Нр эффективно связываются с бактериальными клетками и способствуют их гибели. Таким образом, может установиться динамическое равновесие между популяцией геликобактера, с одной стороны, и факторами естественной резистентности к инфекции — с другой. Обычно защитных факторов макроорганизма бывает недостаточно, чтобы полностью уничтожить популяцию бактерий, и гастрит принимает хронический характер.
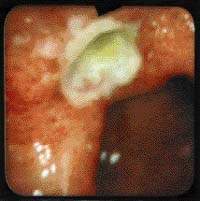 |
| Рисунок 3. Язва луковицы двенадцатиперстной кишки |
Нр при неблагоприятных для него условиях (активизация факторов иммунитета, антибактериальная терапия и т. д.) может трансформироваться в атипичную кокковую форму, которая характеризуется утратой многих поверхностных антигенов и менее уязвима. При благоприятных условиях, если губительное воздействие на популяцию исчезает, Нр вновь превращается в полноценную S-образную форму, способную вырабатывать токсины (вакуолизирующий, гемолизирующий и др.), под влиянием которых слизистая оболочка желудка или двенадцатиперстной кишки может подвергаться «некротизирующим» изменениям с образованием эрозий и язв. Если же штамм Нр не способен синтезировать токсин, то вероятность изъязвления слизистой оболочки ничтожно мала. В этих случаях хронический гастрит сохранит активную форму либо пожизненно, либо на протяжении десятков лет.
Избыток соляной кислоты, неизбежно возникающий в ранней стадии гастрита, поступает в луковицу двенадцатиперстной кишки и сильно закисляет ее содержимое, в результате чего развивается желудочная метаплазия слизистой оболочки, т. е. переход к структурному варианту, напоминающему поверхностный эпителий антрального отдела желудка. На измененной слизистой оболочке луковицы появляются рецепторы для адгезинов Нр, на которых он и колонизирует, вызывая развитие дуоденита, точнее, гастродуоденита. Если же штамм может синтезировать токсин, вероятность изъязвления слизистой оболочки луковицы при обострении гастродуоденита становится чрезвычайно высокой.
Итак, хронический гастрит (гастродуоденит) и язвенную болезнь можно представить как единое в патогенетическом отношении заболевание, где ведущую роль играет Нр.
Целесообразно выделить несколько типичных клинико-морфологических форм пилорического геликобактериоза.
Острый гастрит. В дебюте эта форма может проявиться болевым симптомом, тошнотой, рвотой (иногда с примесью крови), диареей. Постепенно симптомы болезни купируются и гастрит, как правило, переходит в хроническую форму. Адекватная противомикробная терапия может обеспечить выздоровление.
Латентный гастрит. Практически здоровые люди, не предъявляющие жалоб, связанных с заболеванием желудочно-кишечного тракта. Инфицированность Нр на протяжении многих лет может протекать как «носительство», однако при гистологическом исследовании гастробиоптата всегда обнаруживаются изменения, характерные для ХГ, ассоциированного с Нр.
Хронический активный гастрит. Выделяют антральную (раннюю) и диффузную (позднюю) стадии. Основные критерии диагностики этих стадий (форм) приведены в таблице.
Таблица Основные критерии антральной и диффузной форм ХГ, ассоциированного с Нр
Хронический активный гастродуоденит, чаще антропилоробульбит. Форма хронического геликобактерного воспаления с вовлечением в процесс двенадцатиперстной кишки, преимущественно ее проксимального отдела (до фатерова соска). Клинически напоминает хронический активный антральный гастрит, а при эндоскопическом исследовании изменения обнаруживаются не только в желудке, но и в двенадцатиперстной кишке.
Язвенная болезнь (ЯБ) с локализацией рецидивирующей язвы или длительно не рубцующейся язвы в разных отделах желудка и (или) двенадцатиперстной кишки чаще всего возникает на фоне хронического активного геликобактерного гастродуоденита. Отсутствие в биоптате СО из антрального отдела желудка Нр является основанием предположить другие, более редкие причины гастродуоденальных изъязвлений: лекарственные препараты, синдром Золлингера — Элиссона, гиперпаратиреоидизм, изъязвленный рак, а также вторичные язвы, возникающие на фоне определенных заболеваний и внешних воздействий.
Инфекция Нр-фактор риска возникновения карциномы и лимфомы желудка. При карциноме и лимфоме желудка инфицированность слизистой оболочки достигает почти 100%. В последние годы проведено много исследований, направленных на выяснение роли Нр в возникновении данных заболеваний. Например, у большинства больных отмечается регрессия лимфомы желудка после медикаментозного подавления инфицированности СО Нр. На основании тщательного изучения литературы группа специалистов ВОЗ сделала вывод, что инфекция Нр является фактором риска рака желудка. Однако возможность предупреждения развития карцином и лимфом желудка путем раннего уничтожения инфекции ограниченна из-за отсутствия идеальной терапии и большого разнообразия штаммов Нр.
Существуют гистологический, цитологический и уреазный тесты.
Гистологический метод исследования получил широкое распространение, так как позволяет обнаружить Нр в биоптатах и одновременно изучить морфологические изменения, происходящие при этом в слизистой оболочке. Наиболее простым и доступным методом является окраска гистологических препаратов по Гимзе без дифференцировки. Нр окрашивается в темно-синий цвет, бактерии хорошо видны как на поверхности эпителия, так и в глубине ямок. Для оценки состояния слизистой оболочки и обнаружения Нр достаточно 2-3 биоптатов (из антрального отдела и тела желудка). Необходимо исследовать прицельно взятые биоптаты с выраженной гиперемией слизистой оболочки, но не из дна эрозий и язв. Частота выявления Нр с помощью гистологического метода коррелирует с другими методами и достигает не менее 80%.
В последнее время разработаны новые методы, среди которых наиболее чувствительный иммунноцитохимический с применением моноклональных антител.
Схема 1. Семидневная
2. кларитромицин (клацид и др. син.) 250 мг х 2 раза в день
3. метронидазол (трихопол и др. син.) 500 мг х 2 раза в день
Весьма обнадеживают результаты, полученные при выявлении Нр методом гибридизации ДНК в обычных парафиновых средах. Методика не только чувствительна, но и высокоспецифична, с ее помощью можно идентифицировать различные штаммы Нр и понять природу повторного заражения после успешного лечения.
Для цитологического исследования используются мазки-отпечатки (1-2 и более), полученные из биоптатов СО антрального отдела желудка. Биоптат берется прицельно из участков с наиболее выраженными визуальными отклонениями от нормы (гиперемия, отек), но не со дна язв и эрозий.
При обнаружении в мазках-отпечатках Нр обычно выявляется также и клеточная инфильтрация, характеризующаяся наличием лимфоцитов, плазматических клеток, нейтрофилов и эозинофилов. По преобладанию тех или иных клеточных элементов можно косвенно судить об активности и выраженности воспаления. Кроме того, цитологическое исследование позволяет выявить в клетках СО наличие пролиферативных процессов, метаплазии (кишечной в желудке и желудочной в дуоденуме), дисплазии и степени их выраженности, клеток злокачественного новообразования. Однако цитологический метод не дает информации о структуре исследуемой СО.
Схема 2. Десятидневная
2. калиевая соль двузамещенного цитрата висмута* (108 мг в табл.) х 5 раз в день с едой
3. тетрациклина гидрохлорид* (250 мг в табл.) х 5 раз в день с едой
4. метронидазол* (200 мг в табл.) х 5 раз в день с едой
* входят в состав препарата, зарегистрированного в России под названием «гастростат».
По скорости выявления персистирующей Нр в СО цитологическому методу не уступает основанный на уреазной активности Нр экспресс-метод, получивший название кампи-теста. Тест состоит из геля-носителя в качестве индикатора рН. Индикатор меняет цвет от желтого к малиновому, когда под действием уреазы происходит гидролиз мочевины с образованием аммиака, сдвигающего рН среды в щелочную сторону. Изменение цвета среды происходит только в том случае, если в биоптате есть уреаза, «наработанная» Нр. Время появления малинового окрашивания косвенно свидетельствует о количестве жизнеспособных бактерий. Появление малинового окрашивания в течение первого часа соответствует значительной инфицированности СО Нр (+++), в течение последующих двух часов — умеренной (++), к концу суток — незначительной (+), если окрашивание наступает в более поздние сроки, результат считается отрицательным.
Ложноотрицательные результаты могут иметь место у больных при слабой обсемененности СО. Ложноположительные результаты возникают при неправильной обработке эндоскопов и биопсийных щипцов.
Схема 3. Семидневная
2. кларитромицин (клацид и др. син.) 250 мг х 2 раза, или амоксициллин 1000 мг х 2 раза в день, или тетрациклин 500 мг х 3 раза в день
3. метронидазол (трихопол и др. син.) 500 мг х 2 раза в день с едой. Частота эрадикации достигает 95%.
Среди дополнительных методов диагностики Нр следует отметить микробиологические, иммунологические и радионуклеидные методы. Например, 12-С-уреазный дыхательный тест. В большинстве стран мира он рассматривается в качестве основного теста выявления Нр-инфекции. Метод неинвазивный, абсолютно безопасный и позволяет определить степень колонизации СО Нр, является оптимальным способом контроля эффективности эрадикационной терапии.
В условиях обычной лаборатории эти методы малодоступны и на практике используются редко.
Абсолютными показаниями для проведения эрадикационной терапии являются следующие: язвенная болезнь желудка и двенадцатиперстной кишки (обострение и ремиссия), язвенные кровотечения, лимфома желудка, гастрит с выраженными эндоскопическими и гистологическими изменениями, состояния после хирургического лечения раннего рака желудка.
Схема 4. Десятидневная
2. коллоидный висмут субцитрат* 108 мг х 5 раз в день после еды
3. метронидазол* 200 мг х 5 раз в день после еды
4. тетрациклина гидрохлорид* 250 мг х 5 раз в день после еды
Частота эрадикации достигает 85-90%
* входят в комбинированный препарат, зарегистрированный в России под названием «гастростат».
К относительным показаниям относятся: функциональная диспепсия после полного обследования, длительное лечение ингибиторами протонового насоса, пищеводная рефлюксная болезнь, состояние после хирургического лечения язвенной болезни (ваготомия, дренирующие операции и др.), пожелания пациента при асимптоматичном (латентном) инфицировании Нр.
Лечение заболеваний, ассоциированных с пилорическим геликобактериозом, должно быть комплексным, но с обязательным включением в него антибактериальных средств — этиотропная терапия. Показаниями к назначению комплексной терапии являются выраженность клинико-морфологических проявлений различных форм гастрита, гастродуоденита и ЯБ, а этиотропной терапии — подтверждение инфицированности СОЖ Нр с помощью соответствующих диагностических тестов.
При гастритах и гастродуоденитах, ассоциированных с Нр, существует несколько схем медикаментозного лечения (схемы 1 и 2).
Кроме того, проводится симптоматическое лечение с использованием антацидных препаратов и прокинетиков.
Сроки стационарного интенсивного лечения 10 дней, но с учетом этиологии и выраженности клинико-морфологических проявлений болезни они могут быть изменены.
Схема 5. Четырнадцатидневная
2. коллоидный субцитрат висмута (вентрисол, де-нол) 120 мг х 3 раза за 30 минут до еды и 4-й раз спустя 2 часа после еды перед сном)
3. метронидазол 500 мг х 3 раза в день после еды или тинидазол 500 мг х 2 раза в день после еды
4. тетрациклин или амоксициллин (флемоксин солутаб и др. син.) 500 мг х 4 раза в день после еды.
Частота эрадикации достигает 95%.
Требования к результатам лечения: отсутствие клинических симптомов, эндоскопических и гистологических признаков активности воспаления и инфекционного агента (полная ремиссия) или прекращение боли и диспептических расстройств, уменьшение признаков активности процесса без эрадикации Нр. Больные активным гастритом (гастродуоденитом), ассоциированным с Нр, и аутоиммунным гастритом подлежат диспансерному наблюдению.
Медикаментозное лечение гастродуоденальных язв, ассоциированных с Нр, предполагает использование одной из схем (см. схемы 3, 4, 5).
После окончания комбинированной терапии продолжить лечение еще в течение 6 недель с использованием одного из следующих препаратов:
1. ранитидин (зантак и др. син.) — 300 мг в 19-20 ч.
2. фамотидин (гастросидин, квамател, ульфамид) — 40 мг в 19-20 ч.
3. сукрат гель — 1,0 х 2 раза в день за 30 мин до еды.
4. маалокс — 15 мл х 3 раза в день спустя 2 ч. после еды.
Продолжительность стационарного лечения при язве желудка и при гастроеюнальной язве — 30 дней, при язве двенадцатиперстной кишки — 10 дней. Общий курс медикаментозной терапии, включая амбулаторный, в среднем 8-12 недель.
Требования к результатам лечения: купирование клинических и эндоскопических проявлений болезней (полная ремиссия) с двумя отрицательными тестами на Нp (гистологический и уреазный), которые проводятся не раньше 4-й недели после отмены медикаментозного лечения.
При частичной ремиссии, для которой является характерным наличие незарубцевавшейся язвы, необходимо проанализировать дисциплинированность пациента по режиму лечения и продолжить медикаментозную терапию с внесением в нее соответствующих корректив.
Для профилактики обострений язвенной болезни желудка и особенно язвенной болезни двенадцатиперстной кишки, а следовательно, и их осложнений, рекомендуется два вида терапии: непрерывная и «по требованию».
Непрерывная (месяцами и даже годами) поддерживающая терапия антисекреторным препаратом в половинной дозе, например, принимать ежедневно в 20 ч по 150 мг ранитидина (зантак и др. син.) или по 20 мг фамотидина (гастросидин, квамател, ульфамид) показана при:
— неэффективности проведенной эрадикационной терапии;
— осложненном течении язвенной болезни (в анамнезе язвенное кровотечение или перфорация);
— сопутствующих заболеваниях, требующих применения нестероидных противовоспалительных препаратов;
— эрозивно-язвенном рефлюкс-эзофагите, сопутствующем ЯБ;
— возрасте больных старше 60 лет с ежегодно рецидивирующим течением язвенной болезни, несмотря на адекватную курсовую терапию.
При наступлении ремиссии язвенной болезни, отсутствии активного гастродуоденита и инфицированности слизистой оболочки желудка Нp терапия прекращается, а при появлении симптомов обострения болезни она проводится «по требованию», т. е. с первых дней обострения:
— более строгое соблюдение диетического режима;
— прекращение курения (для курящих), приема «ульцерогенных» лекарств;
Если после 14-дневного курса противоязвенной терапии симптомы обострения полностью исчезают, то терапию следует прекратить, но если симптомы не исчезают или рецидивируют, то необходимо повторно провести эзофагогастродуоденоскопию и другие исследования.
Профилактика пилорического геликобактериоза принципиально не отличается от профилактических мероприятий, проводимых при других инфекциях: своевременная диагностика, санитарно-гигиенический режим, санация слизистой оболочки желудка и двенадцатиперстной кишки, противоэпидемические мероприятия в очаге инфекции. Разработка комплекса конкретных рекомендаций именно для этой инфекции — дело ближайшего будущего. Ясно, однако, что в первую очередь следует обратить внимание на те этапы, где наиболее высок риск инфицирования, гастроэнтерологические кабинеты поликлиник и отделения больниц.
В число первоочередных задач входит проведение скрининговых эпидемиологических исследований с целью установления уровня инфицированности Нр разных возрастных и социальных групп населения, частоты перехода инфицированности в манифестные формы и роли геликобактериоза в гастродуоденальной патологии.
Важнейшее значение в профилактике геликобактериоза имеет адекватное лечение больных гастритами, дуоденитами и язвенной болезнью, ассоциированных с Нр.



