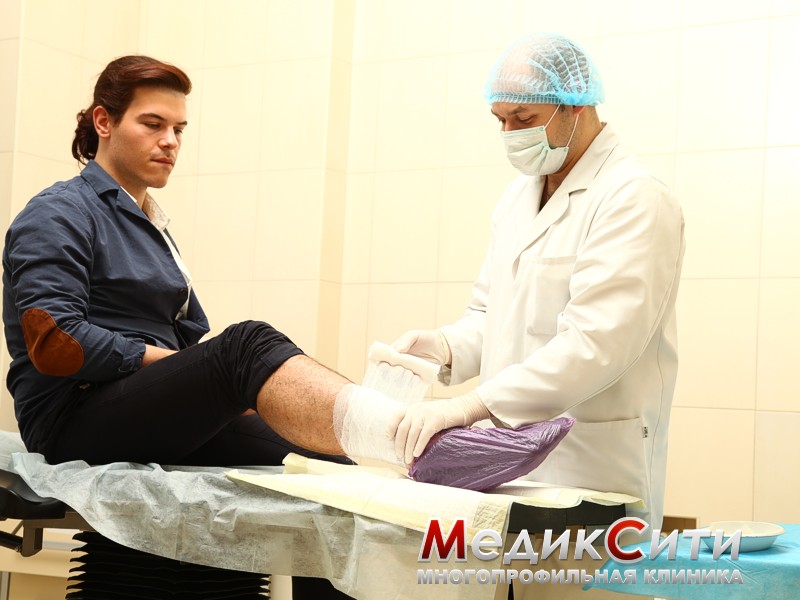
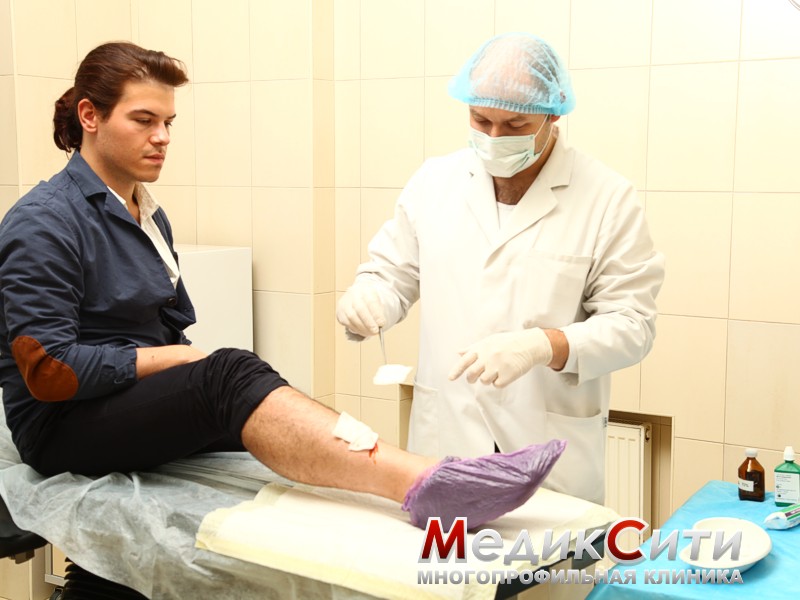
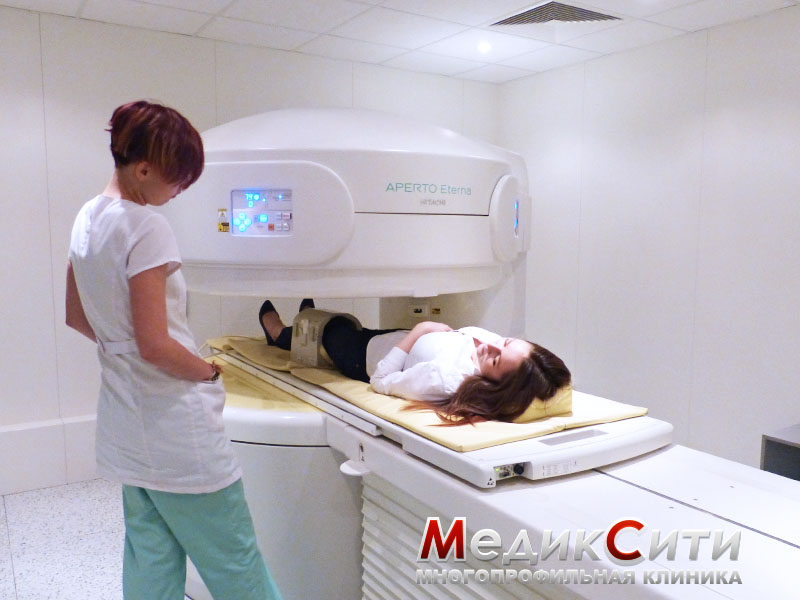
Лечение ушибов и гематом
Меняем старый гипс на новый!
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Бесчастнов Дмитрий Валерьевич
Первая квалификационная категория
Бикбулатов Вадим Рифкатович
Гриценко Евгений Александрович
Первая квалификационная категория
Кириченко Алексей Викторович
Вторая квалификационная категория
Магомедов Курбанмагомед Абдуллаевич
«Men’s Health. Советы экспертов», медицинский блог (декабрь 2016г.)
«Москва 24», телеканал (ноябрь 2016г.)
Помимо ушибов отдельных частей тела существуют также ушибы внутренних органов.
Как правило, специальное лечение ушибов не требуется. Однако если в течение продолжительного времени после травмы имеются боли, например, болит локоть или болит спина, необходимо обратиться к врачу.
Лечение ушибов и гематом
Лечение ушибов и гематом
Лечение ушибов и гематом
Степени ушибов
Ушибы могут быть единичными и множественными. В зависимости от тяжести выделяются следующие степени повреждений:
4 степень ушибов может привести к нарушению функционирования всех систем и органов человека. Врач определяет вид лечения и необходимость оперативного вмешательства.
Симптомы ушибов
Ушибы сопровождаются появлением следующих клинических признаков:
Следует обратить внимание на длительную боль, она может свидетельствовать о переломе, кровотечении во внутренних органах, разрывах связок.
Лечение ушибов и гематом
Лечение ушибов и гематом
Лечение ушибов и гематом
Чем опасна гематома?
Обширные гематомы могут повлечь различные осложнения. Зачастую кровоизлияния начинают сдавливать различные нервы или крупные сосуды. В таких случаях лечение гематом необходимо проводить в медицинском учреждении.
Виды гематом
В зависимости от расположения выделяют следующие виды гематом:
Внутримышечная и подкожная гематомы имеют одинаковые симптомы и, чаще всего, опасности для здоровья не несут. Обычно такие образования благополучно рассасываются. Но иногда они сохраняются надолго, мешая нормальному функционированию находящихся рядом органов.
Любая травма головы может привести к серьезным последствиям! Поэтому необходимо срочная консультация со специалистами.
Лечение и удаление липомы
Что такое липома? Что такое атерома? В чем между ними разница? Могут ли они быть опасны? Как лечить атеромы и липомы? К какому врачу обращаться?
То, что в народе называют жировиком, чаще всего оказывается атеромой или липомой. Это два совершенно разных образования, они возникают по разным причинам, и требуют немного разного лечения.
Что такое липома?
О том, почему возникают липомы, практически ничего не известно. Считается, что это связано с неправильной работой некоторых ферментов, наследственной предрасположенностью.
Чаще всего жировики, как ни странно, появляются там, где жира под кожей мало: на спине и в области надплечий, на наружной стороне плеча, бедра. Такая «шишка» на ощупь мягкая, безболезненная. Если нажать на неё пальцем, она легко «перекатывается» под кожей. Размеры редко превышают 5 см.
Встречаются и экзотические локализации: вокруг нерва (в этом случае липома приводит к болям), в спинномозговом канале, в суставах, в толще мышц.
Липомы обычно растут медленно и в большинстве случаев не причиняют никаких проблем, за исключением косметических неудобств.
Что такое атерома?
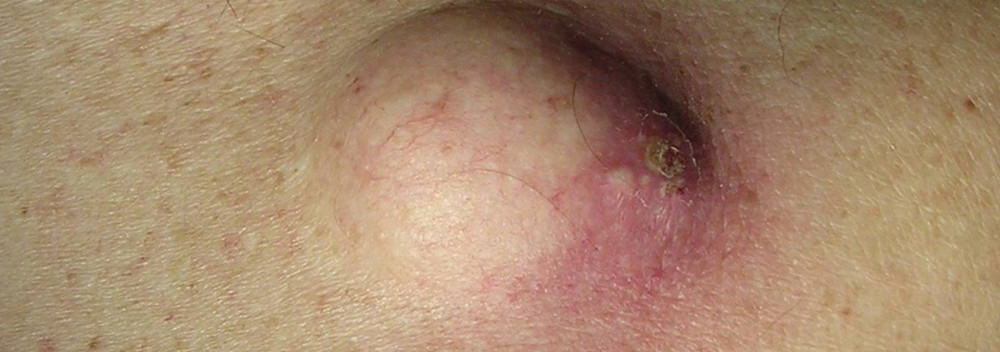
Атерома — киста сальной железы, которая возникает при закупорке её протока. Кожное сало не может выйти наружу и накапливается внутри, оно растягивает железу, и та превращается в кистозную полость. Это может происходить по разным причинам, нередко из-за травм кожи.
Атеромы чаще всего возникают там, где много волос и сальных желез: атеромы на волосистой части головы, лице, в области шеи, спины, половых органов.
По своим проявлениям атерома напоминает липому: это тоже «шишка», которая находится под кожей, не причиняет боли и легко смещается при нажатии. Но есть и один характерный признак: обычно на коже в области атеромы есть отверстие, через которое периодически выделяется содержимое с неприятным запахом. Внутри атеромы находится субстанция, напоминающая по консистенции творог или пасту.
Атерома — доброкачественное образование. Это не рак. Единственное, чем она опасна — это возможность нагноения. Инфицированная и воспаленная «шишка» отекает, краснеет, становится болезненной. Иногда она вскрывается, из неё выходит гной вместе с салом.
Атеромы могут перерождаться в злокачественные опухоли, но происходит это очень редко.
В каких случаях нужно посетить врача?
Вообще, обратиться к врачу стоит при любом вновь появившемся уплотнении под кожей. Скорее всего, оно окажется доброкачественным, но провериться на всякий случай стоит. Лучше лишний раз перестраховаться, чем проглядеть серьезное заболевание.
Если уплотнение начало быстро расти, воспалилось или как-то странно изменилось, нужно обратиться к врачу.
Как лечат атеромы и липомы?
Атеромы лечат хирургическим путем, вид операции будет зависеть от размеров образования. Небольшие сальные кисты можно удалить лазером.
Чаще всего атеромы имеют большие размеры, их удаляют при помощи скальпеля. «Шишку» на коже окаймляют двумя разрезами, затем кисту вылущивают и убирают вместе с небольшим кусочком кожи. На рану накладывают швы.
Атерому невозможно вылечить, «откачав» содержимое при помощи иглы и шприца. Обязательно нужно убирать стенки растянутой сальной железы — если они останутся, то снова станут вырабатывать сало, и киста вырастет вновь.
При нагноении атеромы проводят хирургическое лечение, врач может назначить курс антибиотиков.
Липомы лечить не обязательно. Операцию проводят, если:
Жировики удаляют классическим путем, при помощи скальпеля. Рецидивы возможны, но бывают крайне редко. Обычно атеромы и липомы удаляют амбулаторно, в стационар госпитализироваться не нужно. Наркоз тоже не нужен — достаточно местной анестезии. Операция в среднем продолжается 15–20 минут.
Записывайтесь на прием по телефону +7 (495) 120-08-07.
Травма головы: что делать родителям?
Неосведомленность родителей в плане оказания помощи маленькому ребенку при ушибе головы может обернуться самыми неблагоприятными последствиями. Среди них — проведение ненужных диагностических процедур (на которых зачастую ничего не видно), лечение по рецептам бабушек, самолечение препаратами, на скорую руку купленными в аптеке, а также бессонные ночи родителей и нестабильность нервной системы малыша. Чтобы избежать всего этого, достаточно знать основные правила поведения при черепно-мозговой травме (ЧМТ) и в непредвиденных обстоятельствах руководствоваться ими.
Чем опасны ЧМТ?
Черепно-мозговая травма возникает при ушибах головы (у детей обычно при падениях с диванов, комодов, столов и стульев или с высоты собственного роста (бежал и споткнулся)). Она сопровождается растяжением или повреждением аксонов — длинных отростков нервных клеток, из которых состоят все нервные волокна. В норме эти клетки проводят импульсы, а после травм эта функция нарушается, возникает неврологическая симптоматика. Кроме аксонов, пострадать могут и сосуды. Обычно повреждаются самые мелкие из них. При сильных или повторяющихся травмах возможны довольно крупные кровоизлияния в мозговую ткань.
Что нужно делать?
После ЧМТ очень важно понять, повреждены ли и насколько, структуры головного мозга. В зависимости от масштабов повреждения мозговая травма может быть легкой, средней и тяжелой. Последние 2 вида — повод для госпитализации. Легкие ЧМТ можно лечить под контролем врача в амбулаторных условиях.
Самостоятельно разобраться, насколько сильно ударился ребенок, почти невозможно. Поэтому лучше обратиться за помощью к специалисту — неврологу. После сбора анамнеза и осмотра пострадавшего врач примет решение, нужно ли делать компьютерную томографию (КТ). Этот метод наиболее информативен при травмах головы. В зависимости от степени изменений будет установлен диагноз и назначено лечение.
Первые сутки — самые важные
Неврологи рекомендуют пристально следить за состоянием ребенка первые сутки после ушиба. В это время могут проявиться осложнения.
На протяжении 24 часов лучше позволить малышу много спать, что ускорит восстановление головного мозга. Разумный покой предотвратит повторные ушибы и снизит общую нагрузку на организм. По назначению врача и при наличии необходимости (головная боль) допускается применение Парацетамола или Нурофена.
К любым привычным видам деятельности нужно возвращаться постепенно. Когнитивная занятия на скорость восстановления не влияет.
Физическую активность, которая чревата повторным получением травмы, нужно возобновлять в последнюю очередь (через 10-14 дней). Однако это не означает, что нужно соблюдать постельный режим. Достаточно проследить, чтобы ребенок играл спокойно, без беготни, прыжков и кульбитов на кровати.
Осторожно, осложнения!
Родителям нужно срочно вызвать скорую помощь, если после травмы у ребенка наблюдается:
Сигналом тревоги является и слишком крепкий, беспробудный сон ребенка, когда, несмотря на все усилия родителей, разбудить его не удается.
Знание — это сила. Проявляйте разумную настороженность и берегите ребенка!
То есть это подкожная капсула, содержащая творожистую массу. Этой творожистой массой являются скопившиеся выделения сальной железы, которые часто имеют неприятный запах. Иногда имеется по середине образования отверстие, из которого выделяется содержимое неприятного цвета и запаха. Иногда атеромы бывают множественными.
Причины появления атеромы?
Что внутри атеромы?
Содержимое атеромы наполняют выделения, как правило сальных желез. Как правило это жирные и ороговевшие вещества волокнистой структуры. Внешне эта смесь напоминает творог. Если в атерому проникла инфекция то содержимое превращается в гнойную массу различных цветов от белого до коричневого и с примесью крови.
У кого атеромы появляются чаще?
На какой части тела атеромы появляются чаще?
В чем опасность атеромы?
Атеромы относятся к доброкачественным новообразованиям (не раковым), но они могут стать хроническим очагом инфекции, что ведет за собой другие осложнения. Атерома, даже если не заражена бактериальной инфекцией, может воспалиться и распухнуть. Во время воспаления атерому очень трудно удалять, поэтому операция в такой период может быть отложена. Серьезными осложнениями атеромы являются ее разрыв и инфицирование, которые могут привести к абсцессу и даже флегмоне. Очень редко атеромы могут привести к базальному и плоскоклеточному раку кожи, но так как это происходит редко, то гистологическое исследование атеромы не проводят.
Как узнать, что атерома воспалена и инфицирована?
При обращении к хирургу
На сколько дней требуется ложиться в больницу
Операция обычно проводится амбулаторно и как правило, в большинстве случаев не требуется госпитализации.
Как долго будет проходить операция по удалению атеромы? Операция по удалению атеромы проводится, как правило в амбулаторных условиях, под местным обезболиванием. Продолжительность собственно оперативного вмешательства составляет 15-25 минут, но общее время, взятое совместно с подготовкой, с последующим наложением повязки, оформлением документации составляет 45-70 минут.
Какой наркоз используется при удалении атеромы?
Удаление атеромы в большинстве случаев проводится под местным обезболиванием. Использование наркоза является нерациональным. Местное обезболивание представляет собой введение анестетика при помощи шприца с иглой в кожу и подкожную клетчатку окружающие и покрывающие атерому или проще говоря производится укол анестетиком. Общее обезболивание, то есть наркоз или регионарная проводниковая анестезия проводятся в случае наличия показаний, например при гигантской атероме.
Перед операцией
В день операции, за 4 часа до собственно оперативного вмешательства, желательно ничего не есть и не пить. Перед самой операцией подписывается согласие на оперативное вмешательство и происходит фотографирование места, где располагается атерома.
Экстренное хирургическое лечение при воспалении атеромы
Если произошло инфицирование атеромы, воспаление и образовался абсцесс, то удалить атерому не представляется возможным. В этом случае в стерильных условиях под местной анестезией атерому вскрывают, эвакуируют гнойное содержимое, промывают и дренируют. В послеоперационном периоде часто требуется назначение антибиотиков. Далее рана затягивается по законам гнойной хирургии, так называемым вторичным натяжением. В этом случае атерому нужно будет удалить через 3 месяца во избежание рецидива воспаления.
Плановое хирургическое лечение
Плановая операция, как правило, проходит по следующему алгоритму:
Будет ли рубец после операции?
Какие осложнения могут быть после операции?
После удаления атеромы в течение первых суток может отмечаться небольшое повышение температуры тела. Но если подъем температуры поднимется до высокой отметки (38 гр), возникнут отечность и боль в области послеоперационной раны, то следует в срочном порядке обратиться к хирургу, который делал операцию, для исключения проникновения инфекции в послеоперационную рану, даже несмотря на то, что воспаление и инфицирование послеоперационной раны происходит редко. В таком случае, после осмотра, доктор может назначить применение антибиотиков.
Что делать, чтобы атеромы не появлялись?
Для профилактики и предотвращения появления атером рекомендуется выполнять чистку кожи лица у косметолога и тщательно мыть лицо в домашних условиях, особенно при наличии угревой сыпи и жирной коже. Многие врачи рекомендуют снизить в употреблении жирной пищи и с большим количеством углеводов.
Запись на прием к врачу хирургу, дерматологу
Обязательно пройдите консультацию квалифицированного специалиста в области кожных заболеваний в клинике «Семейная».
Лобный синусит (фронтит)

Одними из таких пазух являются лобные, которые расположены слева и справа от центра лобной кости над глазами. Воспаление слизистых оболочек лобных пазух – это фронтит (от frontalis — «лобный») или лобный (фронтальный) синусит. Часто его называют «лобный гайморит», однако точное название данного заболевания – именно «лобный синусит» или «фронтит».
За последние годы возросло количество случаев лобного синусита, при этом больше всего отмечен прирост заболеваемости хронической формой. Эта патология, в основном, встречается в детском возрасте. Среди взрослых заболеванию более подвержены мужчины.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться или даже общее истощение организма.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою очередь, чревато тяжелыми осложнениями.
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
Своевременное обращение к отоларингологу поможет поставить правильный диагноз и отличить:
Симптомы острого фронтита
Симптомы хронического фронтита
Главные признаки заболевания лобным синуситом – это постоянные ноющие головные боли. Они носят характер распирания, сжимания, пульсации, усиливаясь при наклонах головы вперед или выполнении физических нагрузок. Болезненность может появиться из-за вибрации при поездках в транспорте.
При переохлаждении или последствиях ОРВИ в лобных синусах увеличивается давление, боли нарастают. Бессонница и умственное напряжение, переутомление и прием кофе или алкоголя могут усилить головные боли даже без обострения заболевания. Боль становится невыносимой, неврологической.
Самая интенсивная точка боли в области лба отмечается над переносицей (выше на 2 см). Если воспалена одна из пазух, боль сильнее локализуется с одной стороны. При постукивании по лбу появляется ноющая боль. При наличии воспаления при надавливании на надбровные ткани боль будет держаться долго.
Обострения фронтита
Если терапевтические действия были начаты не вовремя, симптомы заболевания усиливаются, интоксикация организма увеличивается. Гипертермия, чувство разбитости, общее плохое самочувствие может соседствовать с головокружениями и вегетативными нарушениями.
Возникает вторичное воспаление слезного мешка (дакриоцистит). В лобных пазухах могут появиться полипы, свищи, опухолевидные образования (холестеатомы) и слизистые кисты (мукоцеле).
Все это способствует появлению язв на стенках пазух, а инфекция может проникнуть в надкостницу и кость.
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костной ткани и тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
Диагностика
Правильный диагноз может поставить только врач – отоларинголог. Осмотр пациента при помощи специального инструментария (риноскопия и эндоскопия), проведение УЗИ, рентгена и термографии позволяют определить состояние слизистой, объемы и строение лобных пазух, а также место возникновения инфекции.
Анализ крови, бактериологические и цитологическое исследования дополнят клиническую картину и помогут наметить направление лечения пациента.
Могут также понадобиться пробы на аллергены. В сложных случаях необходимыми являются консультации офтальмолога и невролога.
Методы лечения
Если нет показаний для хирургического вмешательства, лечение фронтита проводится консервативно.
После диагностирования выбираются проверенные терапевтические методы:
Лечение в домашних условиях
Такое лечение разрешает только врач при легкой форме заболевания. Пациенту назначаются лекарственные препараты и выдаются рекомендации, которые нужно строго выполнять.
Это касается различных промываний и ингаляций, которые можно выполнять в домашних условиях, применяя народные средства.
Прокол при фронтите
Без прокола можно очистить пазухи и ввести лечебные препараты с помощью специального катетера Ямик. Если фронтит переходит в тяжелую затяжную стадию, требуется провести прокол. Это позволит очистить пазухи от гноя.
В более запущенных случаях требуется операция трепанопункции, при которой в отверстие пазухи вводят специальную трубку (канюлю). С ее помощью пазухи промывают и вводят нужный антибиотик.
Такие хирургические вмешательства проводятся под местной анестезией.
В особо тяжелых случаях назначается открытая операция.
Рекомендации после операции прокола
После проведения операции на протяжении 4-5 дней пациенту назначают сосудосуживающие капли. За раной необходимо тщательно ухаживать по инструкции врача и беречься от простуд и других вирусных заболеваний.
Если боли после прокола не проходят в течение нескольких дней или рана плохо заживает, нужна консультация врача.
Препараты лечения фронтита
Медикаментозное лечение назначает врач в зависимости от типа заболевания, особенностей протекания болезни и анамнеза пациента.
Вводить антибиотики можно внутримышечно и внутривенно. Иногда лекарство вводится прямо через лобную кость.
При лечении антибиотиками обязательно назначаются препараты для поддержания микрофлоры кишечника.
В таких случаях назначают антигистаминные препараты.
Хорошие результаты дает использование сульфаниламидов или гомеопатических средств.
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
Заключение
Лобный синусит (в народе – «лобный гайморит») – заболевание сложное и опасное, которое чревато многими осложнениями и серьезными проблемами со здоровьем. Важно соблюдать меры предосторожности, чтобы не допустить его развитие из обычной простуды или ОРВИ. Если же появились первые симптомы болезни, важно как можно быстрее обратиться к врачу: богатый арсенал современных методов лечения поможет устранить проблему, не прибегая к хирургическому вмешательству и не доводя до развития хронической формы.