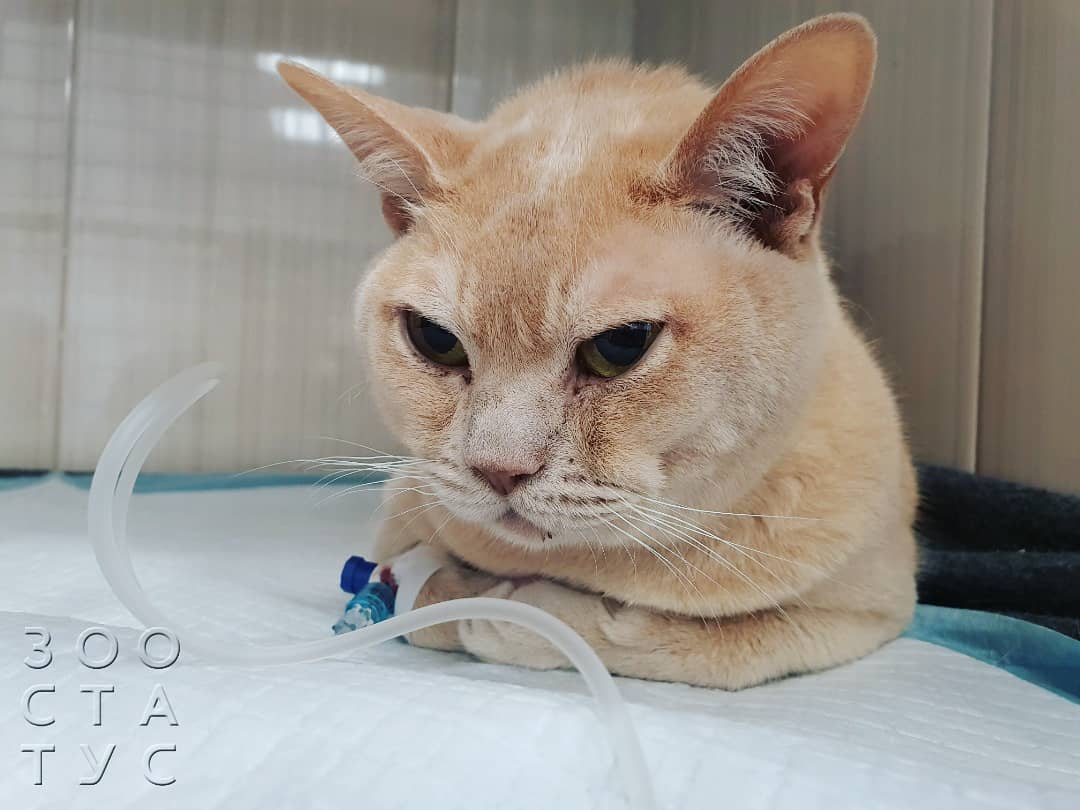
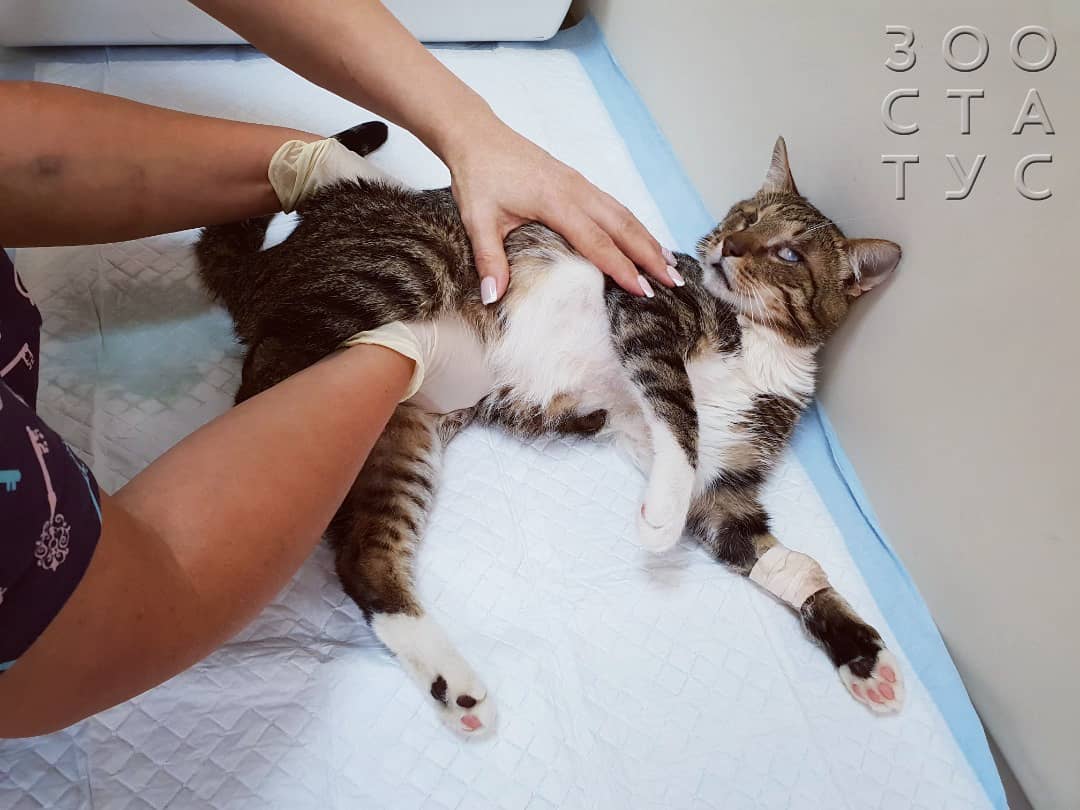
Кот сломал лапу, что делать
Признаки
Первый заметный симптом – это боль. Животные часто пытаются скрыть её, так что обратите внимание на такие признаки:
Иногда при переломе кость протыкает кожу. Такой перелом называется открытым. Кроме того, могут случится и другие сопутствующие травмы.
Что такое перелом
Перелом – это трещина или разлом кости, случившийся по причине аномальной нагрузки на кость, обычно по причине падения или столкновения с машиной.
Неотложная помощь
Второе– такое серьезное повреждение, как перелом, может вызвать шок и другие не столь очевидные проблемы. Некоторые из них могут не проявляться в течение нескольких дней. Таким образом, любое домашнее лечение может только стабилизировать травму до того, как Ваш питомец будет осмотрен ветеринарным врачом.
Все кровоточащие области, или те, из которых торчат кости должны быть по возможности закрыты стерильной марлей или чистой тканью. Кости должны находится в максимальном покое. Заверните Вашу кошку в толстое полотенце или положите её на жесткую поверхность, чтобы доставить к ветеринару.
Диагностика
Ветеринар оценит общее состояние здоровья животного, чтобы убедится что наиболее серьезные повреждения под контролем. Как только ваш питомец будет стабилизирован и жизненно важные физиологические показатели будут удовлетворительны, будет сделан рентген тех частей тела, где подозревается перелом.
Лечение
Существует много факторов, от которых зависит то, какое именно лечение будет рекомендовано. Наиболее важны возраст животного, какие кости повреждены, тип перелома. Почти всегда для голени будет достаточно шины или гипса и ограничения подвижности. Однако, возможность надежно и безопасно зафиксировать конечность у животного и обеспечить стабильность отломков во многих случаях сложно, а порой невозможно, так как кошка неизбежно будет пользоваться поврежденной конечностью, рассеивается нарушая стабильность.
Для переломов других участков конечностей скорее всего будет необходима операция, чтобы вправить и зафиксировать кости с помощью винтов, штифтов (металлических стержней), спиц и/или металлических пластин (остеосинтез).
Некоторые переломы могут быть такими тяжелыми, что потребуется ампутация. Особенно если был травмирован хвост. Переломы позвоночника или таза будут требовать серьёзного ограничения активности (содержания в клетке), и могут лечится как консервативно, так и при помощи хирургии.
Также частью лечения переломов является обезболивание, и иногда антибиотики.
Нетравматические переломы
Причинами патологических травм (случающихся без сверхсильного воздействия) может стать всё, что может ослабить кость. Например, гормональный дисбаланс, метаболические нарушения (алиментарный гиперпаратиреоз), инфекция костей или их рак.
Выздоровление и уход
Наиболее важная и тяжелая часть домашнего ухода – это ограничение активности питомца, особенно прыжков. Все перевязочные средства необходимо содержать чистыми и сухими, своевременно менять. Также следует удерживать вашу кошку от попыток снять или разлизать повязки, защищающие место перелома.
Елизаветинский воротник наиболее популярное используемое в таких случаях средство.
Для сращивания костей обычно требуется недель. Для контроля заживления, как правило, делают рентгеновский снимок по истечению этого срока.
К счастью, у кошек кости заживают довольно хорошо. Все металлические детали, которые были имплантированы для стабилизации костей (за исключением внешних металлоконструкций), если не будут причинять проблем, будут оставлены на месте.
Профилактика
Поскольку большинство переломов случаются по причине травмирующих событий, ограниченный доступ на улицу минимизирует опасность травмы от проезжающих автомобилей или нападений животных.
Сетки типа »антикошка» (только обязательно убедитесь в качестве сетки и креплений, особенно учитывая характер и размеры Вашего питомца) на окна и ограничение доступа на балкон позволяют избежать высотных травм.
Перелом задней лапы у кошки: что делать при признаках травмы и как лечить
Одна из самых распространенных травм среди домашних представителей семейства кошачьих – перелом лапы у кошки, чаще задней. Эти животные вечно ходят гулять «сами по себе», прячутся под теплые машины, залезают на открытые окна и любят полазать по дереву. Все это может стать причиной серьезного перелома.
При подобной травме надо срочно обратиться к ветеринару. Ведь перелом может быть разной степени тяжести и лечение должно быть полноценным и профессиональным. В этой статье мы рассмотрим виды переломов, как их лечить и ухаживать впоследствии.
Перелом лапы у кошки: виды и классификация
Перелом лапы у кошки можно разделить на две большие категории, которые потом разделяются на другие:
2 Приобретенный. Это все остальные виды травм. Котенок может получить перелом лапки из-за неправильно принятых родов. Взрослые особи, как уже было сказано, очень часто гуляют сами по себе, находят приключения и частенько из-за этого страдают. Коты слишком любопытны и это может быть губительно для них.
Также есть более расширенная классификация.
- По локализации перелом лапы у кошки:
В обоих случаях кость может сломаться как в одном месте, так и в нескольких. Все зависит от причины. Например, если питомец выпал из окна, то есть вероятность множественных переломов, так как в полете он мог ударяться о деревья или карнизы.
- Иные виды переломов:
Перелом лапы у кошки: признаки
Выявить перелом лапы у кошки не составляет никакого труда. Кот просто перестает наступать на лапу, прыгает на трех. Если сломана тазобедренная кость, то кошка и вовсе не может встать на ноги вообще. Если прощупывать место травмы, то можно обнаружить неестественную активность подвижности костей, также может быть слышен хруст костей. Также это место опухает в течение нескольких часов или спустя сутки. Кот будет всячески показывать свою боль, скулить, мяукать и жаловаться.
По указанным симптомам можно определить закрытый перелом. Открытые же характеризуется видимостью раны, обилием крови, также кость видна и проглядывает из-под разорванной кожи и шерсти.
Перелом лапы у кошки: лечение
Многие интернет-ресурсы дают советы по перевозке кота с переломом. Однако мы настоятельно не рекомендуем передвигать животное в принципе. Если он закрытый, никто не знает, что там внутри. Например, если там множественные осколки, передвижение может быть чересчур болезненным для питомца.
Выделяют два метода лечения подобных травм, рассмотрим подробнее.
Консервативное лечение, — перелом лапы у кошки
Под консервативным лечением подразумевается то лечение, в котором нет хирургического вмешательства в организм животного. Чаще всего процедура начинается с обезболивающего, после чего кость собирается и складывается методом пальпации (если это нужно), а затем накладывают шину или гипс. Повязка и гипс должны фиксировать близлежащие суставы. В современной медицине применяют новый вид гипса, который более легкий и прочный. Если перелом незначительный и состоит из трещины, то гипс накладывают на 15-20 дней. Если он более серьезный, то на месяц или чуть больше, в зависимости от ситуации.
Чтобы животное меньше мучилось, на первых порах ему могут назначить обезболивающее. Также могут быть прописаны некоторые мази и лекарства, чтобы избежать воспаления или занесения инфекции, в случае открытого перелома. Дальше все просто – остается ждать и иногда делать инъекции, которые ускоряют рост и восстановление ткани кости.
У кота молодого возраста на восстановление уходит буквально 3 или 4 недели, более старые в среднем восстанавливаются дольше в два раза. Но в целом прогноз почти всегда утешительный, потому что в вопросах перелома, ввиду их частоты, медицина далеко шагнула вперед.
Хирургическое лечение перелома костей, — перелом лапы у кошки
Если перелом множественный, открытый, вдавленный или иной степени тяжести, то без ветеринарного хирурга просто не обойтись. Он проводит операцию по остеосинтезу – соединению костей и их закреплению. После того, как они срастаются, специальные спицы снимаются и накладывается обычный гипс, если это того требует.
- Остеосинтез – достаточно сложная операция, на данный момент выделяют три способа:
Перелом лапы у кошки: реабилитация
После перелома важно придерживаться установкам и инструкциям врача. Даже после снятия гипса и спиц надо дать время на восстановление. Поэтому стоит ограничить физические нагрузки, давать кошке нужные витамины и минералы, выписанные врачом, кормить специальным кормом, а также регулярно осматриваться у ветеринара.
Так как в таком состоянии лучше не беспокоить животное лишний раз, мы рекомендуем вызывать врача на дом. Он будет осматривать животное и отмечать восстановление, попутно давая советы по корму, витаминам и прочим способам быстрее восстановить физическую активность любимца.
Конечно, здесь стоит говорить и про разные сроки. Если при переломе лапы восстановительный период может достигать двух месяцев, то при переломе хвоста уже через месяц животное будет чувствовать себя в порядке. К сожалению, бывают и случаи, когда животное остается инвалидом и приходится применять протезы и колеса, чтобы питомец мог передвигаться. Однако медицина далеко скакнула и такие случаи — редкость. Только если хозяин не слишком поздно обратился за ветеринарной помощью.
Перелом лапы у кошки, — заключение
Перелом лапы у кошки, любимого животного, – неприятный период для любого хозяина. Однако восстановление занимает в среднем около месяца или двух, а это значит, что даже если несчастье случилось, оно скоро пройдет и кот вместе с вами будет радоваться здоровым костям в максимально короткий срок.
Чтобы так все и было, желательно не передвигать питомца, а сразу вызвать наших опытных ветеринаров «Я-ВЕТ». Они приедут за 40 минут в любое время дня и ночи без выходных. При необходимости операция может быть проведена прямо дома, чтобы не терять время. Это абсолютно безопасно и стерильно, ваш кот только скажет вам «спасибо».
Не занимайтесь самолечением и самодиагностикой ваших питомцев, ведь есть риск, что кость срастется криво и вы только испортите жизнь коту. Лучше доверьте это дело профессионалам, которые знают, как лечить животных и которые любят их не меньше, чем вы!
Детский травматолог-ортопед
У молодых родителей всегда много вопросов по поводу развития их ребенка. Мы задали самые часто встречающиеся вопросы травматологу-ортопеду «ЕвроМед клиники» Дмитрию Олеговичу Сагдееву.
— Маленького ребенка рекомендуют довольно часто показывать врачу-ортопеду: в месяц, в три месяца, в шесть месяцев, в год. С чем это связано, что именно оценивает ортопед?
— Ортопед смотрит, как развивается опорно-двигательная система ребенка в периоды его активного развития, чтобы вовремя заметить возможные отклонения в ее развитии и скорректировать их. На раннем сроке – в месяц — делаем УЗИ тазобедренных суставов, чтобы не пропустить какую-либо врожденную патологию. В три-четыре месяца УЗИ повторяем для контроля, чтобы увидеть динамику развития сустава.
По результатам ультразвукового исследования врач может заподозрить нарушения формирования и динамики развития тазобедренного сустава.
Врач ультразвуковой диагностики оценивает формирование сустав по специальной шкале (шкале Графа), и далее уже ортопед определяет, требуются ли коррекция лечебной гимнастикой, нужны ли какие-либо физиопроцедуры и т.д.
Чем раньше будут выявлены отклонения в развитии ребенка, тем эффективнее будет лечение.
Примерно в шесть месяцев ребенок начинает садиться, потом он будет вставать, пойдет, и важно знать, как у него сформирован тазобедренный сустав и, если есть нарушения, успеть исправить их до этого момента.
Дисплазия тазобедренного сустава — это нарушение формирования тазобедренного сустава, которое в тяжелых формах приводит к формированию подвывиха или вывиха головки бедренной кости.
— При обнаружении дисплазии тазобедренного сустава обычно назначают ношение ортопедических конструкций: подушки Фрейка, шины Виленского и т. п. Выглядят они довольно пугающе, и родители боятся, что ребенку будет в них некомфортно.
— Ребенок не будет испытывать дискомфорт. У него еще нет устойчивого понимания, в каком положении должны находиться его нижние конечности поэтому конструкция ему мешать не будет.
При этом, благодаря воздействию этих конструкций ноги ребенка расположены под определенным углом, и в этом положении головка бедренной кости центрируется во впадину, она находится в правильном положении, с нее снимается всякая деформирующая нагрузка, что позволяет суставу правильно развиваться. Если же этого не сделать, то на головку бедренной кости будет оказываться постоянная деформирующая нагрузка, что в конечном итоге повлечет за собой подвывих и вывих бедра. Это будет уже тяжелая степень дисплазии тазобедренного сустава.
— Помимо дисплазии, на УЗИ всегда смотрят формирование ядер окостенения в тазобедренном суставе. Почему нам так важно их правильное развитие?
— Головка бедра состоит из хрящевой ткани. Ядро окостенения находится внутри головки бедра и, постепенно увеличиваясь, оно как бы армирует ее изнутри и придает структуре стабильность при осевой нагрузке. При отсутствии ядра окостенения любая осевая нагрузка на бедро приводит к его деформации, вследствие чего может развиться подвывих и далее — вывих бедра. Соответственно, если ядро окостенения не развивается или развивается с задержкой, строго запрещены любые осевые нагрузки: стоять, а тем более – ходить нельзя.
— С замедленными темпами оссификации (окостенения, формирования костей) сидеть не запрещается, при условии, что нормально сформирована крыша вертлужной впадины, головка бедренной кости центрирована. Это определяется по УЗИ.
— Что влияет на формирование ядер окостенения, каким образом можно стимулировать их развитие?
— В первую очередь – активность. Поэтому мы рекомендуем заниматься с ребенком лечебной гимнастикой сразу с рождения. Маме нужно ежедневно делать с ребенком гимнастику. Причем важно, что это должна быть обычная нагрузка, так называемая статическая – когда ребенок лежит, а мама разводит его ручки и ножки. Категорически не рекомендую набирающую сейчас популярность «динамическую гимнастику» — комплекс упражнений, в котором ребенка крутят, вертят, раскачивают, вращают за руки и ноги и пр. Такие упражнения способствуют перенапряжению формирующегося мышечно-связочного аппарата ребенка, и создают высокий риск травмы: от растяжения до вывиха с разрывом связок сустава.
С 2,5 месяцев ребенку можно и даже нужно посещать бассейн. Индивидуальные занятия с тренером в воде очень полезны для развития опорно-двигательного аппарата, сердечно-сосудистой и дыхательной систем, тренировки мышц, укрепления иммунитета.
Как вспомогательная процедура полезен массаж.
Также необходим витамин Д, он стимулирует развитие костной ткани. Витамин Д рекомендуется давать практически всем детям до двух лет, а некоторым – и позже. Этот вопрос решается совместно педиатром и ортопедом, врачи подбирают дозировку препарата и длительность его приема. В нашем регионе мало солнечного света, что провоцирует дефицит витамина Д практически у всех детей, что приводит к рахиту. В Сибири у большинства детей, не принимающих витамин Д, присутствуют в той или иной степени проявления рахита.
При наличии показаний врач может назначить физиолечение: магнитотерапию, электрофорез, аппликации с полиминеральными грязевыми салфетками. Это эффективные методики, проверенные временем.
— Врачи говорят, что ребенка нельзя сажать до того, как он сядет сам, ставить, стимулировать на раннее стояние, хождение. С чем это связано?
— Это связано с тем, что у маленького ребенка опорно-двигательная система еще незрелая, и она, и центральная нервная система не готовы к активным осевым нагрузкам. Если мы начинаем ребенка активно вертикализировать, стимулировать его на то, чтобы он сидел, стоял, это может привести к деформации позвоночника, нарушению формирования суставов. На старте они должны развиваться без осевых нагрузок, так заложено природой. Системы, и, в первую очередь, – центральная нервная система, должны созреть, чтобы сигнал от мозга от, так сказать, «центрального компьютера» на периферию доходил неискаженным и ответ, от периферии к центру, тоже был адекватным. Не надо торопиться. Когда эти структуры будут готовы, ребенок сам и сядет, и поползет, и встанет.
— Какие существуют возрастные нормы, когда ребенок садится, встает?
— Определенные нормы, действительно, есть, но не надо слишком акцентировать на них свое внимание. Каждый ребенок развивается по своей индивидуальной программе, не надо подгонять всех под один стандарт. Чтобы оценить его развитие, нужно учитывать множество разных обстоятельств, начиная от особенностей течения беременности и рождения ребенка. Сроки и нормы нужны, я думаю, больше врачам, чтобы адекватно оценить, правильно ли развивается ребенок или нет, и, если есть задержка, вовремя это увидеть и помочь малышу.
Садиться дети начинают примерно в полгода, ползать – в 7-8 месяцев. Классическое развитие: ребенок сначала сел, потом пополз, потом начинает вставать, передвигаться с опорой. Потом, когда почувствовал, что готов, отрывается от опоры и делает первые самостоятельные шаги. Это происходит тогда, когда созрел опорно-двигательный аппарат, адаптировались центральная нервная система, вестибулярный аппарат. И все эти системы научились корректно работать вместе.
Некоторые дети начинают ползать раньше, чем садиться, кто-то – встанет раньше, чем поползет. Бывает, что вообще не ползает ребенок, а сразу встал и пошел. Все это особенности индивидуального развития.
— Чем плохи такие приспособления, как ходунки, позволяющие ребенку «пойти» намного раньше, развлекающие его?
— Ходунки сбивают «программу» правильного взаимодействия между центральной нервной системы, вестибулярным аппаратом и опорно-двигательным аппаратом. В ходунках ребенок занимает неестественное положение, он же не делает в них полноценный шаг, а просто висит, отталкивается носочками и передвигается в пространстве. Его мозг и мышцы запоминают эту некорректную программу вертикального положения и передвижения, и впоследствии, когда ребенок пытается начать ходить уже без ходунков, у него срабатывают эти некорректные установки, включаются не те группы мышц, которые должны его удерживать в вертикальном положении, и ребенок падает. После ходунков ребенку очень сложно удерживать равновесие самостоятельно, впоследствии достаточно трудно это скорректировать.
— Еще одна проблема, связанная с тем, что ребенка начали ставить до того, как он был готов, — плоскостопие. Верно?
— Плоскостопие бывает врожденным и функциональным (приобретенным).
Если ребенка ставят слишком рано, у него может развиться неправильная установка стопы. И нередко в результате врачи ставят диагноз плоско-вальгусной деформации стоп. Эта плоско-вальгусная установка стоп обычно не патологическая. На осмотре доктор определяет, подвижная или ригидная (малоподвижная) стопа, и, если стопа подвижная, легко выводится в положение коррекции, тогда мы не говорим о деформации, это просто неправильная установка, которая корректируется лечебной гимнастикой, правильным распределением нагрузок.
Все эти установки, на которые жалуются мамы: загребание носками, кажущееся искривление конечностей, — это следствие перехода ребенка из горизонтального положения в вертикальное и приспособления его к прямохождению. Во время внутриутробного периода развития плод плотно «упакован» внутри матки: руки прижаты к телу, а ноги сложены довольно неестественным для человека образом – стопы повернуты внутрь, кости голени и бедра тоже скручены внутрь, а бедра в тазобедренных суставах, наоборот, максимально разворачиваются наружу. Когда малыш только учится стоять, неправильное положение стоп незаметно, поскольку, разворот его ножек в тазобедренных суставах и скручивание костей бедер и голеней произошло в противоположных направлениях – то есть они скомпенсировали друг друга, и стопы встают как бы прямо. Потом начинает изменяться соотношение в тазобедренном суставе – головка бедра центрируется, и это происходит немного быстрее, чем изменение ротации костей голеней. И в этот период родители замечают «косолапость» и начинают переживать. Но на самом деле, в большинстве случаев, это абсолютно нормальный этап развития, и паниковать, что ребенок как-то ходит неровно, не так ногу ставит, не нужно. Природа умна, она предусмотрела весь механизм развития нижних конечностей, и вмешиваться в этот процесс не стоит. Разумеется, если вас это беспокоит, то имеет смысл обратиться к врачу, чтобы он определил, эти изменения физиологичные или патологические. Если патология – лечим, если физиология – лечить не нужно.
Для профилактики неправильной установки стопы необходима пассивная лечебная гимнастика, выбор правильного ортопедического режима.
Маленький ребенок еще не может активно выполнять прямые пожелания родителей и заниматься гимнастикой сам, поэтому на этом этапе рекомендуется пассивное воздействие: хождение босиком по неровным поверхностям, по траве, по песку, по камешкам (разумеется, следим, чтобы ребенок не травмировался, чтобы поверхности были безопасные). По мере взросления ребенка (примерно после трех лет) переходим к активным занятиям лечебной физкультурой в игровой форме. Например, умываться бежим на пяточках, завтракать – на носочках, в спальню идем, как пингвинчик, мультики смотреть, как мишка. Старайтесь, чтобы ребенку было интересно этим заниматься, и тогда он привыкнет и с удовольствием будет выполнять упражнения сам.
Важен для правильной установки стопы и подбор обуви. Обувь должна быть легкая, с эластичной подошвой, супинатором — выложенным сводом. Если свод на подошве выложен, никаких дополнительных стелек не надо (если врач не прописал). Высота башмачка – до лодыжки (высокие берцы покупать не надо), чтобы голеностоп свободно работал, и могли правильно развиваться короткие мышцы голени – те самые, которые удерживают поперечный и продольный свод стопы.
Для ребенка, начинающего ходить, оптимально, чтобы в обуви были закрытые пяточка и носок – так защищаются пальцы ног от возможных травм, если ребенок запнется.
— Настоящее плоскостопие лечится иначе?
— Да, «настоящее» плоскостопие гимнастикой не вылечить. Если это врожденное плоскостопие, то оно лечится довольно сложно и многоэтапно. Существует множество хирургических методик, которые врач подбирает в зависимости от тяжести случая и его особенностей. Лечение начинается с этапных гипсовых повязок. Есть малоинвазивные оперативные пособия на сухожильно-связочном аппарате с последующим использованием специальных приспособлений – брейсов. Также есть различные оперативные пособия, связанные с вмешательством на суставах стопы, направленные на коррекцию соотношения костей стопы и устранением плоско-вальгусной деформации.
— Почему надо лечить плоскостопие и косолапость?
— Потому что эти нарушения ведут за собой деформацию всего скелета. Снизу вверх, как снежный ком, идут нарушения. Неправильная опора приводит к неправильной установке бедра, изменяется положение таза, страдают коленные суставы, получающие измененную нагрузку. Чтобы выровнять нагрузку на коленный сустав начинает ротироваться бедро, пытаясь вывести какое-то опорное положение. Бедро развернулось, начало вывихиваться из тазобедренного сустава. Чтобы ему не дать вывихнуться, наклонился таз. Наклонился таз – изменился угол наклона позвоночника. Соответственно, изогнулся позвоночник, чтобы голову оставить ровно. В результате: грубые нарушения походки и всего опорно-двигательного аппарата, сколиотические деформации со стороны позвоночника. Угрозы жизни эти состояния не представляют, но качество жизни у человека с ортопедическими проблемами очень сильно страдает.
— Еще один очень частый диагноз, который ставят новорожденным детям, — кривошея. Насколько это серьезная патология?
— Многим детям ставят диагноз «нейрогенная функциональная кривошея», часто ставят подвывих первого шейного позвонка (С1). Чаще всего, это функциональное нарушение, которое проходит самостоятельно при минимальном нашем вмешательстве, и оно не несет никакой угрозы здоровью ребенку.
Дети с функциональной кривошеей наблюдаются совместно неврологом и ортопедом, обычно корригирующей укладки, ортопедической подушки и мягкого фиксирующего воротничка бывает достаточно для того, чтобы эта ситуация разрешилась без всяких осложнений.
Функциональную кривошею важно отделить от врожденной мышечной кривошеи. При подозрении на последнюю в два месяца проводится УЗИ кивательных мышц шеи, что позволяет нам с большой дозой вероятности поставить правильный диагноз. Если при ультразвуковом исследовании выявлены какие-либо изменения в кивательной мышце, то мы начинаем проводить комплексное лечение, направленное на устранение кривошеи и восстановление функциональной способности кивательной мышцы. В лечение входит фиксация головы ортопедическим воротником, назначается курсами физиолечение, направленное на улучшение питания мышц и на восстановление их структуры. При безуспешном консервативном лечении, если деформация нарастает, то после года проводится оперативное лечение врожденной мышечной кривошеи.
При любых сомнениях, вопросах, волнениях, не бойтесь обращаться к врачу. Детский ортопед, невролог, педиатр – это специалисты, которые всегда готовы ответить на ваши вопросы и помочь вашему малышу расти здоровым.
Дополнительно
Подвывих в локтевом суставе
Очень частая травма у детей — подвывих головки лучевой кости в локтевом суставе. В локтевом суставе соединяются три кости: плечевая, локтевая и лучевая. Чтобы удерживать эти кости, существуют связки. У маленьких детей связки очень эластичные, рыхлые и легко могут соскользнуть по кости. С возрастом связки укрепляются, и подвивих уже не происходит так легко.
Эта травма случается, когда ребенка резко потянули за руку: папа покрутил, просто резко подняли ребенка за запястья (ребенка надо поднимать, поддерживая за подмышки) или даже бывает, что ведет родитель ребенка за руку, малыш поскользнулся, повис на руке – и происходит подвывих.
В момент травмы можно услышать, как щелкнул сустав. Обычно при травме ребенок испытывает кратковременную резкую боль, которая почти сразу проходит. Главным признаком травмы является то, что ребенок перестает сгибать руку в локте – дети держат травмированную руку полностью разогнутой.
Как можно быстрее после травмы ребенка надо показать врачу-травматологу, который вправит подвывих, вернет связку на место.
Когда надо обращаться к травматологу?
Дети часто падают, ударяются, травмируются тем или иным способом. Как определить, когда можно обойтись пластырем и йодом, а когда надо ехать в травмпункт?
Вообще – при любом сомнении лучше перестраховаться и показаться врачу. Травмы у детей – это такой вопрос, когда лучше, как говорится, перебдеть, чем недобдеть. Не надо стесняться, бояться, что вы отвлекаете врачей Скорой помощи или врачей травмпункта по пустякам. Здоровье вашего ребенка – это самое важное!
Осторожно: батут!
Батут – очень популярное у современных детей развлечение. К сожалению, это веселье может привести к серьезным проблемам. Самые частые травмы, которые дети и подростки получают на батутах — компрессионный перелом позвоночника. В последнее время случаев компрессионного перелома позвоночников стало очень много, в том числе — и у тех, кто профессионально занимается батутным спортом.
Безопасного способа нахождения на батутах нет. Ребенок, даже не упав, может сломать позвоночник, так как во время прыжков позвоночник получает очень большие осевые нагрузки. Особенно, конечно, это опасно для детей со слабым мышечным корсетом.