Сотрясение головного мозга у ребенка
Сотрясение головного мозга у детей – легкая степень ЧМТ, сопровождающаяся незначительными функциональными расстройствами преходящего характера без нарушения целостности костей черепа. Сотрясение головного мозга у детей протекает с кратковременным нарушением сознания, рвотой, бледностью кожных покровов, которые в дальнейшем сменяются головной болью, головокружением, вялостью, шумом в ушах, болью в глазных яблоках. При подозрении на сотрясение мозга детям показаны консультации травматолога и невролога, проведение НСГ, ЭхоЭГ, ЭЭГ, рентгенографии черепа; по показаниям КТ (МРТ) головного мозга, люмбальной пункции. Лечебная тактика при сотрясении головного мозга у детей включает госпитализацию, покой, местную гипотермию, дегидратационную, седативную, ноотропную терапию.
Общие сведения
Сотрясение головного мозга у детей – разновидность закрытой черепно-мозговой травмы с обратимыми изменениями в ЦНС, проявляющимися общемозговой и нестойкой очаговой неврологической симптоматикой. Сотрясение головного мозга относится к самым легким и распространенным видам повреждений в детской травматологии, которое ежегодно диагностируется у 120 тысяч российских детей. Среди всех ЧМТ на долю сотрясения мозга у детей приходится 90% случаев. По статистике, наибольшее число случаев сотрясения головного мозга у детей происходит в возрастных группах до 5 лет и старше 15 лет.
Причины сотрясения головного мозга у детей
Обстоятельства, приводящие к сотрясению мозга у детей, специфичны для различных возрастных групп. Травмы головы у детей первого года жизни являются следствием недосмотра взрослых. Обычно грудные дети получают сотрясение головного мозга вследствие падения с пеленального столика, из кроватки, коляски, с рук родителей и т. п. После года, когда малыш начинает самостоятельно ходить, основной причиной сотрясения головного мозга у ребенка выступает падение с высоты собственного роста. Травмы дошкольников связаны с падением с горок, качелей, лестниц, из окон, ударами по голове и т. д. Школьники и подростки, как правило, получают сотрясение головного мозга из-за собственной беспечности и неосторожности – при падении с крыш, деревьев, занятиях травмоопасными видами спорта, в драках и пр.
Высокой распространенности ЧМТ в детском возрасте способствует повышенная двигательная активность и любознательность детей и вместе с тем – пониженное чувство опасности, несовершенство моторики и координации. Учитывая относительно большой вес головы у детей и неразвитость навыка страховки руками, большинство падений в детском возрасте заканчивается именно травмой головы. Следует отметить, что сотрясение головного мозга у детей не всегда удается выявить сразу же: присматривающие за маленьким ребенком взрослые (няни, соседи, родственники), а также дети постарше могут сознательно скрывать от родителей факт травмы.
Кроме этого, сотрясение головного мозга у детей может произойти и без механической травмы черепа. Данный феномен, развивающийся при воздействии на тело резкого ускорения либо торможения, в детской хирургии и педиатрии получил название «синдрома встряхнутого ребенка». Это явление наиболее характерно для детей младшего возраста и может возникать вследствие чрезмерно интенсивного укачивания грудничков, грубого обращения с ребенком со стороны взрослого, прыжков с высоты на ноги и т. д.
Патоморфологические изменения при сотрясении головного мозга у детей выявляются лишь на молекулярно-клеточном уровне. Для объяснения возникающих при этом расстройств выдвинуто ряд теорий.
Согласно вибрационной молекулярной концепции, механизм повреждений клеток мозга связан с молекулярными изменениями, вызываемыми вибрацией в момент нанесения травмы. Из места приложения силы, по принципу контрудара, вибрация распространяется через всю мозговую ткань к противоположной стороне.
Классификация сотрясения головного мозга у детей
Сотрясение головного мозга у детей относится к закрытой ЧМТ (наряду с ушибом и сдавлением головного мозга), являясь ее наиболее легкой формой.
Вместе с тем, клиническое течение сотрясения головного мозга у детей также может иметь легкую (I), средней тяжести (II) и тяжелую (III) степени выраженности. При I степени эпизоды потери сознания отсутствуют, а симптомы сохраняются не более 15 минут. При II степени также нет потери сознания, однако симптомы отмечаются на протяжении более 15 минут. Сотрясение мозга III степени у детей характеризуется потерей сознания в течение любого времени.
Симптомы сотрясения головного мозга у детей
У детей грудного возраста распознавание сотрясения головного мозга затруднительно в связи с неспецифичностью симптоматики. Сознание, как правило, не утрачивается, однако у малышей возникают обильные срыгивания при кормлении, рвота, беспричинный плач и беспокойство, нарушение сна и аппетита.
У более старших детей непосредственно после травмы отмечается кратковременное нарушение сознания (оглушение, сопор), бледность кожных покровов, холодный пот. Характерно возникновение рвоты, которая у детей до 3-х лет обычно бывает многократной. После прояснения сознания основные жалобы ребенка включают указания на головную боль и головокружение, сонливость и слабость, звон и шум в ушах, давление и боль в глазных яблоках. После сотрясения головного мозга у детей может отмечаться потеря памяти на события, предшествовавшие травме или происходившие вслед за ней (ретроградная и антероградная амнезия).
При сотрясении головного мозга у детей может иметь место обострение чувствительности к свету и звукам, артериальная гипотония, лабильность пульса, повышение температуры тела. После удара затылком может отмечаться посттравматическая слепота. При осмотре ребенка можно заметить глазодвигательные расстройства: нистагм, парез взора, расходящееся косоглазие, анизокорию и др.
При сотрясении головного мозга у детей субъективная симптоматика и объективные признаки могут встречаться в различных сочетаниях. Чем младше возраст ребенка, тем сложнее выявить у него симптомы сотрясения головного мозга.
Диагностика сотрясения головного мозга у детей
Любая травма головы у детей является абсолютным показанием к врачебному осмотру ребенка педиатром, детским неврологом, детским травматологом, детским хирургом.
Кроме глазодвигательных нарушений, у детей с сотрясением головного мозга выявляется сглаженность носогубной складки, девиация языка, мышечная гипотония, анизорефлексия, наличие ярко выраженного ладонно-подбородочного рефлекса. Кроме общего и неврологического осмотра, нередко возникает необходимость в проведении дополнительной диагностики, направленной, прежде всего, на исключение более тяжелых повреждений мозга.
Для детей 1-2-го года жизни с сотрясением головного мозга обязательным исследованием является проведение нейросонографии через родничок. Ультразвуковое исследование позволяет хорошо визуализировать вещество головного мозга, выявить признаки отека, кровоизлияния и внутричерепные гематомы. Косвенную информацию о состоянии вещества и желудочковой системы головного мозга позволяет получить эхоэнцефалография. Для оценки тяжести сотрясения головного мозга у детей применяется электроэнцефалография.
С целью исключения трещин и переломов костей черепа и шейных позвонков выполняется рентгенография черепа и рентгенография шейного отдела позвоночника. При наличии показаний алгоритм обследования дополняется КТ черепа и КТ головного мозга, МРТ головного мозга, люмбальной пункцией. При получении данных за перелом черепных костей, внутричерепные гематомы, а также при прогрессировании симптоматики ребенок должен быть проконсультирован нейрохирургом.
Необходимость дифференциальной диагностики сотрясения головного мозга у детей возникает с внутричерепными родовыми травмами у новорожденных, менингитом, энцефалитом, ушибом и сдавлением головного мозга, открытой черепно-мозговой травмой.
Лечение сотрясения головного мозга у детей
Дети с сотрясением головного мозга нуждаются в госпитализации в отделение детской травматологии для проведения необходимого объема диагностики и динамического наблюдения. При наличии повреждений мягких тканей головы (ран, ссадин, ушибов) производится их первичная хирургическая обработка. Ребенку с сотрясением головного мозга назначается постельный режим, психоэмоциональный покой, местная гипотермия (прикладывание пузыря со льдом к голове), ингаляции увлажненного кислорода, гипербарическая оксигенация.
Медикаментозная терапия сотрясения головного мозга у детей направлена на профилактику отека головного мозга, восстановление равновесия между процессами торможения и возбуждения, улучшение метаболических и биоэнергетических процессов в мозге. С этой целью применяются мочегонные (ацетазоламид, фуросемид), седативные (валериана, фенобарбитал), ноотропные препараты и витамины (глицин, витамины группы В, аскорбиновая, гопантеновая и глутаминовая кислоты и др.). При выраженных головных болях назначаются анальгетики, при тошноте – противорвотные препараты.
В случае исключения тяжелых повреждений мозга и регрессии симптоматики ребенок уже через 7-10 дней может быть выписан на амбулаторное долечивание в течение еще 1,5-2-х недель. Посещение детского учреждения разрешается после контрольного осмотра невролога с освобождением ребенка от физических нагрузок на 1-2 месяца.
Прогноз и профилактика сотрясения головного мозга у детей
Сотрясение головного мозга у детей обычно не влечет за собой значимых осложнений. Наиболее частыми последствием сотрясения головного мозга являются посткоммоционный синдром, астенический синдром, вегето-сосудистая дистония; при среднетяжелых и тяжелых закрытых ЧМТ может развиваться посттравматическая эпилепсия. Своевременное обращение к врачу и полный курс медикаментозной терапии позволяют исключить отдаленные последствия сотрясения головного мозга у детей.
Профилактика сотрясения головного мозга у маленьких детей требует постоянного и неусыпного родительского контроля за ребенком. Детям старшего возраста необходимо объяснять важность соблюдения правил дорожного движения, осторожности в играх, защиты головы шлемом при занятиях травмоопасными видами спорта. При любой зафиксированной травме головы необходимо показать ребенка специалисту, который решит вопрос о целесообразности дальнейшего обследования и лечения.
Варикоцеле
Определение болезни. Причины заболевания
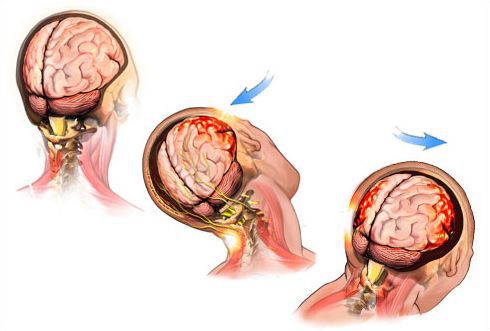
По данным эпидемиологических исследований, ЧМТ у детей и подростков во многих странах достигает 200 случаев на 100 тысяч человек. Причём ЧМТ чаще встречается у лиц мужского пола (до 70 % всех случаев).
Выделяют две возрастные группы с большим риском получения черепно-мозговой травмы:
У детей с первого года жизни начинается высокая двигательная активность, появляется стремление всё узнать, попробовать, добраться до различных мест. Это проходит на фоне несовершенства моторных навыков и координации движений, сниженного чувства опасности и переоценки физических возможностей, что и приводит к появлению травмы.
Основными причинами возникновения сотрясения мозга в детском возрасте являются:

Симптомы сотрясения головного мозга у детей
К основным признакам, свидетельствующим о СГМ во взрослом возрасте, относятся:
Симптомы СГМ у детей с момента травмы появляются не сразу. В момент травмирования отмечается бледность кожных покровов (прежде всего лица) и тахикардия. В динамике возникает головная боль, вялость и сонливость, рвота, беспокойство, капризность, расстройства сна, срыгивания во время кормления.
У детей дошкольного возраста, в отличие от взрослых и детей старше семи лет, посттравматическое состояние протекает без утраты сознания, отмечается лабильный пульс, горизонтальный нистагм, снижение корнеальных рефлексов (при лёгком прикосновении к роговице глаза веки не смыкаются), изменение мышечного тонуса (чаще гипотония), повышение или понижение сухожильных рефлексов, повышение температуры до 37,1-38,0°C.
Состояние ребёнка обычно улучшается на 2-3 день после СМГ, тогда как у взрослых симптомы регрессируют на 5-9 сутки с момента травмы.
Осложнения сотрясения головного мозга у детей
Несмотря на то, что сотрясение у детей не приводит к структурным изменениям в мозге, последствия могут быть весьма тяжёлыми. Так, при отсутствии своевременной диагностики и лечения могут развиться такие осложнения, как отёк головного мозга, внутричерепная гематома, эпилептические приступы.
Наиболее частыми последствиями СГМ у детей являются:
Диагностика сотрясения головного мозга у детей

Поскольку признаки сотрясения мозга у ребёнка не очень отчётливые, важным значением в диагностики обладает изменение симптомов в динамике. Их исчезновение через 3-7 суток — веский повод для подозрения именно на СМГ.
Отличие СГМ от ушиба и других форм травматической патологии:
Для определения степени тяжести ЧМТ оценивается:
Объективизации сотрясения головного мозга в острой фазе ЧМТ могут косвенно способствовать электроэнцефалография и офтальмоскопия. Широкое распространение в диагностике ЧМТ у детей получила нейросонография (УЗИ головного мозга).
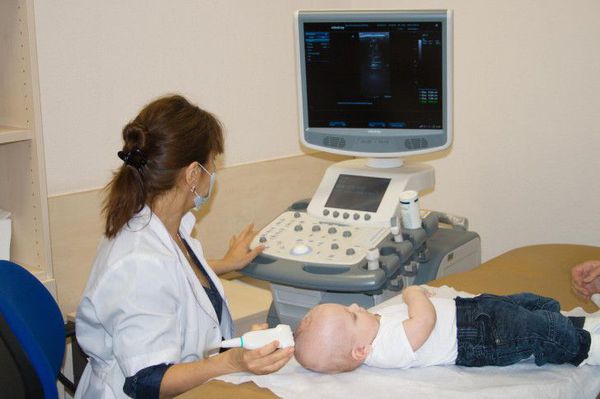
УЗИ головного мозга проводится детям с первого дня жизни и до периода закрытия большого родничка, являющегося акустическим окном, через которое можно визуализировать состояние всех структур головного мозга. При проведении исследования оценивается ликворная система (боковые желудочки, сосудистые сплетения, III и IV желудочек, затылочная цистерна), талямусы, мозжечок, паренхима мозга, мозговой кровоток, наличие свободной жидкости между паренхимой мозга и черепной коробкой, а также кости черепа.
Данное исследование, позволяет исключить изменения со стороны мозга после перенесённой травмы — отёк паренхимы, смещение срединных структур, переломы костей черепа, очаги контузии мозга и внутричерепные кровоизлияния.
УЗИ-признаки травмы головного мозга, исключающих СГМ:
Нейросонография позволяет также выявить и не часто встречающиеся варианты расположения гематом — задняя черепная яма, полюс лобной доли со смещением эхоструктур головного мозга и «плюс ткань» эффектом, наличием свободной жидкости по передней поверхности паренхимы мозга. В случае расположения гематомы в задней ямке черепа отмечаются признаки появления гидроцефалии — расширение боковых желудочков головного мозга и III желудочка мозга.
Лечение сотрясения головного мозга у детей
В современной литературе, посвященной СГМ, ряд авторов рекомендует устанавливать пострадавшим постельный режим на 1-3 суток. С учётом особенностей клинического течения этот период можно увеличить на 2-5 суток. После этого при отсутствии осложнений выписка возможна на 10-14 день. При этом должна быть обеспечена возможность периодического врачебного контроля и повторной госпитализации при возникновении опосредованных осложнений.
Медикаментозное лечение при сотрясении мозга не должно быть агрессивным. Оно направлено на оптимизацию функционального состояния головного мозга и снятие симптоматики. Спектр назначаемых лекарств при поступлении в стационар включает в себя анальгетики, седативные средства и снотворные препараты (преимущественно в таблетированной форме).
Проводится метаболическая терапия для улучшения мозгового кровообращения. Предпочтительно сочетание вазотропных и ноотропных препаратов.
Для предупреждения возможных осложнений при благополучном завершении СГМ требуется амбулаторное наблюдение у невролога на протяжении года по месту жительства.
Прогноз. Профилактика
У некоторых детей после острого периода сотрясения наблюдаются проявления посткоммоционного синдрома:
В динамике спустя 3-12 месяца после перенесённого ЧМТ эти симптомы исчезают или существенно снижаются.
Профилактика сотрясения мозга предполагает:
Психоневрологические нарушения в отдаленном периоде черепно-мозговой травмы у детей и подростков
По данным эпидемиологических исследований, ежегодно во многих странах число новых случаев черепно-мозговой травмы (ЧМТ) среди детей и подростков достигает 180–200 на 100 тыс. человек. Наиболее распространена легкая
По данным эпидемиологических исследований, ежегодно во многих странах число новых случаев черепно-мозговой травмы (ЧМТ) среди детей и подростков достигает 180–200 на 100 тыс. человек. Наиболее распространена легкая ЧМТ (в том числе сотрясение головного мозга и ушиб мозга легкой степени), на долю которой приходится примерно 80% от всех случаев. Среднетяжелая и тяжелая ЧМТ составляют около 15% случаев, оставшиеся 5% приходятся на крайне тяжелые ЧМТ, часто заканчивающиеся летальным исходом. Именно ЧМТ является ведущей причиной инвалидизации и смертности среди детей и подростков.
Две основные возрастные группы повышенного риска ЧМТ: до 5 лет, 15–25 лет. При этом абсолютный максимум случаев ЧМТ приходится на вторую возрастную группу и часто связан с употреблением алкоголя и дорожно-транспортными происшествиями. Среди пострадавших с ЧМТ около 70% составляют пациенты мужского пола.
В основу классификации ЧМТ положены характер и степень повреждений головного мозга. К закрытой ЧМТ относят повреждения, при которых отсутствуют нарушения целостности покровов головы или имеются раны мягких тканей без повреждения апоневроза, к открытой ЧМТ — с переломами костей свода черепа, сопровождающиеся повреждением апоневроза, переломами основания черепа, кровотечением или ликвореей (из носа или уха).
Повреждения головного мозга при ЧМТ делятся на первичные (очаговые и диффузные) и вторичные. К первичным относят повреждения, возникающие в момент воздействия механической энергии (ушибы, размозжения мозговой ткани, диффузные аксональные повреждения, первичные внутричерепные гематомы, ушибы ствола мозга и пр.). Вторичные повреждения возникают в результате неблагоприятного воздействия на мозг ряда дополнительных внутри- и внечерепных факторов, которые провоцируют цепь сложных реактивных процессов, усугубляющих тяжесть первичных повреждений.
Основные клинические формы ЧМТ могут быть представлены очаговыми и диффузными поражениями.
При оценке степени тяжести ЧМТ и прогнозировании ее течения учитываются следующие показатели:
В зависимости от степени тяжести ЧМТ может отмечаться следующая продолжительность потери сознания в остром периоде травмы (R. Appleton, T. Baldwin, 1998):
Между тем у детей, особенно младших возрастных групп, потеря сознания при ЧМТ наблюдается не всегда и даже может отсутствовать при тяжелой травме.
Для оценки состояния больных с закрытой ЧМТ широко применяется ШКГ (B. Jennett, G. Teasdale, 1981), которая позволяет судить не только о степени тяжести, но также делать прогноз при ЧМТ. Общая оценка по ШКГ рассчитывается путем сложения баллов по каждой из трех групп реакций: открывание глаз, вокализация (или речевая активность), двигательная активность. Для повышения чувствительности и прогностической значимости традиционной шкалы в педиатрической практике предложены возрастные модификации ШКГ для детей до 1 года и для малышей от 1 года до 5 лет; для детей 6–15 лет используется тот же вариант шкалы, что и для взрослых пациентов (А. С. Иова и соавт., 1999). Общая оценка по ШКГ может варьировать от 15 до 3 баллов. Степень тяжести ЧМТ по ШКГ определяется следующим образом (B. Jennett, G. Teasdale, 1981; K. M. Yorkston, 1997):
Со времени разработки ШКГ в 1974 г. она широко используется для определения тяжести ЧМТ. Доказано, что с уменьшением общего количества баллов по ШКГ увеличивается вероятность неблагоприятных исходов. При анализе прогностической значимости возрастного фактора было установлено, что он существенно влияет как на летальность, так и на инвалидизацию при ЧМТ. Несмотря на некоторые противоречия, имеющиеся в литературе, установлено, что исходы у детей лучше, чем у взрослых.
Своеобразие клинического течения и исходов ЧМТ у детей обусловлено тем, что механическая энергия воздействует на мозг, рост и развитие которого еще не закончены. Благодаря высокой пластичности развивающегося мозга у детей чаще, чем у взрослых, возможен благоприятный исход, в том числе и после тяжелых клинических вариантов ЧМТ. Между тем даже легкие ЧМТ в детском возрасте не всегда проходят бесследно. Так, показано, что в отдаленном периоде после перенесенного сотрясения головного мозга (в интервале от 6 мес до 3 лет) не менее чем у 30% пациентов детского возраста формируется комплекс нарушений, обозначаемый как посткоммоционный синдром.
Основные проявления посткоммоционного синдрома:
Не вызывает сомнения тот факт, что ЧМТ средней и тяжелой степени приводят к более серьезным последствиям. При этом необходимо иметь в виду, что последствия ЧМТ могут проявиться не сразу, а оказаться отсроченными. Если ЧМТ влияет на нормальный ход процессов развития мозга, то в результате она отражается и на формировании личности ребенка, его когнитивном и эмоциональном развитии, школьном обучении, формировании социальных навыков. Выраженность психоневрологических нарушений в отдаленном периоде ЧМТ в значительной мере определяется исходной степенью тяжести травмы.
Клинические проявления последствий ЧМТ
Ранее считалось, что восстановление нарушенных функций после перенесенной ЧМТ у детей и подростков происходит в более полном объеме, нежели у взрослых. Полагали также, что чем младше возраст, в котором произошла ЧМТ, тем значительнее вероятность полного регресса неврологических расстройств. Тем не менее результаты целенаправленных исследований оказались не столь оптимистичными (J. R. Christensen, 1996). Выживаемость после тяжелых ЧМТ среди пациентов детского возраста действительно выше, чем среди взрослых, но существует вероятность появления отсроченных клинических симптомов. Действительно, постепенно стало очевидно, что в отдаленном периоде среднетяжелых и тяжелых ЧМТ у многих детей сохраняются резидуальные неврологические расстройства.
Среднетяжелые ЧМТ обычно сопровождаются преходящими неврологическими расстройствами, лишь в некоторых случаях они оказываются стойкими (J. R. Christensen, 1996). Исходы тяжелых ЧМТ, по данным литературы, варьируют довольно широко.
J. D. Brink. (1980) и соавторы изучали последствия тяжелых и крайне тяжелых ЧМТ у 345 детей и подростков в возрасте до 18 лет. Продолжительность комы в остром периоде ЧМТ составляла более 24 ч с медианой 5–6 нед. В отдаленном периоде ЧМТ 73% пациентов самостоятельно передвигались и полностью обслуживали себя, 10% имели ограничения в передвижении и оставались частично зависимыми в обслуживании, у 9% восстановилось сознание, но сохранялась полная зависимость от окружающих. В работе J. F. Kraus и соавторов (1987) было показано, что при оценке 3–4 балла по ШКГ в остром периоде ЧМТ у 100% детей формируется как минимум умеренная инвалидизация, при оценках в диапазоне 5–8 баллов — у 65% обследованных.
Двигательные нарушения
Парезы или плегии конечностей в отдаленном периоде ЧМТ у детей встречаются довольно редко. Нередко при сохранности мышечной силы обследование позволяет обнаружить снижение скорости выполнения движений (D. Chaplin et al., 1993). Нарушения координации движений, напротив, наблюдаются у многих детей, перенесших ЧМТ (J. R. Christensen, 1996).
Хотя восстановление двигательных функций в отдаленном периоде закрытой ЧМТ у детей во многих случаях бывает удовлетворительным, в ходе неврологического обследования даже незначительные двигательные нарушения считаются патологией. Резидуальные двигательные нарушения сказываются не только на общей двигательной активности и успехах в занятиях физкультурой и спортом, но также на отношении к ребенку сверстников. При негативном отношении со стороны сверстников у ребенка, перенесшего ЧМТ, развиваются нарушения социальной адаптации.
Когнитивные нарушения
Выраженность когнитивных нарушений в отдаленном периоде ЧМТ также определяется исходной степенью ее тяжести. Ряд нарушений высших психических функций обусловливается специфической локализацией поражений, в частности преимущественным поражением при ушибах мозга лобных и височных долей. Когнитивные расстройства у пациентов, перенесших ЧМТ, часто затрагивают такие сферы психической деятельности, как память, внимание, скорость переработки поступающей информации, а также обеспечиваемые префронтальными отделами больших полушарий мозга управляющие функции (планирование, организация, принятие решений). Тем не менее во многих случаях резидуальные расстройства формируются вследствие диффузного вовлечения коры и повреждения аксиальных структур головного мозга, которые модулируют функциональную активность коры. Именно сочетанное поражение локальных зон коры головного мозга, аксиальных и подкорковых образований приводит к развитию нарушений памяти, внимания, регуляции уровня психической активности, эмоций и мотиваций.
Речевые расстройства
Непосредственно после закрытой ЧМТ у детей нередко наблюдаются речевые и двигательные нарушения, которые со временем в значительной степени регрессируют. Довольно часто встречаются дизартрии (бульбарная или псевдобульбарная), в некоторых случаях наблюдаются моторная афазия, а также нарушения контроля дыхания, сопровождающиеся преходящими заиканием, шепотной или монотонной речью. Среди особенностей речи в отдаленном периоде ЧМТ могут отмечаться ее замедленный темп, затруднения при подборе слов, бедность активного словаря с дополнением собственной речи мимикой и жестами, в некоторых случаях — трудности, связанные с пониманием длинных и сложных высказываний.
Трудности при обучении в школе
Травматические повреждения определенных корковых центров могут приводить к возникновению специфических трудностей, связанных с формированием навыков чтения (дислексии), письма (дисграфии) или счета (дискалькулии), но подобные случаи встречаются не так часто. У большинства детей приобретенные до ЧМТ школьные навыки сохраняются либо обретаются вновь. Тем не менее во многих случаях возможно формирование школьной дезадаптации, обусловленной возникшими вследствие ЧМТ когнитивными, речевыми нарушениями, а также эмоциональными и поведенческими трудностями. У многих детей и подростков в отдаленном периоде ЧМТ отмечаются следующие затруднения, связанные с обучением в школе:
Эмоциональные и поведенческие нарушения у детей и подростков в отдаленном периоде ЧМТ трудно разграничить, поскольку они тесно связаны между собой. Травматическая церебрастения характеризуется преобладанием в клинической картине выраженной утомляемости и раздражительности, иногда достигающей аффективной взрывчатости; на этом фоне нередко возникают истерические, неврастенические, ипохондрические или депрессивные симптомы. Часто отмечаются двигательная расторможенность, импульсивность, неспособность придерживаться инструкций и справляться с теми или иными заданиями, отказ от их выполнения. При попадании ребенка или подростка в сложные жизненные обстоятельства остаточные явления после травматических поражений головного мозга служат предрасполагающим фактором к возникновению психогенных или невротических расстройств, являются благоприятной основой для патологического формирования личности. Эмоциональные и поведенческие нарушения в отдаленном периоде ЧМТ затрудняют социальную адаптацию.
Поведенческие нарушения в отдаленном периоде ЧМТ:
Посттравматическая эпилепсия представляет собой одно из наиболее серьезных последствий ЧМТ, перенесенной в детском и подростковом возрасте. Посттравматическая эпилепсия развивается после открытой ЧМТ — 50% случаев. Среди них у 2/3 больных начало эпилепсии наблюдается в течение первого года после ЧМТ, у 90% — в течение 5 лет после травмы, (включая первый год жизни), еще у 7% пациентов эпилепсия развивается через 10–15 лет после ЧМТ. Максимальный риск развития посттравматической эпилепсии отмечен у пациентов с очаговой неврологической симптоматикой и массивным поражением ЦНС в результате тяжелой ЧМТ.
В 70–80% случаев уже первые эпилептические приступы сопровождаются судорогами генерализованного характера (G. M. Fenichel, 1997).
После закрытой ЧМТ посттравматическая эпилепсия встречается реже (G. M. Fenichel, 1997). В течение 5 лет эпилепсия развивается у 11,5% пациентов после тяжелой ЧМТ (ушиб мозга, внутричерепное кровоизлияние) и у 1,6 % — после ЧМТ средней степени тяжести.
По результатам обследования (Н. Н. Заваденко, А. И. Кемалов, 2003) 283 детей и подростков в возрасте от 6 до 14 лет, в отдаленном периоде закрытой ЧМТ (среднетяжелой и тяжелой) развитие эпилепсии было отмечено у 18 человек. Среди них: у 16 детей возникновение приступов (по типу вторично-генерализованных) отмечено в сроки от 4 до 12 мес, после перенесенной закрытой ЧМТ; в двух случаях в те же сроки закрытая ЧМТ спровоцировала дебют идиопатических (наследственно обусловленных) форм эпилепсии — детской абсансной эпилепсии (у мальчика 7 лет) и идиопатической эпилепсии с изолированными генерализованными судорожными приступами (у мальчика 10 лет).
Таким образом, посттравматическая эпилепсия относится к симптоматическим формам эпилепсии. Для нее характерны те же особенности, что и для группы симптоматических эпилепсий в целом (А. С. Петрухин, К. Ю. Мухин, 2000), а именно:
Лечение психоневрологических нарушений в отдаленном периоде ЧМТ у детей и подростков
Терапевтические и реабилитационные мероприятия в отдаленном периоде ЧМТ у детей и подростков должны интенсивно проводиться как в первые 12 мес после ЧМТ, когда от их применения правомерно ожидать наиболее значительных результатов, так и в дальнейшем, с учетом продолжающихся процессов морфофункционального созревания ЦНС и высокой пластичности развивающегося мозга. Эти мероприятия должны носить комплексный характер и включать методы психолого-педагогической, логопедической коррекции, психотерапии, лечебной физкультуры, а также медикаментозное лечение. Для преодоления когнитивных и речевых нарушений применяются препараты ноотропного ряда. При посттравматической эпилепсии показан длительный прием антиконвульсантов. С целью профилактики головных болей, в зависимости от ведущих механизмов их патогенеза, рекомендуются курсы сосудистых, дегидратационных препаратов или антиконвульсантов. При аффективных расстройствах и нарушениях поведения назначаются антидепрессанты и нейролептики, но высокой терапевтической эффективностью при этих состояниях обладают также антиконвульсанты, особенно вальпроаты (препараты вальпроевой кислоты и вальпроата натрия). В частности, вальпроаты уменьшают агрессивность и раздражительность, оказывают нормотимическое действие, сглаживают выраженность аффективных колебаний.
Положительное действие ноотропных препаратов в отдаленном периоде ЧМТ у детей и подростков проявляется в улучшении общего самочувствия, регрессе головных болей, церебрастенических проявлений. В неврологическом статусе наблюдается уменьшение выраженности двигательных нарушений, особенно в координаторной сфере, при психологическом обследовании — улучшение показателей памяти, внимания, других высших психических функций. Длительность курсов лечения ноотропами у пациентов данной группы должна составлять не менее 3–4 нед. Эти препараты назначаются в первую половину дня, что связано с их психостимулирующим действием. В первые дни приема рекомендуется постепенное наращивание дозы. При наличии ликвородинамических нарушений терапию ноотропами дополняют назначением дегидратационных средств. У пациентов с посттравматической эпилепсией до применения ноотропов необходимо достичь полного контроля над приступами в течение 4–6 мес (не менее) на фоне постоянного приема антиконвульсантов.
При лечении посттравматической эпилепсии к числу базовых противоэпилептических средств относят вальпроаты (конвулекс, депакин, конвульсофин). Их длительное назначение в стабильных терапевтических дозах направлено на предупреждение повреждений нейронов, связанных с повторными эпилептическими приступами. На развитие нейронального повреждения будут указывать: повторяющиеся эпилептические приступы, снижение когнитивных функций, расстройства поведения у больного, наличие нарушений на электроэнцефалограмме и структурных изменений при нейровизуализации. Поэтому важным направлением в лечении психоневрологических нарушений в отдаленном периоде ЧМТ является нейропротекция, подразумевающая антиэпилептическую направленность терапии в сочетании с функциональной и метаболической защитой мозга. Нейропротекторные свойства вальпроатов подтверждаются следующими особенностями действия:
Ориентировочные суточные дозы при терапии вальпроатами составляют 15–45 мг/кг. Специальные формы, удобные для применения при лечении детей и подростков, разработаны для препарата конвулекс (табл. 2). Так, детям младшего возраста назначаются капли для приема внутрь (с содержанием 10 мг вальпроата натрия в одной капле) или сироп (с содержанием 50 мг вальпроата натрия в 1 мл).
Уменьшение числа приемов препарата до 1–2 раз в сутки может быть достигнуто при применении таблеток пролонгированного действия, содержащих по 300 и 500 мг вальпроата натрия.
Своевременное обращение к неврологу и проведение рациональной медикаментозной терапии позволяют добиться существенного улучшения состояния детей и подростков в отдаленном периоде ЧМТ. Однако одной лекарственной терапии для преодоления последствий ЧМТ бывает недостаточно. Все дети, перенесшие ЧМТ, нуждаются в обследовании у психолога с целью выявления возможных нарушений высших психических функций. Нередко данные нарушения бывают негрубыми, но даже в этих случаях они могут оказывать негативное влияние на успешность обучения в школе и поведение ребенка. Следовательно, помощь детям, перенесшим ЧМТ, всегда должна носить комплексный характер.
Литература
Н. Н. Заваденко, доктор медицинских наук, профессор
А. И. Кемалов, Л. С. Гузилова
В. Е. Попов, кандидат медицинских наук
М. И. Лившиц, кандидат медицинских наук
Е. В. Андреева, кандидат медицинских наук
РГМУ, Москва
Морозовская детская клиническая больница, Москва