Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Интоксикация организма
Интоксикация организма— общее понятие, которое характеризует отравление психоактивными и другими веществами. Оно подразумевает целый комплекс симптомов, развивающихся на фоне отравления. Интоксикацию можно определить как по внешним проявлениям и симптомам, так и по данным лабораторных исследований в ряде случаев.
Согласно ВОЗ, «термин чаще всего используется применительно к употреблению алкоголя — его эквивалентом в повседневной речи является «опьянение»»(https://www.who.int/substance_abuse/terminology/acute_intox/ru/). Однако важно понимать, что такой диагноз может быть основным только в тех случаях, когда отравление не связано с другими расстройствами, вызванными приемом спиртного или психоактивных веществ. Иначе говоря, симптомы при разовом отравлении алкоголем или случайном приеме токсических веществ интоксикацией назвать можно. При постоянном намеренном употреблении речь будет идти о синдроме зависимости или психотическом расстройстве.
Существует множество токсических компонентов и видов интоксикаций, не связанных с приемом спиртных напитков. Поэтому была разработана классификация, определяющая путь попадания вредных веществ в организм и механизмы развития отравления.
Классификация интоксикаций
Выделяют две обширные группы интоксикаций. Экзогенная предполагает попадание токсинов в организм извне. Лечением таких состояний занимаются врачи-токсикологи, реже — инфекционисты в случаях, когда заболевание вызвано вырабатывающими экзотоксины возбудителями (например, столбняк). Симптомы интоксикации в этом случае специфические. Терапия подразумевает обязательное применение анатоксинов или антидотов. Экзогенная интоксикация, вызванная внешними факторами, развивается при попадании в организм природных или синтетических токсинов. К экзогенной интоксикации относят следующие виды:
При эндогенной интоксикации токсины вырабатываются непосредственно в организме больного. В этом случае синдромы различаются по степени тяжести. Интоксикация возникает в результате того, что в организме накапливаются токсичные вещества. Есть несколько видов таких субстанций:
К причинам интоксикации собственными продуктами и веществами относятся нарушения механизмов адаптации организма: ослабление защитных сил, газообмена и др. В этом случае теряется баланс реакции тканей. Это сбивает обменные процессы и гомеостаз (постоянство внутренней среды). При этом вещества становятся эндотоксинами, не являясь таковыми в условиях нормального здоровья человека.
Интоксикации классифицируются по степени тяжести признаков, а также давности развития синдрома. Выделяют следующие виды:
Острая. Это состояние, которое возникает в результате однократного, кратковременного воздействия токсинов. Симптомы острой интоксикации выраженные, нарастают быстро. К экзогенной (внешней) интоксикации относятся: пищевое отравление, употребление большого количества алкоголя, лекарственных средств, попадание в организм растительных ядов и пр. Важно как можно быстрее получить медицинскую помощь. Несвоевременное лечение может повлечь фатальные последствия.
Хроническая. Это состояние обусловлено длительным воздействием токсинов в организм, обычно в малых дозах и с перерывами. Такая интоксикация может быть результатом поступления отравляющих веществ из внешней среды. Например, при курении, работе с ядохимикатами, а также во время приема медикаментов. Токсины часто вырабатываются в организме из-за болезни или нарушения метаболизма. Отравление может протекать со скрытыми симптомами или проявляться в выраженной форме.
Симптомы и проявления
Признаки интоксикации организма очень разнообразны. Они зависят от конкретного токсина и пути его попадания в организм, длительности воздействия, исходного состояния здоровья человека и других факторов. Обычно острая интоксикация приводит к появлению следующих симптомов:
У хронической интоксикации чаще встречаются общие признаки нарушения работы печени и почек, ЖКТ, нервной системы. Интенсивность их проявлений зависит от состояния выделительных систем организма. Как правило, развивается токсический гепатит, характеризующийся такими проявлениями:

При хронической интоксикации любого происхождения симптомы чаще всего стертые. Но по мере накопления токсинов симптоматика становится более явной. Основными признаками выступают анемии, дерматиты, снижение сопротивляемости инфекциям, склонность к аллергии, нарушения функции пищеварительной системы.
Особенности терапии острой и хронической интоксикации
Важно правильно определить вид интоксикации, оценить степень тяжести отравления, выявить сопутствующие заболевания и общее состояние здоровья. Большинство хронических интоксикаций лечится на дому путем изменения режима питания и отказа от пагубных привычек. Работникам вредных производств стоит задуматься о смене места труда. Первый этап —очищение организма. Второй этап — восстановление нормального функционирования ЖКТ, который можно рассматривать как единую фабрику, отвечающую за наше здоровье. В качестве медикаментозной терапии назначают гепатопротекторы, чтобы усилить детоксикационную функцию печени и защитить ее от негативного воздействия; альгинаты для связывания и выведения химических элементов и токсических соединений, жидкий хлорофилл, сорбентыи другие средства для детоксикации.
Помощь при острой интоксикации:
Важно понимать, что при любом недомогании, связанном с интоксикацией, нужно незамедлительно проконсультироваться с врачом.

Интоксикации у беременных женщин — довольно частое явление. Помощь при токсикозах и гестозах включает прием энтеросорбентов. Подбирать препарат, рассчитывать дозу и разъяснять правила приема должен врач.
Выбор схемы терапии зависит от основного заболевания, на фоне которого развился интоксикационный синдром. Так, при интоксикации легкой степени на фоне ОРВИ или пищевого отравления, если нет хронических заболеваний и проблем с ЖКТ, достаточно принимать больше жидкости и использовать энтеросорбенты. Сорбенты ускоряют процесс выведения токсинов и помогают быстрее справиться с симптомами.
Метод энтеросорбции широко применяется при интоксикациях различного типа. Энтеросорбенты помогают связать и вывести токсические продукты— эндотоксины и экзотоксины, при этом не меняя состава кишечной микрофлоры. Кроме того, эти препараты способны не только впитывать токсические вещества, образующиеся в кишечнике, но и связывать токсические продукты, которые в него поступают. Некоторые средства способны фиксировать на своей поверхности бактерии и вирусы, являющиеся причиной отравления.
Впитывание и выведение ядов и токсинов такими препаратами позволяет получить сразу несколько терапевтических эффектов:
снизить нагрузку на органы выделительной системы;
предупредить развитие нарушений;
восстановить целостность слизистых оболочек кишечника и улучшить его кровоснабжение;
ослабить аллергические реакции.
Исследователи Юлиш и Кривущев считают, что «перечень прямых и опосредованных механизмов лечебного воздействия энтеросорбентов намного больше» (Юлиш Е.И., Кривущев Б.И., 2001, с. 79).
При выборе энтеросорбента лучше отдавать предпочтение препаратам, которые не повреждают слизистую ЖКТ. Угольные сорбенты и лекарства на основе волокон древесины действуют довольно жестко. Поэтому врачи редко назначают их при интоксикациях.
Чем снять интоксикацию? Одним из эффективных средств является «Фитомуцил Сорбент Форте». В его состав входят компоненты натурального происхождения: псиллиум, инулин и пробиотический комплекс. Это позволяет не только быстро устранить признаки отравления, но и восстановить нормальную кишечную флору. Средство мягко очищает организм, не вызывает диарею, тошноту и боли в животе.
Среднетяжелое и тяжелое течение заболевания предусматривает госпитализацию. В этом случае проводится инфузионная терапия — ставятся капельницы по показаниям. Капельницы снижают концентрацию вредных веществ в крови и ускоряют естественную детоксикацию организма за счет усиления диуреза. Для инфузионного введения чаще всего используют физрастворы, растворы глюкозы и другие вещества.
В ряде случаев врач может назначить препараты с мощным антиоксидантным и антигипоксическим эффектом. Препараты янтарной кислоты обладают в том числе нейропротекторным, дезинтоксикационным, гепатопротекторным действием.
Иногда в медицинской практике применяются иммуномодуляторы. Такие средства стимулируют защитные механизмы и обладают цитопротекторным (противонекрозным) действием.
Важно проконсультироваться с врачом по поводу действий при интоксикации организма. Могут существовать определенные ограничения, и только специалист подскажет, как справиться с проблемой.
Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Что делать, если ребенок укололся шприцем на улице
Травмы от укола иглой
Ситуации, когда ребенок получает повреждение кожи чужим шприцем, не являются редкостью. Некоторые дети могут уколоться чужой иглой дома (например, если члену семьи регулярно вводят инъекционные лекарства), другие могут найти иглу, оставленную в парке или другом общественном месте. Научите ребенка никогда не прикасаться к игле или шприцу с иглой и рассказывать взрослому, если он их обнаружит.
Какие инфекции могут быть переданы ребенку через укол иглой?
Быстрый переход
Однако сразу следует отметить, что риски заражения этими инфекциями таким способом чрезвычайно малы. Наиболее стойким в окружающей среде возбудителем (из этих трех) является гепатит В, он же требует для заражения минимальное количество заразной крови — именно поэтому всем детям в нашей стране предлагается (и большинству вводится) прививка против гепатита В в первые полгода жизни. Вакцина имеет эффективность близкую к 100% даже при переливании зараженной крови, тем более она защитит при крошечном уколе. Вирусы гепатита С и вирусы иммунодефицита человека являются нестойкими во внешней среде, обычно быстро погибают при высыхании шприца, и если шприц выглядит несвежим — скорее всего инфекция в нем давно погибла.
Также есть небольшая вероятность заразиться столбняком через лежавший на земле шприц. Опять же, если ребенок своевременно прививается, этот риск окончательно сводится к нулю, если же прививки вводились не в полном объеме, следует обсудить тактику с вашим педиатром.
Какие факторы увеличивают риск заражения ребенка?
Как предотвратить гепатит В?
Гепатит B — наиболее вероятная инфекция, которой можно заразиться через укол грязным шприцем. Однако повторимся, общий риск заражения очень невелик. А если вы знаете точно, что человек, который использовал иглу, не болен гепатитом B (прошел тестирование в последние недели), то вам и вовсе не о чем волноваться.
Если вашему ребенку были введены все 3 дозы вакцины против гепатита В, защиту можно считать почти неуязвимой. При сомнениях в качестве вакцинации (например, график прививок был выполнен не полностью или с нарушениями сроков) можно сделать анализ крови на уровень антител к гепатиту В (), и если их уровень выше 10 мМЕ/мл — это окончательно подтвердит, что защита есть.
Если вашему ребенку еще не были сделаны все три дозы вакцины против гепатита В, или анализ крови показывает, что он не защищен, несмотря на то, что он получил все дозы вакцины (так иногда бывает, к сожалению), или мы точно знаем, что эта игла была запачкана кровью больного гепатитом В — ребенку может быть сделана инъекция специфического иммуноглобулина против гепатита В для предотвращения инфекции (готовые антитела доноров). Иммуноглобулин и доза вакцины в таких случаях вводятся одновременно, как можно скорее (в первые сутки оптимально). Врач назначит вашему ребенку еще 1 или 2 дозы вакцины, если необходимо, в течение следующих нескольких месяцев. Чтобы убедиться в том что ребенок не заразился, спустя 6 недель после травмы врач может назначить первый анализ на гепатит В (HBsAg), а через 3–12 месяцев может назначить второй такой анализ.
Как предотвратить гепатит С?
К сожалению, не существует вакцины или лекарств для предотвращения гепатита С. Однако риск того, что ваш ребенок заразится гепатитом С в результате укола грязной иглой, очень низок. Чтобы убедиться, что ребенок не заразился, ваш врач обсудит с вами сроки, в которые ребенку нужно будет сдать анализы на гепатит С, обычно сдают суммарные антитела к гепатиту С () дважды, через 6 недель от укола, и через 3–12 месяцев.
Как предотвратить ВИЧ?
Если вашему ребенку не вводили чужую кровь из шприца через иглу, риск заражения ВИЧ в результате этой травмы практически отсутствует. Однако если ребенок имеет факторы, увеличивающие риск заражения (см. выше), врач может направить ребенка в Центр по профилактике и борьбе со СПИД вашего города, где ему будет назначен и выдан бесплатно профилактический курс антиретровирусных препаратов, продолжительность такого профилактического лечения обычно составляет 1–3 месяца.
Чтобы убедиться, что ребенок не заразился, ваш врач обсудит с вами сроки, в которые ребенку нужно будет сдать анализы на ВИЧ. Обычно анализ ИФА на антитела к ВИЧ в такой ситуации сдают дважды, через 6 недель и через 3–12 месяцев.
Может ли врач сразу провести анализы, чтобы определить, инфицирован ли мой ребенок?
Анализы крови, сделанные сразу после травмы, не покажут, инфицирован ли ваш ребенок. Чтобы лабораторные смогли заметить вирус в крови ребенка, нужно чтобы вируса в крови стало достаточно много, либо чтобы организм выработал много антител к этому вирусу — только тогда мы сможем их распознать анализами. Ваш врач может проверить наличие инфекции, выполнив анализы крови примерно через 6 недель, и еще раз через 3 и более месяцев после травмы. Для этих анализов важно вернуться к врачу в эти сроки. Исследовать сам шприц, тем более после того как на него попала кровь вашего ребенка — бесперспективно.
Как предотвратить травмы от укола иглой?
Учите ребенка никогда не прикасаться к иглам и шприцам и всегда рассказывать взрослым, которым он доверяет, если он найдет грязный шприц. Храните лекарства в недоступном для детей месте. Правильно утилизируйте иглы, не выбрасывайте в мусорное ведро открытые иглы — помещайте их сперва в непрокалываемый контейнер.
Мне нужно больше информации по этой проблеме, где я могу ее взять?
Подробнее, с расчетом рисков в процентах, с интересными гиперссылками — в этой статье.
Совсем детально и обстоятельно — в этих материалах CDC.
По профилактике вируса гепатита В: Позиция ВОЗ по гепатиту В, глава Постконтактная профилактика и пассивная иммунизация.
По профилактике вируса иммунодефицита человека: Клинические рекомендации «ВИЧ у детей», глава 5.3. Постконтактная профилактика ВИЧ-инфекции: выбор АРВП у детей.
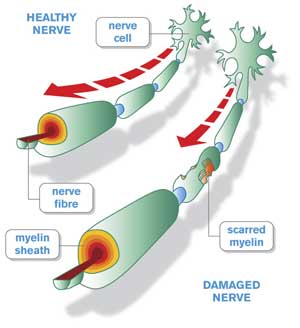
Симптомы
Симптомы синдрома Гийена-Барре могут включать в себя:
Большинство пациентов с синдромом Гийена-Барре начинают испытывать выраженную слабость в течение четырех недель после появления симптомов. В некоторых случаях, симптомы могут прогрессировать очень быстро, вызывая полный паралич ног, рук и дыхательных мышц в течение нескольких часов. Поэтому с учетом возможного быстрого прогрессирования заболевания необходимо обязательно обратиться к врачу при наличии следующих симптомов:
Синдром Гийена-Барре является серьезным заболеванием, которое требует немедленной госпитализации из-за возможного быстрого прогрессирования. Чем раньше начато соответствующее лечение, тем выше шансы на хороший результат.
Причины
Точная причина синдрома Гийена-Барре неизвестна. Примерно в 60 процентах случаев синдрому предшествует инфекция дыхательных путей или желудочно-кишечного тракта. Недавно проведенная операция беременность вакцинация также были связаны с синдромом Гийена-Барре. Но ученые не могут пока объяснить, почему инфекции у одних людей приводят к развитию синдрома, а у других нет. Тем более много случаев возникновения этого синдрома без каких-либо триггеров.
Факторы риска
Синдром Гийена-Барре может возникнуть в любой возрастной группе, но наиболее подвержены взрослые пациенты молодого и пожилого возраста.
Синдром Гийена-Барре может быть вызван:
Осложнения
Синдром Гийена-Барре оказывает влияние на нервы и может вызвать эффект домино на другие системы в организме, такие как дыхание и сердечнососудистая деятельность. Осложнения Синдрома Гийена-Барре включают в себя:
Тяжелая, ранняя симптоматика при синдроме Гийена-Барре значительно увеличивает риск серьезных долгосрочных осложнений. В редких случаях возможно наступление смерти от осложнений, таких как респираторный дистресс-синдром и острая сердечно-сосудистая недостаточность.
Диагностика
Нередко синдром Гийена-Барре бывает трудно диагностировать на ранних стадиях. Его симптомы, аналогичны другим неврологическим расстройствам и могут варьировать у разных людей.
Лечение
И хотя некоторым пациентам требуются месяцы или даже годы для выздоровления в большинстве случаев синдром Гийена-Барре протекает в определенные сроки:
Специфического лечения синдрома Гийена-Барре нет, только симптоматическое. Но два вида лечения значительно ускоряют восстановление и уменьшают тяжесть синдрома Гийена-Барре:
Эти процедуры являются одинаково эффективными. Нецелесообразно одновременное использование этих методов.
ЛФК. Для восстановления физической активности необходимо активное применение лечебной физкультуры, что позволяет быстрее вернуться к нормальной физической активности. Нередко на начальных этапах выздоровления требуется инвалидная коляска или ходунки.
Эмоциональные нарушения могут быть очень сильными при синдроме Гийена-Барре. Связано это с определенным периодом нарушения двигательных функций и страхом остаться обездвиженным. В таких случаях требуется помощь психотерапевта.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.








