Анатомия и биомеханика стопы
В анатомическом строение стопы выделяются три отдела: предплюсна, плюсна и фаланги пальцев. Стопа состоит из 28 костей, которые соответственно разделены на три группы:
Постоянными сесамовидными костями являются две кости, находящиеся под головкой I плюсневой кости.
В стопе насчитывается 20 суставов, которые обладают 24 степенями свободы.
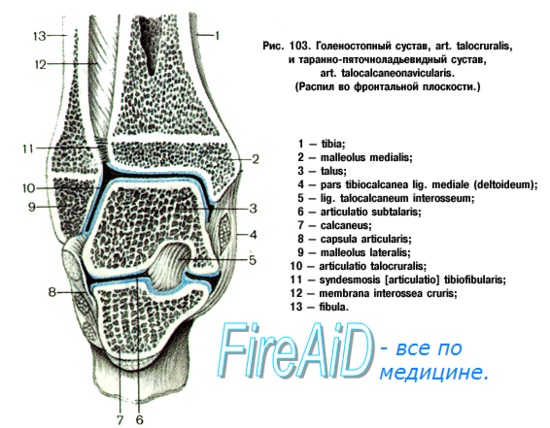
Голеностопный сустав образован за счет эпифизов костей голени и таранной кости. Он укрепляется с медиальной стороны дельтовидной связкой, которая состоит из 4 связок, а с латеральной стороны тремя связками.
Таранно-пяточный сустав образуется передними суставными поверхностями таранной и пяточной костей. Он укрепляется пятью связками.
Таранно-пяточно-ладьевидный сустав образуется передними суставными поверхностями таранной и пяточной костей, головкой таранной кости и суставной поверхностью ладьевидной кости. Сустав укреплен двумя связками.
Пяточно-кубовидный сустав образуется суставными поверхностями пяточной и кубовидной костей, укрепляется двумя связками.
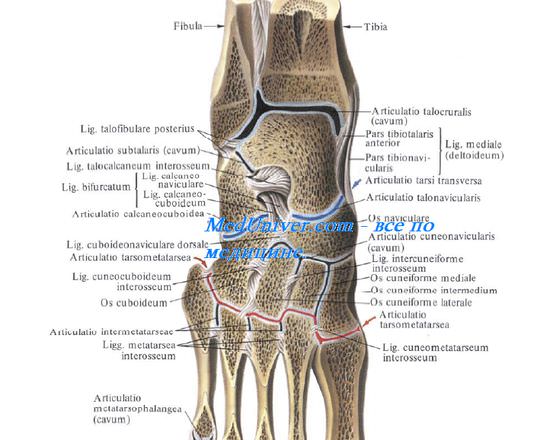
Поперечный сустав предплюсны (сустав Шопара) представляет собой сочленение между пяточной и таранной и между ладьевидной и кубовидной костями, укрепляется одной связкой.
Клиноводно-кубовидно-ладьевидный сустав образуется соединением ладьевидной кости с первой, второй и третьей клиновидными костями, всех клиновидных костей между собой, а также соединением кубовидной, ладьевидной и третьей клиновидной костей. Он укреплен семью связками.
Плюсне-предплюсневые суставы. Сустав между I плюсневой и первой клиновидной, сустав между II и III плюсневыми костями и второй и третьей клиновидными костями, сустав между IV и V плюсневыми костями и кубовидной костью. Он укреплен клиновидно-плюсневыми связками.
Плюснефаланговые суставы в количестве пяти, в которых головка плюсневой кости соединяется с основанием основной фаланги соответствующего пальца.
Межфаланговые суставы в количестве девяти, образуются головками фаланг с основаниями дистально расположенных фаланг.
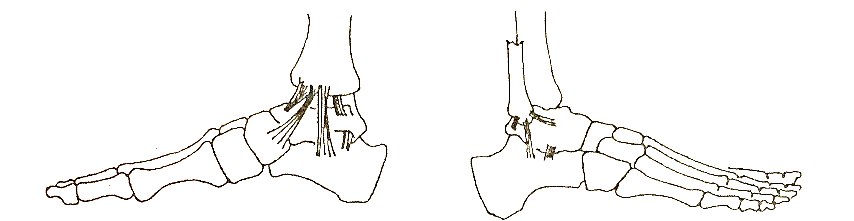 | |
| а) | б) |
| Рис. 2. Связки голеностопного сустава с медиальной (а) и латеральной (б) стороны | |
Огромная сложность и взаимосвязанность всех движений, которые имеют место в стопе, дают основание выделить в стопе ряд функциональных единиц, что облегчает анализ биомеханики конечности. Функциональная единица представляет собой элемент системы, которая выполняет сложные движения. В состав функциональной единицы могут входить одна или несколько костей и суставов с окружающими их мягкими тканями.
Для оценки функции стопы наиболее важными функциональными единицами являются периталарное сочленение и первый луч.
Периталарное сочленение – это суставы вокруг таранной кости. В его состав входят голеностопный, подтаранный и среднеплюсневый суставы. Каждый из суставов, входящих в периталарное сочленение выполняет свою функцию, которая обусловлена анатомическим строением.
Таранно-пяточный, или подтаранный сустав.
Среднеплюсневый сустав. Включает в себя еще два сустава: таранно-ладьевидный и пяточно-кубовидный. Суставы имеют две оси, которые позволяют осуществлять эверсию и инверсию переднего отдела стопы. Эти движения считаются относительно простыми.
| Эверсия – это поворот внутреннего края стопы в подошвенном направлении. Инверсия представляет собой подъем внутреннего края стопы в тыльном направлении. |
В периталарном сочленении основными движениями являются сгибание, разгибание, эверсия, инверсия и трансляция. Иногда эверсия и инверсия объединяются единым термином ротация.
В связи с большой значимостью для переката стопы первый луч стопы выделяется в виде отдельной функциональной единицы. В состав первого луча входят I плюсневая и первая клиновидная кости. Подвижность первого луча определяется состоянием первого плюсне-клиновидного сустава.
Эверсия стопы что это


Гиперпронация стопы – синоним вальгуса пятки
Гиперпронация стопы – синоним вальгуса пятки
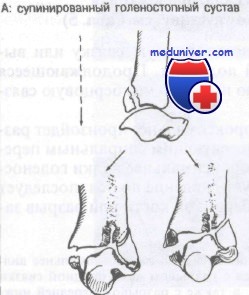
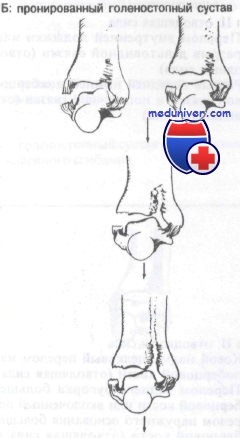
Терминами вальгус и варус обозначают статическое положение стопы во фронтальной плоскости. Вальгусом называют отклонение стопы в латеральном направлении. Термины эверсия и инверсия употребляют, когда имеют в виду движение заднего отдела стопы. Отклонение пяточной кости наружу называют эверсией, а отклонение во внутрь – инверсией. Эверсия заднего отдела лежит в основе пронации всей стопы, инверсия заднего отдела составляет основу супинации всей стопы. Терминами пронация и супинация обозначают динамическое состояние, а именно, движение стопы во фронтальной плоскости относительно её продольной оси. Пронация обозначает отведение латерального края всей стопы наружу и опускание медиального края стопы в подошвенном направлении. Под термином гиперпронация, по английски hyperpronation, overpronation принято понимать пронацию стопы с амплитудой большей, чем физиологическая.
Термины варус, вальгус, эверсия, инверсия характерны для медицины. Термин гиперпронация употребляется обувщиками, спортсменами, массажистами, реабилитологами, кинезиологами. Подвижность сочленений стопы связана с их расположением в разных плоскостях. В сагиттальной плоскости в направлении от центра к периферии происходит возрастание суммарной подвижности в сочленениях.
Подвижность в голеностопном суставе меньше, чем суммарная подвижность в ладьевидно-1 клиновидном, 1клиновидном-1 плюсневом и 1 плюснефаланговом суставах, подвижность в таранно-пяточном суставе меньше, чем в таранно-ладьевидном, подвижность в клиновидно-ладьевидном суставе меньше, чем в 1 плюсне-клиновидном суставе. Во фронтальной плоскости минимальная подвижность имеется в центральной части плюсны, которая меньше, чем в медиальной части плюсны, а подвижность в латеральной части больше, чем в медиальной. Подвижность, которая задается в задних отделах стопы, передается в передний отдел стопы через суставы Шопара и Лисфранка. Передача подвижности в дистальном направлении приводят к тому, что низкоамплитудные движения в суставах заднего и среднего отделов стопы суммируются, что приводит к высокоамплитудным движениям в переднем отделе стопы. Эверсия и инверсия заднего отдела стопы передается через кости и суставы среднего отдела стопы и вызывают аналогичные движения в переднем отделе стопы. Происходит ротация стопы вдоль ее продольной оси. При ровном положении пяточной и таранной костей пронация-супинация имеет физиологическую амплитуду.

Рис.1. Вальгус заднего отдела стопы. Пятка находится в эверсии, передний отдел стопы находится в отведении.
При вальгусном положении костей заднего отдела стопы передний отдел вынужден совершать большую амплитуду ротации, т.е. гиперпронацию, для того, чтобы коснуться опоры внутренним краем стопы и большим пальцем. Эверсия заднего отдела придает всем суставам стопы эластичность и позволяет увеличить подвижность сочленений в переднем отделе стопы, а также способствует сгибанию 1 луча в переднем отделе стопы. При инверсии в заднем отделе вся стопа приобретает жесткость, необходимую для отталкивания от опоры. При ходьбе пронация – супинация всей стопы не протекает изолированно, а связана с внутренней и наружной ротацией голени вокруг продольной оси и со сгибанием-разгибанием в голеностопном суставе. Перед контактом с опорой стопа в голеностопном суставе находится в состоянии разгибания. Во время переднего толчка стопа пронирована, голень ротирована во внутрь. Стопа совершает кратковременное сгибание в голеностопном суставе и прилегает к опоре подошвенной поверхностью. Когда стопа опускается на опору, начинается разгибание в голеностопном суставе за счет того, что голень совершает движение сзади наперед по фиксированной стопе. Во время разгибания в голеностопе внутренний разворот голени сменяется на наружный и пронация стопы сменяется на супинацию. Когда наступает фаза отталкивания от опоры, стопа согнута и супинировна, голень повернута наружу.

Рис. 2. Внутренний поворот костей голени во время ходьбы
Вальгус заднего отдела стопы способствует гиперпронации при ходьбе. В детском возрасте избыточная пронация происходит при плосковальгусной стопе. При плосковальгусной стопе у ребенка имеется вальгус пятки и среднего отдела стопы, опускание продольного и поперечного сводов, наклон таранной кости в медиальном направлении внутри вилки голеностопного сустава, разворот стопы наружу, отведение переднего отдела стопы, большая эверсия в подтаранном суставе, которая дает избыточную пронацию всей стопы, большая нагрузка на медиальный край стопы, гиперподвижность 1 луча, растяжение подошвенного апоневроза. Плосковальгусная деформация стопы начинает развиваться на фоне физиологического плоскостопия в возрасте от 1,5 до 2,5 лет. В раннем детском возрасте плосковальгусная стопа представляет собой физиологическое явление, которое имеет место на протяжении первых трех лет жизни в связи с гиперэластичностью связок. Для незрелой ОДС вальгус является естественным, т.к. позволяет осуществить опору на всю подошвенную поверхность и обеспечить отталкивание большим пальцем, что создает устойчивость в стоянии и ходьбе. В норме избыточная подвижность суставов проходит с возрастом по мере огрубения связок. В раннем детском возрасте диспластическая плосковальгусная стопа выглядит так же, как и физиологическая плосковальгусная стопа. Диспластическая деформация, в отличие от возрастной, не проходит самостоятельно по мере роста и созревания организма. У лиц с большим весом тела плосковальгусная стопа встречается в 3 раза чаще, чем при нормальном весе. Прогрессирующая эверсия заднего отдела стопы происходит, если вальгусный наклон таранной кости во фронтальной плоскости превышает 5°. Эверсия постепенно приводит к образованию видимой гиперпронации. Растягиваются межберцовый синдесмоз, прыжковая связка и подошвенный апоневроз. Продольная арка стопы становится плоской и теряет жесткость. Обычно при вальгусе пятки имеется увеличение подвижности в голеностопном и подтаранном суставах в сагиттальной и фронтальной плоскостях. Малая жесткость конструкции стопы является причиной плохих рычажных свойств, которые проявляются при отталкивании от опоры. Гиперпронация у взрослых встречается при подольно-поперечном плоскостопии, которое развивается на основе детской плосковальгусной стопы. Плоскостопие встречается чаще у женщин, для которых характерна повышенная подвижность суставов по сравнению с мужчинами. При поперечном плоскостопии имеется слабость связок и мышц, снижение прочности капсулы 1 плюсне-фалангового сустава, что приводит к вальгусной деформации 1 пальца и молоткообразной деформации 2 и 3 пальцев.

Рис.3. Пронация, вальгус пятки, низкий свод стопы, внутренний поворот костей голени.
Вальгус заднего отдела стопы встречается при дисплазии, слабости связок, гиперподвижности суставов и гипермобильном синдроме. Вальгус связан с общими изменениями опорно-двигательной системы. Вальгус пяток способствует вальгусной деформации коленных суставов, особенно, у людей с большим весом. Искусственная установка стопы в вальгусное положение оказывает влияние на положение сегментов пояснично-бедренного узла. При последовательной установке заднего отдела стопы под углом в пределах 20°, наступает реакция в позвоночнике и в тазобедренных суставах. Развивается увеличение поясничного лордоза, крестец наклоняется в переднем направлении, таз совершает переднюю ротацию. Увеличение поясничного лордоза приводит к компенсаторному увеличению грудного кифоза и сутулости, наклону головы вперед. Изменяется стратегия удержания туловища в вертикальном положении.


Рис. 4. Установка под стопы клиньев с углом 20°. Избыточная пронация стопы, создаваемая клиньями, вызывает значительное увеличение наклона крестца и таза вперед, увеличение дуги поясничного лордоза и грудного кифоза. Khamis S., Dar G., Peretz C., Yizhar Z. The Relationship Between Foot and Pelvic Alignment While Standing. J Hum Kinet. 2015 Jun 27; 46: 85–97.
У человека с вальгусом заднего отдела стопы и гиперпронацией есть жалобы на нарушение ходьбы и ряд проявлений со стороны строения нижних конечностей. При гиперпронации очень редко встречается стопа с высоким, жестким сводом, который остается как в стоянии, так и во время ходьбы. При гиперпронации имеется низкий продольный свод, продольно-поперечное плоскостопие, определяется перенапряжение большеберцовой мышцы, что приводит к её тендиниту. Отпечаток стопы позволяет установить предрасположенность к супинации или пронации. Плоская стопа характерна для человека с гиперпронацией.

Рис.5. Отпечаток стопы при супинации, нейтральном положении, гиперпронации.
Особенности строения и положения стопы приводят к соответствующему изменению обуви. Раньше всего на избыточную нагрузку на один из краев стопы реагирует обувная подошва. При супинации заметен износ и истирание по наружной стороне каблука, при гиперпронации виден большой износ каблука по внутренней стороне.
Эверсия стопы что это
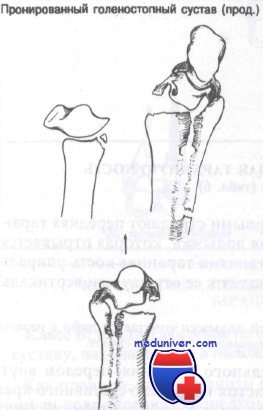
Голеностопный сустав является блоковидным, в котором имеются только два вида движений — сгибание и разгибание. Эверсия и инверсия осуществляются в таранно-пяточном суставе, который относят к плоским. Таранно-пяточный сустав очень прочен за счет мощного связочного аппарата, и большинство пронационно-супинационных травм приводит к повреждению не подтаранного, а голеностопного сустава.
Голеностопный сустав образован дистальными концами большеберцовой и малоберцовой костей, формирующих вилку, в которую входит таранная кость. Блок таранной кости имеет клиновидную форму, шире спереди, чем сзади, и является частью таранной кости, сочленяющейся с большеберцовой и малоберцовой костями.
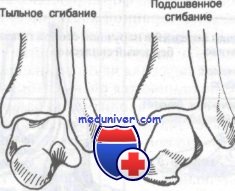
При тыльном сгибании широкая передняя часть клина прочно входит в вилку, вследствие чего сустав становится очень стабильным; однако при подошвенном сгибании в вилку входит узкая задняя часть блока таранной кости, что допускает значительную подвижность сустава. Имея это в виду, нетрудно понять, почему большинство поврежденний голеностопного сустава происходит, когда стопа находится в положении подошвенного сгибания.
Чтобы понять механизм повреждения этого важного сустава, врачу неотложной помощи необходимо хорошо знать анатомию основных мягкотканных структур, окружающих его. Для удобства эти структуры можно разделить на три слоя, окутывающих сустав (каждый последующий лежит выше предыдущего), а затем рассмотреть повреждения, возникающие в каждом из слоев.
Первый слой — капсула, содержащая связки голеностопного сустава; второй — сухожилия, проходящие над суставом к стопе; третий — фиброзные пучки, удерживающие сухожилия у места их прикрепления к костям стопы.
Суставная капсула голеностопного сустава
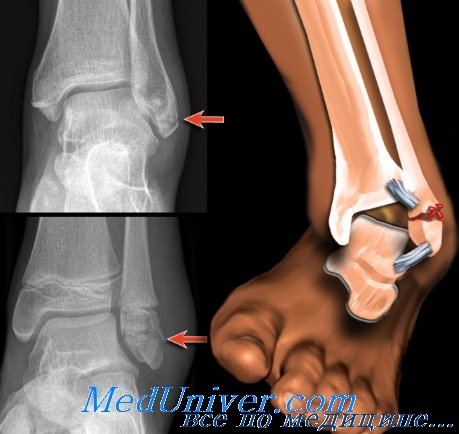
Капсула, окружающая голеностопный сустав, делится на четыре части (связки): переднюю, заднюю, латеральную и медиальную. Капсула слаба спереди и сзади, но укреплена связками с внутренней и наружной стороны. Передняя связка тонка и соединяет переднюю поверхность большеберцовой кости и шейку таранной кости и, как правило, повреждается при обширных разрывах латеральной связки.
Задняя связка короче передней и тянется от заднего края большеберцовой кости к задней поверхности таранной. Латеральная связка подразделяется на три основных пучка, которые являются наиболее часто повреждаемыми связками тела человека. Между наружной лодыжкой и шейкой таранной кости натянута передняя таранно-малоберцовая связка, которая при повреждениях голеностопного сустава страдает чаще других.
Между наружной лодыжкой и задним бугорком таранной кости (иногда он представлен отдельным образованием и называется треугольной костью) находится задняя таранно-малоберцовая связка, а от наружной лодыжки к пяточной кости тянется пяточно-малоберцовая связка. Проксимальнее латеральной группы связок малоберцовая кость соединена с большеберцовой рядом прочных фиброзных волокон, образующих вкупе так называемый межберцовый синдесмоз. Этот синдесмоз состоит из межкостной перепонки, соединяющей большеберцовую и малоберцовую кости на всем их протяжении. Внизу перепонка укреплена двумя утолщающимися фиброзными пучками: передней нижней и задней нижней межберцовыми связками.
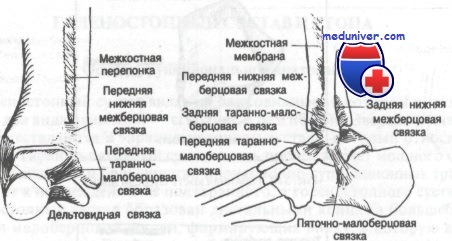
Медиальную связку называют дельтовидной. Она представляет собой четырехугольную структуру, отличающуюся тем, что единственная среди связок голеностопного сустава содержит эластическую ткань, придающую связке некоторую степень растяжимости и тем самым уменьшающую вероятность разрыва. Дельтовидная связка состоит из четырех пучков, переплетенных друг с другом и тянущихся от внутренней лодыжки к ладьевидной, таранной и пяточной костям. Два ее пучка идут к таранной кости; один из них называют передней большеберцово-таранной связкой, которая крепится к шейке таранной кости, другой — задней большеберцово-таранной связкой.

Эта связка располагается глубже всех из четырех структур. Часть дельтовидной связки, соединяющую внутреннюю лодыжку с пяточной костью, называют большеберцово-пяточной связкой. Она прикрепляется к поддерживающей структуре таранной кости.
Таранная кость, поддерживаемая этими связками, движется вместе со стопой при истинно тыльном или подошвенном сгибании и вместе с голенью — при чистых инверсионно-эверсионных движениях. Важной связкой, не входящей в состав капсулы, но нередко повреждаемой при травмах голеностопного сустава и средней части стопы, является пружинная связка.
Эта связка натянута между поддерживающей структурой таранной кости и ладьевидной костью и закрывает промежуток между пяточной и ладьевидной костями. Ее функция заключается в дополнительной поддержке головки таранной кости при нагрузке веса тела. Она состоит из плотной фиброзной ткани, участки которой напоминают суставной хрящ.
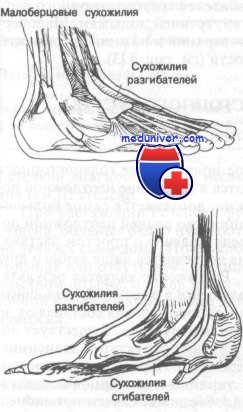
Сухожилия голеностопного сустава
Поверхностнее капсулы голеностопного сустава расположены сухожилия, из которых ни одно, собственно, не крепится к самому суставу, но все проходят над ним, что немаловажно при рассмотрении сопутствующих повреждений этого сустава. Эти сухожилия подразделены на две группы: разгибатели и сгибатели стопы. Разгибатели проходят по передней поверхности голеностопного сустава, а сгибатели — кзади от внутренней лодыжки. Третьей группой являются сухожилия мышц малоберцовой кости, проходящие позади наружной лодыжки. Эти сухожилия окружены синовиальными футлярами; некоторые из них достигают 8 см длины.
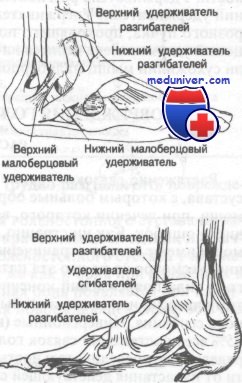
Поверхностнее сухожилий расположены три расходящихся фиброзных пучка, удерживающие сухожилия от смещения. Эти пучки классифицируют аналогично сухожилиям. Соответственно выделяют удерживатели разгибаталей, сгибателей и сухожилий мышц малоберцовой кости. Удерживатель разгибателей делят на верхний и нижний удерживатели. Удерживатель сгибателей состоит из одного фиброзного пучка, проходящего позади внутренней лодыжки. Малоберцовый удерживатель делится на два — верхний и нижний удерживатели сухожилий мышц малоберцовой кости.
Учебное видео по анатомии голеностопного сустава
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Эверсия стопы что это
Голеностопный сустав выдерживает наибольшую массу тела на единицу площади по сравнению с другими суставами тела. Повреждения, репонированные анатомически неточно, часто приводят к развитию травматического артроза. Врачу важно понять, что переломы области голеностопного сустава и повреждения связочного аппарата очень часто сочетаются. Любой план лечения должен учитывать оба типа этих повреждений.
Сэр Персиваль Потт (Percivall Pott) в 1768 г. был одним из первых, изучавших переломы голеностопного сустава. Он описал перелом малоберцовой кости, локализованный на 8 см проксимальнее лодыжки, в сочетании с разрывом дельтовидной связки. Термин «перелом Потта» используют до сих пор (хотя и неточно) при описании двухлодыжечного перелома.
С тех пор некоторые исследователи изучали переломы в зоне голеностопного сустава и предпринимали попытки разработать их классификацию. В 1922 г. Ashurst и Вготег предложили классификацию, основанную на учете механизма повреждения.
К сожалению, увеличивающееся разнообразие повреждающих механизмов и сопутствующие повреждения связочного аппарата в этой классификации должным образом не учтены, поэтому она не имеет широкого практического применения. В 1949 г. Niels Lauge-Hansen предложил классификацию, в основу которой было взято положение стопы и голеностопного сустава в момент травмы.
В этой классификации первое слово указывает на положение стопы в момент приложения травмирующей силы, второе слово означает направление действующей силы. К сожалению, в эту классифкацию не включены прямые повреждения, такие как вклинение или сдавление по оси.
Кроме того, в ней не учитывается сочетание разнонаправленных сил, ответственных за большинство повреждений. Wilson разработал классификацию, включив в нее действие комбинированных сил. Но она стала чрезмерно громоздкой и к тому же недостаточно отражающей положение стопы в момент повреждения. После краткого рассмотрения функциональной анатомии голеностопного сустава будет подробно описана классификация повреждений этого сустава, предложенная Чикагским университетом неотложной медицины.
Ее ценность, как и любой другой классификации, определяется возможностью практического использования. Она позволяет врачу при изучении рентгеновского снимка больного с переломом голеностопного сустава определить по нему механизм, вызвавший перелом и сопутствующие повреждения связочного аппарата. Врач определит по снимку объем повреждения и установит, является ли перелом стабильным или нестабильным, и, исходя из этого, назначит рациональную программу лечения. Поскольку классификация основана на учете механизма повреждения и значительных сопутствующих повреждений, в тексте не рассматриваются по отдельности каждые из этих компонентов.
В прошлом голеностопный сустав описывали как блоковидный, но вернее будет отнести его к седловидным. Блок, или седло, таранной кости спереди шире, чем сзади. При тыльном сгибании стопы блок таранной кости входит в вилку, образованную лодыжками, обеспечивая большую стабильность по сравнению с подошвенной флексией. Единственным «чистым» движением в голеностопном суставе является подошвенное и тыльное сгибание.
Супинация и пронация стопы обеспечиваются движениями в подтаранном суставе, сформированном таранной и пяточной костями. Подтаранный сустав очень прочен. Таранная кость в нем движется вместе и в том же направлении, что и пяточная. Как правило, повреждение голеностопного сустава возникает под действием сил, направленных перпендикулярно нормальной оси движений в суставе. При этом повреждения обычно вызываются пронационно-супинационными силами, направленными перпендикулярно естественным движениям, т. е. подошвенному и тыльному сгибанию.
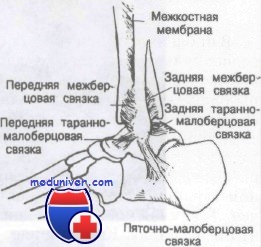
Связки, окружающие наружную часть голеностопного сустава, включают переднюю и заднюю таранно-малоберцовую и пяточно-малоберцовую связки. Прочная дельтовидная связка расположена на внутренней поверхности сустава и является единственной связкой этого сустава, содержащей эластические волокна. Большеберцовая и малоберцовая кости дистально соединены передней и задней берцовыми связками. Последние усиливают амортизационные свойства голеностопного сустава и в проксимальном отделе соединяются, чтобы образовать межкостную мембрану. Движения в голеностопном суставе и стопе описаны рядом взаимозаменяемых терминов.
1. Эверсия — наружная ротация
2. Инверсия — внутренняя ротация
3. Тыльное сгибание — разгибание
4. Подошвенное сгибание — сгибание
5. Отведение (абдукция) — перемещение кнаружи передней части стопы относительно оси большеберцовой кости
6. Приведение (аддукция) — перемещение кнутри передней части стопы относительно большеберцовой кости
7. Супинация — приведение и инверсия
8. Пронация — отведение и эверсия
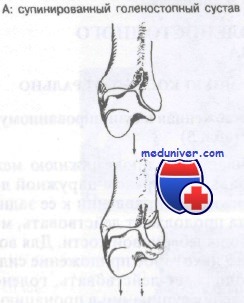
Прежде чем приступить к рассмотрению переломов костей голеностопного сустава, следует понять эти движения. При обсуждении переломов авторы будут употреблять термины, приведенные выше в этой главе. Инверсия показана на рисунке. Отведение и приведение изображены на рисунке.
Супинацией называют комбинированное движение, состоящее из приведения и инверсии, в то время как пронация включает комбинацию отведения и эверсии. Обратите внимание, что движениями, смещающими таранную кость и стопу в медиальном направлении, являются инверсия и приведение. Движения, смещающие стопу и таранную кость в латеральном направлении, — это эверсия и отведение. Надлежит ясно понять эти принципы, прежде чем приступать к рассмотрению следующей классификационной системы.
Классификация травм (переломов и растяжений) голеностопного сустава
Для переломов и растяжений связок голеностопного сустава предложено множество классификаций. Нижеприведенная классификация содержит ряд аксиом, дающих специалисту экстренной медицины большой объем информации о сопутствующих повреждениях. К тому же эту классификацию легко понять, она базируется на увеличении объема повреждения при приложении увеличивающейся силы в определенном направлении. В целом она учитывает три важных компонента: 1) позицию стопы в момент травмы; 2) направление, в котором травмирующая сила смещает таранную кость; 3) величину силы и степень сопротивления опорных структур.
Существуют три основные силы, действующие на голеностопный сустав. Если принять таранную кость за «точку отсчета», то силы окажутся направленными медиально, латерально или по оси таранной кости. Каждая из этих «изначально повреждающих сил» затем может сочетаться с вторичными повреждающими силами (добавлены к изначальным силам в скобках в таблицах). Силами, смещающими таранную кость латерально, являются отводящие, или эверсионные, силы (класс А).
Медиально смещает таранную кость приводящая сила (класс Б). Переломы класса В — результат давления по оси. Положение стопы в момент приложения силы определяет тип и последовательность повреждения структур и включено в классификационную систему.
Переломы костей голеностопного сустава:
Класс А: сила, смещающая таранную кость латерально
Класс Б: сила, смещающая таранную кость медиально
Класс В: сила, передающая осевую компрессию на таранную кость
Класс А: тип IA эверсионная сила, приложенная к супинированному голеностопному суставу
Действие этой силы вначале разрывает переднюю нижнюю межберцовую связку, затем вызывает спиральный перелом наружной лодыжки от суставной линии в передненижнем направлении к ее задне-верхнему отделу. Если эверсионная сила продолжает действовать, может последовать перелом задней губы большеберцовой кости. Для возникновения этого перелома необходимо некоторое приложение силы по оси. Если эверсионная сила продолжает действовать, голеностопный сустав может перейти из положения супинации в пронацию и тогда происходит разрыв дельтовидной связки или перелом внутренней лодыжки.
Класс А: тип IБ (эверсионная сила, приложенная к пронированному голеностопному суставу). Как правило, эта сила разрывает дельтовидную связку или вызывает отрывной перелом внутренней лодыжки. Продолжающееся действие этой силы разрывает переднюю нижнюю межберцовую связку.
Если сила продолжает действовать, проксимальнее произойдет разрыв межкостной перепонки голени с последующим спиральным переломом малоберцовой кости на 7—8 см проксимальнее вилки голеностопного сустава. Если вдобавок действует давление по оси, последует отрывной перелом задней губы большеберцовой кости или разрыв задней нижней межберцовой связки.
Аксиома: спиральный перелом малоберцовой кости на 5—8 см проксимальнее вилки голеностопного сустава сочетается с разрывом дельтовидной связки или переломом внутренней лодыжки, а также с разрывом передней нижней межберцовой связки.
Класс А: II тип (отводящая сила, приложенная к пронированному голеностопному суставу). Воздействие значительной силы вызывает разрыв дельтовидной связки или отрывной перелом внутренней лодыжки. Если сила продолжает действовать, разрываются передняя нижняя межберцовая и поперечная связки. Затем возникает косой перелом малоберцовой кости. В сочетании со сдавлением по оси может возникнуть перелом заднего бугорка большеберцовой кости или вколоченный перелом основания большеберцовой кости.
Класс Б: перелом голеностопного сустава от силы, смещающей таранную кость медиально
При действии этого механизма первыми страдают передняя таран-но-малоберцовая связка или наружная лодыжка, которая отрывается. При продолжении действия этого механизма таранная кость упирается во внутреннюю лодыжку, что приводит к ее отрыву или вертикальному перелому.
Аксиома: вертикальный перелом внутренней лодыжки сочетается либо с переломом наружной лодыжки, либо с разрывом наружных связок.
Если присутствует компонент тыльного сгибания, перелом внутренней лодыжки может захватить участок переднего суставного края большеберцовой кости. При подошвенном сгибании внутренний фрагмент может захватить участок заднего края большеберцовой кости.
Класс В: тип IA давление по оси, приложенное к голеностопному суставу, находящемуся в положении тыльного сгибания
Как правило, этот механизм приводит к изолированным или сочетанным повреждениям. При этом могут наблюдаться вколоченные переломы и переломы переднего края таранной кости.
Указанное давление может привести к перелому заднего края таранной кости или разрыву межберцового синдесмоза (разрыв межберцовых связок). При значительном диастазе возможны повреждения внутренней и наружной связок.
Больной жалуется на боль и припухлость, которые вначале локализованы, но, впоследствии могут распространиться на весь голеностопный сустав. Врач должен попытаться выяснить точный механизм повреждения и тщательно обследовать голеностопный сустав с целью выявления очаговой болезненности и припухлости. Следует пропальпировать пульс на тыльной артерии стопы и на задней большеберцовой артерии и сравнить его с пульсом на здоровой конечности. Припухлость или кровоизлияния, окружающие область ахиллова сухожилия, указывают на перелом задней лодыжки.
Аксиома: любой перелом малоберцовой кости в дистальном отделе по линии сустава должен вызвать подозрение на повреждение дельтовидной связки. Перелом наружной лодыжки со смещением обычно сопровождается переломом внутренней лодыжки или разрывом дельтовидной связки.
Аксиома: «инверсионный перелом» внутренней лодыжки должен сопровождаться переломом наружной лодыжки или разрывом связки. «Эверсионный перелом» внутренней лодыжки обычно сопровождается переломом наружной лодыжки или разрывом межберцовой связки.
Как правило, достаточно рентгенограмм, включающих прямую, боковую проекции и прямую проекцию под углом 20° при повороте стопы кнутри. Переломы, возникающие вследствие отрыва сухожилия, являются поперечными вследствие вклинения таранной кости — обычно вертикальными, спиральными или оскольчатыми. Следует тщательно изучить снимок в прямой проекции с целью выявления внутреннего или наружного смещения таранной кости, а также перелома лодыжек. На снимке в прямой проекции при 20° внутренней ротации стопы необходимо тщательно исследовать пространство между внутренней лодыжкой и таранной костью; разрыв связочного аппарата может привести к расширению этого пространства.
Аксиома: переломы лодыжек со смешением всегда сопровождаются повреждением связок.
Аксиома: поперечные переломы лодыжек являются отрывными повреждениями, вертикальные переломы — результатом вклинения таранной кости в большеберцовую.
При повреждении в результате давления по оси могут возникнуть переломы пяточной кости и компрессионные переломы позвоночника, которые следует искать тщательным образом.
Лечение переломов костей голеностопного сустава
Целью лечения является анатомически точное восстановление вилки голеностопного сустава. Теоретически голеностопный сустав следует считать замкнутым кольцом, окружающим таранную кость. Как изображено на рис. 210, кольцо состоит из дистальной суставной поверхности большеберцовой кости, внутренней лодыжки, дельтовидной связки, пяточной кости, наружных связок, наружной лодыжки и межкостной перепонки. Как и при переломах таза, изолированный разрыв кольца (костный или сухожильный) считают стабильным повреждением. Примером стабильного повреждения является перелом лодыжки малоберцовой кости.
Два или более разрыва кольца приводят к нестабильному повреждению. Стабильные повреждения не требуют репозиции; лечение заключается в наложении задней лонгеты, приподнятом положении конечности, прикладывании льда и разгрузке конечности. По мере уменьшения отека необходимо наложить гипсовый сапожок со стопой в нейтральном положении сроком на 4—6 нед. Нестабильные повреждения обычно требуют репозиции.
Примером нестабильного перелома является двухлодыжечный перелом или перелом со смещением лодыжки малоберцовой кости. Как и при переломе тазового кольца, перелом со значительным смещением в кольце вышеуказанных структур означает наличие второго повреждения и классифицируется как нестабильное повреждение.
Сначала обычно предпринимают закрытую ручную репозицию, однако нередко требуется открытая репозиция. Неотложная помощь при этих повреждениях включает лед, приподнятое положение конечности, иммобилизацию и направление к ортопеду. Лечение переломов варьируется от закрытой репозиции с наложением гипсовой повязки до открытой репозиции с внутренней фиксацией (используется чаще). Кроме того, эти повреждения сопровождаются высокой частотой осложнений.
Осложнения переломов костей голеностопного сустава
Переломы костей голеностопного сустава часто сопровождаются развитием нескольких серьезных осложнений.
1. Травматический артрит развивается в 20—40% переломов голеностопного сустава. Особенно предрасположены к его развитию пожилые или лица с оскольчатыми переломами суставного кольца большеберцовой кости.
2. После растяжения связочного аппарата в результате удлинения латеральных связок нередко развивается рецидивирующая нестабильность таранной кости, что предрасполагает к повторным растяжениям.
3. После растяжения связочного аппарата могут наблюдаться подвывихи сухожилий малоберцовой кости вследствие разрыва верхнего малоберцового удерживателя.
4. Разновидностью симпатической дистрофии является атрофия Зудека с быстро развивающимся остеопорозом дистальнее места повреждения и жгучими болями в этой области. Восстановление нормальной функции голеностопного сустава обычно устраняет эти боли.
5. Нередко происходит оссификация межкостной перепонки голени. Больные при этом могут жаловаться на слабость или болезненные ощущения в голеностопном суставе.
6. Костно-хрящевые переломы блока таранной кости могут проявляться хронической болью, ограничением подвижности сустава или припухлостью.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021