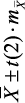Эйтония что это у детей
Проблема здоровья подрастающего поколения и эффективной адаптации его к факторам среды обитания остается приоритетной в возрастной физиологии и профилактической медицине [5,6,9]. Ведущее место среди системных механизмов адаптации принадлежит вегетативной нервной системе (ВНС), в частности, исходному вегетативному тонусу (ИВТ). При этом степень адаптации детского организма во многом определяется психоэмоциональными характеристиками личности, являющимися структурной частью единых психовегетативных соотношений [3].
Цель исследования – изучить особенности функционального состояния ВНС во взаимосвязи с психоэмоциональным статусом у здоровых школьников для оценки их индивидуальной адаптации.
Материал и методы исследования
Обследовано 156 детей 7–15 лет, проживающих в г. Красноярске. Дети признаны клиническими здоровыми, имели средние показатели физического и полового развития. По возрастной периодизации сформированы 2 группы: первая 7–11 лет, вторая 12–15 лет. Для оценки функционального состояния ВНС у детей использован метод кардиоинтервалографии (КИГ) с определением ИВТ (эйтония, ваготония, симпатикотония) по показателям: Мо (мода, сек.); АМо (амплитуда моды, %); Δх (вариационный размах, сек.); ИН1 (индекс напряжения, усл. ед.) [1]. Оценку адаптационных возможностей детского организма проводили по Р. М. Баевскому [4]. Эмоциональные свойства личности ребенка исследовали с помощью детского варианта личностного опросника Г. Ю. Айзенка, состояние высших мозговых функций (ВМФ) изучали с помощью психодиагностических тестов для детского возраста по критериям: вербально-логического мышления тест «исключения понятий», объема внимания – тест «воспроизведение фигур», кратковременной памяти – тест «запоминания чисел». Оценивали количество правильных ответов и время в секундах (сек.), затраченное на выполнение задания [8]. Сенсомоторную асимметрию исследовали при помощи проб [2]: на ведущую руку – 4 пробы, ведущую ногу – 3 пробы, ведущий глаз – 3 пробы, ведущее ухо – 3 пробы. Определяли асимметрию по преобладанию правых и левых значений в каждом случае. Детей разделяли на группы по степени выраженности признаков праволатеральности: первую группу составили дети с тремя левыми показателями, вторую – с симметричными показателями, третью – с разнообразными сочетаниями левых и правых показателей, четвертую – с тремя правыми показателями.
Цифровой материал обработан стандартным пакетом программ STATISTICA, ver. 6.0 [7]. Количественные признаки оцениваются по критериям Манн – Уитни (M–W), Крускала – Уоллиса (K–W), качественные – по критерию c 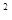
Основные представления о синдроме вегетативной дистонии у детей и принципах лечения
Опубликовано в журнале:
РАКТИКА ПЕДИАТРА. Март, 2008
Е.В. Неудахин, профессор кафедры детских болезней № 2 ГОУ ВПО «Российский государственный медицинский университет» Росздрава, д-р мед. наук
Для синдрома вегетативной дистонии (СВД) характерно сочетание психоэмоциональных и вегетативных нарушений, вовлечение в патологический процесс практически всех органов и систем организма. На фоне полисистемных нарушений (общих соматоформных расстройств) могут доминировать проявления повреждений отдельных органов, что позволяет специалистам выделять различные клинические синдромы.
До настоящего времени нет общепринятой классификации СВД. Ее разработка на современном этапе является достаточно сложной проблемой, так как отсутствуют ясные концептуальные представления об этом синдроме.
С практической точки зрения целесообразно классифицировать СВД в зависимости от формы, вегетативных типов, фаз развития, клинических синдромов, характера течения. В основу модифицированной нами классификации положена рабочая классификация, представленная в 1987 году группой авторов [Белоконь Н.А., Осокина Г.Г., Шварков С.Б. и др.]. По сравнению с предшествующей, в предлагаемой нами классификации отсутствует раздел, указывающий на ведущий этиологический фактор, так как последний в какой-то степени отражается в форме СВД. Мы предлагаем расширить перечень клинических синдромов СВД, включить в классификацию раздел, характеризующий фазы вегетативных расстройств, при этом учитывается альтернативное взаимодействие симпатического и парасимпатического отделов вегетативной нервной системы (табл. 1).
Таблица 1
Классификация СВД Формы
1. Первичная
2. Вторичная (на фоне заболеваний)
Вегетативные типы
1. Симпатикотонический
2. Ваготонический
3. Смешанный
Фазы
1. Напряженной адаптации
2. Относительной компенсации (альтернативной астении)
3. Декомпенсации (альтернативной депрессии)
Клинические синдромы (изолированные или в сочетаниях)
1. Синдром артериальной гипертензии
2. Синдром артериальной гипотензии
3. Нейрогенные обмороки
4. Цефалгический синдром
5. Вестибулопатический синдром
6. Нейрогенная гипертермия (термоневроз)
7. Функциональная кардиопатия
8. Гипервентиляционный синдром (дыхательный невроз)
9. Дискинезия верхних отделов ЖКТ
10. Дискинезия нижних отделов ЖКТ (синдром раздраженной толстой кишки)
11. Ангиотрофоневроз
12. Нейрогенный мочевой пузырь
13. Функциональная легочная гипертензия
14. Гипергидроз
15. Нейроэндокринный синдром
16. Вегетативные кризы (панические атаки):
— симпатико-адреналовые
— ваго-инсулярные
Характер течения
1. Перманентное
2. Пароксизмальное
3. Перманентно-пароксизмальное
ДИАГНОСТИКА
Для постановки диагноза СВД необходимо комплексное обследование детей.
При оценке вегетативного гомеостаза следует установить следующие функциональные характеристики [Вейн А.М. и соавт., 1981]:
Роль расстройств вегетативной нервной системы у детей с бронхиальной астмой
Рубрика: 6. Клиническая медицина
Дата публикации: 15.03.2016
Статья просмотрена: 583 раза
Библиографическое описание:
Тожибоев, Т. Т. Роль расстройств вегетативной нервной системы у детей с бронхиальной астмой / Т. Т. Тожибоев, Х. К. Ханкелдиева. — Текст : непосредственный // Медицина и здравоохранение : материалы IV Междунар. науч. конф. (г. Казань, май 2016 г.). — Казань : Бук, 2016. — С. 47-49. — URL: https://moluch.ru/conf/med/archive/194/10025/ (дата обращения: 21.12.2021).
Анализ литературы позволяет сделать вывод, что оценка волновой структуры синусового ритма у пациентов с БА выявляет дисбаланс всех звеньев ВНС и возможное истощение ее адаптационных резервов.
Методы исследования. Оценка исходного вегетативного тонуса проводилась согласно унифицированной и стандартизированной методике исследования; кардиоинтервалография (КИГ), клино-ортостатическая проба (КОП).
Результаты. Реализация повышенной активности симпатического звена вегетативной нервной системы осуществляется посредством влияния через простогландины и циклические нуклеотиды на обмен веществ с мобилизацией энергетических ресурсов, активации и «истощения» резервных возможностей гипоталамо-гипофизарно-надпочечниковой системы, изменения уровня выделяемых медиаторов аллергической реакции.
Ключевые слова:вегетативная нервная система, дети, бронхиальная астма.
В возникновении и развитии бронхиальной астмы (БА) немаловажную роль играют расстройства вегетативной нервной системы (ВНС). И исследования по изучению баланса и реактивности ВНС при БА немногочисленны и противоречивы [1, 3]. Одни авторы указывают на то, что в вегетативном обеспечении у большинства больных с БА преобладают парасимпатические влияния, другие исследователи отмечают более частое появление приступов БА у больных с преобладанием симпатического тонуса, третьи — выявляют достоверный рост преобладания тонуса парасимпатической нервной системы с возрастом и увеличением срока заболевания. Есть также мнение, что БА развивается на фоне повышения активности центрального контура регуляции вегетативного тонуса и выраженной симпатикотонии [3–6]. Однако степень этих изменений, а также их обратимость (возможность реадаптации) остаются недостаточно изученными.
Целью нашей работы явилось изучить состояния вегетативного баланса и прогностических возможностей количественных параметров функциональной активности ВНС для оценки состояния адаптационно-приспособительных резервов организма у детей с тяжелой БА.
Материалы иметоды.
Оценка исходного вегетативного тонуса проводилась согласно унифицированной и стандартизированной методике исследования; кардиоинтервалография (КИГ), клино-ортостатическая проба (КОП) [1–2]. Результаты исследования исходного вегетативного тонуса в условиях относительного покоя показали значительное преобладание случаев исходной симпатикотонии — 72 детей (64,7 %; Р 0,05). У этой же группы больных отмечено уплотнение сердечного цикла (Мо, Р 0,05). Сравнительный анализ вегетативных реакций у больных показал снижение нормальных реакций при эй- (Р Подпишитесь на нашу рассылку: Подписаться
Современные взгляды на лечение синдрома вегетативной дистонии у детей
Синдром вегетативной дистонии (СВД) является одним из самых частых заболеваний детского возраста. Известно, что на приеме у педиатра на долю СВД приходится 50–75% от числа пациентов с неинфекционной патологией.
Синдром вегетативной дистонии (СВД) является одним из самых частых заболеваний детского возраста. Известно, что на приеме у педиатра на долю СВД приходится 50–75% от числа пациентов с неинфекционной патологией. При этом у больных могут отмечаться изменения со стороны различных органов и систем, которые носят функциональный характер. Этим дистония принципиально отличается от других заболеваний, что не должно стать поводом для успокоения, так как возможен переход СВД в такие психосоматические заболевания у взрослых, как ишемическая болезнь сердца, гипертоническая болезнь, бронхиальная астма. Отсутствие адекватной терапии может привести к ухудшению в состоянии больного. В связи с этим необходим поиск новых эффективных методов лечения детей с СВД.
Обычно лечение больного с СВД проводится в течение длительного времени. При этом очень важно учитывать характер вегетативных нарушений (преобладание активности симпатического или парасимпатического отделов вегетативной нервной системы), тяжесть клинических проявлений, а также психоэмоциональные особенности личности ребенка. Предпочтение в лечении детей с СВД должно отдаваться немедикаментозным методам. Этого бывает достаточно при легком течении СВД. При тяжелом течении используется и медикаментозная терапия. Одновременно проводится лечение хронических очагов инфекции и сопутствующих заболеваний.
Терапию следует начинать с нормализации режима дня: очень важно, чтобы ночной сон составлял не менее 8–10 ч, а также чтобы ребенок гулял на свежем воздухе не менее 2–3 ч в день. При построении занятий целесообразно чередовать физические и умственные нагрузки. Необходимо устранить гиподинамию, ограничить просмотр телевизионных передач до 1 ч в день, а также работу за компьютером, которые должны быть дозированы с учетом возраста ребенка.
Занятия физкультурой. Дети с СВД должны заниматься утренней гимнастикой. Благоприятное влияние на пациентов оказывают плавание, катание на лыжах, коньках, дозированная ходьба, игра в настольный теннис, бадминтон. Не рекомендуются занятия групповыми видами спорта (футбол, баскетбол, волейбол), а также боксом, борьбой, кикбоксингом.
Питание. Ребенок с СВД должен получать полноценное питание с достаточным количеством минеральных веществ и витаминов. Детям с повышенной симпатоадреналовой активностью и лабильной артериальной гипертензией необходимо ограничить потребление поваренной соли, чая, кофе. Целесообразно исключить из рациона копчености, острые блюда, шоколад. Детям с повышенной парасимпатической активностью, артериальной гипотонией рекомендуется пища, содержащая достаточное количество жидкости, а также маринады, чай, кофе (лучше с молоком), шоколад и шоколадные конфеты, кефир, гречневая каша, горох. Детям с СВД целесообразно принимать мед на ночь в течение 2–3 мес, а также различные соки, настои, компоты из облепихи, калины, шиповника, рябины, моркови, брусники, черноплодной рябины, изюма, кураги.
Психотерапия. Важное место в лечении детей с СВД должно отводиться индивидуальной рациональной психотерапии, направленной на коррекцию внутренней картины болезни с переориентацией на немедикаментозные приемы саморегуляции. При этом очень важно, чтобы лечащий врач вызывал доверие не только у ребенка, но и у его родителей. Нередко можно видеть хороший терапевтический эффект, убедив больного лишь изменить образ жизни, характер питания, заняться физкультурой.
Водные процедуры. Обычно у детей с СВД эффективны следующие водные процедуры: плавание, циркулярный душ, сауна, лечебные ванны. Бальнеотерапия должна проводиться в зависимости от особенностей вегетативных нарушений. Для детей с повышенной симпатической активностью показаны ванны с добавлением седативных трав, при ваготонии — солевые хвойные, нарзанные, родоновые ванны, обливания, растирания холодной водой.
Физиотерапевтическое лечение. При СВД широко используются гальванизация по рефлекторно-сегментарной методике, парафин, озокерит на шейно-затылочную область. Выбор методики должен проводиться с учетом направленности исходного вегетативного тонуса. При ваготонии показаны электрофорез на воротниковую зону с 5% раствором хлористого кальция, 1% раствором кофеина или 1% раствором мезатона. При симпатикотонии используется электрофорез с 2% раствором эуфиллина, 2% раствором папаверина, 4% раствором сульфата магния.
Массаж. При ваготонии, особенно сочетающейся со снижением артериального давления, назначается общий массаж, а также массаж икроножных мышц, кистей рук и шейно-воротниковой зоны; при преобладании симпатического тонуса — массаж по зонам позвоночника и шейно-воротниковой области.
Медикаментозная терапия. При недостаточной эффективности описанных выше лечебно-оздоровительных мероприятий назначается медикаментозная терапия. Желательно начинать медикаментозное лечение с фитотерапии. Детям с повышенной возбудимостью, тревожностью рекомендуется назначать фитосборы, обладающие седативным действием: шалфей, боярышник, валериана, пустырник, зверобой (табл. 1). Курсы лечения обычно длительные — в течение 3–12 мес. Препараты необходимо чередовать через 2–4 нед (с двухнедельным перерывом между курсами).
Кроме настоек и экстрактов, из фитопрепаратов могут использоваться также различные виды чая. Из препаратов валерианы лучше всего зарекомендовал себя «валериановый чай»: 1 ст. ложку измельченного корня валерианы заварить с вечера одним стаканом крутого кипятка, накрыть блюдцем и на следующий день принять настой в 3–4 приема. Таким же образом готовится чай из пустырника, который обладает даже большими, чем валериана, успокаивающими свойствами. При острых невротических реакциях в качестве быстродействующего «огнетушителя» может использоваться «валериановый коктейль»: 5–15 мл настойки валерианы, т. е. 1 чайная, десертная или столовая ложка, пополам с водой. Менее убедителен седативный эффект таблетированного экстракта валерианы.
При недостаточном успокаивающем эффекте фитопрепаратов в лечении детей с СВД применяются анксиолитики и нейролептики (табл. 2).
Главной мишенью действия нейролептиков и анксиолитиков служат структуры лимбико-ретикулярного комплекса, в которых сосредоточены высшие вегетативные и эмоциональные центры. Тесная связь психических и вегетативных функций, осуществляемая лимбической системой, позволяет понять, почему эти препараты, снижая эмоциональную возбудимость, одновременно оказывают нормализующее влияние на вегетативно-висцеральные расстройства, сопровождающие СВД.
При назначении транквилизаторов необходимо учитывать характеристику психоэмоционального состояния больного и направленность вегетативной дисфункции (ваго- или симпатикотония). Детям с повышенным уровнем тревожности, нарушением сна показаны транквилизаторы с выраженным седативным эффектом: седуксен (Сибазон, Реланиум, Диазепам), Феназепам, Тазепам, Атаракс. При гипостеническом невротическом состоянии, артериальной гипотонии назначают препараты с умеренным активизирующим действием — «дневные транквилизаторы» (Грандаксин, медазепам), которые даются обычно в два приема — утром и днем. Важно учитывать, что при СВД по симпатикотоническому типу целесообразно использование Седуксена (1 таблетка — 0,005 г), Тазепама (1 таблетка — 0,01), Феназепама (1 таблетка — 0,5 и 1 мг). Детям с СВД по ваготоническому типу показаны Амизил (1 таблетка — 1 мг или 2 мг), при смешанном варианте СВД — Белласпон (1–3 таблетки в сутки), Рудотель (1 таблетка — 0,01 г), Грандаксин (1 таблетка — 0,05 г). Продолжительность назначений транквилизаторов — не более 4–6 нед, возможно проведение повторных курсов.
Нейролептики показаны детям с острой и хронической тревогой, при двигательном беспокойстве, наличии тиков, ипохондрии, страхов, а также при стойком болевом синдроме. Они снижают реакцию на внешние раздражители, обладают вегетотропным действием, рекомендуются к применению, когда транквилизаторы неэффективны. Чаще всего из этой группы препаратов используется Френолон в дозе 5–15 мг/сут, тиоридазин (Меллерил, Сонапакс) — детям дошкольного возраста в дозе от 10 до 20 мг/сут, школьного — по 20–30 мг/сут, а также Терален в дозе 5–15 мг/сут. Френолон и Сонапакс дают хороший эффект при кардиалгиях. Терален обладает еще и антигистаминным свойством.
При необходимости нейролептики можно сочетать с анксиолитиками.
Хорошо зарекомендовали себя препараты, улучшающие обменные процессы в ЦНС — нейрометаболические стимуляторы. Они показаны детям с выраженными проявлениями СВД. Нейрометаболические стимуляторы оказывают не только положительное влияние на обменные процессы и кровообращение мозга, но и стимулируют окислительно-восстановительные процессы, усиливают утилизацию глюкозы, улучшают энергетический потенциал организма, повышают устойчивость ткани мозга к гипоксии, способствуют улучшению памяти, облегчают процесс обучения. С этой целью можно назначить Ноотропил (0,4–0,6 мг/сут), Энцефабол (0,1–0,2 мг/сут), Аминалон (0,5–1 г/сут), Пантогам (0,5–0,75 г/сут), Фенибут (0,5–0,75 г/сут), глицин (0,2–0,3 г/сут). Наряду с этими препаратами используются глутаминовая кислота, Церебролизин по 1 мл внутримышечно (курс лечения — 10–15 инъекций). Лечение данными препаратами проводят 2–3 раза в год.
Детям с ваготонической направленностью СВД назначают растительные психостимуляторы, повышающие активность симпатической нервной системы. С этой целью можно воспользоваться кофеином, настойкой женьшеня, лимонника китайского, элеутерококка, родиолы розовой, заманихи, пантокрина. Все эти препараты назначают из расчета по 1–2 капли на 1 год жизни в первой половине дня: 2 раза в день за 30 мин до еды в течение 1–2 мес, чередуя их между собой (с перерывами по 2–3 нед).
При упорных головных болях, внутричерепной гипертензии показаны курсы Диакарба, мочегонных трав. Для улучшения микроциркуляции назначают Трентал, Кавинтон, Винкапан.
В настоящее время в лечении СВД стали использоваться препараты, в состав которых входят коферменты, микроэлементы и витамины в изолированном виде или в их сочетании: Коэнзим Q10, L-карнитин, Бетакаротин, кальция гипохлорит, кальция лактат, кальция фосфат, Магне В6, Мульти-табс и Мульти-табс с бета-каротином.
Важно учитывать, что при симпатикотонии предпочтение следует отдавать препаратам калия и витамину В1, в то время как при ваготонии — препаратам кальция, фосфора, витаминам В6, С.
Лечение артериальной гипертензии. При артериальной гипертензии показано назначение базисной терапии, включающей сосудистые и ноотропные препараты. С этой целью можно назначить Оксибрал (по 2,5 мл сиропа 3 раза в день), Винпоцетин (1 таблетка — 5 мг), Кавинтон (1 таблетка — 5 мг), Циннаризин (1 таблетка — 25 мг). При неэффективности лечения назначаются гипотензивные препараты. Важным в лечении больных с артериальной гипертензией является индивидуальный подбор препаратов для конкретного человека. При стабильной артериальной гипертензии и гиперкинетическом типе кровообращения (тахикардия, преимущественное повышение систолического артериального давления) показано назначение небольших доз β-блокаторов: атенолол — 0,7 мг/кг 1 раз в день, пропранолол (Обзидан, Индерал) — 0,5 мг/кг 3–4 раза в день. При гипокинетическом типе кровообращения (брадикардия, повышение преимущественно диастолического артериального давления) лечение начинают с назначения мочегонных препаратов (Гипотиазид, Триампур композитум). При отсутствии эффекта показано назначение ингибитора ангиотензинпревращающего фермента каптоприла (0,5 мг/кг 3 раза в сутки). В педиатрической практике часто используется пролонгированный препарат эналаприл (0,02 мг/кг 1 раз в день).
Купирование гипертонических кризов. Прежде всего необходимо создать максимально спокойную обстановку. С целью снижения артериального давления у ребенка с СВД можно назначить седативные препараты (Седуксен — 1 таблетка — 5 мг или 1–2 мл в/в), мочегонные средства (Фуросемид, Лазикс), препараты калия (Панангин — 2 таблетки), селективный β-адреноблокатор атенолол из расчета 0,7 мг/кг.
Лечение вегетативных пароксизмов довольно сложно, так как кризы обладают циркадностью и строго индивидуальны. Преобладание активности того или иного отдела вегетативной нервной системы во время криза может быть компенсаторным; подавляя этот отдел, можно усугубить, усилить криз. Важно не столько лечение самого криза, сколько комплексная и длительная терапия в межприступный период.
При симпатоадреналовых пароксизмах у детей используют транквилизаторы, седативные препараты, β-адреноблокаторы. Желательно после купирования криза назначить β-адреноблокатор еще на 4–5 дней, можно в сочетании с седативными лекарственными средствами. Если у пациента симпатоадреналовые кризы повторяются и выявлена связь между их возникновением и психоэмоциональным напряжением, то β-адреноблокатор может назначаться в небольшой дозе более продолжительное время. Необходимо устранить провоцирующий фактор и провести пациенту курс психотерапии. Детям с повторяющимися парасимпатическими кризами целесообразно провести длительный курс лечения (1–2 мес) одним из препаратов красавки. С этой целью можно использовать Белласпон, Беллатаминал и др. Обычно их назначают на ночь (1/2–1 таблетки) в зависимости от возраста. На этом фоне следует продолжать лечение СВД.
Если у ребенка возник вегетативный пароксизм, нужно определить особенности его течения (вагоинсулярный, симпатоадреналовый или смешанный), а затем с учетом этого оказать необходимую помощь (табл. 3).
В заключение следует сказать, что купирование вегетативных кризов у детей, как и лечение СВД, требует индивидуального подхода с подбором соответствующих методов и препаратов. Даже при адекватной терапии СВД необходим контроль эффективности терапии, так как могут наблюдаться парадоксальные реакции, поскольку ваготонии или симпатикотонии в чистом виде у детей практически не бывает. Сменяя один метод лечения другим, можно добиться положительного терапевтического эффекта в большинстве случаев.
Литература
Л. В. Царегородцева, кандидат медицинских наук, доцент
РГМУ, Москва
Научная электронная библиотека
Алферова О П, Осин А Я,
3.1. Исходный вегетативный тонус и вегетативная реактивность у подростков
Вегетативная регуляция оценивалась у подростков, проживающих в г. Спасске-Дальнем по исходному вегетативному тонусу (ИВТ) и вегетативной реактивности (ВР). Под наблюдением находилось 124 подростка I группы здоровья в возрасте от 15 до 18 лет (в среднем 15,5 ± 3,5 лет). Из них число юношей составило 60 (48,40 ± 4,51 %), девушек – 64 (51,60 ± 4,51 %) без достоверных различий по полу (р > 0,5). ИВТ изучался методом кардиоинтервалографии (КИГ) в горизонтальном положении. Основные показатели включали моду (Мо), амплитуду моды (АМо), вариационный размах (ΔХ), индекс напряжения (ИН1). ВР исследовалась при записи КИГ в вертикальном положении (Р.М. Баевский, 1984). При этом были рассчитаны Мо, АМо, ΔХ, ИН2. Оценка ВР осуществлялась по отношению ИН в ортоположении (ИН2) к ИН в клиноположении (ИН1). Для этого применялся компьютерный электрокардиограф «Поли-Спектр-12/Е» 2008 года выпуска фирмы «Нейрософт» г. Иваново.
Для изучения исходного вегетативного тонуса у подростков был проведен анализ результатов КИГ. При этом определяли средние величины, их индивидуальные колебания и доверительные интервалы средних величин (табл. 3.1). Показатели Мо в среднем равнялись 0,84 ± 0,01 с
с индивидуальными колебаниями от 0,56 до 1,32 с, АМо – 33,07 ± 1,02 % (от 11,0 до 68,0 %), ΔХ – 0,31 ± 0,02 с (от 0,08 до 1,08 с), ИН1 – 104,94 ± 9,82 у.е. (от 6,80 до 555,60 у.е.). По результатам КИГ определялось четыре типа вегетативного тонуса, включающих состояния эйтонии, ваготонии, симпатикотонии и гиперсимпатикотонии. Состояние эйтонии было установлено у 58 (46,77 ± 4,51 %) подростков, ваготонии – у 21 (16,93 ± 3,42 %), симпатикотонии – у 19 (15,32 ± 3,23 %), гиперсимпатикотонии – у 26 (20,98 ± 3,74 %) обследованных. Отсюда следует, что почти у 1/2 подростков определялось состояние эйтонии, а состояние ваготонии – в 2,8 раза реже (р Подростки ( n = 124 )
(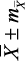
(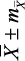
(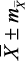
КИГ в горизонтальном положении :
КИГ в вертикальном положении :
Примечание: 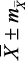
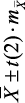
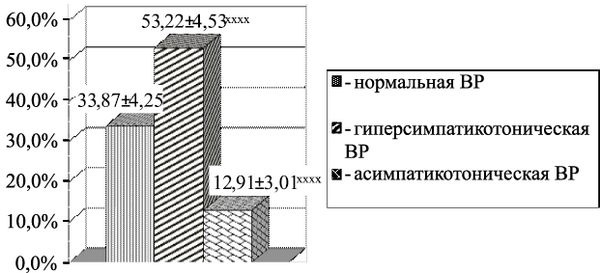
Рис. 3.2. Типы вегетативной реактивности (ВР) у здоровых подростков (%).
Примечание: р – степень достоверности различий между показателями нормальной ВР и других типов ВР (xxxx – р 0,1). Состояние симпатикотонии у юношей встречалось в 2,5 раза реже (р 0,2).
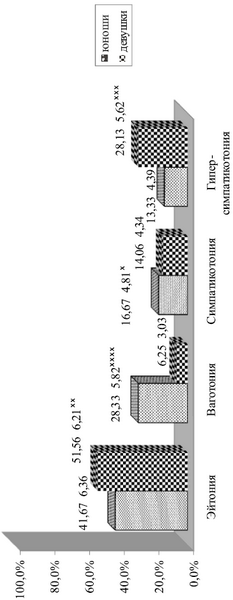
Рис. 3.3. Типы исходного вегетативного тонуса у юношей и девушек (%).
Примечание: р – степень достоверности различий показателей у юношей и девушек (х – р 0,5). Асимпатикотоническая ВР у девушек встречалась в 4,1 раза реже, чем нормальная ВР (р 0,1, р > 0,2, р > 0,1, р > 0,2, р > 0,2, р > 0,2).
Показатели исходного вегетативного тонуса у подростков были изучены по данным кардиоинтервалограмм (табл. 3.2). По сравнению с эйтонией ваготония характеризовалась более высокими величинами Мо в 1,2 раза (р Группы обследованных подростков ( n = 124)
Кардиоинтервало-графия в горизонтальном положении (ИВТ):
Примечание : р1-2 – степень достоверности различий между показателями состояния эйтонии и ваготонии, р1-3 – степень достоверности различий между показателями состояния эйтонии и симпатикотонии, р1-4 – степень достоверности различий между показателями состояния эйтонии и гиперсимпатикотонии.
При оценке результатов КИГ в горизонтальном положении состояние эйтонии определялось чаще и составило почти 1/2 часть от общего числа подростков. Состояние ваготонии определялось в 2,8 раза реже, симпатикотонии – в 3,0 раза реже и гиперсимпатикотонии – в 2,2 раза реже, чем состояние эйтонии. При анализе КИГ в вертикальном положении нормальная ВР определялась почти у 1/3 подростков. Гиперсимпатикотоническая ВР регистрировалась в 1,6 раза чаще, а асимпатикотоническая ВР – в 2,6 раза реже, чем нормальная ВР.
Показатели КИГ, записанной в горизонтальном и вертикальном положении изменялись в зависимости от пола обследованных. Состояние эйтонии и симпатикотонии определялись с одинаковой частотой без достоверных различий у юношей и у девушек. У юношей при оценке показателей КИГ состояние ваготонии определялось в 4,5 раза достоверно чаще, а гиперсимпатикотонии – в 2,1 раза достоверно реже, чем у девушек. У юношей нормальная вегетативная реактивность определялась в 2,1 раза достоверно реже, а гиперсимпатикотоническая ВР – в 1,4 раза достоверно чаще, чем у девушек. Асимпатикотоническая ВР устанавливалась с близкой частотой без достоверных различий у юношей и у девушек.
Определённые различия были выявлены у подростков при исследовании кардиоинтервалограмм в зависимости от ИВТ. В отличие от эйтонии ваготония характеризовалась более высокими величинами Мо в 1,2 раза (на 15,7 %), ΔХ в 1,6 раза (на 38,9 %) и более низкими значениями АМо в 1,4 раза (на 41,1 %), ИН1 в 2,6 раза (на 62,2 %). При сравнении с эйтонией симпатикотония отличалась более высокими величинами АМо в 1,4 раза (на 30,6 %), ИН1 в 2,3 раза (на 57,2 %) и более низкими значениями Мо в 1,1 раза (на 8,1 %), ΔХ в 1,6 раза (на 36,4 %). В отличие от эйтонии при гиперсимпатикотонии регистрировались более высокие величины АМо в 1,9 раза (на 46,5 %), ИН1 в 5,6 раза и более низкие значения Мо в 1,2 раза (на 19,8 %), ΔХ в 2,4 раза (на 57,6 %).