Ортопедия в Израиле
(925) 50 254 50
Фасетэктомия в Израиле
Лечение декомпрессии спиномозгового корешка
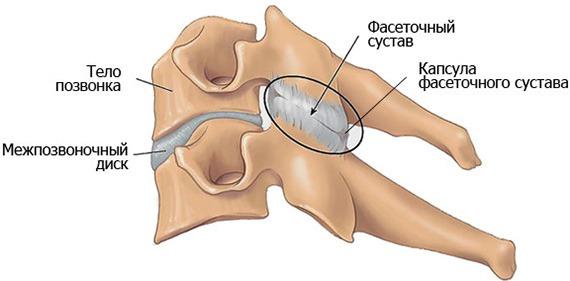
Удаление фасеточных (межпозвонковых) суставов — фасетэктомия — применяется как самостоятельная операция для декомпрессии спинномозгового корешка и позвоночного канала, а также в сочетании с ламинэктомией для расширенного доступа к структурам, сдавливающим спинной мозг. Поскольку полное удаление фасеточных суставов позвонка может привести к нестабильности сегмента, чаще используется частичная фасетэктомия, позволяющая создать неподвижное соединение суставов — артродез.
Показания
Фасетэктомия — это хирургическое лечение позвоночника, а именно, резекция фасеточных (междупозвоночных) суставов, желтой связки. Выполняется в качестве одного из этапов подготовки к другой операции, более сложной. Рекомендуется в паре с микрохирургической дискэктомией, ламинэктомией, чтобы обеспечить доступ к структурам, сдавливающим спинной мозг.
По необходимости может проводиться как самостоятельная операция. Считается одним из методов декомпрессии спинного мозга и спинномозговых корешков. К примеру, такая операция позволяет безопасно удалить частицы сломанных позвонков, которые сместились в канал спинного мозга. Эта операция проводится только после медикаментозной терапии, которая не дала результатов.
Показания к проведению фасетэктомии в дополнение к ламинэктомии возникают при центральных стенозах с миелопатией и уменьшением поперечника позвоночного канала.
Методика фасетэктомии
Пациент укладывается на живот и вводится в общий наркоз. Применение рентгеноскопического контроля с уточнением расположения пораженного сегмента позволяет произвести операцию через разрез длинной 2-3 см. Отодвигают и отделяют мышцы до обнажения фасеточных суставов. Затем под контролем эндоскопа специальной фрезой и кусачками удаляют суставные отростки (фасетки).
В зависимости от расположения грыжи, сдавливающей спинномозговой корешок, возможно проведение частичной медиальной или латеральной фасетэктомии. Однако расположение грыжи внутри узкого корешкового канала требует полного удаления фасеточного сустава.
По показаниям проводят вскрытие твердой оболочки спинного мозга и удаление сдавливающих его структур. Затем оболочку зашивают. Если была проведена частичная фасетэктомия, то сопоставляют оставшиеся части фасеток для их дальнейшего срастания с формированием артродеза. Рану ушивают.
В некоторых случаях, чтобы избежать нестабильности позвоночного сегмента, полное удаление двух фасеточных суставов может быть дополнено стабилизирующей позвоночник операцией.
Противопоказания к фасетэктомии
Противопоказания в основном общего характера: нарушения свертывания, тяжелые сопутствующие заболевания, беременность.
При возможности проведения менее травматичных декомпрессионных операций предпочтение должно отдаваться им.
Осложнения
Возможность протекания некоторых осложнений сложно предсказать, поэтому диагностика и лечение подобным методом — сугубо индивидуальный процесс.
Основные осложнения после операции:
При квалифицированном проведении операции и учете всех противопоказаний подобные операции проходят успешно, и в своем большинстве дают положительные результаты.
Альтернативные новые методы лечения грыжи позвоночника
Среди новых методов хирургического лечения грыжи диска можно отметить:
Операция при остеохондрозе позвоночника: показания, виды, реабилитация
Остеохондроз позвоночника – самое распространенное заболевание в структуре патологий скелетно-мышечной системы человека. Заболевание характеризуется стадийно развивающимися дегенеративно-дистрофическими изменениями на позвоночно-двигательном сегменте (ПДС), то есть на определенном уровне. Поражение ПДС может быть одиночным или множественным. В последнем случае дегенерации диагностируются на 2 и более уровнях позвоночного столба.
Этиологическую основу развития патологии составляют локальные метаболические нарушения в позвоночнике, толчок к которым дают интенсивные динамические нагрузки, гиподинамия, травмы, болезни обмена веществ, инфекции. Патогенез остеохондроза изначально начинает развиваться в межпозвонковых дисках, затем распространяется на смежные позвонки, фасеточные суставы, связочный аппарат. Основные патологические изменения при остеохондрозе – появление костно-хрящевых конгломератов в виде остеофитов и межпозвоночных протрузий/грыж, развитие на их фоне нестабильности ПДС, стеноза позвоночного канала, компрессии нервных и сосудистых образований, сдавления спинного мозга (стеноз).
Течение остеохондроза, в зависимости от его локализации и запущенности, сопровождается различной интенсивности статическими, неврологическими, вегетативно-висцеральными расстройствами. Самые распространенные и наиболее сложно переносимые пациентами симптомы – выраженный болевой синдром, снижение подвижности в позвоночнике и/или конечностях, мышечная слабость в руках и/или ногах, частые головные боли, нарушение координации.
По статистике, болезнь, постепенно ведущая к деградации структур и к угнетению функций позвоночника и ЦНС, присутствует у каждого второго человека. Чаще всего остеохондроз возникает в возрасте 35-40 лет, однако механизмы его развития сегодня нередко «включаются» и у лиц 20-35 лет. Это – приобретенное хроническое заболевание, от которого консервативно избавиться невозможно, но заметно притормозить его эволюцию при своевременной и правильно организованной терапии вполне реально.
Боль — главный симптом.
К сожалению, многие пациенты недооценивают всю сложность и проблематику остеохондроза, пренебрегая крайне необходимыми правилами регулярного квалифицированного лечения и соблюдения специального физического режима. Или, что не лучше, «уходят» с головой в апробацию не всемогущих народных рецептов и всяческих сомнительных гимнастик из интернета. В связи с этим патология запускается до такой степени, что принести облегчение пациенту может уже только оперативное вмешательство. О том, кому и в каких случаях при остеохондрозе назначается операция, в чем ее особенности (хирургические приемы, эффект, риски и т.д.), в полном объеме будет освещено далее.
Кому при остеохондрозе рекомендована операция?
Далеко не каждый случай остеохондроза является поводом для экстренной хирургической помощи. Однако примерно 10%-15% пациентов с данным диагнозом нуждается в нейрохирургическом лечении. Хирургия первостепенно назначается как жизненно необходимая мера при явной угрозе причинения критического вреда структурам центральной нервной системы, прежде всего спинному мозгу, нервным сплетениям, сосудистым магистралям. Ведь при такой клинической картине риск инвалидности возрастает в разы.
Инвалидизация преимущественно связана с появлением парезов и параличей, зоной локализацией которых могут выступать верхние и нижние конечности, иногда вся половина тела ниже эпицентра поражения ПДС. При тяжелом остеохондрозе в области шеи не исключена провокация им инсульта. Все это очень серьезно и не всегда обратимо, поэтому для отдельных пациентов, чтобы не допустить такого плачевного исхода, надобность операции даже не обсуждается. Также более чем убедительным обоснованием к назначению вмешательства при данном диагнозе является неэффективность активной консервативной терапии.
Локализация боли и пареза.
Первые пациенты нейрохирургического профиля (с показаниями к операции) – это люди, имеющие один или несколько критериев из этого списка.
Синдром позвоночной артерии.
Безусловно, лишь на основании жалоб больного ни один специалист не будет поднимать вопрос об операции. Только после детального изучения истинной клиники патогенеза посредством рентгена, МРТ, неврологических тестов и прочих методов диагностики в совокупности с оценкой анамнеза и ранее проведенных терапевтических мер окончательно решается, нужна ли человеку с остеохондрозом операция.
Противопоказания к операции
К оперативному вмешательству невозможно приступить, если обнаружены сопутствующие проблемы со здоровьем следующего плана:
После устранения путем специфического корректирующего курса лечения перечисленных факторов, что в большинстве случаев выполнимо, оперативное вмешательство по поводу последствий остеохондроза может быть разрешено.
Виды операций при остеохондрозе
В борьбе со спинальными дегенерациями, сильно усложняющими жизнь пациента, используются различные декомпрессивные и стабилизирующие методики. Предназначением декомпрессивных операций является выполнение декомпрессии (освобождения от сдавления) нервных окончаний, спинного мозга, сосудов путем устранения основного источника, создающего проблему. Например, путем удаления костных краевых наростов, межпозвоночной грыжи и т. п. Стабилизирующие техники служат для стабилизации (укрепления) гипермобильных, смещенных позвонков в анатомически правильной позиции. Какие именно декомпрессивно-стабилизирующие хирургические методы при остеохондрозе активно практикуют нейрохирурги, знакомим дальше.
Микродискэктомия
Микродискэктомия – наиболее востребованный способ хирургии при остеохондрозе, поскольку чаще всего патология осложняется межпозвоночной грыжей диска. Чтобы ликвидировать грыжевое выбухание, сдавливающее вокруг себя нервные/сосудистые ткани, его иссекают специальными микрохирургическими инструментами. Весь сеанс удаления грыжи происходит под постоянным контролем интраоперационного микроскопа с мощными увеличивающими и визуализационными возможностями. Процедура выполняется под общим наркозом.
Сначала хирург открывает доступ к диску, делая небольшой кожный разрез (до 4 см) на спине в проекции пораженного МПД. Если поражение концентрируется в шейном отделе, разрез и манипуляции будут осуществляться со стороны передней поверхности шеи. Затем после лояльного сдвижения мышц в сторону (мышцы не режут), хирург экономно резецирует желтую связку. Если в том есть необходимость, специалист специальным инструментом в виде кусачек убирает остеофиты, частично межпозвонковые суставы.
После бережно по отношению к нервным корешкам производится удаление грыжевой ткани с максимально возможной сохранностью диска. Заканчивают операцию лазерным облучением прооперированного диска с целью ускорения регенерации его тканей и профилактики рецидива.
Если диск сохранить невозможно (часто бывает на шейных уровнях), его полностью удаляют. После полной потери диска обязательно устанавливаются межтеловые стабилизаторы – костные трансплантаты, кейджи, имплантаты диска или др. При частичной микродискэктомии целесообразность применения систем стабилизации решается индивидуально.
Фасетэктомия
Суть данной методики заключается в удалении фасеточных суставов, если они стали причиной сужения спинномозгового канала. Также метод может быть применен в качестве начального этапа к другой операции на позвоночнике, чтобы обеспечить свободный доступ к манипуляциям на иных структурах, которые сдавливают нервные корешки и спинной мозг. Чаще используется частичная фасетэктомия, так как полное удаление междупозвоночных суставов, может привести к нестабильности позвоночника.
Фасеточная эктомия проходит под общей анестезией. В ходе манипуляций используется рентгенографический контроль. Во время оперативного вмешательства больной лежит на животе. Через 3-4-саниметровый разрез после сдвижения мышечных волокон и открытия фасеточных суставов, используя микрохирургические фрезы и кусачки, врач резецирует в нужном объеме суставные отростки.
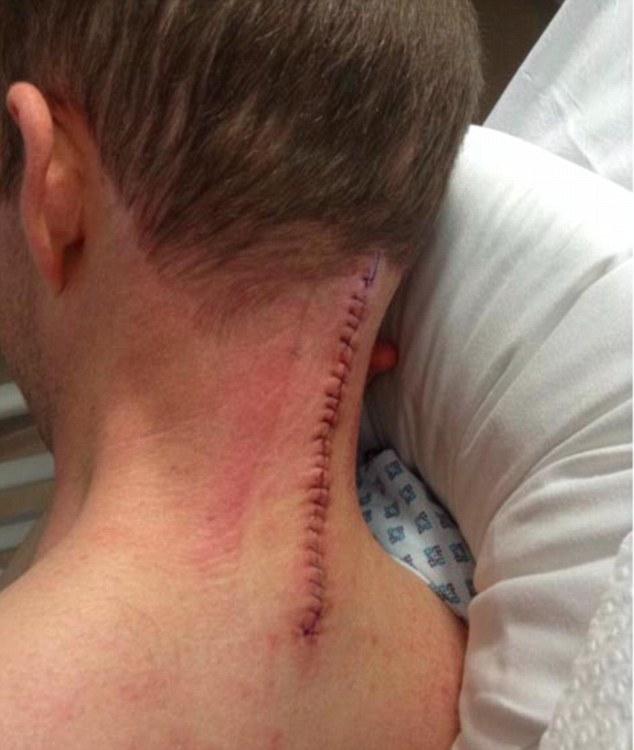
Далее в зависимости от показаний выполняют артродез дугоотростчатых сочленений, иногда установку стабилизирующей конструкции или же переходят к другой операции, например, микродискэктомии. Хирургический процесс заканчивают послойным наложением на операционную рану компактного шва.
Ламинэктомия
Спинальная методика распространена при остеохондрозе, спровоцировавшем сужение позвоночного канала с защемлением нервных образований. Суть ламинэктомии заключается в резекции ламины (дужки) позвонка, за счет чего достигается декомпрессия нервного корешка. Вмешательство может быть самостоятельной процедурой или вспомогательным способом к другой операции для обеспечения максимального доступа к содержимому полости позвоночного канала.
Анестезиологическое пособие во время операции применяется общего типа. Пациента укладывают на живот или на бок. Разрез, открывающий доступ к позвонкам, по длине может составлять от 3 см до 10 см. После рассечения и раздвижения мягких тканей над интересующей областью, под рентген-контролем производится удаление (частичное или полное) дужек позвонков при помощи щипцов-кусачек. Зачастую в подсечении нуждается и некоторый фрагмент фасеточных суставов.
Если процедура была задействована в качестве вспомогательного метода, далее продолжатся хирургические действия по устранению грыжи, остеофитных наростов, рубцовых образований или др. Отметим, что ламинэктомированные костные единицы слишком подвержены дестабилизации. Поэтому на финальном этапе после любого вмешательства, где применялась ламинэктомия, производят спондилодез позвонков.
Фораминотомия
Фораминтомия используется при остеохондрозах, сопровождающихся фораминальным межпозвонковым стенозом и корешковым болевым синдромом. Декомпрессионная технология проходит под контролем КТ-флюороскопии, эндоскопа или микроскопа. Декомпрессия невральных структур по способу фораминотомии – это расширение межпозвонкового (фораминального) отверстия посредством удаления патологически измененной части позвонка (костных шипов), возможно, с малой частью диска. С недавних пор стали выполнять фораминотомию при помощи эндоскопа, что позволило значительно сократить степень хирургической инвазии.
Нейрохирургический сеанс чаще предполагает применение общего вида наркоза. Если главным техническим компонентом контроля будет выступать эндоскоп, делается небольшой разрез, как правило, не превышающий 1 см. Через разрез к патологическому объекту аккуратно, обходя опасные зоны, подводят эндоскопический зонд, который снабжен мощным светоизлучающим источником и видеокамерой. Глядя на интраоперационный экран, куда благодаря эндоскопу поступает информация из анатомических просторов позвоночной системы, хирург убирает все стенозирующие факторы. В целях удаления костной или фиброзно-хрящевой ткани используются микроинструменты, которые вставляются в рабочий отсек зонда эндоскопа.
Пункционная нуклеопластика
Нуклеопластика – самая неагрессивна нейрохирургическая тактика, используемая при остеохондрозе. Манипуляции осуществляются через крохотный (до 3-5 мм) пункционный прокол, анестезиологическое пособие может быть местного типа. Показаниями к подобной процедуре служат небольшие пролапсы диска на стадии протрузии (до 6 мм, в шейном отделе – до 4 мм), сочетаемые с хронической дискогенной болью.
В основу метода положено воздействие на студенистое ядро определенным типом излучения (лазерным, холодноплазменным, радиочастотным) или напором физраствора. Излучающие потоки подаются через электрод, введенный внутрь диска, а изотоническая жидкость – через канюлированный зонд. Все разновидности нуклеопластики предполагают разрушение примерно 15% от общего объема пульпозной ткани, за счет чего происходит снижение внутридискового давления. В результате деформированное фиброзное кольцо возвращается в свое нормальное положение, параметры диска восстанавливаются, болевой синдром быстро исчезает. Процессы обратного втяжения кольца после данного сеанса занимают до 4 недель.
Несмотря на такое ценное преимущество, как минимальная травматичность, метод нуклеопластики не всегда дает стойкий и продолжительный эффект, после него все равно рано или поздно (спустя 1-3 года) возникают рецидивы грыжи. При наступлении рецидива пациенту уже будет рекомендовано пройти полноценную операцию – микродискэктомию. Нуклеопластика обычно не предполагает госпитализации, человек после нее через пару часов может самостоятельно уйти домой. Реабилитация проходит, как правило, быстро и без осложнений.
Технологии стабилизации позвоночника
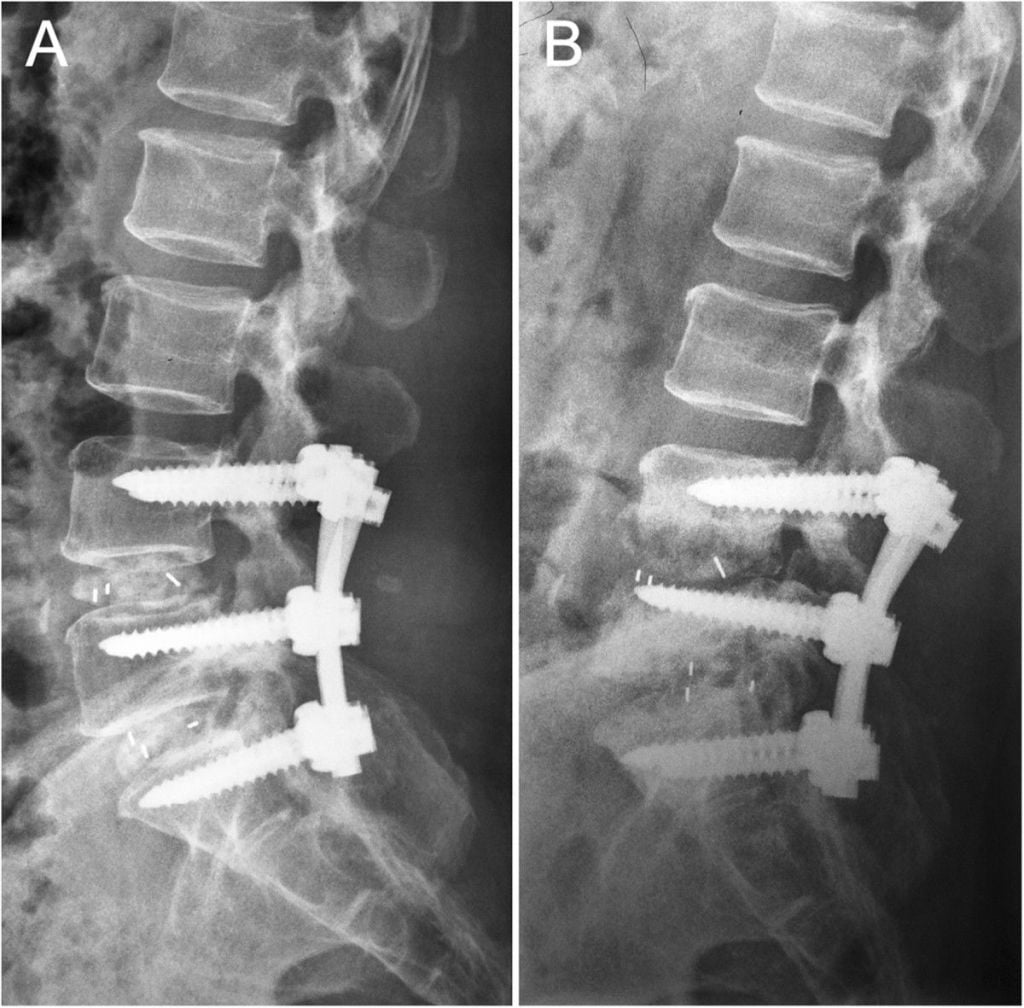
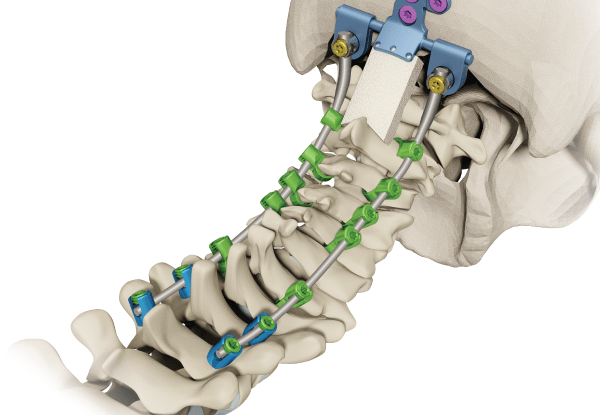
Мы уже неоднократно упоминали тактики стабилизации, которые так часто сочетаются с открытыми хирургическими методами. К ним не обращаются при пункционных способах. Стабилизирующая операция – это различные приемы установки и фиксации имплантационных и трансплантационных материалов для предупреждения или ликвидации спондилолистеза и синдрома позвонковой нестабильности.
Фиксация поясничного отдела при помощи металлоконстркуции.
Стабилизирующие мероприятия подразумевают выполнение многокомпонентного комплекса трудоемких задач. Преимущественное их количество требует полного удаления межпозвоночного диска, иногда даже проведения корпэктомии (извлечения тел позвонков). Все вживляемые имплантаты крепятся к сохраненным костным элементам, находящимся в пределах проблемного ПДС и/или в непосредственном соседстве с ним.
Среди популярных имплантационных технологий, применяемых при тяжело протекающем остеохондрозе, можно выделить технологии жесткой и динамической фиксации. Жесткая стабилизация нацелена на достижение надежной неподвижности того или иного позвоночного уровня. Динамическая стабилизирующая техника предполагает коррекцию подвижности ПДС с устранением нестабильности, но с сохранением некоторого объема движений между костными поверхностями. Ведущими тактиками динамического типа являются установка функционального эндопротеза межпозвоночного диска и имплантация между остистыми отростками силиконово-полиэстерового имплантата с функциями стабилизатора и амортизатора (н-р, из серии DIAM).
В целях полного обездвиживания патологических хребтовых зон используются аутотрансплантаты кости в чистом виде или имплантаты, наполненные костной стружкой, которые помещаются в свободное межпозвонковое пространство (между позвонками). После вживления аутокости или межтелового кейджа с костным компонентом соответствующий уровень подвергается прочной фиксации специальными соединительными пластинами и винтами из титанового материала. Жесткая стабилизация через несколько месяцев после операции приводит к сращению двух или более смежных позвонковых тел в единый неподвижный конгломерат. После такого сращения позвонки не будут больше перекручиваться и соскальзывать относительно друг друга, раздражая нервные корешки и причиняя пациенту боль.
Возможные осложнения после операции
Любая операция на позвоночнике сопряжена определенным процентом риска возможных осложнений. Но на степень риска прямо влияет длительность выраженных симптомов остеохондроза, адекватность диагностики и выбранной стратегии хирургического лечения, качество исполнения каждого этапа операции и послеоперационной реабилитации. Негативные реакции представлены:
Массивное вмешательство на шейном отделе.
Послеоперационная реабилитация
Реабилитация после операции, нацеленной на устранение последствий остеохондроза, в среднем длится 2,5-4 месяца. Иногда срок восстановления может занять более продолжительное время, вплоть до 6-12 месяцев. У большинства пациентов уже в ранний период после вмешательства отмечается заметный регресс боли и неврологического дефицита. По окончании идеально проведенного восстановления (от и до) после успешно реализованной операции ожидает полноценное возобновление качества жизни или максимально приближенное к норме.
В течение нескольких недель самым строжайшим образом соблюдается иммобилизация прооперированного отдела, чтобы не препятствовать правильной регенерации тканей, затронутых операцией, и дополнительно не травмировать их недопустимыми движениями. Практически после каждого вмешательства назначается своеобразный ортопедический режим, включающий ношение поясничного бандажа, грудного корсета или шейного воротника для максимальной разгрузки слабого отдела. Неотъемлемой частью всей реабилитации является ЛФК (сначала упражнения выполняют в постели). Лечебную гимнастику назначать и контролировать обязан исключительно лечащий врач. Со средины реабилитационного цикла вводятся процедуры физиотерапии и массажа.
Сразу после операции примерно на 3 недели всегда прописываются интенсивные курсы антибиотикотерапии, противотромбозного лечения во избежание развития раневой инфекции, тромбоза вен ног и тромбоэмболии легочной артерии. Против послеоперационной боли и отеков применяются обезболивающие пероральные или инъекционные препараты из категории НПВС, реже – из серии кортикостероидов. Абсолютно все медикаментозные средства и средства физической реабилитации должен рекомендовать оперирующий нейрохирург совместно с врачом-реабилитологом!
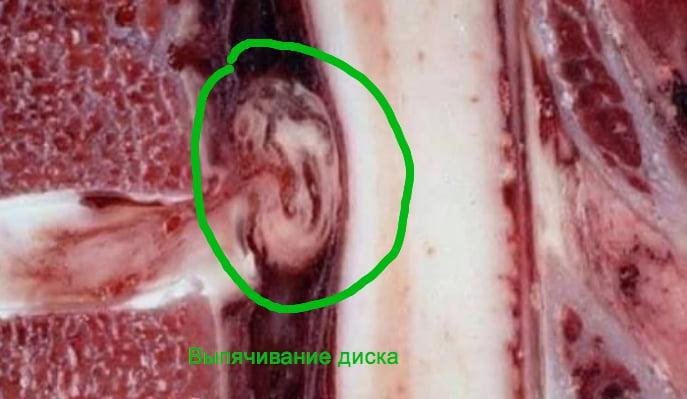
Фасетэктомия позвоночника что это
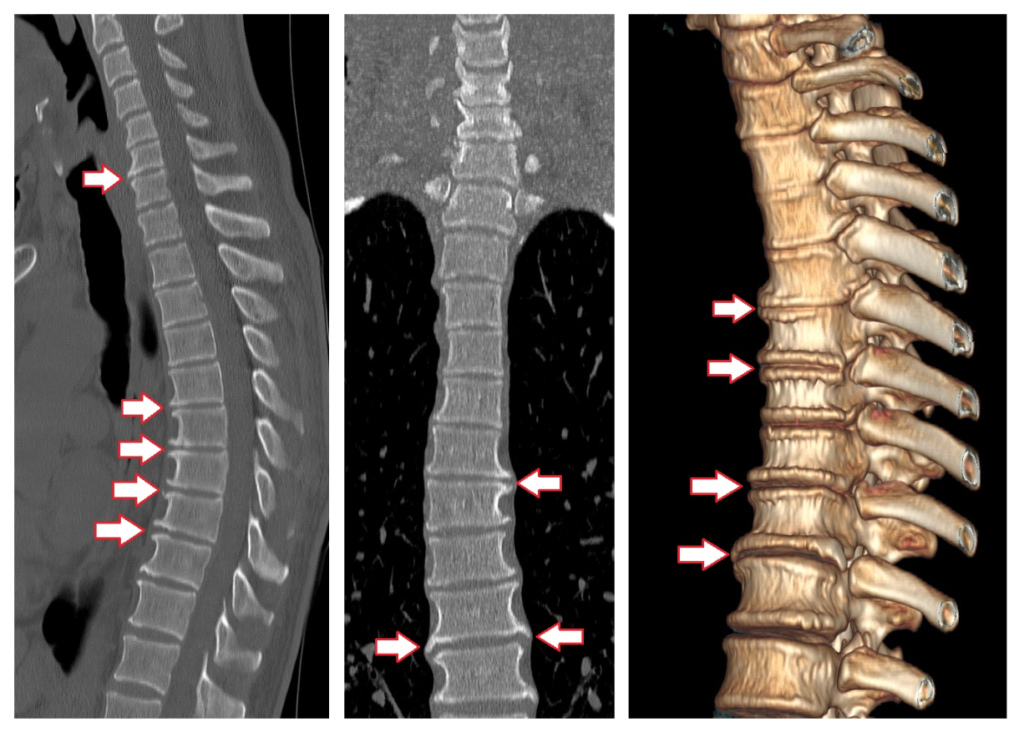
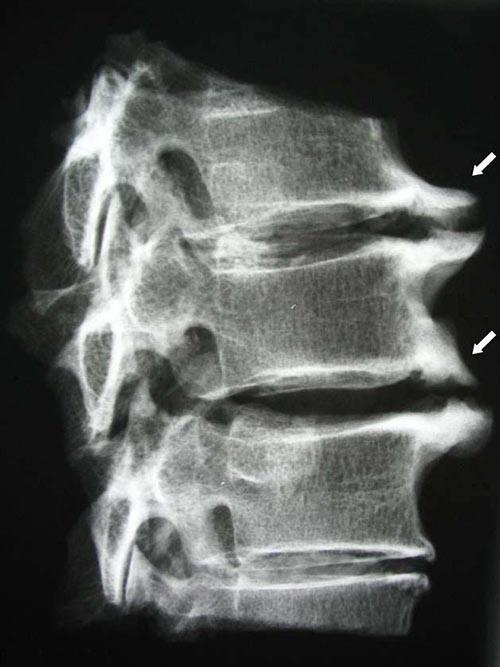
В настоящее время сужение позвоночного канала, вызываемое такими образованиями, как грыжи дисков и секвестры, обычно не относятся к стенозу. Стенозом называют длительный хронический процесс, ведущий к сужению позвоночного канала. Обычно этот процесс обусловлен наличием плотных, пропитанных солями кальция грыж дисков, связок, остеофитов, а также гипертрофией межпозвонковых суставов, за счет хронического травмирования, воспаления. При стенозе позвоночного или корешкового канала вместимость костно-фиброзного футляра позвоночника не соответствует содержащимся в нём нервно-сосудистым образованиям, таким образом нарастает хроническая ситуация сдавления, нарушения крово- и ликворообращения, наблюдается механическое воздействие на нервные структуры, что проявляется своеобразной клинической картиной.
Стеноз диагностируют, по данным различных авторов, у 5–65,2% больных с длительно существующими дегенеративными процессами в поясничном отделе позвоночника. С этой точки зрения можно стеноз рассматривать как одну из конечных стадий дегенеративно-дистрофических процессов в позвоночнике.
По анатомическим критериям различают:
По этиологии различают:
Причины возникновения приобретенного стеноза различны. Основными причинами являются: оссифицированные грыжи межпозвонковых дисков; деформирующий спондилоартроз с гипертрофией межпозвонковых суставов и образованием краевых остеофитов (костные разрастания) вокруг диска; гипертрофия и оссификация задней продольной связки (наиболее часто над выпавшим секвестром межпозвонкового диска; гипертрофия и оссификация желтой связки, болезнь Форестье (диффузный идиопатический гиперостоз ревматоидной природы); болезнь Бехтерева (анкилозирующий спондилоартроз); спондилолистез дегенеративно-дистрофического генеза (чаще LIII и LIV позвонков); ятрогенный стеноз (образование субарахноидальных спаек после введения медикаментов или контрастного вещества в просвет позвоночного канала, «стальной стеноз», развивающийся вследствие внедрения металлических конструкций в просвет позвоночного или радикулярного канала; «постламинэктомическая фиброзная мембрана»).
Остеохондроз, осложнённый грыжей диска, по мере его прогрессирования приводит к развитию сегментарного стеноза позвоночного и корешкового каналов. В стадии нестабильности позвоночника (позвонки сползают по отношению друг к другу) стеноз является динамическим. Если исходные размеры канала достаточные, то рестабилизация (восстановления правильного расположения) позвоночного сегмента ликвидирует клинические проявления. Множественное поражение дисков, суставов и связок при первичном остеоартрозе у лиц пожилого возраста приводит к полисегментарному стенозу. Спондилоартроз и боковые грыжи дисков обуславливают избирательное стенозирование корешкового канала. При спондилоартрозе и первичном остеоартрозе поражение возникает, как правило, на нескольких уровнях. Если между зонами стеноза расположены участки нормального позвоночного канала, формируется прерывистый стеноз. Поясничный стеноз наиболее часто отмечается на уровне позвонков LII–LIV.
Современная концепция развития поясничного стеноза у большинства больных с дегенеративными процессами объясняет его как результат сегментарной нестабильности. Дегенерация межпозвонкового диска приводит к нестабильности позвоночного двигательного сегмента, затем — к повреждению или перерастяжению суставных капсул. Нестабильность межпозвонкового диска и суставных капсул приводит к полной нестабильности позвоночного сегмента, которая проявляется постоянными движениями между двумя позвонками, превосходящими физиологические пределы. Это ведет к перерастяжению связок, которые в норме ограничивают движения (суставных капсул, задней продольной связки, желтых связок). Ограничение такого перерастяжения происходит за счет оссификации и гипертрофии связок, образования остефитов в местах их прикрепления, гипертрофии суставов. Оссифицированные и гипертрофированные связки, гипертрофированные суставы внедряются в позвоночный канал и межпозвонковые отверстия. Возникает их сужению. Сужение «костного кольца» канала ведет к гемодинамическим нарушениям (ишемии корешков конского хвоста, локальной венозной и ликворной гипертензии). Компрессия корешков конского хвоста спинного мозга проявляется рефлекторными нарушениями, морфологическими изменениями нервной ткани и неврологическим дефицитом.
Стеноз позвоночного канала классифицируют с учетом его клинических проявлений. Выделяют такие виды стеноза:
По темпу развития неврологических проявлений различают:
Неврологические проявления стеноза могут быть преходящими, умеренными и выраженными, а также с нарушением проводимости спинного мозга или корешков конского хвоста спинного мозга.
Неврологические проявления стеноза позвоночного канала зависят от стадии развития заболевания. В начальной стадии они характеризуются преобладанием субъективных симптомов в виде боли, парестезий, преходящих двигательных нарушений. Неврологические признаки поражения нервной системы слабо выражены либо отсутствуют. Их обнаруживают, как правило, лишь в поздней стадии заболевания в связи с развитием компрессионно-ишемической радикуломиелопатии или даже синдрома поперечного поражения спинного мозга.
Первое место по частоте, специфичности и диагностической значимости занимает синдром неврогенной перемежающейся хромоты, отмечающийся у большинства больных независимо от локализации стеноза. Основным патогенетическим механизмом этого синдрома, кроме уменьшения объёма позвоночного канала и чисто механического сдавления, является временная ишемия спинного мозга или его корешков, развивающаяся вследствие ангиоспазма, венозной и ликворной гипертензии в позвоночном или корешковом канале. Ишемия усиливается в вертикальном положении (в положении стоя во время ходьбы). Причиной одного из основных проявлений стеноза — обострения симптоматики при движении — является возникающая при ходьбе сегментарная ротация, приводящая к ещё большему сужению стенозированного канала и ухудшению кровоснабжения спинного мозга и его элементов. Появление симптомов характерно в положении стоя, при ходьбе и разгибании позвоночника, а также уменьшение их выраженности при сгибании позвоночника и наклоне вперёд, в положении сидя на корточках.
Наиболее распространённой жалобой больных с поясничным стенозом является постоянная боль в пояснице, которая отдает в одну или обе нижние конечности. Люмбоишиалгия имеет прогрессирующе, ремиттирующее течение. Боль сопровождается дизестезиями (неприятные разнообразные болевые ощущения), чувством жара или холода в конечностях. У некоторых больных возникает стреляющая боль в нижних конечностях, отмечается кратковременная слабость в них. В дальнейшем присоединяется синдром одно- или двусторонней нейрогенной перемежающейся хромоты. Вначале боль при ходьбе возникает только в одной ноге (стадия односторонней перемежающейся хромоты). Диффузный характер боли и отсутствие объективных симптомов повреждения корешков позволяют расценивать это состояние как перемежающуюся ишиалгию или люмбоишиалгию. В развёрнутой стадии заболевания симптомы перемежающейся хромоты становятся двусторонними и часто асимметричными. Нарастают тяжесть и продолжительность приступа, присоединяется постуральная слабость в ногах, пациенты не могут стоять прямо — ортостатический или постуральный вариант “перемежающейся хромоты конского хвоста”. Иногда интенсивность болей столь велика, что заставляет больного не только остановиться, но и лечь. Для купирования хромоты больному необходимо принять специфическую позу с наклоном туловища вперёд и лёгким сгибанием нижних конечностей в тазобедренных суставах. Постуральный компонент боли обусловлен изменением анатомических параметров позвоночного канала при движении. При разгибании позвоночника уменьшается площадь и сагиттальный размер канала. Размер межпозвонкового отверстия уменьшается на 15%. При сгибании увеличивается площадь и сагиттальный размер позвоночного канала. Размер межпозвонкового отверстия увеличивается на 12% по сравнению с нейтральным положением поясничного отдела позвоночника.
Наличие постоянных двигательных, рефлекторных или чувствительных нарушений свидетельствует о развитии синдрома компрессии конского хвоста. По мере прогрессирования заболевания появляются асимметричная гипотрофия мышц, снижение рефлексов, чувствительности, гипестезия полирадикулярного или псевдополиневритического типа. В поздней стадии заболевания возникают нарушения функции тазовых органов — нейропатический мочевой пузырь (недержание мочи или задержки мочеиспусканя, наличие остаточного объема мочи), недержание кала. Недержание мочи особенно выражено при ходьбе, после длительного пребывания на ногах или при физической нагрузке. Изредка оно может быть моносимптомом.
Латеральные стенозы проявляются болевым корешковым синдромом. В большинстве случаев боль имеет чёткую локализацию и ограничена зоной корешковой иннервации. В дальнейшем присоединяются чувствительные расстройства по корешковому типу. Нередко боль и нарушение чувствительности сочетаются с парезами определённых групп мышц и снижением или выпадением рефлексов. По мере прогрессирования заболевания нарастают признаки монорадикулярного дефицита.
Множественный стеноз корешковых каналов закономерно приводит к своеобразному синдрому перемежающейся хромоты в сочетании с болезненными судорогами в больших группах мышц, в которых, как правило, наблюдаются фасцикулярные подёргивания, особенно после небольшой физической нагрузки. Болезненные судороги — своеобразные, но малоизвестные проявления стеноза позвоночного канала. Их относят к пароксизмальным нарушениям функций периферических нервов и спинного мозга. Судороги, захватывающие отдельные группы мышц (например, икроножные, подколенные, приводящие мышцы бедра, четырёхглавые и ягодичные мышцы) при поясничном стенозе могут быть одно- или двусторонними, чаще тонического или тонико-клонического характера. Реже отмечаются миоклонии.
Для диагностики стеноза применяют следующий алгоритм обследования больных:
Выраженность неврологических нарушений по данным электронейромиографии, скорости проведения импульсов по нервам нижних конечностей.
Сцинтиграфию применяют для диагностики активного воспалительного процесса в суставах при спондилоартрозе, болезни Бехтерева, Форестье и аутоиммунных артритах.
При выборе тактики лечения целесообразно пользоваться следующим алгоритмом. При относительном стенозе и невыраженной неврологической симптоматике применяют консервативное лечение. Назначают нестероидные противовоспалительные препараты, дегидратирующие, средства, сосудистые препараты. Возможно также применение биостимуляторов.
При относительном стенозе и выраженной неврологической симптоматике, как правило, показано оперативное вмешательство.
При абсолютном стенозе обязательно проводят оперативное вмешательство. При решении вопроса проведения оперативного вмешательства учитывают наличие таких проявлений, как боль в нижних конечностях и двигательные нарушения при ходьбе.
Моносегментарный стеноз требует проведения ламинэктомии и фасетэктомии на уровне поражённого сегмента. Больным с односторонними неврологическими проявлениями может быть произведена щадящая декомпрессия с обязательной резекцией медиальной части дугоотросчатых суставов и удалением дополнительных мягкотканных компремирующих компонентов (протрузий и грыж межпозвонковых дисков, гипертрофированной жёлтой связки, оссифицированной задней продольной связки и т.д.). Латеральные стенозы и обусловленные ими корешковые синдромы устраняют путём фасетэктомии, фораминотомии.
Таким образом, в настоящее время в хирургическом лечении стеноза поясничного отдела позвоночника применяют следующие вмешательства:
Хирургическая тактика и выбор оперативного вмешательства
При латеральном стенозе, в основном вызванном гипертрофическим артрозом межпозвонкового сустава, показана «прицельная» задняя декомпрессия латерального рецесуса (интерламинэктомия, медиальная фасетэктомия). Такие операции были проведены 21% больных со стенозом.
При комбинированном стенозе показана «прицельная» передняя и задняя декомпрессия латерального рецесуса (интерламинэктомия, медиальная фасетэктомия, дискэктомия, остеофитэктомия), которая была проведена нами 42% больным. В основном это были стенозы, развивающиеся вследствие гипертрофического артроза межпозвонкового сустава (в сочетании с оссифицированными грыжами и остеофитами, оссификацией задней продольной связки).
Больным с центральным стенозом позвоночного канала на нескольких уровнях при наличии явлений прогрессирующей радикулопатии средней или тяжелой степени показана декомпрессионная ламинэктомия (F.M. Phillips и соавт., 2002). Такую операцию применяют в 20% случаев. В основном это стенозы с оссификацией задней продольной связки центрально на многих уровнях.
Больным с центральным стенозом позвоночного канала на нескольких уровнях в сочетании со стенозом латеральных рецесусов показана декомпрессионная ламинэктомия в сочетании с медиальной фасетэктомией. Эту операцию применяют в 11% случаев. В основном это стенозы с оссификацией задней продольной связки центрально на многих уровнях в сочетании с многоуровневым гипертрофическим артрозом межпозвонковых суставов, где невозможно выполнить интерламинэктомию и медиальную фасетэктомию всех пораженных суставов из за их большого количества.
Декомпрессия дурального мешка и корешков в сочетании с фиксацией позвонков показана больным с поясничным стенозом и нестабильностью. Стабилизирующие вмешательства при стенозе позвоночного канала производят гораздо чаще.