Подготовка эндометрия к ЭКО: как подготовить слизистую к имплантации?
Эндометрий – слизистая оболочка, выстилающая внутриматочную полость и играющая важную роль в протекании беременности. Именно в этом слое закрепляется оплодотворенная яйцеклетка, из него же частично образуется плацента, а эндометриальные кровеносные сосуды участвуют в кровоснабжении плода. Здоровое состояние эндометрия перед ЭКО – один из важнейших факторов наступления беременности, поэтому для успешного экстракорпорального оплодотворения его нужно подготовить.
Почему нужно подготавливать эндометрий перед ЭКО?
Эндометрий – гормонозависимая ткань, чья толщина, клеточный состав и другие характеристики изменяются со временем (в течение менструального цикла) под влиянием половых гормонов. Экстракорпоральное оплодотворение, в свою очередь, не является физиологической нормой для организма женщины. Это полностью искусственная и контролируемая человеком процедура, цель которой – с максимальной вероятностью успеха имплантировать оплодотворенную яйцеклетку в матку. Соответственно, данные два фактора необходимо привести в соответствие друг с другом.
Для успешного наступления беременности эндометрий должен иметь достаточно строгие характеристики:
Любое отклонение от этих параметров, даже незначительное, существенно снижает вероятность успешного наступления беременности. Поэтому перед пересадкой эмбрионов врач изучает характеристики эндометрия. Наибольшее значение имеет его толщина – если на ультразвуковом исследовании она больше или меньше указанной нормы, то процедуру отменяют. Сложнее обстоит дело с кровоснабжением и клеточным составом слизистой, изучить которые можно только с помощью биопсии.
Влияние патологий эндометрия на успех ЭКО
Предварительная подготовка эндометрия особенно важна при заболеваниях слизистой, которые снижают или вовсе делают невозможным наступление беременности. К наиболее распространенным патологиям слизистой матки относятся:
Привести состояние эндометрия в норму при имеющихся патологиях – задача более сложная. Если в норме достаточно минимального консервативного вмешательства (гормональной терапии), то при эндометрите, эндометриозе или атрофии проводится комплексное лечение, включающее также хирургические методы, физиотерапию, курсы антимикробных, противовоспалительных и других препаратов.
Как улучшить эндометрий перед ЭКО
Если у пациентки не диагностированы патологии слизистой матки, ее подготовка к экстракорпоральному оплодотворению включает только прием гормональных препаратов и вспомогательных веществ. Терапия проводится в несколько этапов:
Помимо гормональной терапии, в рамках подготовки к ЭКО пациентке назначается прием витаминно-минеральных комплексов, содержащих витамины группы В, витамины А, Е, С, цинк, железо, магнием и другими нужными элементами. Для коррекции состояния эндометрия врач также прописывает препараты, улучшающие кровоснабжение матки.
Подготовка к ЭКО при патологиях эндометрия
При заболеваниях слизистой оболочки матки пациентка проходит более сложный и продолжительный курс терапии. Первый этап направлен на устранение первичной патологии, которое вызвало негативные изменения в тканях. Например, большое значение при подготовке к ЭКО при хроническом эндометрите имеет прием:
При эндометриозе, напротив, требуется удаление излишков эндометриальной ткани. Для этого используются хирургические методы в комплексе с препаратами, подавляющими патологический рост слизистой, нормализующих гормональный фон, эндокринную функцию организма и т. д. Сегодняшние технологии позволяют удалить разросшиеся участки эндометрия с минимальными побочными эффектами – например, с помощью электро- или криодеструкции, лазерной вапоризации. В отличие от традиционной хирургической резекции они моментально коагулируют кровеносные сосуды, тем самым предотвращая маточные кровотечения или инфицирование органа.
Для точного выявления патологий проводится гистероскопия эндометрия перед ЭКО. Этот метод исследования заключается в визуальной оценке состояния слизистой с помощью тонкого трубчатого инструмента с оптической или электронно-оптической системой. Она может проводиться одновременно с удалением новообразований с помощью введенного через гистероскоп скальпеля специальной конструкции. Гистероскопия часто дополняется перед ЭКО биопсией эндометрия (извлечением образца ткани для изучения), УЗИ матки и другими способами диагностики.

Образ жизни при подготовке к ЭКО
Большую роль при подготовке матки к экстракорпоральному оплодотворению играет питание пациентки. В пище содержится много веществ, которые благотворно или, наоборот, отрицательно сказываются на состоянии ее слизистой к ЭКО. Полезными для наращивания эндометрия являются ананас, малина, грейпфрут, тыква, бобовые, овощи. Чтобы предотвратить разрастание слизистой на соседние органы, рекомендуют употреблять фасоль, мясо рыбы и птицы, овощи, богатые клетчаткой.
Также пристальное внимание нужно уделить образу жизни в целом. Нарастить эндометрий перед ЭКО помогают:
Однако, используя эти «подручные» способы, помните – по-настоящему качественную и эффективную помощь при подготовке к ЭКО может предоставить только квалифицированный врач. Прием препаратов, диету, уровень активности и прочие аспекты необходимо предварительно согласовывать с ним.
Менопаузальная гормонотерапия (МГТ)

Почему же процент женщин, принимающих МГТ, остается невысоким?
Крупное американское исследование WHI (Women’s Health Initiative, 2002 г.) вызвало драматический период в судьбе менопаузальной гормонзаместительной терапии, что способствовало резкому сокращению МГТ в большинстве стран мира, появлению страхов и сомнений в отношении пользы и рисков.
Преждевременное завершение части исследования по менопаузальной гормонзаместительной терапии (МГТ) привлекло к себе всеобщее внимание. Как женщины, так и врачи чувствовали себя обманутыми, так как терапия, которая до этого считалась полезной для здоровья в долгосрочной перспективе, теперь оказалась опасной. Отличающийся от фактического изложения пресс-релиз предварительной работы прогремел в СМИ за неделю до того, как сама статья стала доступна для большинства читателей. Сообщалось, что исследование было остановлено в связи с повышенным риском развития рака молочной железы, связанным с заместительной гормональной терапией. На самом деле, в скорректированном анализе связь МГТ и рака молочной железы не была статистически значима!
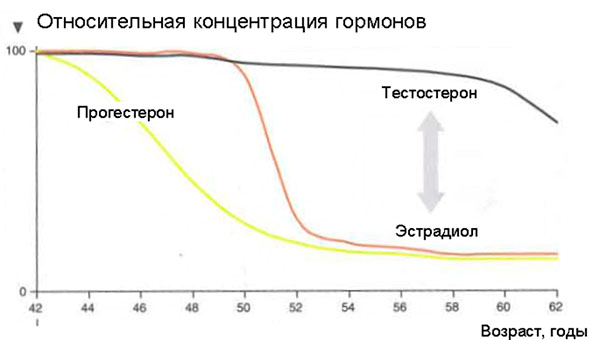
Последующий углубленный анализ результатов WHI показал, что МГТ характеризуется благоприятным профилем пользы/риска у более молодых женщин, которые начинают терапию в близкие к менопаузе сроки. Эти результаты характеризовались сходным защитным воздействием терапии в отношении ИБС и снижения общей смертности, которые были продемонстрированы ранее в крупномасштабных наблюдательных исследованиях с участием относительно молодых женщин. После WHI широкое распространение получила так называемая временная гипотеза или гипотеза «окна терапевтических возможностей», согласно которой существует различное влияние МГТ на атеросклероз и связанные с ним клинические события в зависимости от возраста женщины и времени начала использования МГТ по отношению к моменту наступления менопаузы.
Основными недостатки данного исследования являлись:
Что же происходит с женским организмом в 45-55 лет?
Что будет если МГТ не проводить?
А зачем нужно так «рисковать» и принимать «страшные» гормональные препараты при наступлении менопаузы? Ведь это естественный процесс, может, пусть все идет, как заведено природой? — Но тогда мы неизбежно столкнемся с заболеваниями, которые также предопределены природой.
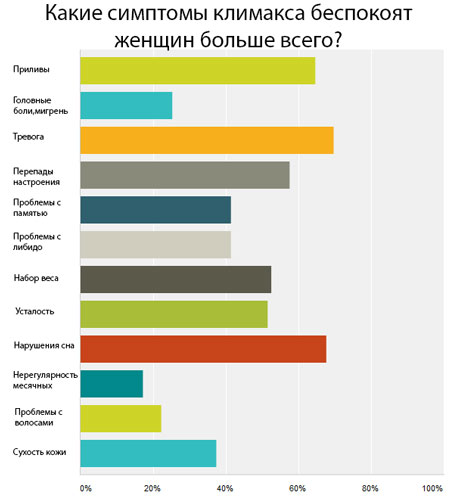
Сначала появляются ранние симптомы:
Через некоторое время появятся и поздние нарушения, связанные с длительным дефицитом половых гормонов:
Какое обследование проводится перед МГТ
Перед назначением менопаузальной гормональной терапии необходимо обследование (впрочем, которое необходимо проводить хотя бы раз в год и без терапии всем сознательным женщинам старше 45 лет).
Дополнительные обследования (при соответствующих данных анамнеза):
Когда пора начинать менопаузальную гормональную терапию?
Но проблема в том, что диапазон нормы ФСГ огромен, и для каждой женщины уровень свой. В идеале нужно сдать анализы крови на гормоны в период максимального расцвета – с 19 до 23 лет. Это и будет вашей индивидуальной идеальной нормой. А начиная с 45 лет ежегодно сверять с ней результаты. Но даже если вы впервые слышите о ФСГ – лучше поздно, чем никогда: в 30, 35, 40 лет имеет смысл выяснить свой гормональный статус, чтобы ближе к критическому возрасту было, на что ориентироваться.
Как самостоятельно понять, что пришло время МГТ?
Уровень эстрогенов снизился, если:
Препаратов огромное количество, какие из них наиболее безопасны?
Действует принцип «минимальности» и «натуральности»!
Для менопаузальной гормональной терапии применяются различные препараты, которые могут быть разделены на несколько групп:
«Натуральные» эстрогены – это препараты эстрогенов, которые по химической структуре идентичны эстрадиолу, синтезируемому в организме женщин. Благодаря современным технологиям создан синтетический эстрадиол, но по своей химической структуре он идентичен натуральному Эстрадиол–17b.
На сегодняшний день таким критериям более всего соответствует препарат Фемостон. Препараты линейки фемостона имеют различные дозировки, что укладывается в один из основных постулатов современной концепции МГТ – использование наименьшей возможной дозировки, которая сохраняет эффективность.
Препараты для двухфазной терапии – когда еще есть месячные
Фемостон 1/10 и Фемостон 2/10
В состав Фемостона 1/10 входят 28 таблеток. 14 белых, содержащих 1 мг Эстрадиола, и 14 серых, содержащих 1 мг Эстрадиола и 10 мг Дидрогестерона.
Состав Фемостона 2/10 отличается только количеством Эстрадиола
Препараты для монофазной терапии – когда месячные отсутствуют
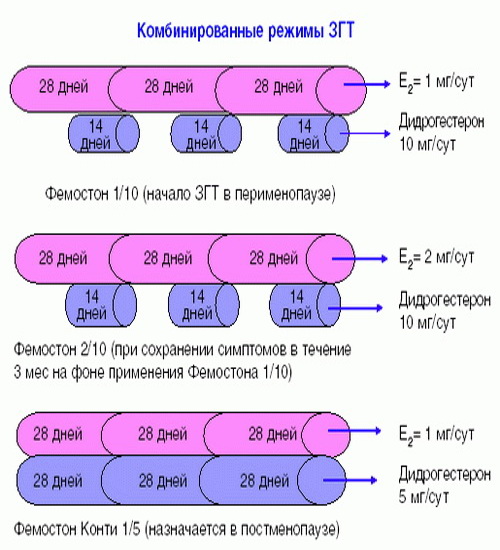
В состав Фемостона конти 1/5 входят 28 таблеток, содержащих 1 мг Эстрадиола и 5 мг Дидрогестерона.
В состав Фемостона мини 0,5/2,5 входят 28 таблеток, содержащих 0,5 мг Эстрадиола и 2,5 мг Дидрогестерона.
Ниже представлена более подробная схема первоначального назначения препаратов фемостон в пременопаузе (то есть до прекращения менструаций, но при наличии характерных климактерических симптомов). Пациенткам, у которых менструации не прекратились, рекомендуют начинать лечение в первый день менструального цикла. Пациенткам с нерегулярным менструальным циклом целесообразно начинать лечение после 10-14 дней монотерапии прогестагеном («химический кюретаж»).
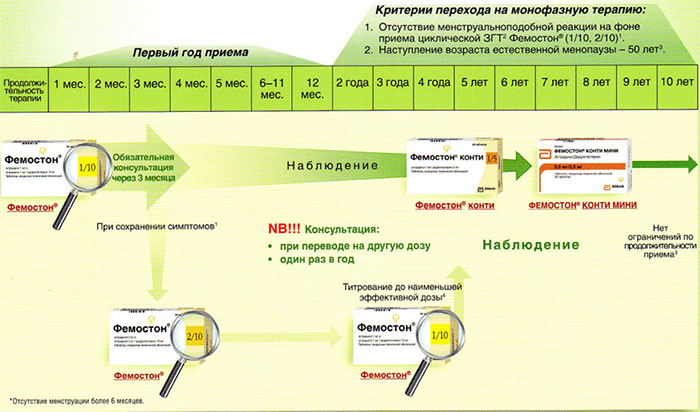
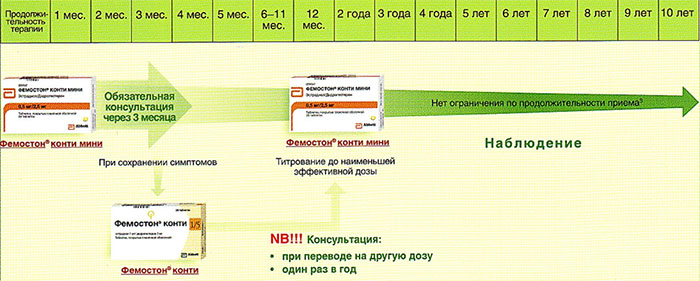
Далее Вашему вниманию представлен алгоритм первоначального назначения препарата фемостон в постменопаузе (то есть когда уже прошел год и более после последней менструации).
Какой способ применения препаратов лучше?
Трансдермальное (накожное) нанесение позволяет избежать первой стадии печеночного метаболизма, благодаря чему колебания концентрации эстрадиола в плазме крови при применении накожных препаратов незначительны. Метаболизм и выведение эстрадиола при трансдермальном введении подобен метаболизму натуральных эстрогенов.
Большинству пациентов желательно использовать оптимальную и наиболее безопасную на сегодняшний день схему: Дивигель накожно + Утрожестан интравагинально.

Схема приема для женщин, у которых сохранена менструальная функция, назначается врачом. Обычно средство прописывают циклом с первого дня после окончания менструации (5 день цикла) в течение 25 дней, после овуляции (c 16 по 25 день цикла) нужно добавлять препараты гестагенов.
Утрожестан – содержит прогестерон микронизированный, существует в двух формах — 100 и 200 мг.
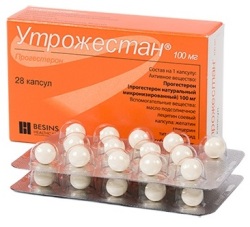
При МГТ в постменопаузе в непрерывном режиме препарат Утрожестан применяется в дозе 100 мг с первого дня приема эстрогенов.
При болях в молочной железе можно добавить прожестожель ежедневно по 1 дозе на каждую молочную железу 2-4 недели.
Противопоказаниями для заместительной гормонотерапии являются:
Нужен ли женщинам тестостерон?
Согласно рекомендациям Международного общества по менопаузе (International Menopause Society (IMS)) основное показание для применения тестостерона – лечение уменьшенного сексуального влечения, которое заставляет данную женщину испытывать значительные страдания. До рассмотрения вопроса о проведении терапии тестостероном необходимо решить вопросы, связанные с другими причинами нарушенного сексуального желания и/или возбуждения. К ним относятся диспареуния, депрессия, побочные эффекты лекарственных препаратов, проблемы взаимоотношений и другие проблемы со здоровьем, влияющие на женщину или ее партнера.
В настоящее время возможно применение трансдермальных препартов. На отечественном фармацевтическом рынке существует только один вариант – Андрогель, но его применение у женщин является «off-label», то есть не разрешено инструкцией. Обычно назначается 1/5 пакета в день (то есть 1 г геля/10 мг тестостерона).
Еще более перспективным может стать интравагинальная форма тестостерона, которая также может оказывать благоприятное действие при лечении вульвовагинальной атрофии.
Ключевые положения по применению препаратов тестостерона
Самые частые заблуждения:
А как же рак молочной железы, ведь это самая главная причина смерти у женщин?
В этом утверждении много заблуждений. На самом деле рак молочной железы – причина смертности в 4% случаев. Ведущая причина преждевременной смерти – сердечно-сосудистые заболевания (50%), которые запускает инсулинорезистентность. А она возникает на фоне гормональных нарушений.
Гормоны вызывают побочные эффекты и от них толстеют?
Новые низкодозированные и высокоселективные препараты направлены четко на мишень. Врачи на протяжении многих лет наблюдали за тысячами женщин, которые получали МГТ? Сегодня уже есть уникальные гестагены, метаболически нейтральные, они не приводят к ожирению и вместе с тем не понижают тестостерон, если у женщины нет его избытка. Выработаны и новые схемы лечения. Иногда при применении таблеток с эстрогенами, где-то в 10% случаев, бывают головные боли и боль в венах. В этом случае они заменяются на трансдермальные формы в виде геля.
Зачем мне принимать гормоны, если у меня нет приливов и отличное самочувствие?
Вместе с падением уровня гормонов возникает риск развития возрастных болезней: повышается артериальное давление, возникает ожирение, увеличивается риск развития сахарного диабета второго типа, подагры, остеопороза и онкологических заболеваний.
Вместо таблеток лучше принимать травы и различные фитоэстрогены?
Эффективность данных препаратов по устранению вазомоторных симптомов составляет 30%, что равно эффективности плацебо. При этом данная группа препаратов никаким образом не оказывает профилактического действия на возрастные заболевания (сердечно-сосудистые, онкологические заболевания, остеопороз, ожирение и сахарный диабет).
Клинический опыт использования препарата Фемостон 2/10 у женщин позднего репродуктивного возраста с преждевременным истощением функции яичников
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Выключение функции яичников у женщин репродуктивного возраста вследствие истощения фолликулярного аппарата ведет к резкому снижению уровня половых стероидов.
Преждевременная недостаточность яичников у женщин репродуктивного возраста колеблется от 1 до 3% и составляет 10% в структуре вторичной аменореи [2,6,7].
Фундаментальные исследования выявили наличие различных типов эстрогеновых (b и a), прогестероновых (А и Б) и тестостероновых рецепторов не только в репродуктивных органах–мишенях, но и практически во всех органах и системах [3]. Резко возникающий дефицит половых стероидов способствует системным изменениям вследствие нарушения гормонального гомеостаза, и преждевременная менопауза является фактором риска развития сердечно–сосудистых заболеваний и остеопороза. Правильно подобранная ЗГТ является эффективным и безопасным методом профилактики и лечения проявлений менопаузального синдрома как с медицинской, так и с социальной точки зрения [1,3,4,5].
Целью нашего исследования явилась оценка клинической эффективности, безопасности и переносимости препарата Фемостон 2/10 у пациенток позднего репродуктивного возраста с преждевременной недостаточностью функции яичников в течение 2 лет.
Материалы и методы исследования
В исследование включено 27 пациенток в возрасте 40,4±0,2 лет с жалобами на климактерические симптомы и отсутствием противопоказаний для ЗГТ.
Общеклинические методы исследования включали в себя: данные общего и гинекологического анамнеза, преморбидный фон. Проводилась оценка субъективных жалоб и объективное исследование с оценкой состояния органов и систем, а также психоэмоциональной сферы.
Оценка степени тяжести климактерического синдрома проводилась с помощью ММИ [Е.В. Уварова].
Состояние гипоталамо–гипофизарно–яичниковой системы изучалось по данным уровней гонадотропных и стероидных гормонов в плазме крови методом ИФА. Состояние метаболизма липопротеинов крови оценивали по основным общепринятым показателям, характеризующим обмен липидов в организме в целом (ХС, ЛПНП, ЛПВП, ТГ). Определение указанных показателей производилось с применением стандартных методик (исходно и на фоне комбинированной фазы приема препарата с интервалом каждые 6 месяцев).
Эхография органов малого таза осуществлялась аппаратом Aloka 1700 всем пациенткам до начала терапии и каждые 6 месяцев на фоне ЗГТ.
Рентгено–маммографические исследования проводились перед началом терапии и через год в двух проекциях.
Для оценки минеральной плотности костной ткани (МПКТ) у обследуемых пациенток использовался двухэнергетический фотонный денситометр фирмы Lunar (США). Для интерпретации результатов проводилось сравнение с соответствующими нормативными значениями и в динамике дважды с интервалом в один год.
Для лечения использовался комбинированный препарат Фемостон 2/10, содержащий 2 мг 17b–эстрадиола, который возмещает потерю эндогенного эстрадиола в фазе менопаузы и 10 мг дидрогестерона, предупреждающего развитие гиперплазии и рака эндометрия. Схема лечения представляет непрерывный прием, что исключает усиление или возобновление климактерических симптомов. Эстрогенный компонент препарата идентичен человеческому эстрогену, способствует минерализации костей и оказывает положительное действие на жировой и углеводный обмен, а также на стенки кровеносных сосудов. Дидрогестерон, не обладая андрогенным или анаболическим действием, не влияет на углеводный обмен и уровень липидов. Кроме того, он не противодействует полезным действиям эстрогена, не влияет на массу тела и артериальное давление.
Результаты исследования
Динамику выраженности климактерического синдрома у женщин I группы на фоне терапии препаратом Фемостон 2/10 оценивали по ММИ.
Если до начала гормональной терапии средней степенью тяжести КС страдали 24 (89%) женщины, а легкой 3 (11%) пациентки, то после терапии с использованием Фемостона 2/10 в течение 3 месяцев средняя степень тяжести выявлена у 2 (7,4%) женщин. Через 6 месяцев терапии в обследуемой группе лишь 3 пациентки имели легкую степень проявления КС, а к концу 12 месяцев ЗГТ у всех женщин по ММИ был ниже 10 баллов (рис. 1).
При анализе влияния терапии препаратом Фемостон 2/10 на гормональный спектр удалось выявить следующее. До приема препарата отмечалось достоверное повышение гонадотропных гормонов до цифр, характерных для постменопаузы, одновременно уровень Е2 был низким. Анализ гормонального статуса в процессе терапии Фемостоном показал, что через 6 месяцев достоверно снизился уровень ФГС – с 88,3 до 38,6 МЕ/л; через 12 месяцев лечения он составил 34,2 МЕ/л. После 6 месяцев проводимой гормональной терапии отмечено устойчивое повышение уровня Е2 до значений, соответствующих ранней фолликулиновой фазе менструального цикла (рис. 2).
Исходное изучение изменения МПКТ пяточной кости у пациенток с СИЯ выявило у 18 (67%) выраженные отклонения вплоть до остеопении. Среднее значение МПКТ по Z–критерию составило 78,1% от популяционной нормы. По результатам денситометрии, проводившейся через 12 и 24 месяца, на фоне терапии выявлено к концу первого года восстановление МПКТ на 3,2%, а к концу исследования этот показатель увеличился на 6,2%, что свидетельствует о высокой клинической эффективности используемого препарата (рис. 3).
Проведенное исследование выявило достоверное повышение атерогенных фракций липопротеинов в плазме крови. При анализе фоновых значений индивидуальные нормальные показатели были у 5 (18,5%) пациенток, а гиперхолестеринемия – у 81,5%. Отмечено исходное повышение ХС ЛПНП у 75% женщин. После 6 месяцев терапии препаратом Фемостон 2/10 уровень холестерина достоверно снизился по сравнению с исходными данными на 5,6% (p
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Возможности улучшения результативности ЭКО и ПЭ у пациенток старшего репродуктивного возраста
Возраст — важный фактор эффективности программ экстракорпорального оплодотворения (ЭКО) и переноса эмбрионов (ПЭ), определяющий количество полученных ооцитов, качество переносимых эмбрионов, частоту наступления индуцированной беременности. Применение ком
Распространенность бесплодного брака в России — более 15%, и эта цифра растет из года в год. Именно поэтому этой проблеме уделяется все большее внимание на уровне государства в рамках поддержки современных медицинских технологий, в том числе и программ, направленных на преодоление бесплодия, от которых ждут достаточно высоких конечных результатов: процент наступления беременности и увеличения количества «take baby home» на профинансированные циклы. В последние годы наметилась тенденция к увеличению среди супружеских пар доли пациенток позднего репродуктивного возраста, которые обращаются с целью достижения беременности и рождения ребенка (по данным Американской ассоциации репродуктивной медицины (American society reproductive medicine, ASRM) — до 12,3%). По данным Регистра Российской ассоциации репродукции человека (РАРЧ) от 2014 г., процент пациенток старше 40 лет, которым проведены программы экстракорпорального оплодотворения (ЭКО)/интрацитоплазматической инъекции сперматозоидов (ИКСИ), составил 15,05%, криопереноса эмбрионов (ПЭ) — 11,3%, программ, выполненных с использованием донорских ооцитов (ДО) в возрастной группе старше 40 лет, составил 49,7% [1]. Демографические исследования ряда стран показывают, что по различным социально-экономическим причинам все большее число женщин откладывают беременность на конец репродуктивного периода. Женщины стремятся к получению высшего образования, имеют интенсивный график работы вне дома, поздно выходят замуж и не торопятся рожать детей (Боярский К. Ю., 2009) [2]. Кроме того, обращение ряда пациенток в более позднем репродуктивном возрасте обусловлено такими социальными аспектами, как гибель ребенка (детей), повторный брак. Основной причиной обращаемости пациенток позднего репродуктивного возраста по поводу бесплодия по данным Т. А. Назаренко и Н. Г. Мишиевой (2014) является повторный брак — 42%. 40% женщин обратились по поводу лечения бесплодия в раннем репродуктивном возрасте, однако длительное неэффективное лечение в течение 10 лет и более со сменой ряда лечебных учреждений привело к тому, что за специализированной помощью эти пациентки обратились уже в позднем репродуктивном возрасте. Отсроченное деторождение по желанию женщины составило лишь 13%, гибель единственного ребенка была мотивацией для 5% женщин. Установленные причины обращаемости представлены на рис. 1 [3].
Эффективность программ ЭКО во многом определяют возраст и овариальный резерв. Овариальный резерв у пациенток старшей возрастной группы, как правило, снижен. Под овариальным резервом понимают функциональный резерв яичника, который определяет способность последнего к развитию здорового фолликула с полноценной яйцеклеткой (Боярский К. Ю., 2005). Показателями низкого овариального резерва (Назаренко Т. А., Краснопольская К. В., 2012) — предиктора бедного ответа яичников на стимуляцию суперовуляции являются следующие параметры: возраст старше 35 лет; длительность менструального цикла 24–26 дней; уровень фолликулостимулирующего гормона (ФСГ) более 10 МЕ; число базальных фолликулов менее 10 мм на 2–3 день цикла менее 5 в каждом яичнике; объем яичников — менее 8 см 3 [4]. На сегодняшний день прогнозировать бедный ответ яичников принято на основании рекомендаций Европейского общества репродукции человека и эмбриологии (European Society of Human Reproduction and Embryology, ESHRE, Болонские критерии), которые включают в себя:
ГБУЗ МО МОПЦ, Балашиха
Возможности улучшения результативности ЭКО и ПЭ у пациенток старшего репродуктивного возраста/ Е. Б. Рудакова, Е. А. Федорова, И. В. Сергеева
Для цитирования: Лечащий врач №12/2017; Номера страниц в выпуске: 11-16
Теги: бесплодие, беременность, поздний репродуктивный возраст




.gif)



