Операции при фиброаденоме
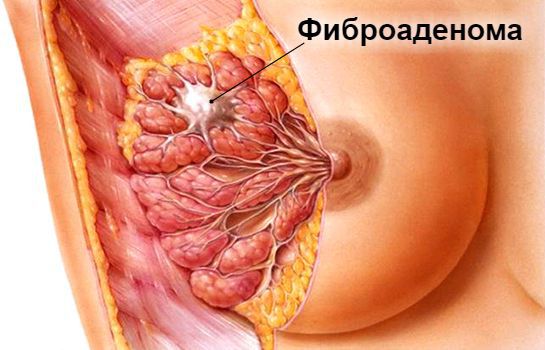
Фиброаденома молочной
Самым надёжным способом избавления от фиброаденомы является её удаление.

Фото груди через месяц после удаления фиброаденомы из разреза по границе тёмной части ареолы. Расположение разреза в этом месте делает послеоперационный рубец почти незаметным.
Фиброаденома и рак
Фиброаденома никогда и ни у кого не перерождается в рак и не является предвестником рака.
Фиброаденома и беременность
| Как выглядит фиброаденома на УЗИ |  |
| Как выглядит фиброаденома на маммографии |  |
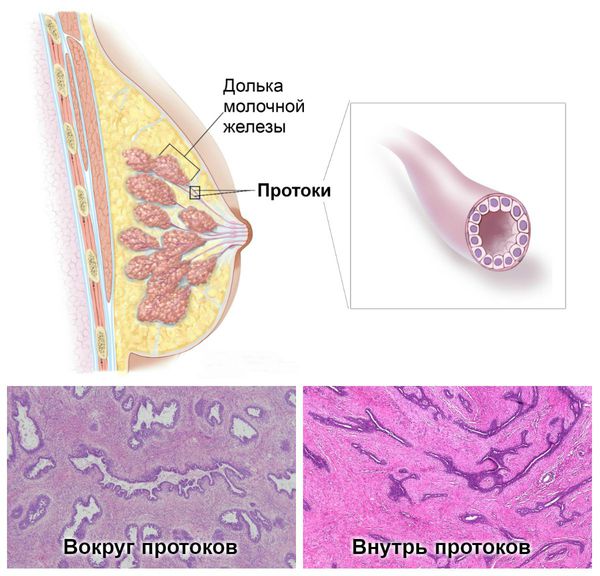
Фиброаденома железы
Удаление фиброаденомы и одномоментная подтяжка груди. Фото через один месяц после операции.
Из-за чего фиброаденома
Может ли фиброаденома переродиться в рак
Фиброаденомы крайне редко перерождаются в злокачественную опухоль. За всё время нашей практики была всего одна такая пациентка, да и то, у неё был не рак молочной железы, а саркома.
Может ли фиброаденома исчезнуть
Наблюдение при фиброаденоме
Аденома груди
Фиброаденома молочной железы размеры для операции
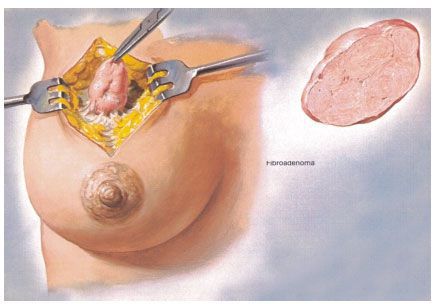
Удаление фиброаденомы
Удаление фиброаденомы и импланты фото.
Как удаляют фиброаденому
Удаление фиброаденомы из разреза в подмышке, видео
Фиброаденома фото после
Вы можете ознакомиться с результатами нашей работы на этой странице ниже.
Фиброаденома сколько
Удалить фиброаденому можно по полису ОМС, ДМС и платно. Для операции по полису ОМС или ДМС необходимо прийти на первичную консультацию для очного осмотра и согласования деталей операции: определения списка необходимых обследований, которые Вы самостоятельно подготовите под назначенную дату госпитализации.
В операцию «по полису» не входят различные эстетические дополнения (подтяжка или уменьшение груди).
Платно операция может быть выполнена сотрудниками Центра в ПСПбГМУ им. акад. И.П. Павлова и частной клинике РАМИ.
Прейскурант на платные операции в ПСПбГМУ им.акад. И.П. Павлова СМОТРИТЕ ЗДЕСЬ
Фиброаденома после операции
Удаление фиброаденомы в сочетании с мастопексией
Фото до и после. Точкой отмечена доброкачественная опухоль молочной железы.
Множественные фиброаденомы


Удаление множественных фиброаденом правой молочной железы совместно с одновременным увеличением груди круглыми имплантами Mentor 200 ml (чтобы избежать вертикального рубца при мастопексии и ограничиться швами вокруг ареол).
После удаления фиброаденомы фото

Фото молочной железы после удаления фиброаденомы.
Фиброаденома была удалена из разреза по границе тёмной части соска по верхней полуокружности левой молочной железы.
Лечение фиброаденомы

Фото груди после удаления фиброаденомы.
Фиброаденома удалена из разреза по границе тёмной части соска по верхней полуокружности правой молочной железы.
Фиброма молочной
Аденома молочной железы

Фото после операции.
Фиброаденома груди удалена из дугообразного доступа над опухолью на границе верхних квадрантов правой молочной железы (при увеличении виден послеоперационный рубец).

Фото груди после операции фиброаденомы из разреза над опухолью.
Фиброма железы
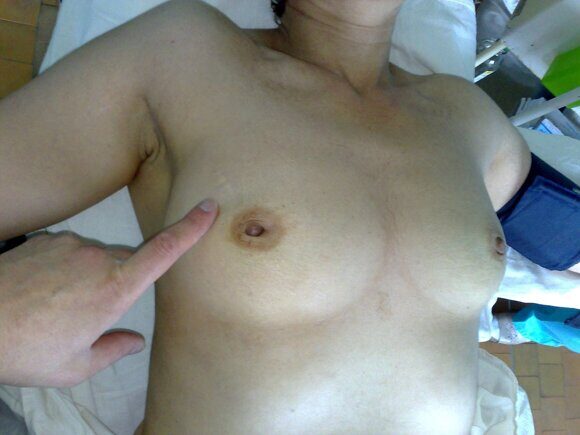
Фото груди после удаления фиброаденомы из разреза над опухолью. Вид послеоперационного рубца (шрам) через несколько лет. Фото сделано перед операцией по поводу новой появившейся фиброаденомы в другом месте молочной железы.
Фиброаденома и имплант


Фото молочной железы после удаления фиброаденомы (под соском левой молочной железы) и одновременного увеличения груди круглыми имплантами.
Когда нужно удалять фиброаденому
Показанием к операции является:
Операция при фиброаденоме
Некоторые женщины предпочитают удалить фиброаденому (фиброму), чем наблюдать за ней или делать её биопсию.
УЗИ-разметка
Фото УЗИ-разметки множественных фиброаденом перед операцией.
Какие операции делают при фиброаденоме
Операция по удалению фиброаденомы молочной железы мы выполняем в следующих вариантах:
Если пациентке не выполнялась биопсия фиброаденомы до операции, то во время её удаления всегда выполняется срочное гистологическое исследование опухоли (чтобы не пропустить рак молочной железы). Однако, такой подход увеличивает время операции (и наркоза).
Фиброаденома по полису
Мы выполняем хирургическое удаление фиброаденомы по полису ОМС, полису ДМС и платно. Источник финансирования определяет сумму, которая придёт в учреждение за выполненную работу по удалению фиброаденомы (например, по ОМС страховая компания перечисляет «за работу» 2.500). Исходя из этого используются различные расходные материалы для обеспечения операции, а также это влияет на способ её удаления и квалификацию хирурга, который будет это делать (ещё смотрите ЗДЕСЬ).
Фиброаденома ОМС
Способы удаления фиброаденомы
параареолярный – по границе тёмной части соска – он наименее заметен в последствии и позволяет удалить опухоль при любой её локализации в молочной железе, так же этот доступ удобен при сочетании операции по удалению фиброаденомы с подтяжкой или аугментацией молочных желёз
субмаммарный – под молочной железой – актуален при расположении опухоли в нижних квадрантах молочной железы, либо когда женщина планирует сочетать операцию по удалению фиброаденомы с увеличением груди имплантами
Обследования для удаления фиброаденомы
В день госпитализации Вы оформляетесь в 9:00 непосредственно в Маммологическом Центре. Вас осматривает врач отделения, анестезиолог, готовят к операции. Операция выполняется на следующий день. При типичном варианте течения послеоперационного периода, уже на следующий день после операции Вас могут выписать домой.
Фиброаденома фото
Фото фиброаденомы молочной железы после её удаления.
Сотрудники нашего университетского маммологического центра в Санкт-Петербурге ежегодно выполняют более 150 операций при фиброаденоме молочной железы. В нашем центре удалить фиброаденому можно по полису ОМС, ДМС и платно.
Врачи онкологи-маммологи Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещая конференции и проходя стажировки у ведущих онкологов и пластических хирургов Европы и США.
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
Автор: Чиж Игорь Александрович
заведующий, кмн, онколог высшей квалификационной категории,
хирург высшей квалификационной категории, пластический хирург
Начните своё лечение прямо сейчас:
запишитесь на консультацию по телефону: 8 (812) 939-18-00 или через форму на сайте
Что такое фиброаденома молочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Степыко С. Б., онколога со стажем в 16 лет.
Определение болезни. Причины заболевания
Ведущий фактор развития фиброаденомы — относительная или абсолютная гиперэстрогения (избыток эстрогенов) и дефицит прогестерона. При относительном повышении уровня эстрогена возрастная норма этого гормона сохраняется, но нарушается его пропорция с прогестероном. Абсолютное повышение означает, что количество эстрогенов выше нормы.
Также риск появления фиброаденомы увеличивается в следующих случаях:
Подростковый возраст, когда происходит становление менструального цикла, сам по себе является одним из факторов риска образования фиброаденомы молочной железы. В этот период гипоталамо-гипофизарная система работает несовершенно, из-за чего в организме может наблюдаться гиперэстрогения, которая сопровождается дисфункциональными маточными кровотечениями.
У женщин с эндометриозом и миомой матки частота развития фиброаденомы возрастает. При воспалительных заболеваниях яичников и доброкачественных опухолях изменяется нейроэндокринная регуляция, часто возникают нарушения менструального цикла и недостаточность лютеиновой фазы. Со временем это приводит к фиброаденоме.
При гиперпролактинемии изменяется нормальная продукция гормонов: высвобождение пролактина подавляет овуляцию, но повышает чувствительность клеток груди к эстрогенам. Таким образом возникает гиперэстрогения на фоне снижения концентрации прогестерона.
Симптомы фиброаденомы молочной железы
Заподозрить фиброаденому на ранней стадии тяжело, так как болезнь протекает без видимых симптомов. Поводом для обращения к врачу становится пальпируемое образование, которое достигает диаметра 2-3 см. Узел чаще располагается в верхне-боковой части молочной железы. В случае множественной фиброаденомы пальпируется сразу несколько узлов разного объёма, расположенных на расстоянии друг от друга.
Для фиброаденомы не характерны изменения кожи, покраснение или деформация. При небольшом объёме опухоли размер молочной железы остаётся прежним. В положении лёжа на спине опухоль не исчезает. Гигантские единичные узлы вызывают одностороннее увеличение груди, заметную асимметрию при визуальном осмотре.
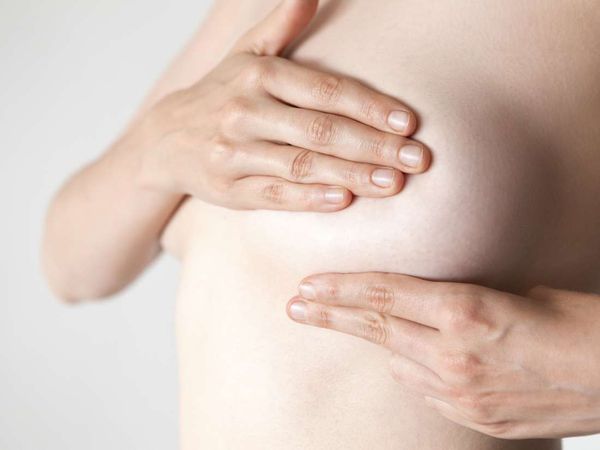
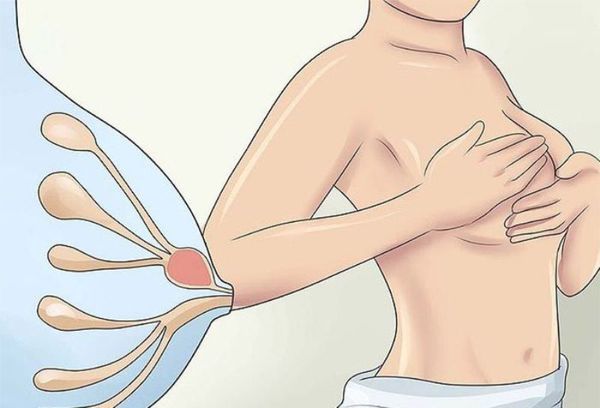
Женщина может самостоятельно обнаружить фиброаденому, если после окончания менструации проведёт самообследование молочных желёз. Во время осмотра груди перед зеркалом заметного нарушения симметрии не будет. При пальпации можно прощупать плотное образование, которое легко смещается под пальцами.
Так как фиброаденома сопровождается гормональными нарушениями, во второй половине цикла у пациенток появляется мастодиния — боль и напряжённость в молочной железе. Болезненность иногда сопровождается изменением чувствительности сосков: даже контакт с одеждой становится неприятным. При этом сама опухоль при пальпации обычно безболезненна.
Во второй половине цикла фиброаденома может увеличиваться в размерах. У женщин с предменструальным синдромом это связано с задержкой жидкости и развитием отёка тканей груди. Иногда такое состояние ошибочно принимают за начало активного роста опухоли.
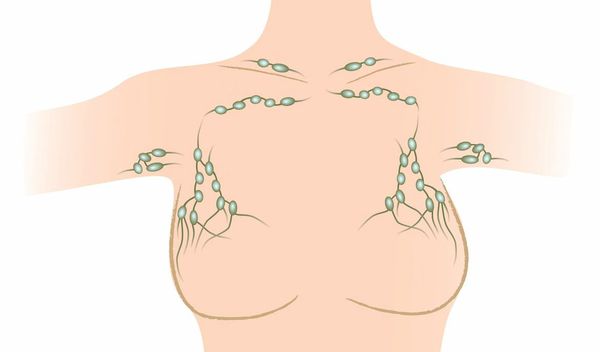
Для фиброаденомы не характерны изменения лимфоузлов, поэтому при пальпации подключичных, надключичных и подмышечных групп узлов не наблюдается увеличение в размерах или уплотнение тканей.
Патогенез фиброаденомы молочной железы
Основная роль в образовании узловой мастопатии принадлежит эстрогенам. Они вызывают следующие изменения в тканях груди:
Эстрогены влияют на рост фиброаденоматозных узлов не только напрямую, но и косвенно. Непрямой механизм связан с активацией выработки факторов роста, которые поступают в молочную железу с током крови или вырабатываются из расположенных рядом клеток. На ткани молочной железы влияют следующие вещества:
Итак, у женщин с недостатком прогестерона, а также абсолютным или относительным избытком эстрогенов на протяжении всего менструального цикла стимулируется рост эпителиальной и соединительной ткани. Но это проявляется в участках железы, наиболее чувствительных к влиянию гормонов, имеющих больше количество рецепторов к ним. В связи с этим постепенно формируется плотный узел.
В зрелом возрасте в тканях фиброаденомы развивается гиалиноз — участки соединительной ткани, напоминающие хрящ, при этом гибнут клетки, могут появляться кальцификаты — отложения солей кальция. Поэтому доброкачественные опухоли, выявляемые в период менопаузы, имеют обызвествление, которое говорит о длительном существовании образования.
Классификация и стадии развития фиброаденомы молочной железы
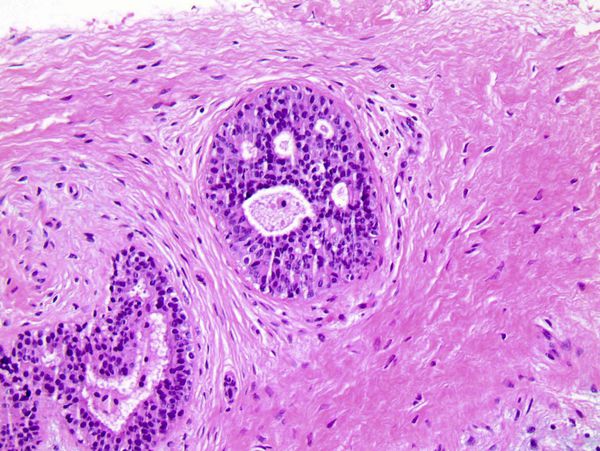
По гистологическому строению выделяют следующие типы фиброаденомы:
Периканаликулярная фиброаденома встречается в 51 % случаев. Она чётко отделяется от окружающих тканей и с возрастом подвергается дистрофическим изменениям. Этот тип опухолей чаще наблюдается у женщин после 45 лет.
Осложнения фиброаденомы молочной железы
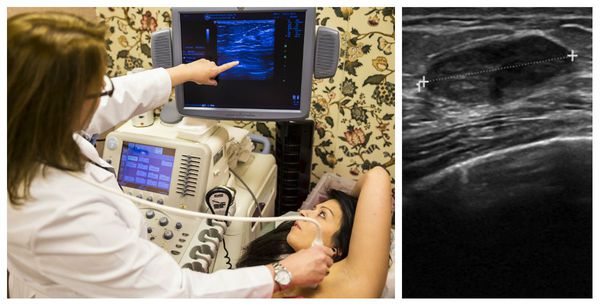
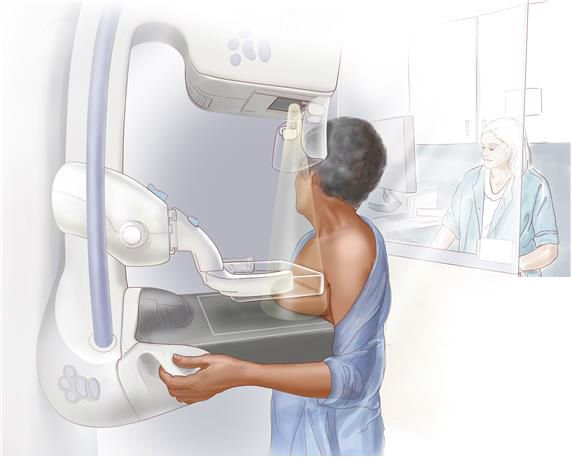
Диагностика фиброаденомы молочной железы
На консультацию к врачу-маммологу лучше приходить после менструации на 5-9 день цикла, чтобы исключить влияние предменструальных изменений на грудные железы: нагрубание и отёк.
Врач выясняет анамнез жизни, чтобы установить факторы, которые могли привести к патологии. Осмотр проводится в положении стоя и лёжа с запрокинутой за голову рукой. При пальпации обнаруживается плотный узел, который легко смещается и не вызывает болезненности. Локализуется преимущественно в верхней части груди. Форма узла обычно овоидная (по типу яйца) или круглая, поверхность чаще бугристая, неровная.
Признаками доброкачественного новообразования на УЗИ являются:
Доброкачественная опухоль вписывается в соотношение по длине и ширине, которое должно быть менее 1:1. При надавливании на очаг наблюдается усиление гомогенности узла. Но при компрессии (сдавлении) внутренняя эхоструктура не изменяется, форма уплощается.
По показаниям проводится МРТ-диагностика. Но она не всегда позволяет отличить злокачественный процесс от доброкачественного. На МРТ-снимке опухоль выглядит, как овальное новообразование с ровными или дольчатыми краями. Картина усиления может быть разной: если его нет или происходит задержка — преобладает фиброз, при выраженном поглощении контраста — аденоматоз.
Точно дифференцировать злокачественное и доброкачественное новообразование можно при помощи цитологического или гистологического исследования. Для этого применяются следующие методы:
Лабораторная диагностика необходима только в плане подготовки к хирургическому удалению опухоли.
Исследование гормонального профиля не входит в перечень обязательных методов, но может проводиться при наличии сопутствующих гинекологических заболеваний.
Лечение фиброаденомы молочной железы
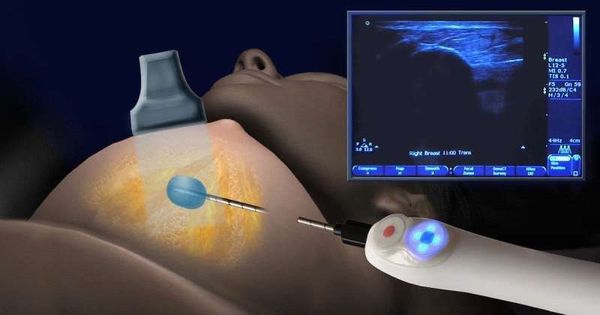
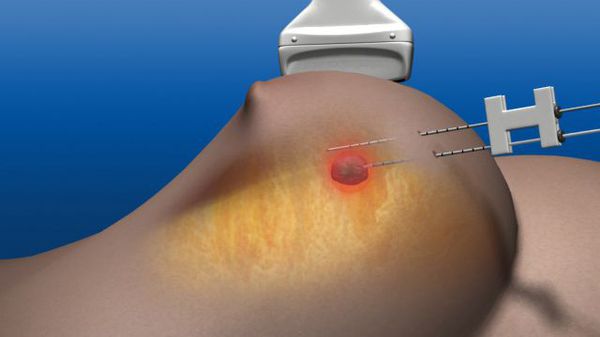
Разработаны абляционные методики удаления фиброаденомы, которые менее травматичны, чем операция на груди, и дают хороший результат. Используют следующие способы:
Криоабляция — это амбулаторная манипуляция, которая проводится под местной анестезией и не требует длительного стационарного лечения. Для женщин всех возрастов, особенно планирующих беременность, этот метод лечения является приоритетным. Рубец после процедуры не формируется, поэтому он не будет блокировать протоки и мешать кормлению грудью.
Показаниями для хирургического лечения являются:
В зависимости от размера новообразования, их количества и расположения могут использоваться два типа операции:
После удаления опухоли её отправляют на обязательное гистологическое исследование. При признаках злокачественного процесса, которые были выявлены во время операции, необходимо экстренное гистологическое исследование.
Прогноз. Профилактика
При фиброаденоме без признаков перерождения в рак прогноз благоприятный. Своевременное удаление доброкачественной опухоли даёт хороший косметический эффект. При крупных новообразованиях проводится маммопластика, которая позволяет восстановить привлекательную форму груди.
Консервативное лечение фиброзно-кистозной болезни молочной железы (мастопатии)
Авторы предлагают различные методы консервативного лечения фиброзно-кистозной мастопатии, целесообразность применения которых может определить только лечащий врач. К методам негормональной терапии относят коррекцию диеты, правильный подбор бюстгальтера, использование витаминов, мочегонных, нестероидных противовоспалительных, улучшающих кровообращение средств и др. В качестве средств гормональной терапии используют антиэстрогены (тамоксифен, фарестон), препараты для оральной контрацепции, гестагены, андрогены, ингибиторы секреции пролактина, аналоги освобождающего гормона гонадотропина (LHRH). Применение аналогов LHRH возможно у пациенток с мучительной мастодинией при отсутствии эффекта от лечения другими гормонами. Д. Балтиня, А. Сребный
Латвийский научно-исследовательский институт клинической и экспериментальной медицины, Рига (Латвия).
Согласно классификации ANDI, фиброзно-кистозные изменения ткани молочной железы у женщин репродуктивного возраста условно могут быть отнесены к вариантам нормы. Однако, если жалобы очень выражены и существенно ухудшают качество жизни, или существует реальная угроза малигнизации (атипичная гиперплазия, рак молочной железы в семейном анамнезе), необходим более тщательный и продуманный подход к выбору тактики лечения.
Женщинам, у которых фиброзно-кистозная мастопатия обнаружена случайно как сопутствующая патология и у которых нет никаких жалоб, специальное лечение обычно не нужно. Таких пациенток необходимо обследовать (ультразвуковое исследование и/или маммография и диагностическая пункция) и дальнейшее наблюдение можно продолжать при контрольных осмотрах у гинеколога или другого специалиста не реже, чем один раз в год. В вышеописанной ситуации, а также в случаях, когда у женщины имеется умеренно выраженная циклическая масталгия без пальпаторно определяемых образований в молочных железах, зачастую достаточно удостовериться, что у больной нет рака (разумеется, если этот диагноз исключен объективно).
Женщинам с умеренной циклической или постоянной формой мастодинии и диффузными фиброзно-кистозными изменениями структуры молочной железы (без явных макроцист) можно пробовать начинать лечение с назначения диеты и коррекции физиологических циклов. Наиболее часто это относится к молодым и в остальном здоровым женщинам.
Однозначного алгоритма лечения фиброзно-кистозной мастопатии нет. Каждый случай требует индивидуального подхода. Поэтому целесообразность применения предлагаемых методов лечения определяет лечащий врач. Если есть хоть минимальные подозрения на возможность малигнизации, пациентку необходимо отправить в онкологическое учреждение. В такой ситуации гипердиагностика и ложная тревога может и худшем случае стать тактической ошибкой, однако это может позволить избежать стратегической ошибки, что значительно важнее.
Методы негормональной терапии
Коррекция диеты. Многие эксперименты и клинические исследования показали, что существует тесная связь между употреблением метилксантинов (кофеин, теофиллин, теобромин) и развитием фиброзно-кистозной мастопатии. Существует мнение, что эти соединения способствуют развитию фиброзной ткани и образованию жидкости в кистах. Поэтому ограничение содержащих метилксаптины продуктов (кофе, чай, шоколад, какао, кола) или полный отказ от них может существенно уменьшить боли и чувство набухания молочных желез. Многие авторы рекомендуют такую коррекцию диеты как первое условие при лечении мастопатии, хотя индивидуальная чувствительность к метилксантинам может колебаться в очень широком диапазоне и на нее может оказывать влияние как физический, так и психоэмоциональный стресс.
Выбор бюстгальтера. Женщинам с циклической или постоянной формой масталгии обязательно следует обращать внимание на этот предмет женского туалета, так как полное его игнорирование, ношение бюстгальтера несоответствующей формы или размера может стать причиной хронической деформации груди, ее сдавления или перегрузки связочного аппарата, особенно у женщин с большой и опущенной грудью. Нередко при устранении этих причин боли в молочной железе уменьшаются или даже полностью проходят.
Витамины. Для назначения витаминов пациенткам с фиброзно-кистозной мастопатией есть множество оснований, так как они: 1) способствуют нормализацию метаболизма и гормонального дисбаланса; 2) оказывают антиоксидантное действие; 3) стимулируют рост, размножение и созревание эпителиальных клеток; 4) стабилизируют деятельность периферической и центральной нервной системы; 5) способствуют нормализации функции яичников, надпочечников и щитовидной железы: 6) дополнительно укрепляют иммунную систему организма и.т.д.
Мочегонные средства. Циклическую мастопатию, как одно из проявлений предменструального синдрома, особенно, если она комбинируется с отечностью кистей и стоп незадолго до менструации, можно пробовать купировать легкими мочегонными средствами (например, травяными чаями). Желательно также ограничить употребление поваренной соли в этот период.
Нестероидные противовоспалительные средства. Часть авторов рекомендуют для уменьшения циклической масталгии принимать нестероидные противовоспалительные средства (например, диклофенак) за неделю или несколько дней до очередной менструации, когда появляются наиболее сильные боли в молочных железах, однако это нс может быть рекомендовано в качестве постоянного и длительного метода лечения.
Комплексные, природные продукты. В настоящее время предлагается много различных комплексных средств растительного происхождения с витаминами, антиоксидантами и микроэлементами для лечения как мастопатии и предмепструального синдрома (включая циклическую масталгию), так и симптомов, вызванных наступлением менопаузы.
Эти комплексные народные средства содержат активные вещества, например, Oenothera Biennis, Суnаrа C.irdunculus, Vilex Agnus castus, Pueraria labata, Glycyrrhiza glabra, Angelica sinensis, Artemisia vulgais и др.
Возможности гормональной терапии
Антиэстрогены. Чтобы обеспечить свое стимулирующее воздействие, эндогенным эстрогенам необходимо вступить в связь со специфическими рецепторами клетки. В случае относительной гиперэстрогении антиэстрогены (тамоксифен, торемифен), блокируя эти эстрогенорецепторы в тканях-мишенях (в т.ч. в молочной железе), не позволяют эстрогенам связываться с рецепторами, уменьшая их биологическую активность.
В литературе указания на применение антиэстрогенов для лечения мастопатии появились уже с конца 70-х годов. По данными разных авторов, терапевтический эффект тамоксифена наблюдается в 65-75% случаев и наступает обычно через 2-3 мес после начала приема 10 мг препарата в день. Другие авторы рекомендуют назначать препарат по 20 мг в сутки за 10 дней до очередной менструации, продолжая это лечение синхронно с 2-3 менструальными циклами или 30-90 дней подряд женщинам в менопаузе. Авторы этой схемы отмечают уменьшение масталгии в 97% случаев, стабилизацию цикла и уменьшение кровопотери при менструации практически у всех женщин. У некоторых пациенток возможно усиление болей и чувства набухания груди в течение первых четырех недель лечения, что можно объяснить частичным эстрогенным действием антиэстрогенов; в редких случаях из-за этого приходится прервать лечение, после чего симптомы со временем сами уменьшаются. Имеется уникальное наблюдение [1] спонтанной регрессии макроцист молочной железы у двух женщин репродуктивного возраста, получавших лечение тамоксифеном по поводу рака второй молочной железы. Тамоксифен с успехом используется также для коррекции предменструального синдрома, особенно для уменьшения болей в молочной железе, в дозе 10 мг с 5-го по 24-й день цикла: по данным рандомизи-рованного исследования с двойным слепым методом [2], мастодиния исчезла в 90% случаев.
Употребление тамоксифена достоверно снижает вероятность развития рака во второй молочной железе. Особенно это распространяется на пациенток с доказанной атипичной пролиферацией, макроцистами или наличием указаний на рак молочной железы в семейном анамнезе. Однако часть авторов уверены, что назначение тамоксифена для лечения мастопатии не является методом выбора и должно быть резервировано только для особых случаев.
К возможным побочным явлениям лечения надо отнести, кроме уже упомянутого, усиление масталгии в начале лечения, приливы, усиленную потливость, тошноту и головокружение. В последнее время в литературе все чаще обращается внимание на канцерогенные свойства тамоксифена, т.е. возможность развития при длительном его применении индуцированной гиперплазии эндометрия и (или) рака эндометрия у женщин, а также гепатоцеллюлярной карциномы у лабораторных животных. Поэтому вполне понятны поиски более безопасных средств, тем более, что они предусмотрены для использования и профилактических целях или при доброкачественных болезнях. Одним из таких препаратов является фарестон (торемифен), выпускаемый фирмой «Орион Корпорэйшн», который в предварительных исследованиях показал себя эффективным и хорошо переносимым средством лечения мастопатии. По собственным данным автора, во время лечения мастодиния полностью исчезла у 12 из 21 пациенток, значительно уменьшилась у 7, практически не изменилась у 4 и у одной пациентки препарат вызвал усиление симптомов болезни. В большинстве случаев эффект проявился уже в течение первого месяца. Для лечения мастопатии рекомендуется принимать фарестон по 20 мг с 5-го но 25-й день после начала менструации женщинам с регулярным циклом или ежедневно женщинам с нерегулярным циклом или в менопаузе. Желательная продолжительность лечения 3-6 мес.
Средства оральной контрацепции. Правильно выбранная и используемая оральная контрацепция обеспечивает постоянное подавление стероидогенеза и овуляции, подавление синтеза овариальных андрогенов, подавление синтеза эстрогено-рецепторов в эндометрии, выравнивание чрезмерных колебаний циклических гормонов, а также длительную защиту от развития рака яичников и эндометрия. Симптомы мастопатии нередко уменьшаются или даже полностью проходят уже в течение первых двух месяцев, однако объективные результаты можно ожидать не ранее, чем через 1-2 года после начала применения оральной контрацепции. В то же время, у части женщин во время применения оральных контрацептивов боли в молочных железах и другие симптомы мастопатии могут даже усиливаться. Тогда приходится переходить на другой вид контрацепции, или менять средства оральной контрацепции.
Не рекомендуется использовать т.н. mini-pilli, считая, что доза гормонов в них слишком ничтожна, чтобы воздействовать на течение мастопатии.
При выборе препарата надо учитывать как возраст женщины, так и выраженность симптомов болезни, сопутствующие заболевания, гормональный дисбаланс, метаболические нарушения. Чем моложе и в остальном здоровее женщина, страдающая умеренной циклической масталгией, тем смелее можно назначать низкодозные оральные контрацептивы. Чем старше женщина и выраженное симптомы болезни, тем серьезнее надо взвесить соотношение эстрогенов/гестагенов в выбираемом оральном контрацептивном препарате.
Гестагены. Терапевтическое действие гестагенов при лечении предменструального синдрома и фиброзно-кистозной мастопатии связывается с угнетением функциональных гипофизарно-яичниковых связей и уменьшением стимулирующего пролиферацию действия эстрогенов на ткани молочной железы. Предохраняют ли в действительности гестагены от заболевания раком молочной железы, пока до конца не выяснено. Предполагается, что этот возможный защитный механизм может отличаться для тканей молочной железы и эндометрия.
В большинстве случаев, если есть основание предполагать функциональную недостаточность лютеиновой фазы, гестагены (например, 5 мг норетистерона или 10 мг МПА) назначают с 15-16-го дня цикла до 25-го дня, синхронизируя курсы лечения по крайней мере с 6-12 циклами. Для обеспечения дополнительного антиэстрогенного действия до овуляции желательно назначение гестагенов уже с 10-го по 25-й день цикла. Для полной же блокады овуляции и более сильного воздействия гестагенов можно назначать эти препараты уже с 4-5-го до 25-го дня цикла.
Даназол. Андрогены как антагонисты эстрогенов используются для лечения мастопатии. В основе действия даназола лежит его способность угнетать синтез гонадотропного гормона (правда, доказанная пока только в экспериментах с лабораторными животными) и некоторых эссенциальных энзимов в овариальном стероидогенезе, ему присуще прогестагенное и слабое андрогеннос действие.
Ингибиторы секреции пролактина. Эти препараты (бромкриптин) оправданно назначать только больным с лабораторно доказанной гиперпролактинемией. К тому же, уровень пролактина в сыворотке желательно определять после внутривенного введения освобождающего фактора тиреотропного гормона (TRH-тест). TRH-тест можно рекомендовать для отбора тех пациенток, у которых можно ожидать каких-либо нарушений секреции пролактина и кому, соответственно, можно назначать бромкриптин. В этих случаях дозу медикамента увеличивают очень медленно, начиная с 2,5 мг и повышая ее до 5,0 или 7,5 мг при регулярном контроле уровня пролактина в сыворотке. Не надо забывать, что при лечении в половине случаев наблюдаются такие побочные эффекты, как алопеция, головокружение, отечность, головные боли, что нередко делает прием этого препарата труднопереносимым.
Аналоги LHRH. В результате использования аналогов освобождающего гормона гопадотропина (LHRH) существенно уменьшается уровень циркулирующих эстрогенов и тестостерона. К тому же наличие рецепторов LHRH в образцах ткани рака молочной железы и фиброцистической мастопатии [3] позволяет думать, что LHRH специфически воздействует (аутокринным или паракринным путем) на рост клеток ткани молочной железы.
Мастопатия и заместительная гормонотерапия
Мастопатия у женщины при наличии рака молочной железы в анамнезе
У женщины при наличии рака молочной железы в анамнезе фиброзно-кистозные изменения могут развиться или продолжать прогрессировать в обеих (при органосберегающей операции) или в оставшейся молочной железе и выраженную масталгию в таких случаях наблюдают ничуть не реже.