Что такое Флеболиты
Флеболиты – это патологические включения в венах, подвергшиеся кальцификации тромбы. Обычно возникают в области малого таза, реже могут обнаруживаться в других участках тела. Протекая бессимптомно, у большинства пациентов становятся случайной диагностической находкой, но в ряде случаев усиливают венозный застой, приводят к появлению болевого синдрома, провоцируют развитие осложнений. Образования выявляют методами инструментальной визуализации – с помощью обзорной рентгенографии, УЗДС, КТ и МРТ пораженных участков. Лечебная тактика предполагает выполнение склеротерапии, эндоваскулярной лазерной коагуляции, хирургической резекции.
Флеболиты (венозные камни) являются довольно распространенной проблемой. В малом тазу они присутствуют у 38,9–48% людей в общей популяции, другие анатомические зоны (голова, шея, ротовая полость) вовлекаются лишь у 2% населения. Заболеваемость увеличивается с возрастом: если у молодых пациентов частота патологии не превышает 50%, то после 70 лет она достигает 89%. Кальцинированные тромбы выявляются и у младенцев. Распространенность патологии варьируется географически, причем самые высокие показатели наблюдаются в экономически развитых странах. Поражение вен малого таза чаще наблюдается у женщин, а для изменений в челюстно-лицевой области гендерных отличий не выявлено.
Причины флеболитов
Возникновение кальцификатов – процесс закономерного развития внутрисосудистых тромбов на фоне замедления венозного кровотока и эндотелиального повреждения. Среди наиболее распространенных причин, связанных с образованием флеболитов, отмечают следующие:
Из других факторов, способствующих возникновению венозных камней, описывают воспалительные заболевания окружающих структур, травмы, дефекты клапанного аппарата. Определенная роль в развитии тазовых конкрементов отводится диете с низким содержанием пищевых волокон, гиподинамии, дивертикулезу кишечника.
Патогенез
Флеболиты представляют собой кальцифицированные тромбы, механизм развития которых до конца не выяснен. Предполагается роль замедления локальной гемодинамики, обусловленного изменением характеристик объема и потока крови, неравномерным распределением венозного давления, сосудистой дилатацией. Процесс начинается с краевого внутрисосудистого тромбоза, опосредованного повреждением эндотелия, расстройством локальных механизмов коагуляции и фибринолиза.
Микротромбы проходят организацию (фиброзирование) и минерализацию (обызвествление), которые являются этапами естественного заживления. Сначала путем пассивного осаждения кристаллов образуется ядро конкремента, затем вторичной кальцификации подвергаются концентрически расположенные волокна соединительной ткани. Повторение этого процесса вызывает эффект наслоения с ростом флеболита. Образование внутрисосудистых камней малого таза объясняют повышенной концентрацией фосфатазы в тканях вокруг мочевого пузыря, что завершается отложением кальция на поверхности тромба.
Морфологически внутрисосудистые кальцинаты имеют округлую или овальную форму. Наибольшим диаметром они ориентируются по ходу вены. Поверхность флеболита окрашена оттенками от белого до желто-коричневого, является многослойной органической оболочкой, внутри которой находится плотное минеральное «ядро». Химический состав представлен кальцием, магнием, железом в форме карбонатов и фосфатов. Небольшие образования (диаметром до 4 мм) менее кальцифицированы, чем крупные, у которых рентгеноконтрастность повышена.
Классификация
Общепринятой классификации флеболитов не существует. Конкременты можно систематизировать по локализации, степени прикрепления к стенке сосуда, количеству, размерам. Различают следующие виды минерализованных тромбов:
Исходя из размеров, камни могут быть мелкими (1–5 мм), среднего диаметра (от 5 до 10 мм), крупными (более 1 см). С учетом химического состава встречаются рентгеноконтрастные (наиболее часто) либо радиопрозрачные конкременты.
Симптомы флеболитов
Большинство венозных кальцинатов протекает бессимптомно, являясь случайной находкой при прохождении пациентами рентгеновских или ультразвуковых исследований, назначенных по иному поводу. В зависимости от размеров и локализации некоторые флеболиты становятся источником ряда неприятных явлений. Но клиническая картина не имеет характерных особенностей, а потому петрифицированные включения могут имитировать симптоматику других заболеваний.
Поражение тазовых вен с варикозным расширением стенки и застоем крови сначала сопровождается чувством тяжести, дискомфортом в зоне мочевого пузыря и половых органов, усиливающимися при длительном сидении или стоянии. Увеличение диаметра камней провоцирует боли соответствующей локализации, отдающие в живот, пояснично-крестцовую область, нижние конечности. Они часто схожи с таковыми при почечной колике. У женщин могут наблюдаться расстройства менструального цикла.
Поражая область головы и шеи, минерализованные тромбы часто выявляются в тканях щеки, существенно реже вовлекаются губы. Такие флеболиты становятся маркером венозных мальформаций, особенно с наличием артериального шунта, но могут встречаться и в зонах, ранее подвергшихся травмированию. Большинство конкрементов клинически интактны, но некоторые способствуют появлению таких симптомов, как боль, отек или воспаление окружающих тканей. Сосудистые включения челюстно-лицевой зоны часто бывают овальными, множественными, переменных размеров.
Осложнения
Лечение флеболитов
Поскольку основная масса конкрементов развивается бессимптомно, активного лечения они не требуют. Терапевтическая коррекция необходима в ситуациях, когда флеболиты проявляются клинически, становятся причиной гемодинамических расстройств, создают риск осложнений. Для решения этих проблем в клинической флебологии применяются следующие методы:
Тазовые флеболиты как признак варикозной болезни вен органов малого таза у мужчин
А.А. Капто 1, 2
1 Многопрофильный медицинский холдинг «СМ-Клиника» (Москва);
2 ФГАОУ ВО «Российский университет дружбы народов» Министерства образования и науки РФ (Москва)
Введение. Тазовые флеболиты были впервые описаны C.V. Rokitansky (1856) в перипростатическом венозном сплетении. J.H. Orton (1908) впервые провел дифференциальную диагностику тазовых флеболитов и конкрементов мочеточника. G. Dillon и H. Cody (1928) впервые связали тазовый флеболитиаз с болями в области таза. Флеболит, или венный камень, образуется вследствие прорастания тромба (сгустка крови) соединительной тканью и отложения в нем солей извести при тромбофлебите (чаще на фоне варикозного расширения вен). Тазовые флеболиты обычно встречаются при рентгенографии и компьютерной томографии. Носительство флеболитов чаще всего протекает бессимптомно и не требует лечения. Вместе с тем их наличие указывает на венозное полнокровие органов малого таза.
Материалы и методы исследования. С 20.07.2015 по 15.02.2019 было обследовано 192 пациента с двусторонним варикоцеле, варикозной болезнью вен органов малого таза и May-Thurner syndrome. Диагноз варикоцеле был верифицирован по данным осмотра и подтвержден скротальной допплерэхографией и термографией (с апреля 2017 г.). Диагноз варикозной болезни вен органов малого таза был верифицирован при помощи ТРУЗИ с использованием критериев — расширение вен парапростатического сплетения более 5 мм и/или наличие рефлюкса кровотока при пробе Valsalva при ТРУЗИ. May-Thurner syndrome, Nutcracker syndrome и Posterior nutcracker syndrome были верифицированы по данным МРТ нижней полой вены и сосудов малого таза и у части больных были подтверждены результатами флебографии и флеботонометрии. Рентгеновская визуализация таза при проведении динамической фармакокавернозографии (n = 37) и флебографии (n = 54) была выполнена 73 пациентам.
Результаты исследования. Возраст пациентов колебался от 17 до 69 лет и в среднем составлял 34 года. Сочетание May-Thurner syndrome и Nutcracker syndrome было выявлено у 56 пациентов (29,2 % случаев). Сочетание May-Thurner syndrome и Posterior nutcracker syndrome было обнаружено у 5 (2,6 % случаев) из 192 больных. Тазовые флеболиты были выявлены у 56 пациентов (76,7 % случаев). У 17 (23,3 %) больных тазовые флеболиты были с правой стороны, диаметром от 1,5 до 8,6 мм (в среднем 4 мм). У 39 (53,4 %) больных тазовые флеболиты были с левой стороны, диаметром от 1,6 до 11,9 мм (в среднем 4,4 мм). Тазовые флеболиты с обеих сторон зарегистрированы у 8 пациентов (11 % случаев).
Обсуждение. Тазовые флеболиты считаются случайной находкой и вызывают интерес только при дифференциальной диагностике уретеролитиаза. Осмысление причин тазового флеболитиаза приводит к диагнозу варикозной болезни органов малого таза. Преимущественно левосторонняя локализация тазовых флеболитов и их больший размер по сравнению с правой стороной обусловлены, по всей видимости, левосторонней локализацией как компрессии левой общей подвздошной вены (May-Thurner syndrome), так и компрессией левой почечной вены (Nutcracker syndrome), являющихся причиной венозного полнокровия органов малого таза.
Выводы. Наличие тазовых флеболитов указывает на перенесенные ранее тромбозы тазовых вен вследствие варикозной болезни вен органов малого таза. Клинически ретроспективно это могло проявляться симптомами обострения хронического простатита. При обнаружении тазовых флеболитов целесообразно проводить диагностику варикозной болезни вен органов малого таза, варикоцеле и артериовенозных конфликтов.
Ультразвуковая диагностика варикозного расширения и тромбоза вен малого таза у женщин
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Введение
Распространенность варикозного расширения вен малого таза колеблется в широких пределах, что свидетельствует о неоднозначности диагностических и тактических подходов к данной проблеме. По данным ультразвуковых исследований, варикозное расширение вен малого таза встречается у 5,4% условно здоровых женщин и у 15,7% женщин с выявленной гинекологической патологией. Сочетание недостаточности вен малого таза и варикозной болезни вен нижних конечностей отмечается в 62% наблюдений [1].
Заболеванию подвержены женщины в возрасте 20-25 лет, а наибольшее количество приходится на период 25-45 лет.
Особенностью строения вен перечисленных сплетений, за исключением пузырного, а также подвздошных вен является отсутствие или слабое развитие клапанного аппарата, в связи с чем ведущая роль в поддержании тонуса венозной стенки отводится симпатической нервной системе, гормонам (в частности эстрадиолу, прогестерону), вазоактивным веществам, кислотно-щелочному балансу. Существует точка зрения, что варикозная болезнь является генетически детерменированным коллагенозом или проявлением ангиодисплазии.
Анатомической предпосылкой к развитию региональной венозной почечной гипертензии является компрессия левой почечной вены в аортомезентериальном «пинцете». На фоне снижения венозного тонуса эта преграда повышает давление в почечной вене, что приводит к развитию рефлюкса крови по левой яичниковой вене. Реноовариальный рефлюкс вызывает расширение вен гроздьевидного сплетения левого яичника, маточно-влагалищного, пресакрального, мочепузырного и прямокишечного сплетений. Наиболее выраженный флебостаз в органах малого таза у женщин развивается при сочетании левостороннего реноовариального и правостороннего каваовариального рефлюксов крови [4].
Факторами, провоцирующими развитие варикозное расширение вен малого таза, считают условия труда (вынужденная длительная ортостатическая и физическая нагрузка), беременность и роды, сексуальную дисфункцию, гинекологические заболевания, гиперэстрогению; в последние годы все чаще обсуждается неблагоприятное влияние гормоно-заместительной терапии и оральной контрацепции [5].
Поскольку стенки венозных сосудов являются обширной рефлексогенной зоной, расширение их просвета сопровождается болью. Предполагается, что и ретроградный характер кровотока с формированием турбулентных потоков оказывает раздражающее воздействие на рецепторы сосудистой стенки.
Варикозное расширение вен малого таза все еще остается недостаточно изученной проблемой, поскольку является невидимой для клинициста патологией, однако оно приводит к хроническому болевому синдрому, нарушению менструального цикла, бесплодию вследствие развивающейся гипофункции яичников и может осложняться тромбозом вен.
В основе тромбообразования лежит взаимодействие врожденных и приобретенных факторов. К врожденным факторам относят недостаток антитромбина III, наследуемую дисфибриногенемию, снижение уровня тромбомодулина при атеросклерозе, гипергомоцистеинемию, наличие антител к фосфолипидам, чрезмерную ингибицию активаторов плазминогенов, дефицит плазминогена, мутацию G20210A в гене протромбина (фактор II), мутацию Лейдена, дефицит протеинов С и S, дисплазминогенемию, дефицит XII фактора.
Среди приобретенных провоцирующих факторов следует отметить беременность и роды, хирургические операции, инфекции, травмы, переломы, длительное вынужденное положение сидя или стоя, длительные путешествия, иммобилизацию, прием оральных контрацептивов, ожирение, курение, злокачественные опухоли и химиотерапию, пожилой возраст, сердечную недостаточность, хроническую венозную недостаточность, инсульт.
До настоящего времени выявление тромбоза венозных сплетений малого таза при трансвагинальном ультразвуковом исследовании (ТВУЗИ) считается казуистикой [6].
Целью настоящего исследования явилась оценка возможности рутинного ТВУЗИ в диагностике варикозного расширения и тромбоза вен малого таза и выработка алгоритма дальнейшего ведения таких пациенток.
Материал и методы
Результаты
У 53% пациенток обнаружено сочетание варикозного расширения вен малого таза с варикозным расширением вен нижних конечностей, промежности или хроническим геморроем.
При анализе частоты сочетания варикозного расширения вен малого таза с несосудистой патологией отмечено преобладание миомы матки (28,4%), кист яичников и параовариальных кист (24,3%). Реже варикозное расширение вен малого таза сочеталось с гиперпластическими процессами эндометрия и цервикального канала (13,5%), признаками спаечного процесса в малом тазу (9,5%), внутренним эндометриозом (4,0%), гидросальпинксом (1,4%).
На фоне II и III степени эктазии диагностировано 34 случая тромбоза вен малого таза.
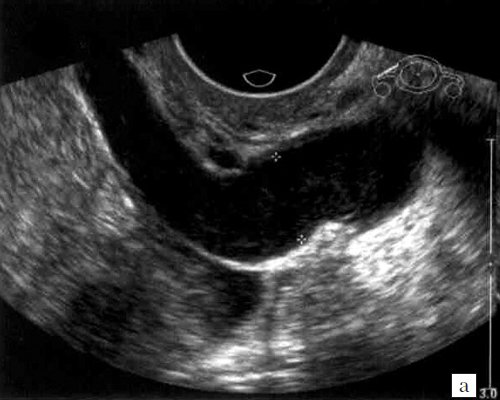
При ТВУЗИ тромб визуализировался как аваскулярное образование, частично или полностью перекрывающее просвет венозного сосуда. Эхогенность тромба, в зависимости от давности его возникновения, колебалась от низкой или средней (рис. 1, 2) до высокой, вплоть до наличия кальцинированных включений (рис. 3, 4).
а) В режиме серой шкалы анэхогенный тромб размером 2,2×1,1 см практически не визуализируется.
В малом тазу, варикозное расширение может вызвать боль и отрицательно влияет на матку, яичники и вульву. Более 15 процентов женщин в возрасте от 20 до 50 лет имеют варикозное расширение вен в малом тазу, хотя и не все ощущают болезненные симптомы. Диагноз установить довольно сложно, так как в горизонтальном положении, на осмотре у гинеколога, тазовые венозные узлы спадаются и могут не определяться во время исследования. Поэтому многие женщины с синдромом тазового полнокровия многие годы не могут получить ответ на вопрос, почему у них имеется эта хроническая тазовая боль.
Жизнь с хронической тазовой болью является сложной и влияет не только психику женщины, но и ее взаимодействия с семьей, друзьями. Нередко варикозное расширение вен малого таза у женщин может вызывать депрессию, трудно поддающуюся коррекции.
 Причины варикоза малого таза
Причины варикоза малого таза
По данным международных исследований почти треть всех женщин испытывает хроническую тазовую боль. Причины хронической тазовой боли разнообразны, но часто связаны с наличием патологии яичников или варикозным расширением вен малого таза. Симптомы венозного застоя в малом тазу похожи на симптомы варикозной болезни на ногах.
В обоих случаях, венозные клапаны, которые помогают вернуть кровь к сердцу против силы тяжести ослабевают и не закрываются должным образом. Это позволяет крови течь в обратном направлении по яичниковой вене, что повышает венозное давление и вызывает варикозную трансформацию. Отток крови нарушается по анологичному механизму, как и при варикозе ног. Расширенная яичниковая вена не имеет возможности регулировать обратный ток венозной крови из-за недостаточности венозных клапанов. Переполненная венозная система приводит к растяжению венозной стенки и вторичному расширению сосудов малого таза, поэтому болезнь непрерывно прогрессирует.
Поскольку причины тазовой боли часто не диагностируется, никакого лечения не предлагается, хотя лечение существует. Если у Вас есть боль в области таза, которая может ухудшаться в течение дня, когда Вы находитесь вертикально, то вы можете обратиться за вторым мнением к эндоваскулярному хирургу, который поможет найти причины этой проблемы. Варикозное расширение вен малого таза можно эффективно лечить с помощью методов эндоваскулярной хирургии. Гинекология не предлагает эффективных методов лечения этого недуга.
Факторы риска
Распространенность
Женщины с варикозным расширением вен малого таза, как правило, детородного возраста и моложе 45 лет. Яичниковые вены увеличиваются в размерах из-за предыдущих беременностей. Если у женщины не было родов или беременностей, то варикозное расширение вен малого таза маловероятно. Хроническая тазовая боль является причиной 15% посещений амбулаторного гинеколога. Исследования показывают, что 30% женщин с хронической тазовой болью имеют синдром венозного застоя в малом тазу в качестве единственной причины боли.
Жалобы и симптомы
Варикозное расширение вен малого таза имеет следующие симптомы:
Боль в тазовой области часто усиливается в следующих случаях:
Нередко наблюдается варикозное расширение вен промежности, ягодиц или бедра.
Проявления варикозного расширения малого таза у женщин имеют симптомы венозного полнокровия женских половых органов и сопровождаются частым непроизвольным мочеиспусканием, болезненными менструациями и влагалищными выделениями в средней фазе менструального цикла.
Течение и прогноз
Однажды возникнув, хроническая тазовая боль непременно возвращается. Развитие варикоза малого таза вызывает переполнение половых органов венозной кровью, застой и гипоксию в тканях. Нарушение процесса венозного оттока, перерастяжение венозных стволов ведет к утолщению их стенок, развитию спаек сосудов с брюшиной и нервами. Постепенно интенсивность болевого синдрома усиливается. Жизнь пациенток с варикозным расширением вен малого таза без лечения становится мучительной. Нарушается гармония в половой жизни, иногда это приводит к сексуальной неудовлетворенности. Диаметр вены яичника постепенно увеличивается, что приводит к склерозу стенок сосудов и еще большему венозному застою и варикозу сосудов малого таза.
Преимущества лечения в клинике
Диагностика

УЗИ органов малого таза.
Ультразвуковое сканирование органов малого таза и вен нижних конечностей позволяет объективно подтвердить наличие венозной гипертензии в малом тазу, измерить диаметр расширенных вен, покажет рефлюкс по яичниковым сосудам и их диаметр. Для лучшей детализации патологических процессов в нашей клинике применяется УЗИ малого таза с помощью вагинального датчика. Это очень чувствительный и специфичный метод диагностики.
Обычно позволяет исключить различные гинекологические заболевания, являющиеся причиной тазовых болей. При УЗИ можно увидеть расширенные вены в области матки и придатков. Такая находка заставляет использовать более точные методы диагностики. Трансвагинальное УЗИ позволяет лучше визуализировать проблемы с тазовыми венами.
 Магнито-резонансная флебография.
Магнито-резонансная флебография.
Является лучшим неинвазивным способом диагностики синдрома тазового венозного застоя. Исследование необходимо сделать таким образом, чтобы специально выделить венозную фазу кровенаполнения органов малого таза. Стандартное исследование может ничего не показать.
Тазовая флебография.
Это самый точный метод диагностики. Флебограмма является предоперационным исследованием и осуществляется перед лечебной процедурой. Через маленький прокол в паху проводится тонкий катетер в яичниковые вены, после чего вводится контраст. Если контрастное вещество на вдохе распространяется к органам малого таза, то диагноз варикозного расширения вен малого таза становится абсолютно достоверным.
Лечение
.jpg)
Хирургия варикозного расширения вен малого таза в Инновационном сосудистом центре
Лечебный подход зависит от степени варикозного расширения вен. При начальной стадии можно проводить медикаментозную терапию, прием венотоников, общеукрепляющих препаратов. К сосудистым хирургам пациентки с варикозным расширением вен малого таза попадают чаще всего из гинекологии. Если пациентка жалуется на боль в малом тазу, которая не лечится препаратами и она имеет варикозное расширение вен 3 степени, то мы предлагаем хирургическое вмешательство. В нашей клинике используются только малоинвазивные эндоваскулярные методы лечения без разрезов. К ним относятся склеротерапия или эмболизация яичниковых вен, которые выполняются под рентгеновским контролем.
Во время операции, через прокол в паховой области проводится катетер, по которому в гонадную вену вводится склерозант или специальная спираль, которая перекрывает сброс по яичниковой вене. Открытые операции в виде резекции яичниковых вен через живот мы не проводим, так как считаем их излишне травматичными. Варикоз можно вылечить и без разрезов на животе, через маленький прокол в паховой области.
Хирургический вариант лечения состоит из удаления матки и яичников (гистерэктомии), что лишает женщину детородной функции и несет в себе все риски большой операции. Эмболизация же предполагает безопастный и эффективныйй вариант лечения, который возвращает женщину к нормальной жизни. Более 95% женщин с хронической тазовой болью на фоне варикоза малого таза полностью забывают о своих симптомах после эмболизации.
Как проходит процедура эмболизации
После лечения
После лечения пациенты сразу могут вернуться к нормальной деятельности, выписка происходит вечером того же дня. С целью обезболивания могут назначаться обычные анальгетики до 5 дней после процедуры. Большинство болезненных симптомов полностью проходит в течение 10-14 день. Осложнения исключительно редки, это могут быть гематомы в области пункции вены и другие проблемы связанные с доступом.
Лечение варикозного расширения вен малого таза у женщин
Варикозное расширение вен таза – относительно новое заболевание, о котором врачи узнали только в конце ХХ века, когда широкое распространение получил ультразвуковой метод диагностики. Это одна из самых частых причин хронической боли в животе. Варикоз вен малого таза, к тому же, вызывает опасные осложнения: тромбоз, тромбофлебит, тромбоэмболия легочной артерии.
Что такое варикоз вен малого таза?
Суть патологии в том, что вены расширяются, переполняются кровью, перерастягиваются. Через стенки просачивается жидкая часть крови, что приводит к отеку тканей.
Варикозное расширение вен органов малого таза имеет огромную распространенность и может развиться в любом возрасте. По данным крупного исследования в США установлено, что варикозом органов малого таза страдает 15% женщин в возрасте до 50 лет. Патология выявляется на УЗИ. У 60% обследованных развились хронические тазовые боли. Другие исследования дают похожие цифры: распространенность варикоза вен малого таза в популяции составляет 10-15%, а связанных с этим заболеванием хронических болей – 4-12%.
Причины расширения вен малого таза
Установлены три основных механизма варикозного расширения вен малого таза:
недостаточность клапанов вен малого таза – они должны пропускать кровь только по направлению к сердцу, но при несостоятельности клапанного аппарата часть крови возвращается обратно;
обструкция сосудов малого таза (закупорка, нарушение проходимости);
гормональные изменения в организме женщины, которые увеличивают проницаемость венозной стенки.
У некоторых женщин клапаны недоразвиты или отсутствуют от рождения. Установлена значительная роль наследственности в развитии варикозного расширения вен малого таза. У 50% женщин имеет место отягощенный семейный анамнез: случаи варикозного расширения вен органов малого таза среди ближайших родственников. Уже выявлены некоторые гены, отвечающие за развитие варикоза матки: FOXC2, TIE2, NOTCH3. Мутации в них приводят к слабости венозной стенки или несостоятельности клапанов.
Пусковым механизмом в развитии варикозного расширения вен малого таза может стать беременность. У беременной женщины меняется гормональный фон, количество циркулирующей в организме крови увеличивается на 30%. Причем емкость вен малого таза повышается на 60% за счет механического сдавливания вен увеличившейся маткой и повышенной продукции прогестерона. В расширенном состоянии сосуды пребывают в течение всей беременности и ещё один месяц после родов.
Помимо сдавливания маткой, выделяют другие факторы риска:
длительное сидячее или стоячее положение (приводит к застою крови органов таза);
врожденные особенности строения сосудов.
У 3% женщин непосредственной причиной заболевания становится синдром Мея-Тернера. Это сдавление левой общей подвздошной вены правой общей подвздошной артерией.
Симптомы расширения вен малого таза
Варикозное расширение вен малого таза сопровождается такими синдромами:
Варикозный синдром. Проявляется визуально заметными расширенными сосудами вульвы и промежности. Кроме того, у некоторых женщин расширяются вены ягодиц, лобка и паха. К концу дня могут отекать половые губы.
Болевой синдром. При расширенных варикозных сосудах малого таза он становится основным поводом, чтобы обратиться к врачу и пройти лечение. Особенности боли: постоянная, ноющая, локализована в нижней части живота (связано с маткой) отдает в бедра и промежность. Усиление боли происходит при физической нагрузке и долгом статичном положении тела. Они уменьшаются после отдыха в горизонтальном положении. Возможно усиление болевого синдрома во второй фазе менструального цикла, что связано с гормональными изменениями.
Нарушение функции органов таза. Чаще всего из-за варикозного расширения вен таза нарушается менструальный цикл. Второй по частоте синдром этой группы – диспареуния. Это болевые ощущения, которые возникают во время или после полового акта. Они связаны с переполнением венозного русла органов таза кровью. Боли могут сохраняться от получаса до 1 дня после контакта. Третья по частоте группа симптомов – дизурия. Обычно наблюдается учащение мочеиспускания, реже – недержание мочи.
Психоэмоциональные нарушения. Возникают из-за длительной боли и снижения качества половой жизни. В основном развивается депрессия.
Особенность варикозной болезни состоит в том, что тяжесть симптомов не имеет прямой корреляции с диаметром расширенных сосудов. То есть, симптомы могут отсутствовать при тяжелой форме патологии, и наоборот: они бывают сильно выражены даже в начальной стадии.
У 40% женщин из числа тех, у кого на УЗИ определяются расширенные вены органов таза, вообще нет никаких симптомов. В таких ситуациях лечение варикозной болезни обычно не проводят или используют только консервативное лечение. Пациентам дают рекомендации по коррекции образа жизни и периодически повторно обследуют, чтобы проверить, прогрессирует ли болезнь.
Диагностика варикозного расширения
Основной метод диагностики – УЗИ. Его проводят трансабдоминально (через живот) и трансвагинально (через влагалище). Разные способы позволяют увидеть разные сосуды.
Основные признаки патологии:
диаметр яичниковой вены свыше 0,5 см;
обратный отток крови по ней;
расширенные вены сплетений таза.
Эффективность диагностики варикозного расширения повышают современные варианты УЗИ: цветное картирование и энергетический допплер.
Уточняющие методы диагностики:
Рентген с контрастом – тазовая флебография и селективная оварикография.
КТ и МР-флебография – более информативные по сравнению с обычным рентгеном методы диагностики. К тому же, они менее инвазивные: контраст можно вводить в локтевую вену, а МРТ информативна даже без использования контраста.
В клинике СОЮЗ основные методы диагностики – УЗИ, КТ и МРТ. УЗИ используется для скрининга варикозного расширения. Метод позволяет установить, что именно расширение стало причиной тазовой боли. При обнаружении ультразвуковых признаков заболевания проводится КТ или МРТ для уточнения диаметра, расположения патологии и планирования лечения.
Консервативное лечение варикозного расширения
Консервативная терапия – основной метод, если нет показаний к хирургической операции по удалению вен таза. Кроме того, она дополняет хирургическое вмешательство. Варикоз – это болезнь не локальная, а системная. Вены могут расшириться, если уже не расширены, и в других местах, чаще всего на ногах. Применение препаратов и процедур позволяет повысить тонус венозной стенки и замедлить прогрессирование варикоза.
Методы консервативной терапии:
препараты от варикозного расширения вен малого таза;
травы (большинство препаратов от варикозного расширения вен малого таза создаются на растительной основе);
Ведущий метод терапии при варикозном расширении – прием препаратов. Все прочие методы являются лишь вспомогательными.
Препараты хороши в первую очередь тем, что воздействуют на вены всего организма, а не только малого таза. Они повышают их тонус и снижают проницаемость стенки сосуда. Чаще всего при варикозном расширении используют препараты диосмина. По показаниям в схему лечения включают гормональные средства. Для симптоматической терапии назначают нестероидные противовоспалительные средства – они уменьшают боль. У многих пациенток возникает потребность в антидепрессантах.
Компрессионная терапия чаще применяется при варикозе вен ног. При поражении вен таза она используется редко. Если при поражении вен ног используются компрессионные чулки или гольфы, сдавливающие нижнюю часть конечностей, то при варикозе вен малого таза напротив, компрессия нужна в верхней части. Используют компрессионные шорты, которые сдавливают верхнюю треть бедра, область таза и передней брюшной стенки. Заметим, что эффективность этого метода не подтверждена, и долговременных результатов он не дает: может использоваться исключительно с симптоматической целью.
Хирургическое лечение расширения вен таза
Устранить проявления варикозного расширения вен малого таза и снизить риск осложнений помогают инвазивные процедуры и хирургические операции. Они проводятся на разных сосудах таза, в зависимости от особенностей заболевания.
Вмешательства на сосудах промежности
Для удаления вен на промежности и ягодицах используют минифлебэктомию. Это малоинвазивное вмешательство, предполагающее удаление вен через минимальные разрезы. Оно имеет очевидные преимущества: быстрое восстановление, минимальный риск осложнений, хороший эстетический результат.
Но не всегда минифлебэктомия возможна. Она не подходит для устранения варикозных расширенных вен на больших и малых половых губах. Удалять вены приходится через более протяженные разрезы. При варикозе вен малых половых губ может потребоваться их резекция с последующей пластикой.
Применяются и малоинвазивные процедуры: склерооблитерация вульварных и промежностных вен. Врачи вводят жидкие или пенообразные склерозанты в вены. В результате эти вены склеиваются, становятся незаметными, а кровоток по ним прекращается.
Эти методы лечения при расширении сосудов очень эффективны: 95% пациентов удовлетворены результатом. Недостатком является высокая частота рецидивов – до 60% в течение 7 лет наблюдений после склеротерапии, до 40% в течение 7 лет после хирургического удаления расширенных вен. Чтобы снизить риск рецидива, в процессе лечения врач должен ликвидировать тазово-подкожные венозные рефлюксы.
Вмешательства на гонадных сосудах
Целью лечения варикозной болезни является устранение ретроградного (обратного) кровотока в яичниковых сосудах. В результате уменьшается кровенаполнение тазовых венозных сплетений. Эти вмешательства считаются самыми эффективными.
Врачи используют два подхода:
резекция вены (хирургическое удаление);
внутрисосудистая эмболизация вены таза.
Операция по удалению варикозной вены технически простая и не очень травматичная. Травматичность дополнительно уменьшается при использовании эндоскопической методики – в этом случае операция проводится через минимальные разрезы. Хирургический метод, к тому же, очень эффективен. Хронические тазовые боли после удаления вен проходят у 100% пациенток в течение 1-2 месяцев после операции. Риск рецидива в течение 5 лет наблюдений не превышает 3%.
Можно обойтись и без операции. Для лечения используют эмболизацию. Через кровеносные сосуды в яичниковую вену вводят склерозирующие (склеивающие) препараты или спираль, которая вызывает образование тромбов, устраняет расширение и закрывает вену полностью. По оценкам разных авторов, эффективность метода составляет 65-95%. Хотя он менее эффективен по сравнению с хирургическим удалением вен, преимуществом является минимальная инвазия, поэтому эндоваскулярные процедуры входят в число стандартных подходов к лечению варикоза вен малого таза у женщин.
Вмешательства на почечных и подвздошных сосудах
Имеют ограниченное применение. Клинические ситуации, когда необходимы эти типы вмешательств, встречаются нечасто.
Операции на левой почечной вене у женщин проводятся в случае её сдавления, которое приводит к повышению в ней давления. Врач перемещает вену и формирует новый анастомоз (соединение) между левой почечной и нижней полой веной. Он также выполняют резекцию яичниковой вены.
Операции на левой подвздошной вене проводят при синдроме Мея-Тернера. Врачи проводят внутрисосудистое стентирование левой общей подвздошной вены (установление каркаса внутрь вены). Это редкая операция, которую делают только в специализированных центрах.
Куда обратиться
Для лечения варикоза обратитесь в клинику СОЮЗ. У нас проводятся минимально инвазивные процедуры и хирургические операции. Вмешательства выполняются опытными врачами, с использованием новейшего оборудования. У всех женщин после операции проходят тазовые боли.



 Причины варикоза малого таза
Причины варикоза малого таза Магнито-резонансная флебография.
Магнито-резонансная флебография.



