Опухоли щитовидной железы
Щитовидная железа расположена на передней поверхности шеи человека и состоит из двух долей – правой и левой, соединённых узким перешейком, также довольно часто встречается пирамидальная доля. Вес железы у взрослого человека составляет 12—25 г. Нормальный объем железы у женщин до 18 мл, у мужчин до 25 мл.
Необходимо отметить, что рядом с щитовидной железой расположены такие жизненно важные органы, как: пищевод, сонные артерии, яремные вены, трахея, которые могут быть повреждены во время операции. Позади железы, с обеих сторон от трахеи расположены возвратные гортанные нервы, регулирующие подвижность голосовых складок, которые в свою очередь отвечают за дыхание у человека. Также, по задней поверхности щитовидной железы расположены околощитовидные железы, вырабатывающие паратгормон, отвечающий за обмен кальция и фосфора. Их размер обычно 3-5 мм. Иногда околощитовидные железы бывает сложно обнаружить и можно их случайно удалить во время операции на щитовидной железе.
Щитовидная железа относится к эндокринным органам (она вырабатывает гормоны Т4, Т3, кальцитонин). Выработка этих гормонов контролируется гипофизом по типу обратной связи – когда уровень тиреоидных гормонов (Т4, Т3) в крови становится достаточно высоким, количество выделяемого гипофизом ТТГ уменьшается, что сокращает выработку Т4 и Т3, и наоборот, при снижении концентрации Т4 и Т3 в крови количество выделяемого ТТГ увеличивается, стимулируя секрецию Т4 и Т3.
Кальцитонин: в отличие от других гормонов он не является йодсодержащим. От количества кальцитонина зависит уровень фосфора и кальция в крови.
Тироксин: является тиреоидным гормоном. Тироксин влияет на процессы обмена веществ, особенности роста и развития в организме человека. Клетки мозга подвержены окислительным реакциям, проходящим с участием вещества. Недостаток или избыток этого гормона способен вызывать различные осложнения. А также, данное вещество находится в тесной связи с выработкой белка.
Трийодтиронин:когда дейодируется тироксин, высвобождается этот гормон. Но его образование таким образом происходит в печени и почках. Щитовидной железой трийодтиронин выделяется в меньших объемах.
Эти вырабатываемые гормоны принимают участие в процессе обмена веществ в организме. А также, они влияют на работу других систем, в том числе нервной системы.
Каким образом выявляются опухоли щитовидной железы?
Вы можете самостоятельно обратить внимание на то, что на шее появилась припухлость или врач эндокринолог при осмотре выявит узлы в щитовидной железе. Далее необходимо выполнить УЗИ шеи, для подтверждения, что опухоль расположена именно в щитовидной железе. Также необходимо сдать анализ крови на гормоны щитовидной железы, для оценки функции исследуемого органа.
Если при УЗИ выявляется узловое образование менее 1 см и признаков злокачественности не выявлено, то такой узел динамически наблюдается, но при изменении узла с наличием признаков злокачественности, требуется выполнить пункционную тонкоигольную аспирационную биопсию (ПТАБ) узла под контролем УЗИ. При обнаружении узлового образования более 1 см, для подтверждения диагноза необходимо выполнить ПТАБ. Далее полученный материал исследуется в лаборатории под микроскопом, на основании чего определяется дальнейшая тактика лечения пациента.
Если же у пациента выявлена повышенная функция щитовидной железы, то дополнительным методом исследования будет сцинтиграфия. А при недостаточной визуализации железы (особенно при загрудинном расположении узла), методом выбора является компьютерная томография.
Опухоли щитовидной железы:
В щитовидной железе могут встречаться как доброкачественные так и злокачественные опухоли. На сегодняшний день во всем мире при цитологическом исследовании щитовидной железы используется классификация по Bethesda (The Bethesda System for Reporting Thyroid Cytopathology), которая была принята на конференции Национального Института Рака, в октябре 2007 в г. Бетесда (США, Мэриланд). В соответствии с этой терминологией описание каждой ПТАБ начинают с основных диагностических категорий, каждая из которых имеет определенный риск злокачественности и в зависимости от степени риска каждая категория связана с дальнейшей клинически обоснованной тактикой:
I. Недиагностический или неудовлетворительный материал.
Необходимо повторить ПТАБ.
II. Доброкачественные изменения.
Риск злокачественности не более 3%.
III. Атипия неясного значения или фолликулярные поражения неясного значения.
Необходимо повторить ПТАБ.
IV. Фолликулярная опухоль или подозрение на фолликулярную опухоль.
Риск злокачественности 20-30%.
V. Подозрение на злокачественную опухоль.
Риск злокачественности 98%.
VI. Злокачественная опухоль.
При получении полноценного материала, можно ожидать от врача-цитолога более точное заключение в уверенной или предположительной форме в соответствии с цитологическими и гистологическими классификациями новообразования в щитовидной железе можно разделить на четыре большие группы:
Также возможны заключения от цитолога “материал получен из участка кистозной дегенерации” или “лимфоидной инфильтрации” обычно связаны с доброкачественными поражениями (зоб с кистозной дегенерацией, лимфоматозный тиреоидит и др.).
Таким образом коллоидный зоб – наиболее часто встречаемые опухоли щитовидной железы. Он всегда является доброкачественным и риск его перерождения в рак составляет менее 3%.
В зависимости от морфологического строения различают фолликулярную, папиллярную, оксифильную, функционирующую, светлоклеточную и др. виды аденомы щитовидной железы. Источником развития аденом служат А- и В-фолликулярные клетки щитовидной железы.
Фолликулярные аденомы представляют собой округлые инкапсулированные узлы, плотноэластической консистенции, обладающие достаточной подвижностью. Среди эутиреоидных узловых образований железы они составляют 15-20%. К фолликулярным образованиям относятся такие разновидности, как коллоидная (или макрофолликулярная), микрофолликулярная, фетальная, трабекулярная (или эмбриональная) аденома щитовидной железы.
Папиллярные аденомы щитовидной железы имеют кистозное строение; внутри кист выявляются сосочковидные разрастания, окруженные коричневатой жидкостью. Функционирующие (токсические) аденомы щитовидной железы. Аденома, развивающаяся из В-клеток (оксифильная аденома из клеток Гюртле-Асканази, опухоль Лангханса, онкоцитарная аденома), имеет наиболее агрессивное течение и в 10-35% случаев при гистологическом исследовании оказывается злокачественной.
Рак щитовидной железы разделяют на 5 групп и используют TNM классификацию, где T – размер опухоли, N – метастазы в регионарные лимфатические лимфоузлы, M – отдаленные метастазы.
Папиллярный или фолликулярный рак у пациента младше 45 лет имеет только две стадии заболевания:
I Стадия– Любая T Любая N M0.
II Стадия– Любая T Любая N M1.
У пациентов старше 45 лет с этими же видами рака выделяют четыре стадии заболевания:
II Стадия (T2 N0 M0).
III Стадия (T3 N0 M0), (T1–3 N1a M0).
IVa Стадия (T4a N0–1a M0), (T1–4a N1b M0).
IVb Стадия (T4b ЛюбаяN M0).
IVc Стадия (Любая T Любая N M1).
Медуллярный рак имеет следующие стадии:
Стадия II T2–3 N0 M0.
Стадия III T1–3 N1a M0.
Стадия IVb T4b Любая N M0.
Стадия IVс Любая T Любая N M1.
Недифференцированный рак щитовидной железы стразу же считают, как IV стадию заболевания со следующими подстадиями:
IVa Стадия (T4a ЛюбаяN M0)
IVb Стадия (T4b ЛюбаяN M0)
IVc Стадия (Любая T Любая N M1)
Прогноз при раке щитовидной железы, обнаруженном на ранних стадиях, достаточно благоприятный.
При папиллярной форме рака щитовидной железы пятилетняя выживаемость может достигать 100%.
У пациентов с четвертой стадией фолликулярной карциномы выживаемость не более 50%.
При медуллярном раке щитовидной железы и своевременной операции показатель выживаемости очень высок и составляет около 98%.
Анапластическая форма заболевания характеризуется неблагоприятным прогнозом, даже после проведения операции продолжительность жизни таких пациентов, как правило, не превышает одного года. Но к счастью анапластический рак щитовидной железы бывает достаточно редко.
Таким образом, основным методом лечения при опухолевых поражениях щитовидной железы является комплексное лечение, состоящее из операции на щитовидной железе, с последующим лечением радиоактивным йодом. Только при комплексном лечении возможно добиться хорошего результата.
В настоящее время существует 3 вида объема операций на щитовидной железе:
Как и при любых операциях, после операций на щитовидной железе бывают как общехирургические осложнения, так и специфические.
К общехирургическим относятся такие осложнения как:
К специфическим относятся осложнения такие, как:
Опыт применения системы Bethesda в оценке результатов тонкоигольной аспирационной биопсии узловых образований щитовидной железы
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Цель исследования: оценка точности метода тонкоигольной аспирационной биопсии (ТАБ) в верификации карциномы щитовидной железы (ЩЖ).
Материал и методы: проведен ретроспективный анализ данных электронных медицинских историй болезни 1675 пациентов, которым в течение 2016 г. была проведена ТАБ узловых образований ЩЖ. Цитологическое заключение носило описательный характер и включало категорию от I до VI в соответствии с системой Bethesda. При статистической обработке рассчитывали относительные и абсолютные частоты встречаемости значений признаков (категории по шкале Bethesda, злокачественность новообразований и т. д.), значения чувствительности, специфичности, прогностической ценности положительного и отрицательного результатов.
Результаты и обсуждение: среди 115 оперированных больных злокачественные новообразования ЩЖ при гистологическом исследовании были обнаружены у 46 (40%) пациентов. Чувствительность цитологического исследования в выявлении карциномы для категорий IV+V+VI составила 89,1% (95% ДИ 77–95,3%). Для категории Bethesda IV специфичность составила 46,3% (35,1–58%), для категории Bethesda V – 97,1% (90–99,2%) и для категории Bethesda VI – 100% (94,7–100%). Рассчитана прогностическая ценность положительного (PPV) и отрицательного (NPV) результатов цитологического исследования для выявления рака ЩЖ в узловых образованиях Bethesda IV–VI. Наиболее высокая ценность положительного и отрицательного результатов отмечена именно в категории Bethesda VI, т. е. положительный результат (наличие злокачественной опухоли) при цитологическом исследовании был подтвержден данными гистологического исследования. Наименьшая ценность положительного и отрицательного результатов цитологического исследования ожидаемо была отмечена в категории Bethesda IV: только в 30,4% метод позволил выявить рак ЩЖ и только в 53,6% позволил его исключить.
Выводы: цитологическое исследование биоптатов ЩЖ с оценкой по системе Bethesda является информативным методом диагностики рака ЩЖ, однако необходимы дальнейшие исследования для верификации карцином в образцах узловых образований с цитологическими заключениями категории Bethesda IV.
Ключевые слова: карцинома, система Bethesda, щитовидная железа, тонкоигольная аспирационная биопсия, чувствительность, специфичность, прогностическая ценность.
Для цитирования: Нечаева О.А., Бавыкина Л.Г., Глазков А.А., Бритвин Т.А. Опыт применения системы Bethesda в оценке результатов тонкоигольной аспирационной биопсии узловых образований щитовидной железы. РМЖ. 2018;1(I):23-27.
Experience with the new Bethesda system for reporting thyroid cytopathology in evaluating the results of fine needle aspiration cytology of thyroid nodules
O.A. Nechaeva, L.G. Bavykina, A.A. Glazkov, T.A. Britvin
Moscow Regional Research and Clinical Institute named after M.F. Vladimirskiy
Aim: to assess the accuracy on fine needle aspiration (FNA) cytology in verification of thyroid carcinoma.
Patients and Methods: the retrospective study of 1675 case report form was performed. Thyroid ultrasound and FNA were performed on all patients during 2016. All thyroid cyto-pathological slides were reviewed and classified according to the Bethesda System for Reporting Thyroid Cytopathology (TBSRTC). During statistical processing, the relative and absolute frequencies of occurrence of characteristic values (categories on TBSRTC in the prediction of thyroid cancer malignancy of tumors, etc.), the sensitivity, specificity, the prognostic value of the positive (PPV) and negative result (NPV) were calculated.
Results and Discussion: 115 cases with high cancer risk were communicated to the surgeon, thyroid carcinoma was detected in 46 (40%) cases. The sensitivity of FNA cytology diagnostic in the detection of thyroid carcinoma for categories IV+V+VI on TBSRTC were 89,1% (95% CI 77–95,3%). The specificity of FNA diagnostic accuracy were 46,3% (35,1–58%) for category IV malignant, 97,1% (90–99,2%) for category V and 100% (94,7–100%) for category VI category on TBSRTC. The prognostic value of the PPV and NPV results of the cytological study for detection of thyroid cancer in the nodules of IV–VI categories on TBSRTC is calculated. The highest value of positive and negative results was recorded in VI category, that is, a positive result (the presence of a malignant tumor) in a cytological study was confirmed by histological examination. The least value of positive and negative cytological results was expected in IV category, the method allowed to reveal thyroid cancer only in 30,4% and allowed to exclude it only in 53,6%.
Conclusions: fine needle aspiration cytology in the diagnosis of thyroid lesion using the Bethesda system for reporting thyroid carcinoma is an informative method. However, further studies are still needed to verify thyroid cancer in IV category on TBSRTC.
Key words: carcinoma, Bethesda system, thyroid, fine needle aspiration, sensitivity, specificity, prognostic value.
For citation: Nechaeva O.A., Bavykina L.G., Glazkov A.A., Britvin T.A. Experience of using the Bethesda system in evaluating the results of fine needle biopsy of thyroid nodules // RMJ. 2018. № 1 (I). P. 23–27.
Статья посвящена возможностям применения системы Bethesda в оценке результатов тонкоигольной аспирационной биопсии узловых образований щитовидной железы. Показано, что данный метод является информативным для диагностики рака щитовидной железы, однако необходимы дальнейшие исследования.
Введение
Узловые образования щитовидной железы (ЩЖ) являются частыми находками и, согласно обобщенным статистическим данным, встречаются у 3–7% населения с ежегодной идентификацией около 300 тыс. новых случаев [1–3]. В России нет точной информации о распространенности узловой патологии ЩЖ, однако, по данным статистического отчета Минздрава России за 2016 г., у взрослого населения нашей страны заболевания ЩЖ, не сопровождавшиеся тиреотоксикозом, были выявлены с частотой 355,1 на 100 тыс. населения [4].
Ультразвуковое исследование (УЗИ) является самым распространенным и доступным методом визуализации ЩЖ, при этом использование современных аппаратов с высокой разрешающей способностью позволяет диагностировать узловые образования ЩЖ у 68% случайно отобранных людей [5], что ставит перед клиницистами задачу объективной оценки их реальной онкологической опасности.
Большинство узловых образований ЩЖ являются доброкачественными. Злокачественный характер имеют не более 5–15% тиреоидных узлов, а его вероятность возрастает при наличии таких факторов риска, как возраст, наследственность, контакт с радиоактивным излучением в анамнезе [6, 7].
Основной задачей клинициста при обнаружении узлового образования в ЩЖ является стратификация риска его злокачественности с учетом клинических, лабораторных и УЗ-признаков. При этом единственным дооперационным методом прямой оценки структурных изменений в ЩЖ является тонкоигольная аспирационная биопсия (ТАБ).
В 2009 г. для оценки клеточного состава биоптатов узловых образований ЩЖ Национальным институтом рака США была разработана система TBSRTC (The Bethesda System For Reporting Thyroid Cytopathology) [8], которая с 2015 г. рекомендована Российской ассоциацией эндокринологов к использованию на территории РФ [9]. Гибкая структура этой системы (табл. 1), включающей 6 основных диагностических категорий, позволяет облегчить взаимопонимание между врачами различных специальностей (цитологами, эндокринологами, хирургами, радиологами), принимающими участие в диагностическом и лечебном процессе. В результате ее применения стала возможной, с одной стороны, ранняя диагностика злокачественных новообразований, с другой стороны, уменьшилось количество неоправданных хирургических вмешательств по поводу неопухолевых заболеваний и доброкачественных опухолей ЩЖ. 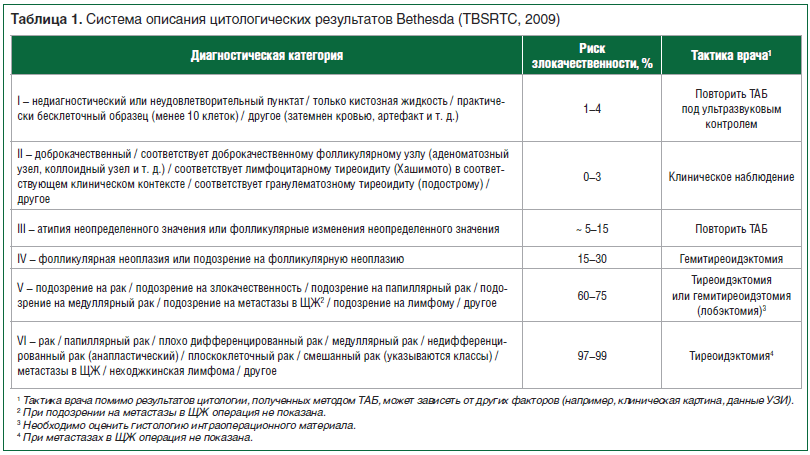
Цель настоящего исследования: на основании сравнительного анализа данных цитологического исследования биоптатов узловых образований ЩЖ с результатами послеоперационного гистологического исследования оценить точность метода ТАБ в верификации карциномы ЩЖ.
Материал и методы
Дизайн исследования и процедура проведения ТАБ
Описание цитологических образцов
Послеоперационное гистологическое исследование
Статистический анализ
Результаты
Результаты ТАБ
Сравнение результатов цитологического и морфологического исследований
Обсуждение
Выводы:
Только для зарегистрированных пользователей
Узловой зоб
Эндокринология в Ильинской больнице
Ванушко Владимир Эдуардович
Удовиченко Олег Викторович
Бублик Евгения Викторовна
Все врачи
Как правило, узловой зоб проявляется либо припухлостью в передней части шеи, любо появлением какого-либо образования. Но если всем людям сделать УЗИ, то обнаружится, что узлы есть у половины популяции, и подавляющее их число – коллоидные. Возникает вопрос: патология ли это – или некий вариант нормы? Назвать патологией то, что есть у половины популяции, сложно. Задача врача в этом случае – определить показания к УЗИ. На следующем этапе, когда с помощью УЗИ узел выявлен, необходимо провести биопсию, которая поможет дифференцировать заболевание и определить, коллоидный это зоб или опухоль.
Биопсия щитовидной железы проводится обычным шприцем с тонкой иглой. Врач под контролем УЗИ проводит иглу в узел и производит аспирацию – забирает материал и помещает его на предметное стекло, делая мазок. Мазок определённым образом окрашивается, врач-цитолог исследует препарат под микроскопом и ставит цитологический диагноз. Диагноз формулируется по современной классификации, которая разработана в Национальном Институте Онкологии (США) в городе Бетесда. Она так и называется – система Bethesda по оценке цитологии щитовидной железы, и имеет 6 основных позиций. Каждая позиция требует определённого клинического действия.
Bethesda 1 – неинформативная пункция, пункцию надо повторить.
В зависимости от позиции врач выбирает определённую хирургическую тактику и объём операции.
Коллоидный узел, дорастая до определённых размеров, может проявлять себя объективными признаками сдавления трахеи. Причём у женщин к компрессии трахеи может привести один размер узла, а у мужчин – другой. Важен факт наличия компрессии, который легко установить при компьютерной томографии. Сужение просвета трахеи может привести к тому, что человек рано или поздно будет ощущать проблемы с дыханием. В этом случае показана операция. Консервативных альтернатив мало. Исключение составляет кистозное образование – в полость кисты может быть введён спирт, чтобы склерозировать и убрать симптом компрессии.
Иногда длительно существующие доброкачественные коллоидные узлы способны функционировать автономно, т.е. вырабатывать гормоны вне зависимости от регуляции работы щитовидной железы со стороны гипофиза. Это может привести к тиреотоксикозу. В таких случаях применяют лечение радиоактивным йодом. Больному даётся раствор, который содержит изотопы йода-131. Так как этот узел функционирует, а гормоны щитовидной железы состоят из йода, то радиоактивный йод накапливается в узле, и бета-излучение, которое генерирует изотоп, разрушает узел. Важно не уничтожить узел полностью, а подавить его функциональную автономию, ликвидировав тиреотоксикоз. Если по каким-то причинам человек отказывается от лечения радиоактивным йодом (радиофобия), то второй вариант – это хирургическое удаление поражённой доли железы.
Цитологический диагноз Bethesda-4 означает фолликулярную опухоль. В этом случае операция является уже не только лечебным мероприятием, но и диагностическим. Только на основании биопсии – врач не может дифференцировать фолликулярную доброкачественную аденому от фолликулярного рака. Клетки и при аденоме, и при фолликулярном раке, полученные при пункции, выглядят одинаково. Всё зависит от характера их роста. Для рака характерен так называемый инвазивный рост, когда клетки прорастают в капсулу железы, в кровеносные сосуды. Эту информацию врачи могут получить только при гистологическом исследовании уже удалённого материала.
Вероятность фолликулярного рака в цитологической категории Bethesda-4 составляет порядка 10-15%. Условно говоря, из 10 операций только одна делается по поводу рака. Во всех остальных случаях это доброкачественные аденомы. Сегодня активно ведутся разработки генетических тестов, которые позволят определять мутации, характерные для рака щитовидной железы. Это позволит сократить число неоправданных операций.
Цитологический диагноз Bethesda-5 и Bethesda-6 – это подозрение на рак щитовидной железы. В этих случаях хирург делает операцию, определяя её объём по современному протоколу в соответствии с группой риска.
Если опухоль ограничена щитовидной железой, при этом отсутствуют поражённые регионарные лимфоузлы, нет факторов риска в анамнезе (к примеру, облучения в области шеи или отягощенного семейного анамнеза), тогда врач может выполнить органосохраняющую операцию и удалить только поражённую долю щитовидной железы. Если у пациента есть прорастание опухоли в капсулу, которое врач может предполагать на основании УЗИ, либо видны изменённые лимфоузлы, тогда необходимо удалять всю щитовидную железу и поражённые лимфоузлы. Даже если речь идёт о поражении только одной доли, вся железа удаляется целиком, потому что после операции будет назначена терапия радиоактивным йодом. Клетки рака щитовидной железы высокодифференцированы и обладают такой же способностью накапливать радиоактивный йод, как и щитовидная железа. Если оставить неизменённую долю и применить радиоактивный йод, то этот изотоп будет накапливаться только в неизменённой доле. Но смысл терапии в том, чтобы изотоп накапливался в возможных метастазах, которые нельзя определить доступными диагностическими методами.
В борозде между трахеей и пищеводом проходят возвратные гортанные нервы, с каждой стороны они прикрыты долей щитовидной железы. Эти нервы являются ветвями блуждающего нерва, они обеспечивают двигательную функцию и чувствительность структур гортани, в том числе голосовых складок. При повреждении одного возвратного нерва наступает паралич гортани – увеличивается нагрузка на дыхательный аппарат, потому что голосовая щель становится уже, чем в норме. Если повреждение возвратных нервов происходит с двух сторон, то гортань захлопывается. Возникает критическая голосовая щель, порядка 1-2 мм, которой недостаточно для нормального дыхания – пациент не может дышать самостоятельно.
В Ильинской больнице используются современные методы интраоперационного нейромониторинга, обеспечивающие безопасное выполнение хирургических операций на щитовидной железе.
Первый метод заключается в постоянном контроле электрической цепи. Одна часть цепи – это интубационная трубка, введенная в трахею, на которую наклеивается специальный электрод (контакты электрода находятся на голосовых связках). Другая часть цепи – щуп в руках хирурга. Когда хирург выделяет возвратный нерв или его ищет, он направляет импульс на этот нерв. Сигнал идёт по нерву вверх до голосовой связки. Если сигнал проходит – нерв невредим.
Эта методика помогает при рецидивах, когда на щитовидной железе выполняется повторная операция (при рубцовом процессе выделить нерв намного тяжелее, чем при первичной операции).
Второй метод – это постоянный нейромониторинг. Перед тем, как удалять долю щитовидной железы, хирург выделяет блуждающий нерв (вагус), веткой которого является возвратный гортанный нерв. На вагус надевается специальная клипса, обеспечивающая постоянную стимуляцию этого нерва. В ходе операции, по постоянному звуковому сигналу от стимуляции хирург понимает, что электрическая цепь с вагусом и возвратным нервом проходима. То есть путём постоянного мониторинга врач может не допустить повреждения нерва и развития паралича гортани.
Иногда в силу анатомических особенностей расположения нерва у пациента невозможно удалить долю щитовидной железы, не перерастягивая нерв. Также бывают ситуации, когда сигнал нейромонитора может пропасть. Если хирург сталкивается хотя бы с одним из этих условий, то понимает, что у пациента уже имеется паралич одной половины гортани. В этом случае он может изменить план операции и не удалять оставшуюся долю щитовидной железы, как это планировалось ранее, чтобы не привести ситуацию к развитию двустороннего паралича гортани.
Для реабилитации пациент должен использовать прибор ВокаСтим (аппарат для нейромышечной электрофониатрической и электроартикуляционной стимуляции), который позволяет быстрее восстановить функции нерва. Когда функция нерва восстановлена, производится повторная операция по удалению оставшейся доли щитовидной железы. Т.е. с помощью нейромонитора врач, с одной стороны, может предугадать грозное осложнение, а с другой, если оно всё же произошло, поменять план операции, чтобы не привести пациента к развитию необратимых последствий, когда он не сможет дышать самостоятельно.
По задней поверхности щитовидной железы расположены околощитовидные железы, по две с каждой стороны. Эти маленькие (до 5 мм) железы путём синтеза паратгормона регулируют кальциевый обмен. При полном удалении щитовидной железы почти у половины пациентов происходит временное нарушение функции околощитовидных желёз. Снижается выработка паратгормона, что приводит к снижению уровня кальция в крови.
Поскольку кальций является основным элементом, необходимым для мышечных сокращений, то его недостаток проявляется парестезиями (онемением кончиков пальцев, ощущением паутины на лице, появлением судорог). Поэтому во время операции хирург должен не только сохранить околощитовидные железы, но и нормальное кровоснабжение в них. Это связано с определёнными трудностями. Самая распространённая состоит в том, что в 40-45% случаев околощитовидные железы снабжаются от щитовидной железы. И, удалив железу, хирург может нарушить кровоснабжение околощитовидных желёз. Если в ходе операции хирург видит, что данные железы сохранить невозможно, то он интраоперационно осуществляет аутотрансплантацию околощитовидной железы. Обычно её подсаживают в грудино-ключично-сосцевидную мышцу, иногда и в другую крупную мышцу с хорошим кровоснабжением.
В ходе операции перед хирургом всегда стоит вопрос оценки функционального состояния околощитовидных желёз. Для этого применяется ряд флуоресцентных методик. Наиболее оптимальная из них – методика с применением индоцианина зелёного (ICG). Специальный прибор позволяет визуализировать околощитовидные железы и оценить их функциональное состояние еще до операции. Пациенту внутривенно вводится этот препарат, а затем прибор за счет специального свечения позволяет оценить, накапливается ли индоцианин в железах. Если железы «светятся» – значит, они функциональны. Если они «не светятся» – значит, они не кровоснабжаются, и необходимо провести их аутотрансплантацию. Это делается интроперационно (во время основной операции), с использованием специального оборудования.
Ильинская больница располагает всем необходимым оборудованием, наши хирурги всегда прилагают максимальные усилия, чтобы сохранить функцию органа.
Сегодня считается, что классическая открытая тиреоидэктомия (удаление щитовидной железы) с возможностью визуального контроля за нервами и применением системы нейромониторинга, способной практически полностью исключить возможность двустороннего паралича гортани, максимально безопасна и эффективна. Кроме того, она значительно дешевле эндоскопических или роботических операций.
Эндоскопическая операция также может быть эффективна, но она не будет настолько безопасна, как открытая тиреоидэктомия. Она обеспечивает высокий внешний эстетический результат, однако она может стать причиной формирования специфических осложнений: плекситов (ситуаций, когда достаточно длительное время человек не может поднять руку), контрактур (формирования достаточно больших рубцов, если повреждается апоневроз). Похожие трудности возникают и с роботической операцией.
Кроме того, серьезный минус роботической и эндоскопической хирургии состоит в том, что они требует применения электрохирургических пособий, которые всегда имеют область поражения и повреждают нерв. Поэтому хирурги при эндоскопических и роботических операциях вынуждены оставлять часть ткани щитовидной железы в этой области. Конечно, если у пациента есть стремление к оптимальному эстетическому результату, то ему может быть проведена малоинвазивная операция, однако хирург обязательно должен предупредить пациента, что операция не будет столь же безопасна как открытая тиреоидэктомия.
Лекарственная терапия напрямую зависит от объёма и тактики операции. Если пациенту удалили одну долю щитовидной железы, то оставшаяся доля может взять на себя функцию всего органа. Определить насколько полноценно оставшаяся доля справляется со своими обязанностями можно в ходе динамического наблюдения: через 6-8 недель после операции у пациента проверяют уровень тиреотропного (ТТГ) гормона. Исходя из этого показателя, врач либо продолжает динамическое наблюдение (как правило, это контроль через полгода), либо назначает заместительную терапию.
Если щитовидная железа удалена полностью, то заместительная терапия назначается на следующий день после операции, пожизненно. В настоящее время существуют синтетические аналоги левотироксина, которые полностью восполняют дефицит этого гормона после удаления щитовидной железы.
При четком соблюдении рекомендаций врача (график приема и доза препарата), практически у каждого пациента можно добиться полной компенсации функций щитовидной железы. Качество жизни после удаления щитовидной железы не страдает. Достаточно одного приёма таблетки в день для того, чтобы добиться физиологической концентрации гормона в крови.
Заместительная терапия с применением современных синтетических препаратов левотироксина имеет благоприятный профиль безопасности, не вызывает нежелательных явлений (не увеличивает массу тела) и полностью компенсирует функцию щитовидной железы.





