Соотношение SpO2 / FiO2 при поступлении в больницу является показателем раннего развития острого респираторного дистресс-синдрома у пациентов из группы риска
Индекс оксигенации (oxygenation index, OI; PF ratio – PF соотношение; респираторный индекс, PaO2 / FiO2 ) — это параметр, используемый в анестезиологии-реаниматологии и интенсивной терапии для оценки функции обмена кислорода в легких. Расчет индекса оксигенации производят по формуле, как соотношение PaO2 / FiO2 (отношение парциального напряжения кислорода в артериальной крови к фракции кислорода на вдохе). Данный критерий относится к международным шкалам, которые ежедневно используются в рутинной практике анестезиолога. Однако не всегда есть возможность исследования артериальной крови, в данной статье описывается возможность оценки соотношения насыщения кислородом к фракции вдыхаемого кислорода (SpO (2) / FiO (2)) как прогностического маркера в плане развития острого респираторного дистресс-синдрома (ОРДС)
ЦЕЛЬ: Отношение насыщения кислородом к фракции вдыхаемого кислорода (SpO (2) / FiO (2) ) было подтверждено в качестве суррогатного маркера парциального давления кислорода к доле вдыхаемого кислорода у механически вентилируемых пациентов с острым респираторным дистресс-синдромом (ОРДС). Достоверность измерений SpO (2) / FiO (2) при прогнозировании ОРДС не изучалась. Недавно был разработан показатель прогнозирования травм легких (LIPS- Lung Injury Prediction Score), чтобы помочь идентифицировать пациентов с риском развития ОРДС.
МЕТОДЫ: Это был вторичный анализ когорты LIPS-1. Многофакторная логистическая регрессия включала все установленные переменные для LIPS, оценки острой физиологии и хронического здоровья, возраста и сопутствующих состояний, которые могут влиять на SpO (2) / FiO ). Первичным результатом было развитие ОРДС в стационаре. Вторичные исходы включали в себя смертность в больнице, больничный день развития ОРДС и больничный день смерти.
Индекс оксигенации
Индекс оксигенации (oxygenation index, OI; PF ratio – PF соотношение; респираторный индекс, PaO2 / FiO2 ) — это параметр, используемый в анестезиологии-реаниматологии и интенсивной терапии для оценки функции обмена кислорода в легких. Расчет индекса оксигенации производят по формуле, как соотношение PaO2 / FiO2 (отношение парциального напряжения кислорода в артериальной крови к фракции кислорода на вдохе). Данный критерий относится к международным шкалам, которые ежедневно используются в рутинной практике анестезиолога. Индекс оксигенации является одним из важных прогностических критериев при ИВЛ у больных новой коронавирусной инфекцией (COVID-19).
Рекомендуем: Интубация трахеи; Трудные дыхательные пути; Алгоритм VORTEX; Рекомендации ASA; Протокол DAS; Рекомендации SOBA; Шкала Маллампати; Шкала Кормака-Лехана, Шкала MACOCHA
FiO2 (fraction of inspired oxygen) — фракция кислорода во вдыхаемой газовой смеси. FiO2 влияет на корреляцию между SpO2 и PaO2, подробнее здесь
Калькулятор индекса оксигенации № 1
PaO2 – парциальное напряжение кислорода; FiO2 – концентрация кислорода на вдохе
Интерпретация индекса оксигенации в анестезиологии
Индекс оксигенации (респираторный индекс) является качественным признаком для определения степени острой дыхательной недостаточности. В норме индекс оксигенации равен примерно 500 ( PaO2 : FiO2 = 100 mmHg/0,21 = 476). Известно, что снижение индекса оксигенации (PaO2 / FiO2) считается одним из главных критериев острого респираторного дистресс-синдрома (ОРДС). При этом степень нарушения оксигенирующей функции легких является и дифференциально-диагностическим критерием для острого повреждения легких (ОПЛ) и его наиболее тяжелой стадии — ОРДС:
индекс оксигенации (РаО2 / FiО2)
Существует и другая формула индекса оксигенации, где для расчета используется не только соотношение PaO2/FiO2, но и среднее давление в дыхательных путях.
Калькулятор индекса оксигенации № 2
ФОРМУЛА
OI = (FiO2 x Pmean) / PaO2
OI – Oxygenation Index, индекс оксигенации
FiO2 – концентрация кислорода во вдыхаемой смеси
Pmean – среднее давление в дыхательных путях
PaO2 – парциальное давление кислорода в артериальной крови
Интерпретация результата
Источники
1. Marshall JC, Cook DJ, Christou NV, et. al. Multiple organ dysfunction score: a reliable descriptor of a complex clinical outcome. Crit Care Med. 1995 Oct;23(10):1638-52. Review. PMID: 7587228 
2. Ortiz RM, Cilley RE, Bartlett RH. Extracorporeal membrane oxygenation in pediatric respiratory failure. Pediatr Clin North Am. 1987 Feb;34(1):39-46.
3. Власенко А.В., Мороз В.В., Яковлев В.Н., Алексеев В.Г. Информативность индекса оксигенации при диагностике острого респираторного дистресс-синдрома. Общая Реаниматология, 2009; 5 (5), 54–62.
4. Karbing DS, Kjaergaard S, Smith BW, Espersen K, Allerød C, Andreassen S, Rees SE. Variation in the PaO2/FiO2 ratio with FiO2: mathematical and experimental description, and clinical relevance. Crit Care. 2007;11(6):R118.
5. Whiteley JP, Gavaghan DJ, Hahn CE. Variation of venous admixture, SF6 shunt, PaO2, and the PaO2/FIO2 ratio with FIO2. Br J Anaesth. 2002 Jun;88(6):771-8. 
6. Bilan N., Dastranji A., Ghalehgolab Behbahani A. Comparison of the spo2/fio2 ratio and the pao2/fio2 ratio in patients with acute lung injury or acute respiratory distress syndrome. J Cardiovasc Thorac Res. 2015; 7(1):28-31. 
7. Hsu-Ching Kao, Ting-Yu Lai, Heui-Ling Hung. Sequential Oxygenation Index and Organ Dysfunction Assessment within the First 3 Days of Mechanical Ventilation Predict the Outcome of Adult Patients with Severe Acute Respiratory Failure. ScientificWorldJournal, 2013
Что такое FiO2?
У пациентов в критическом состоянии FiO2 используется для оценки способности легких к газообмену с применением соотношения PaO2/FiO2 (индекс оксигенации). При этом степень острого респираторного дистресс-синдрома классифицируется как легкая (PaO2/FiO2 от 201 до 300 мм рт. ст.), средняя (PaO2/FiO2 от 101 до 200 мм рт. ст.) и тяжелая (
FiO2 влияет на корреляцию между SpO2 и PaO2
Для понимания важности FiO2 следует рассмотреть зависимость SpO2 от PaO2.
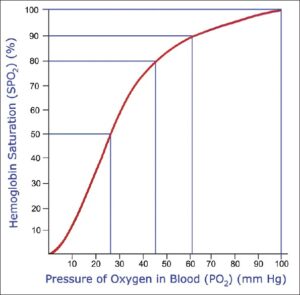
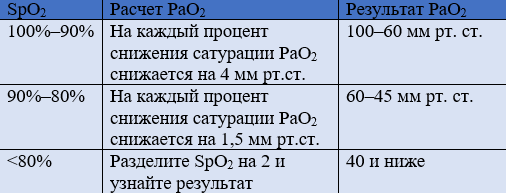
Данный расчет PaO2 может иметь подводные камни, например при определенных гемоглобинопатиях, а также при отравлении цианидом. Эта формула, которая не является математически точной, может быть очень полезной в работе реаниматолога. Например, если монитор показывает SpO2 70%, мы приблизительно можем рассчитать, что значение PaO2 составляет около 35 мм рт. ст., и принять соответствующие меры…
Скорость потока кислорода и FiO2
Существует приблизительная корреляция между скоростью потока кислорода и FiO2, в зависимости от способа подачи (назальная канюля, назофарингеальный катетер, лицевая маска или лицевая маска с резервуаром).
Индекс оксигенации – что это такое, для чего и как рассчитывают показатель?
Для оценки эффективности дыхательной деятельности используют такой показатель, как индекс оксигенации. Он показывает правильность прохождения газообмена в легких, отражая состояние альвеолярной системы. Резкое снижение показателя является показанием для проведения искусственной вентиляции легких.
Что такое индекс оксигенации?
Индекс оксигенации – это соотношение парциального давления кислорода в циркулирующей артериальной крови и фракции кислорода, поступающего во время вдоха. Этот параметр активно используется в анестезиологии, реаниматологии, при проведении интенсивной терапии пациентам с нарушением дыхания. С помощью данного показателя медики оценивают обменные процессы в легких. Осуществляя мониторинг оксигенации, врачи получают ответы на следующие вопросы:
Расчет индекса оксигенации
Перед тем как определить индекс оксигенации, врачам необходимо получить значение двух параметров:
Данные параметры медики получают в результате оценки артериальной крови и дыхательной функции. Чаще это проводят неинвазивным методом, с помощью специальных аппаратов. Для получения полной картины состояния пациента оценка оксигенации может осуществляться с использованием образца крови (данный метод используют нечасто).
Чем измеряется индекс оксигенации?
Под индексом оксигенации понимают отношение кислорода в кроки к тому, что поступает с воздухом. Чтобы получить индекс оксигенации, нужно сравнить напряжение кислорода, содержащегося в артериальной крови (PaO2), и объем этого газа в составе вдыхаемого воздуха (FiО2). Такое измерение осуществляется при помощи метода быстрой оксиметрии.
Если говорить конкретно о том, чем измеряется РаО2, FiO2 (индекс оксигенации), то в большинстве случаев это прибор со встроенным газовым анализатором. Датчик фиксирует значение напряжения кислорода в газе, поступающем в организм на вдохе, и в той смеси, что выходит наружу во время выдоха. Сам аппарат обладает низкой инерционностью, время отклика которой составляет около 600 мсек.
Методы определения индекса оксигенации
Чтобы получить значения PaO2, FiO2, индекс оксигенации, медики чаще используют неинвазивные методы. Самый распространенный – полярографическое чрескожное изменение напряжения кислорода. Также в медицинской практике используются и пульсоксиметрия – определение уровня сатурации крови кислородом.
Данные методы получили повсеместное распространение в анестезиологии для оценки состояния дыхательного процесса у пациентов с выраженными нарушениями дыхания. Показатели определяются автоматически, с помощью пульсоксиметра – прибора со встроенным датчиком, который устанавливается на палец пациента.
Индекс оксигенации – формула
Перед тем как рассчитать индекс оксигенации, необходимо точно установить значения РаО2 и FiO2. После этого показатели парциального напряжения кислорода в составе артериальной крови сопоставляют с содержанием его фракции в составе выдыхаемого воздуха. Чтобы вычислить респираторный индекс расчет проводят по формуле:
Данные критерии внедрены в состав международных шкал оценки эффективности газообмена в легких. Они ежедневно используются медиками в рутинной работе. Индекс является важным критерием при прогнозе эффективности проводимой ИВЛ у больных с выявленной в начале года коронавирусной инфекцией, COVID-19.
Индекс оксигенации – норма
Как видно из формулы, для подсчета индекса оксигенации требуется сопоставить всего два параметра. Согласно установленным критериям, соотношение РаО2/FiO2 (индекс оксигенации), норма показателя колеблется в пределах 500. Такое значение получается с учетом постоянной, одинаковой фракции кислорода во вдыхаемом воздухе (объем кислорода в воздухе – около 21%):
Врачи допускают небольшое снижение показателя. При незначительных, некритических изменениях значения индекса не должны опускаться ниже 400. Резкое понижение значений является признаком развития такого патологического состояния, как острый респираторный дистресс-синдром (ОРДС), требующий реанимации.
Индекс оксигенации при ОРДС
Для оценки показателей насыщаемости крови кислородом, эффективности процесса газообмена респираторный индекс при ОРДС держат под постоянным контролем. Данное патологическое состояние сопровождается нарушением оксигенирующей функциональности легких. Поступающий в органы дыхания кислород не может быть усвоен в полном, должном объеме. Это приводит к развитию кислородной недостаточности, которая при отсутствии помощи со стороны медиков чревата развитием у больного полиорганной недостаточности.
Чтобы определить выраженность нарушений при ОРДС, обращают внимание на индекс оксигенации. Кроме того, с помощью этого параметра удается охарактеризовать степень острого респираторного дистресс-синдрома, что требуется для определения объема врачебного вмешательства. Как указано выше, индекс оксигенации в норме равен 476, поэтому снижение показателя является поводом для медицинского вмешательства.
Степени ОРДС в зависимости от индекса оксигенации
Для оценки выраженности респираторного дистресс-синдрома проводят анализ полученных значений индекса оксигенации. Так, согласно установленным критериям выделяют:
Стоит отметить, что сам по себе индекс является неустойчивым признаком ОРДС. Динамика его изменений определяется рядом факторов. Для получения полной картины нужно учитывать причины развития патологического состояния, форму поражения легочной ткани, интенсивность и характер проводимой медиками терапии.
При каком индексе оксигенации показана интубация?
Как обозначено в статье, индекс оксигенации отражает эффективность происходящих в легких процессов газообмена. По его значению можно судить о степени насыщаемости кислородом тканей внутренних органов. Необходимость интубации и подключения аппарата ИВЛ возникает, когда показатель падает до 60 мм рт. ст. Среди других показаний:
Коронавирус и ИВЛ: как лечат самых тяжелых пациентов
— На какие сутки обычно развивается коронавирусная пневмония, требующая серьезной медицинской помощи? Часто слышу, что поражение легких начинается еще до первых симптомов заболевания.
Степень тяжести и распространенность воспалительного процесса в легких напрямую зависят от так называемой вирусной нагрузки, то есть количества вирусных частиц, которые попали в организм человека. Свою роль играют и состояние иммунной системы, генетические особенности, наличие сопутствующих заболеваний. Соответственно, чем больше вирусных частиц, слабее иммунитет, тем быстрее развивается и тяжелее протекает процесс. Хронические заболевания или какие-то генетические особенности, врожденные патологии тоже могут привести к более тяжелому течению COVID-19.
Действительно, поражение легких начинается еще до появления первых симптомов заболевания, но это вполне закономерно. Не будет клинических симптомов, если нет поражения. Я бы сформулировала эту мысль по-другому: главной особенностью COVID-19 является то, что имеющаяся у пациента клиническая картина часто не соответствует степени поражения легких. Этот феномен проявляется, например, неожиданными находками двусторонних пневмоний при случайно выполненных рентгенографии или компьютерной томографии легких. То есть человек чувствует себя хорошо, серьезных жалоб нет, а обратился в учреждение здравоохранения с каким-то другим заболеванием, ему выполнили КТ или рентген и нашли пневмонию. При этом характерных признаков воспаления (кашля, температуры, одышки) не было. Эта особенность коронавирусной инфекции и ставит ее в уникальное положение, когда приходится предпринимать комплекс шагов для своевременного выявления.
— В ситуации, если это случайно выявленная пневмония, она протекает легко или может перейти в тяжелую форму?
К слову, на многих смартфонах, фитнес-трекерах, умных часах есть функция пульсоксиметра. Например, в некоторых моделях смартфонов на задней панели рядом с камерой находится датчик сердечного ритма. К нему надо приложить палец и с помощью установленного приложения измерить уровень сатурации и частоту сердечных сокращений.
— В каких случаях принимается решение о подключении пациента с COVID-19 к аппарату искусственной вентиляции легких? Речь идет о пограничных состояниях?
— В принципе некорректно сравнивать летальность среди тех пациентов, которые находились на аппарате искусственной вентиляции легких, и тех, которые обошлись без ИВЛ. Это две совершенно разные группы. В аппаратном дыхании нуждаются люди, которые по каким-то причинам не могут дышать самостоятельно, у них критически нарушен газообмен в легких: кислород не может перейти из легочной альвеолы в кровь, а углекислый газ, наоборот, из крови в альвеолу. Это угрожающая жизни ситуация, поэтому перевод на ИВЛ действительно в какой-то мере последний шанс на спасение.
Что касается SARS-COV-2, который вызывает COVID-19, на сегодня лекарственных средств с хорошей доказательной базой против этого вируса нет. Мы уповаем на ответ собственной иммунной системы человека. Аппаратная поддержка (по сути, искусственное жизнеобеспечение) дает время организму справиться с вирусной нагрузкой.
— Есть ли методы, позволяющие отсрочить перевод пациентов с коронавирусом на искусственную вентиляцию легких?
На ИВЛ переводятся только те пациенты, у которых кислородотерапия с помощью носовых катетеров или лицевой маски и поворот на живот были неэффективны. Если эти меры не позволяют добиться улучшения оксигенации, мы принимаем решение о переводе на аппаратное дыхание, что позволяет моделировать функцию дыхания и увеличить процент кислорода в подаваемой смеси.
— Пожалуй, только высококлассный специалист четко знает, когда человека нужно переводить на ИВЛ. Ведь промедление, как и спешка, может сыграть не в пользу человека.
— Действительно, это должны быть высококвалифицированные анестезиологи-реаниматологи со стажем. На самом деле есть ряд еще более тонких и информативных показателей, кроме сатурации. Например, в реанимационных отделениях мы берем артериальную кровь для проведения лабораторных исследований, анализируются ее кислотно-основное состояние и газовый состав. Если парциальное напряжение кислорода меньше определенного уровня, это является абсолютным основанием для перевода на искусственную вентиляцию легких.
— А проводится ли обучение врачей в регионах? Ежедневно появляются новые знания по ведению коронавирусных пациентов, этот опыт важно донести до коллег.
— За каждым регионом закреплены консультанты, которые оказывают методологическую и практическую помощь, при необходимости могут выехать в конкретную больницу. Например, я закреплена за Гомельской областью. Кроме того, мы записываем видеолекции для докторов. Работы много, но она слаженная, врачи знают, что им делать.
Что касается перевода на ИВЛ, после 2009 года, когда была вспышка пневмоний, вызванных свиным гриппом, наша служба получила уникальный опыт. За эти годы мы очень далеко шагнули. В Беларуси накоплены знания и методики выхаживания пациентов с тяжелыми респираторными дистресс-синдромами, поэтому к этой пандемии мы были хорошо подготовлены. Аппаратов искусственной вентиляции легких у нас достаточно, есть квалифицированные кадры.
По данным наших зарубежных коллег, и мы это видим тоже, частота тромбозов у пациентов с COVID-19, находившихся в отделениях реанимации и интенсивной терапии, составляет порядка 30%. То есть у каждого третьего пациента с тяжелым течением COVID-19 имеют место какие-либо тромботические осложнения. Это могут быть тромбозы глубоких вен, тромбоэмболия легочной артерии, острый коронарный синдром, инфаркты или ишемические инсульты. Еще одной особенностью коронавирусной инфекции является то, что при COVID-19 отмечается полиорганность повреждения. То есть страдают не только легкие, но и сердце, и почки, и нервная система. А в этом случае ИВЛ не поможет, нужно улучшать реологические свойства крови.
— Многих ли пациентов удается отключить от ИВЛ и перевести в палату?
— Вопреки распространенному среди обывателей мнению, ИВЛ не приговор, отключить от аппарата удается достаточно много пациентов. Однако нужно понимать, что процесс отлучения может занимать до двух третей всего времени нахождения на искусственной вентиляции легких. Снять пациента с ИВЛ непросто, это искусство.
У человека, которого в критическом состоянии перевели на аппаратное дыхание, в течение нескольких дней развивается атрофия мышц. Особенно это касается пожилых людей, которым и так свойственна возрастная естественная потеря массы и силы мышц. Если пациент неделю находился на ИВЛ, заставить его мышцы снова работать становится очень сложно. Процесс отлучения пожилых от искусственной вентиляции легких занимает дни, недели. Обязательно приходит реабилитолог, делаем гимнастику и т.д.
— Как проходит отлучение пациента от ИВЛ? Есть ли какие-либо техники тренировки дыхания?
Процесс отлучения от аппарата постепенный. Как я отмечала, он может занимать от нескольких дней до нескольких недель в зависимости от возраста пациента, тяжести заболевания. Сначала мы тренируем дыхание с помощью аппарата, постепенно изменяя параметры. Условно говоря, здоровый человек делает 16 вдохов в минуту. Мы выставляем специальный режим вентиляции, чтобы аппарат дышал за пациента 12 раз, а остальные четыре вдоха он делал сам. Затем начинаем снижать аппаратную поддержку и в итоге выставляем режим спонтанного дыхания. И только тогда, когда у человека появляются силы, ставится вопрос о том, чтобы полностью снять его с ИВЛ.
— Нуждаются ли пациенты с COVID-19 после этого в длительной реабилитации?
— Все пациенты, которые проходят через критические состояния в реанимации, в том числе после пневмоний, нуждаются в длительной реабилитации. И легкие нужно восстановить, и оправиться от стресса. У нас ежегодно есть пациенты с тяжелыми пневмониями, дистресс-синдромами, система их реабилитации хорошо налажена.
— Может ли экстракорпоральная мембранная оксигенация (ЭКМО) стать альтернативой ИВЛ при лечении коронавирусных пациентов?
— ЭКМО широко применяется, в частности, в кардиохирургии. Что касается тяжелых форм ОРДС, экстракорпоральная мембранная оксигенация показана пациентам с тяжелыми его формами, когда кислород не проходит из альвеол в кровь, то есть при неэффективности поддержания газообмена с помощью ИВЛ. Однако эта процедура непростая, очень дорогая и требует специально подготовленного персонала. Ни в одной стране мира ЭКМО не является панацеей и не может служить полноценной альтернативой ИВЛ, потому что тяжесть состояния связана не только с респираторными нарушениями, но и тромбозами, тромбоэмболиями и диссеминированным внутрисосудистым свертыванием крови.
Метод может точечно использоваться в отдельных случаях при ряде условий. При COVID-19 ЭКМО на сегодня используется нечасто. С момента начала эпидемии пациентам с подтвержденным диагнозом во всем мире проведено более 800 таких процедур, в том числе свыше 200 в Европе. С учетом количества заболевших это очень маленький процент.
— По прогнозам экспертов, коронавирусом переболеет большая часть земного шара. К счастью, 80-85% перенесут заболевание бессимптомно или в легкой степени. Какие рекомендации можно дать населению, чтобы не допустить тяжелого течения болезни и, соответственно, не попасть на ИВЛ?
Избежать встречи с вирусом будет трудно. Сейчас многие эксперты действительно прогнозируют, что около 70% населения земного шара переболеют. Этот вирус имеет тенденцию встроиться в обычную сезонную заболеваемость, поэтому не встретим его сегодня или завтра, встретим через год. В любом случае нужно постараться снизить вирусную нагрузку с помощью тех рекомендаций, которые дает наша система здравоохранения. Это очень простые правила, которые можно соблюдать и при этом работать и жить активной жизнью.
Например, группе риска в общественных местах желательно носить маски. Здоровым людям, кто не входит в группу риска, это не обязательно. Вместе с тем призываю к ответственности: если вы чувствуете себя плохо, вам не здоровится, проявите уважение к обществу и тоже наденьте маску, чтобы не заразить тех, кто находится рядом с вами.
Если вы не равнодушны и заботитесь об экологии, пользуйтесь в быту многоразовыми масками. Сейчас их в магазинах полно, на любой вкус и цвет, и стоят недорого. Неприятно видеть кучи выброшенных масок, валяющихся на земле возле лечебных учреждений, магазинов, во дворах. Да и в океане уже плавают тонны масок.







