СИНДРОМ ГИПЕРМОБИЛЬНОСТИ СУСТАВОВ в общей практике
Синдром гипермобильности суставов (ГМС) — нередкая причина обращения за медицинской помощью пациентов в любом возрасте. Клинические проявления СГМС многообразны и могут имитировать другие, более известные заболевания суставов. В связи с недостаточным
Синдром гипермобильности суставов (ГМС) — нередкая причина обращения за медицинской помощью пациентов в любом возрасте. Клинические проявления СГМС многообразны и могут имитировать другие, более известные заболевания суставов. В связи с недостаточным знакомством с данной патологией врачей-терапевтов, а в ряде случае ревматологов и ортопедов правильный диагноз часто не устанавливается. Традиционно внимание врача обращается на выявление ограничения объема движений в пораженном суставе, а не определение избыточного объема движений. Тем более что сам пациент никогда не сообщит о чрезмерной гибкости, так как он с детства с ней сосуществует и, более того, часто убежден, что и все люди имеют такие же возможности. Типичны две диагностические крайности: в одном случае, в связи с отсутствием объективных признаков патологии со стороны суставов (кроме просматриваемой гипермобильности) и нормальными лабораторными показателями у молодого пациента определяют «психогенный ревматизм», в другом — больному ставят диагноз ревматоидного артрита или заболевания из группы серонегативных спондилоартритов и назначают соответствующее, отнюдь не безобидное лечение.
Что считать гипермобильностью суставов?
Среди многих предложенных способов измерения объема движений в суставах общее признание получил метод Бейтона, представляющий собой девятибалльную шкалу, оценивающую способность обследуемого выполнить пять движений (четыре парных для конечностей и одно для туловища и тазобедренных суставов). Бейтон предложил упрощенную модификацию ранее известного метода Carter и Wilkinson (1964). Движения представлены на рис. 1.
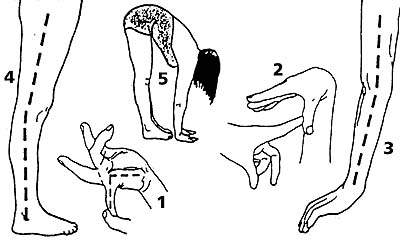 |
| Рисунок 1. Изменение объема движений 1. Пассивное разгибание мизинца кисти более 90°. 2. Пассивное прижатие большого пальца кисти к внутренней стороне предплечья. 3. Переразгибание в локтевом суставе более 10°. 4. Переразгибание в коленном суставе более 10°. 5. Передний наклон туловища с касанием ладонями пола при прямых ногах. |
Это простая и занимающая мало времени скрининговая процедура, получившая широкое распространение как в клинических, так и в эпидемиологических исследованиях. На основании ряда эпидемиологических работ были определены нормы подвижности суставов для здоровых людей. Степень подвижности суставов распределяется в популяции нормальным образом, то есть не по принципу «все или ничего», а в виде синусоидной кривой. Обычным для европейцев является счет по Бейтону от 0 до 4. Но средняя, «нормальная» степень подвижности суставов значительно отличается в возрастных, половых и этнических группах. В частности, при обследовании здоровых лиц в Москве в возрасте 16-20 лет среди женщин более половины, а среди мужчин более четверти демонстрировали степень ГМС, превышающую 4 балла по Бейтону. Таким образом, при отсутствии жалоб со стороны опорно-двигательного аппарата избыточная подвижность суставов в сравнении со средним показателем может рассматриваться как конституциональная особенность и даже возрастная норма. В связи с этим в педиатрической практике отсутствуют общепринятые нормы подвижности суставов — этот показатель значительно меняется в период роста ребенка.
Может ли избыточная гибкость суставов быть приобретена или это наследственная особенность?
Приобретенная избыточная подвижность суставов наблюдается у балетных танцоров, спортсменов и музыкантов. Длительные повторные упражнения приводят к растяжению связок и капсулы отдельных суставов. В этом случае имеет место локальная гипермобильность сустава (суставов). Хотя очевидно, что в процессе профессионального отбора (танцы, спорт) лица, изначально отличающиеся конституциональной гибкостью, имеют явное преимущество, фактор тренированности несомненно имеет место. Изменения в гибкости суставов наблюдаются также при ряде патологических и физиологических состояний (акромегалия, гиперпаратиреоидизм, беременность). Генерализованная ГМС является характерным признаком ряда наследственных заболеваний соединительной ткани, включающих синдром Марфана, несовершенный остеогенез, синдром Элерса–Данлоса. Это редкие заболевания. На практике врачу гораздо чаще приходится иметь дело с пациентами с изолированной ГМС, не связанной с тренировками и в ряде случаев сочетающейся с другими признаками слабости соединительно-тканных структур. Почти всегда удается установить семейный характер наблюдаемой ГМС и сопутствующей патологии, что свидетельствует о генетической природе наблюдаемого явления.
Определение синдрома гипермобильности суставов
Сам термин «синдром ГМС» принадлежит английским авторам Kirk, Ansell и Bywaters, которые в 1967 году обозначили таким образом состояние, при котором имелись определенные жалобы со стороны опорно-двигательного аппарата у гипермобильных лиц при отсутствии признаков какого-либо другого ревматического заболевания.
Последующие работы позволили конкретизировать нозологические границы данного синдрома, получившего определение «синдром доброкачественной гипермобильности суставов», в отличие от прогностически более тяжелых типов синдрома Элерса–Данлоса и других наследственных дисплазий соединительной ткани.
Последние, так называемые Брайтоновские критерии синдрома доброкачественной ГМС (1998) представлены в таблице. В данных критериях придается значение и внесуставным проявлениям слабости соединительно-тканных структур, что позволяет говорить о синдроме ГМС и у лиц с нормальным объемом движений в суставах (как правило, имеются в виду лица старшего возраста).
Распространенность синдрома гипермобильности суставов
Под синдромом ГМС понимают сочетание ГМС и каких-либо жалоб со стороны опорно-двигательного аппарата, обусловленных слабостью связочного аппарата. Истинная распространенность синдрома ГМС практически неизвестна. Конституциональная ГМС определяется у 7-20% взрослого населения. Хотя у большинства пациентов первые жалобы приходятся на подростковый период жизни, симптомы могут появиться в любом возрасте. Поэтому определения «симптоматичная» или «асимптоматичная» ГМС достаточно условны и отражают лишь состояние индивидуума с ГМС в определенный период жизни. Можно говорить о частоте выявления СГМС по данным отдельных клиник. Так, в одной из крупных европейских ревматологических клиник этот диагноз был установлен у 0,63% мужчин и 3,25% женщин из 9275 пациентов, поступивших на стационарное обследование. Но эти данные не отражают истинную картину, так как большинство пациентов с синдромом ГМС не нуждаются в стационарном лечении. По отечественным данным, доля пациентов с СГМС составляет 6,9% на амбулаторном приеме у ревматолога (Гауэрт В. Р., 1996). В связи с уже упоминавшимся недостаточным знанием врачей о данной патологии нередко эти пациенты регистрируются под другими диагнозами (ранний остеоартроз, периартикулярные поражения и т. д.).
Клинические проявления синдрома ГМС
Клиника СГМС многообразна и включает как суставные, так и внесуставные проявления, в общих чертах отраженные в упомянутых Брайтоновских критериях синдрома ГМС.
Существенную помощь в диагностике оказывает внимательный сбор анамнеза. Характерным фактом в истории жизни пациента является его особая чувствительность к физическим нагрузкам и склонность к частым травмам (растяжения, подвывихи суставов в прошлом), что позволяет думать о несостоятельности соединительной ткани. Выявляемый методом Бейтона избыточный объем движений в суставах дополняет собственно клинические формы проявления СГМС.
Суставные проявления
Внесуставные проявления. Данные признаки закономерны, так как основной структурный белок коллаген, первично участвующий в описываемой патологии, также присутствует в других опорных тканях (фасции, дерма, стенка сосудов).
Таким образом, при осмотре пациента с подозрением на СГМС, а это каждый больной молодого и среднего возраста с невоспалительным суставным синдромом, необходимо обращать внимание на возможные дополнительные признаки системной дисплазии соединительной ткани. Знание фенотипических проявлений синдрома Марфана и несовершенного остеогенеза позволяет исключить эти наследственные заболевания. В том случае если обнаруживаются явные кожные и сосудистые признаки (гиперэластичность кожи и спонтанное образование синяков без признаков коагулопатии), правомерно говорить о синдроме Элерса–Данлоса. Открытым остается вопрос дифференциальной диагностики синдрома доброкачественной ГМС и наиболее «мягкого», гипермобильного типа синдрома Элерса–Данлоса. С помощью Брайтоновских критериев это сделать невозможно, о чем авторы специально упоминают; в обоих случаях имеет место умеренное вовлечение кожи и сосудов. Ни для того, ни для другого синдрома не известен биохимический маркер. Вопрос остается открытым и будет, по-видимому, разрешен только с обнаружением специфического биохимического или генетического маркера для описываемых состояний.
Учитывая широкое распространение конституциональной ГМС в популяции, особенно среди молодежи, было бы ошибочным объяснять все суставные проблемы у данной категории лиц только гипермобильностью. Наличие ГМС отнюдь не исключает возможности развития у них любого другого ревматического заболевания, которым они подвержены с такой же вероятностью, как и лица с нормальным объемом движений в суставах.
Таким образом, диагноз синдрома ГМС становится обоснованным, когда исключены другие ревматические заболевания, а имеющиеся симптомы соответствуют клиническим признакам синдрома, логично дополняемым выявлением избыточной подвижности суставов и/или других маркеров генерализованного вовлечения соединительной ткани.
Лечение синдрома ГМС
Лечение пациента с синдромом ГМС зависит от конкретной ситуации. Разнообразие проявлений синдрома предполагает и дифференцированный подход к каждому отдельному пациенту. Важным моментом является объяснение в доступной форме причин его проблем с суставами («слабые связки») и убеждение пациента, что у него нет тяжелого заболевания, грозящего неизбежной инвалидностью. При умеренных артралгиях этого достаточно. Полезными будут рекомендации исключить нагрузки, вызывающие боли и дискомфорт в суставах. Решающими в лечении выраженных болей являются немедикаментозные методы, и в первую очередь — оптимизация образа жизни. Это предполагает приведение в соответствие нагрузок и порога их переносимости данным пациентом. Необходимо свести к минимуму возможности травм, что включает профессиональную ориентацию и исключение игровых видов спорта.
При упорных болях в одном или нескольких суставах используют эластичные ортезы (наколенники и т. п.). Очень важна своевременная коррекция выявляемого плоскостопия. При этом от врача требуются элементарные подологические знания — форма и жесткость стелек определяется индивидуально, от этого во многом зависит успешность лечения. Нередко удается справиться с упорными артралгиями коленных суставов единственно этим способом.
В обеспечении стабильности сустава существенную роль играют не только связки, но и окружающие сустав мышцы. Если путем упражнений повлиять на состояние связочного аппарата невозможно, то укрепление и повышение силы мышц — реальная задача. Гимнастика при синдроме ГМС имеет особенность — она включает так называемые «изометрические» упражнения, при которых происходит значительное напряжение мышц, но объем движений в суставах минимален. В зависимости от локализации болевого синдрома рекомендуют укреплять мышцы бедер (коленные суставы), плечевого пояса, спины и т. д. Полезно плавание.
Медикаментозная терапия применима как симптоматическое лечение при артралгиях. Так как боли при синдроме ГМС в основном имеют невоспалительную природу, то нередко можно видеть полное отсутствие эффекта от применения нестероидных противовоспалительных препаратов.
В этом случае большего результата можно добиться приемом анальгетиков (парацетамол, трамадол). Внутрисуставное введение кортикостероидов при отсутствии признаков синовита абсолютно неэффективно.
При периартикулярных поражениях (тендиниты, энтезопатии, бурситы, туннельные синдромы) тактика лечения практически не отличается от таковой у обычных пациентов. В умеренно выраженных случаях это мази с нестероидными противовоспалительными препаратами в виде аппликаций или компрессов; в более упорных — локальное введение малых доз глюкокортикостероидов, не обладающих местнодегенеративным действием (суспензия кристаллов метилпреднизолона, бетаметазона). Нужно отметить, что эффективность локальной терапии кортикостероидами в большой степени зависит от правильности постановки топического диагноза и техники выполнения самой процедуры.
Обратите внимание!
ГМС — распространенный ревматический синдром, не являющийся прогностически опасным, но вызывающий серьезные диагностические проблемы на практике. Пациент с предполагаемым синдромом ГМС требует от врача внимания к малозаметным деталям при сборе анамнеза и осмотре; необходимы знания и опыт в умении определить, насколько характер жалоб соответствует выявляемой необычной подвижности суставов. Лечение синдрома ГМС также имеет свою специфику и отличается от традиционной терапии других пациентов с заболеваниями суставов
Что сказать пациенту?
Важно объяснить пациенту в доступной форме причину его проблем с суставами («слабые связки») и убедить, что у него нет тяжелого заболевания, грозящего неизбежной инвалидностью. При умеренных артралгиях этого достаточно. Полезными будут рекомендации исключить нагрузки, вызывающие боли и дискомфорт в суставах; посоветовать свести к минимуму возможности травм, что включает соответствующую профессиональную ориентацию и исключение игровых видов спорта.
Исправление варусной деформации нижних конечностей, голеней
О-образная кривизна (варусная деформация) – самый частый повод для косметической ортопедической коррекции формы ног (примерно в 15-20 раз чаще, чем Х-образное искривление).
Классификация формы ног (Артемьев А.А., 2001 г.):
Что такое О-образная кривизна
Пользуясь классификацией, легко самостоятельно определить, какая у Вас форма ног и решить, нужно что-то менять или нет.
Очень важно, что своевременная коррекция деформации голеней позволяет не только добиться очень хорошего эстетического результата, но и предотвращает развитие заболеваний коленных суставов в зрелом и пожилом возрасте. Неправильное распределение нагрузок при варусной деформации приводит к неравномерному и преждевременному «износу» коленных суставов.
Поэтому своевременное исправление кривизны ног – это мера профилактики артроза коленных суставов.
Три варианта коррекции формы ног
Вы можете не сомневаться в том, что мы сделаем идеальные ноги практически в любом случае (см. фото. ). Дело в том, сколько времени займет этот процесс. Мы предлагаем три способа исправления варусной деформации ног:
Принципы коррекции формы ног аппаратом Илизарова
О-образная кривизна – самый частый повод для косметической ортопедической коррекции формы ног (примерно в 15-20 раз чаще, чем Х-образное искривление).
Общий принцип коррекции формы ног – пересечение кости в области деформации и сращение в правильном положении.
Для выполнения остеотомии вовсе не обязательно делать большой разрез кожи. Достаточно небольшого (5 мм) прокола и наложения одного шва. При эстетически благоприятном распределении мягких тканей на голени отличного результата можно добиться, не пересекая кость полностью, а лишь надламывая её с одной стороны. Это позволяет рассчитывать на сокращение сроков лечения на 5-15%.
После пересечения кости (остеотомии) необходимо вывести ось конечности в правильное положение и зафиксировать в этом положении до сращения.
Х-образная деформация исправляется таким же образом, только направление смещения костных фрагментов прямо противоположное.
Аппарат Илизарова позволяет:
Более упрощенные конструкции с незамкнутым контуром имеют ограниченные возможности. При этом аппарат Илизарова без всяких проблем закрывается брюками и весит всего 900 граммов.
Угловая коррекция
Угловая коррекция – самый простой способ исправления формы ног. По желанию пациента с помощью аппарата Илизарова можно исправить любую кривизну, независимо от вида и степени выраженности.
Необходимым условием получения отличного результата путем выполнения одной только угловой коррекции является эстетически благоприятное распределение мягких тканей на голени – когда икроножные мышцы располагаются по внутренней поверхности голеней. Причина такого состояния заключается в особенностях прикрепления головки икроножной мышцы, а не в том, мышцы не «накачаны». Физические упражнения в данном случае не приведут к успеху.
При исправлении варусной деформации можно одновременно выполнить медиализацию, которая позволит значительно улучшить эстетический эффект.
Медиализация большеберцовой кости
Медиализация – это смещение кнутри периферического (нижнего) фрагмента большеберцовой кости после выполнения остеотомии. В современных спице-стержневых аппаратах эта процедура выполняется по желанию пациента практически безболезненно и постепенно путем подкручивания стержней в процессе исправления кривизны.
По желанию пациентов угловая коррекция дополняется медиализацией почти в 60% случаев и значительно улучшает эстетический эффект.
Ротация
Ротационное смещение обусловлено установкой конечности в положении смещения вокруг продольной оси.
Этот вид деформации встречается в 2-3% случаев, бывает односторонним (асимметричным) или двусторонним. Коррекция ротации производится при значительной выраженности или при асимметрии на разных ногах.
Низведение выступающей головки малоберцовой кости
Выступающая головка малоберцовой кости в сочетании с варусной деформацией встречается не более чем в 1% случаев.
Низведение головки малоберцовой кости предполагает удлинение голеней на величину 1-2 см, что значительно усиливает косметический эффект.
Удлинение
Удлинение конечностей основано на открытии Г.А.Илизарова – на растяжение биологические ткани отвечают регенерацией. Достигается это путем увеличения расстояния между кольцами аппарата, что влечет за собой увеличение расстояния между костными фрагментами и, соответственно, растяжение тканей.
Удлинение на небольшую величину (2-4 см) с целью оптимизации пропорций значительно улучшает эстетический эффект при коррекции искривления ног, полностью меняет самооценку человека, а зачастую – и его образ жизни. Молодой человек на фото рассказал о том, как достиг намеченной цели, в своем дневнике.
Способы сокращения сроков лечения и реабилитации при исправлении кривизны ног
Средний срок от операции до снятия аппаратов – 3 месяца. В случае удлинения голени нужно добавлять примерно 1 месяц на каждый сантиметр удлинения. Указанный срок предполагает постепенное увеличение нагрузок и активности в процессе фиксации и возможность полностью нагружать ноги и свободно без ограничений ходить сразу же после снятия аппаратов. Можно снять аппараты раньше, например, через 50-60 дней. Однако после этого придется резко ограничить нагрузки (вплоть до ходьбы с костылями) еще на те же полтора месяца до наступления окончательного сращения.
Существуют следующие способы уменьшить сроки лечения:
Альтернативные способы коррекции (без аппарата Илизарова)
Особенности реабилитации
Реабилитация – это восстановление после временных ограничений функции. После операции восстановление двигательной активности должно проходить постепенно и строго в соответствии с рекомендациями врача.
Постепенное расширение режима активности облегчается при использовании специальных средств опоры и передвижения.
Дополнительная информация и часто задаваемые вопросы
— Помогут ли упражнения для того, чтобы исправить истинную кривизну ног?
— Нет, не помогут. Причина — деформация кости, которая является причиной такой формы ног.
— Помогут ли упражнения в тех случаях, когда имеется ложная кривизна ног?
— Нет, не помогут. Ложная кривизна ног связана с распределением мягких тканей. Многие считают, что имеется дефицит мягких тканей, мышца не «накачана». На самом деле объем мышц у всех людей, как правило, пропорционален объему голени. Но у некоторых икроножная мышца располагается по внутренней поверхности, она хорошо видна, и это красиво. У других людей кажется, что объем икроножных мышц маленький. На самом деле объем достаточный, но эти мышцы смещены кзади. Упражнения увеличат их объем, но это не уменьшит дефицит внутреннего контура, который собственно, и создает впечатление ложной кривизны ног.
— У ребенка ножки кривые, что делать?
— Если ребенок в возрасте от 0 до 8 лет, то форма меняется в этом возрасте. Нужно просто наблюдаться. Если это вызывает серьезное беспокойств, и кривизна выраженная, то нужно обратиться к детскому ортопеду с целью выявления различных заболеваний, которые могут вызвать деформацию ножек. Эффективность массажа, упражнений и других консервативных методов в таком возрасте сильно преувеличена. Если деформация является следствием заболеваний, например, болезнь Блаунта, то операцию нужно делать не откладывая. Если же кривизна ног является особенностью строения, то лучше дождаться закрытия ростковых зон. Это обычно происходит в возрасте 14-18 лет. Это оптимальный возраст для исправления т.н. идиопатической варусной или вальгусной деформации.
— Влияет ли деформация голени на положение стопы?
— Да, влияет. Как правило, это взаимосвязанные процессы. Родители обращают внимание больше на положение стопы, так как возникают проблемы с подбором обуви. На самом деле в таких случаях нужно обследовать ребенка целиком. Нужно оценить форму всей нижней конечности. В 90% случаев деформации стопы при внимательном обследовании будет обнаружена деформация коленных с уставов, разная длина ног и многое другое. Причем коррекцию нужно начинать сверху вниз — сначала бедра, потом голени, и лишь потом стопы.
Если Вы хотите изучить проблему более подробно, рекомендуем обратиться вот к этой книге:
Если Вас заинтересовала рассматриваемая проблема, и Вы хотите получить дополнительную информацию или профессиональную консультацию, звоните по телефону +7 909 641-36-41
Искривление грудного отдела позвоночника: что делать?
Тяжести, неправильная осанка, травмы — всё это может спровоцировать развитие сколиоза. Рассказываем больше о причинах и симптомах этого заболевания, а также о способах его диагностики и лечения.
Прямохождение не только продолжило эволюцию человека, но и спровоцировало многочисленные патологии позвоночника. Тяжёлая нагрузка, неправильная осанка, травмы, инфекции — всё это приведёт к деформации костей спины, в том числе вызовет искривление грудного отдела позвоночника.
Причины деформации позвоночника
Сколиоз — специфическое заболевание, причина которого кроется в строении человеческого тела. Наши предки опирались на все конечности, отчего на нагрузка на позвоночник распределялась равномерно. Прямохождение сместило нагрузку, а физическая работа, травмы и слаборазвитые мышцы усугубили проблему. На искривление грудного отдела позвоночника может негативно повлиять много факторов:
К искривлению приведут хронические стрессы и постоянное нахождение в неудобной позе. Кроме того, некоторые люди к нему наследственно предрасположены.
Симптомы различных видов сколиоза грудного отдела
Искривление костей позвоночника имеет три классификации: по степени тяжести, типу искривления и по направлению изгиба.
По тяжести выделяют четыре степени:
По типу искривления выделяют три вида:
По стороне сколиоз грудного отдела делится на право- и левосторонний. Правосторонний обычно доставляет сильный дискомфорт, а левосторонний, наоборот, может долго протекать практически бессимптомно.
Общие симптомы всех степеней и типов сколиоза: боль в спине, асимметрия плеч и сутулость. Однако при развитии заболевания могут появиться такие признаки, как:
Как диагностируют искривление грудного отдела позвоночника?
Проблемами спины занимаются несколько врачей. Ортопед и хирург помогут вам при врождённых или приобретённых аномалиях строения позвоночника, а травматолог — при поражениях позвоночника после повреждений спины. Невролог сможет назначить лечение при поражении нервной ткани из-за патологий костей.
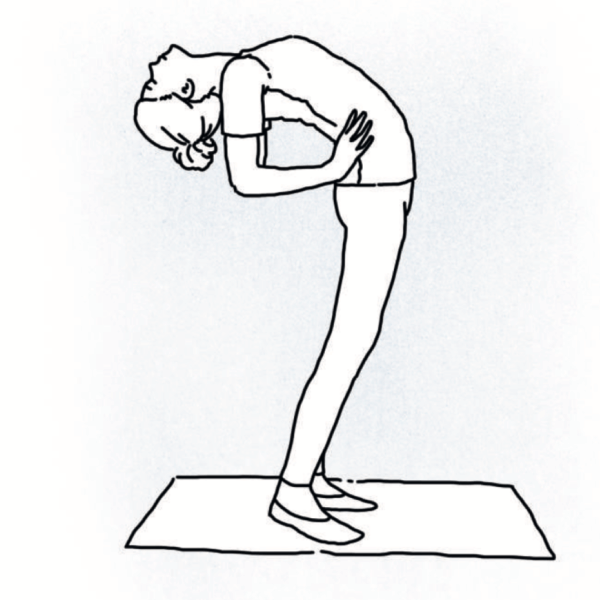
Сколиоз второй степени и выше хорошо заметен при первичном визуальном осмотре в нескольких положениях: стоя, лёжа и при наклоне вперёд.
Для определения степени и вычисления угла наклона вас могут отправить на рентген. Вероятно, посоветуют сделать МРТ грудного отдела позвоночника. Такой снимок не только покажет изменения в костях, но и позволит проверить степень деформированности внутренних органов при высокой степени сколиоза. Похожий результат даст компьютерная томография.
Как лечится сколиоз?
Низкие степени сколиоза исправляются лечебной физкультурой, массажем и плаванием. Часто назначают физиопроцедуры: электрофорез, грязелечение и магнитотерапию.
Тяжёлые формы искривления можно исправить только хирургическим вмешательством.
После проведённого лечения часто назначают применение фиксирующих корсетов. Они позволяют закрепить результат, но их нельзя носить слишком долго.
Как избежать искривления спины?
Как и в случае со многими другими болезнями, сколиоз грудного отдела проще предотвратить. Следить за этим должны в первую очередь родители:
Взрослым в профилактике сколиоза поможет здоровый образ жизни:
При первых изменениях в осанке или появлении болей в спине незамедлительно обращайтесь к врачу. Искривление первой степени легко вылечить или, по крайней мере, задержать.