Патология плевры (схемы)
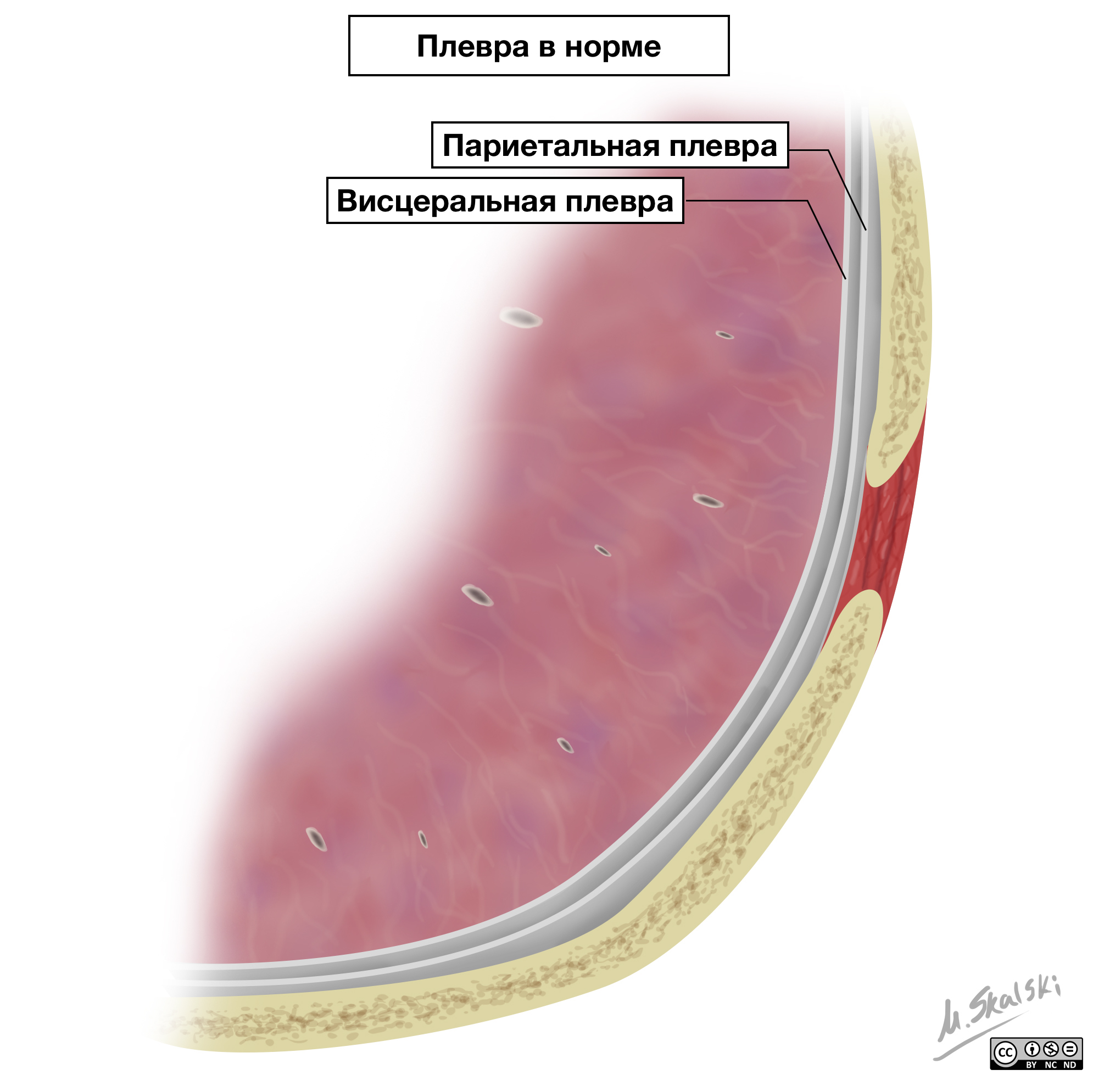
Плевра в норме
Плеврой (pleura) называют тонкую, гладкую, богатую эластичными волокнами серозную оболочку, которой покрыты легкие. Различают два вида плевры, одна из которых сростается с тканью легких, а другая с внутренней стороны устилает стенки грудной полости. Легочную плевру называют висцеральной, а ту, которая устилает стенки грудной полости — париетальной. Вокруг каждого легкого образуется герметически замкнутая плевральная полость, которая содержит небольшое количество плевральной жидкости. Эта жидкость, в свою очередь, способствует облегчению дыхательных движений легких. В норме плевральная полость заполнена 20-25 мл плеврозной жидкости.
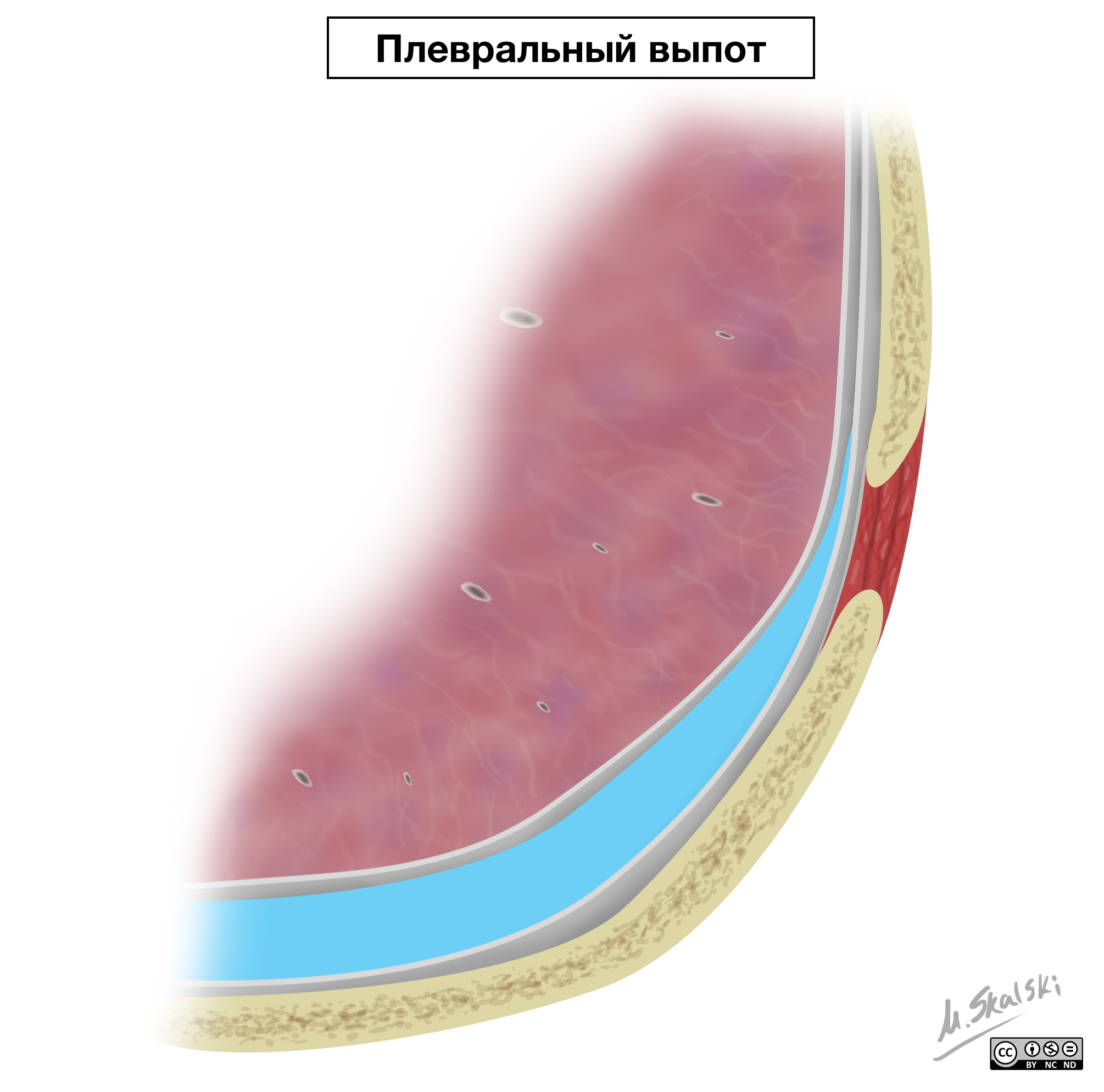
Плевральный выпот
Плевральный выпот – патологическое накопление жидкости в плевральной полости.
В зависимости от свойств накопившейся жидкости, а также характера патологического процесса в плевраль ной полости различают:
— гидроторакс — накопление в плевральной полости транссудата, так называемой невоспалительной жидкости; гидротораксом также иногда называют накопление в плевральной полости жидкости неизвестных свойств и происхождения;
— экссудативный плеврит — это воспалительный процесс плевры, который сопровождается накоплением в плевральной полости экссудата — воспалительной жидкости;
— эмпиема плевры (пиоторакс) — гнойный воспалительный процесс плевры, который сопровождается на коплением в плевральной полости гноя;
— гемоторакс — накопление в плевральной полости крови; чаще всего встречается при травмах грудной клетки;
— хилоторакс — накопление в плевральной полости лимфы, которое бывает при травмах грудного лимфатического протока или опухолях средостения.
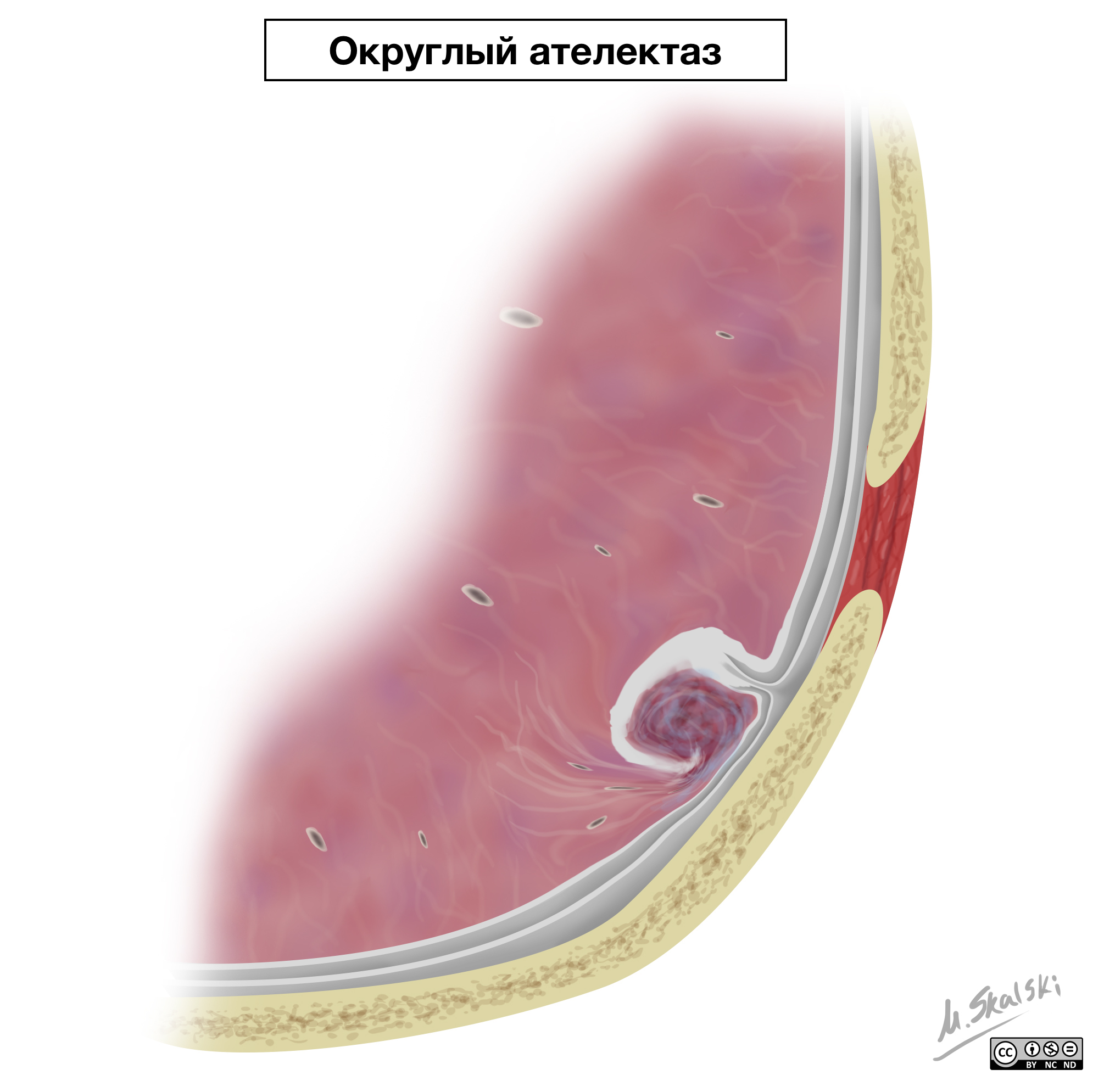
Округлый ателектаз
Округлый ателектаз – участок коллабированного легкого округлой формы. Данные изменения обусловлены инвагинацией плевры и утолщением междольковых перегородок на фоне фиброза.
Типичные изменения при округлом ателектазе, которые визуализируются на КТ.
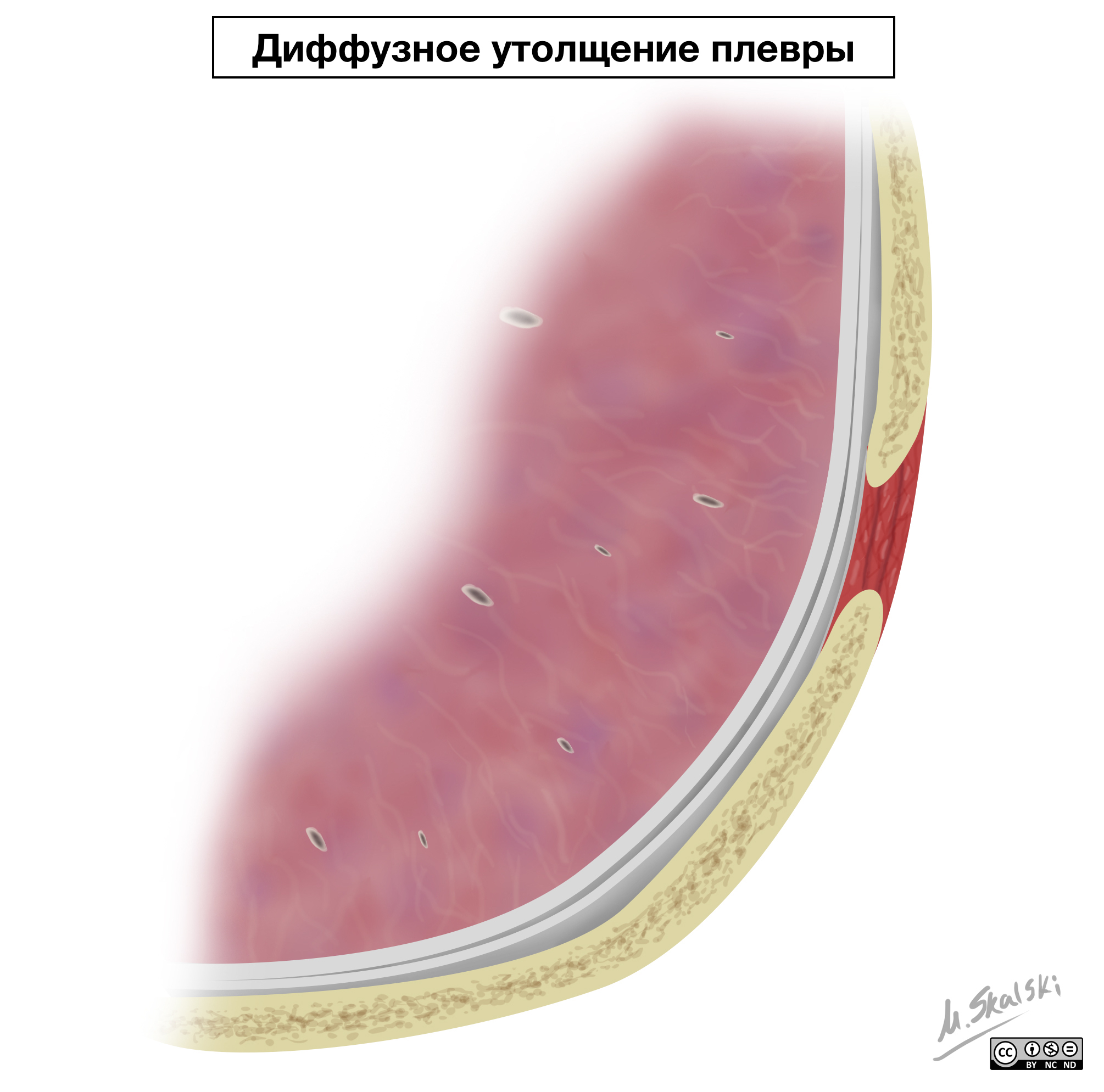
Утолщение плевры
Утолщение плевры, обусловлено следующими процессами:
Диффузное утолщение плевры относится к морфологическому типу плеврального утолщения. Данные патологические изменения, обусловленны как злокачественными, так и доброкачественными процессами:
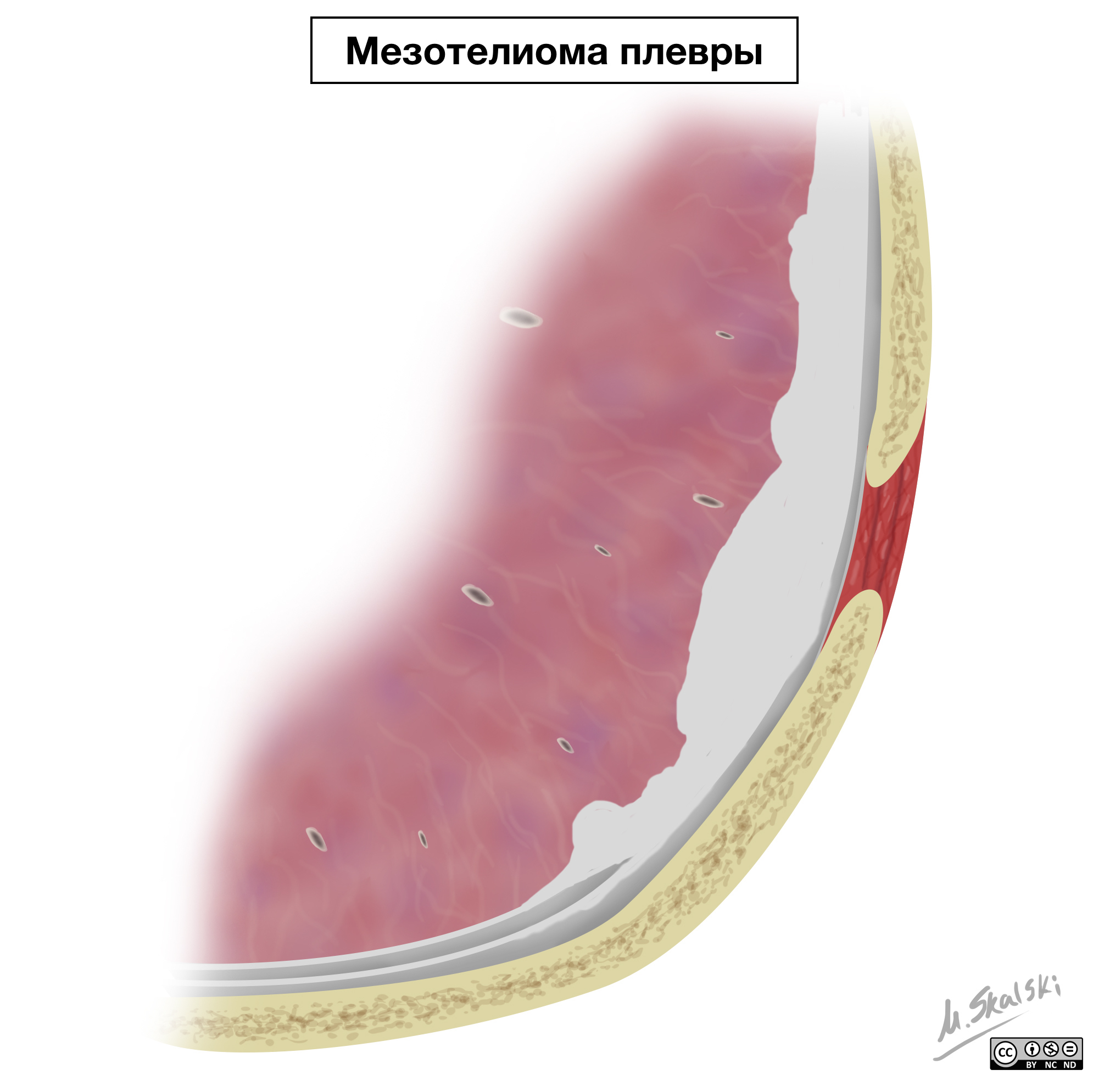
Мезотелиома плевры
Мезотелиома плевры — это единственная значимая первичная злокачественная опухоль мезотелия плевральный полости.
Эпидемиология
Примерно в 70-80% всех случаев в анамнезе имеется воздействие асбеста.
Патология
Мезотелиома плевры развивается из покровного эпителия плевры (мезотелия), отсюда и название. Опухоль может расти в виде узла в какой-либо части висцеральной или париетальной плевры (узловатая форма) или чаще диффузно распространяется по плевре, инфильтрируя её, как бы футляром окутывая лёгкое (диффузная форма). Если полость плевры остаётся свободной, то в ней наблюдается скопление серозно-фибринозного или геморрагического экссудата.
Гистологически опухоль чаще всего имеет строение аденокарциномы или солидного рака. Кроме того, выделяют фиброзную, тубулярную и смешанную форму мезотелиомы плевры. Злокачественные мезотелиомы метастазируют в регионарные лимфатические узлы (96,5%), в другое лёгкое и плевру (75%), в перикард. Гематогенные метастазы наблюдаются значительно реже.
Плеврит
Плеврит – различные в этиологическом отношении воспалительные поражения серозной оболочки, окружающей легкие. Плеврит сопровождается болями в грудной клетке, одышкой, кашлем, слабостью, повышением температуры, аускультативными феноменами (шумом трения плевры, ослаблением дыхания). Диагностика плеврита осуществляется с помощью рентгенографии (-скопии) грудной клетки, УЗИ плевральной полости, плевральной пункции, диагностической торакоскопии. Лечение может включать консервативную терапию (антибиотики, НПВС, ЛФК, физиотерапию), проведение серии лечебных пункций или дренирования плевральной полости, хирургическую тактику (плевродез, плеврэктомию).
МКБ-10
Общие сведения
Плеврит – воспаление висцерального (легочного) и париетального (пристеночного) листков плевры. Плеврит может сопровождаться накоплением выпота в плевральной полости (экссудативный плеврит) или же протекать с образованием на поверхности воспаленных плевральных листков фибринозных наложений (фибринозный или сухой плеврит). Диагноз «плеврит» ставится 5-10% всех больных, находящихся на лечении в терапевтических стационарах. Плевриты могут отягощать течение различных заболеваний в пульмонологии, фтизиатрии, кардиологии, онкологии. Статистически чаще плеврит диагностируется у мужчин среднего и пожилого возраста.
Причины плеврита
Зачастую плеврит не является самостоятельной патологией, а сопровождает ряд заболеваний легких и других органов. По причинам возникновения плевриты делятся на инфекционные и неинфекционные (асептические).
Причинами плевритов инфекционной этиологии служат:
Плевриты неинфекционной этиологии вызывают:
Патогенез
Механизм развития плевритов различной этиологии имеет свою специфику. Возбудители инфекционных плевритов непосредственно воздействуют на плевральную полость, проникая в нее различными путями. Контактный, лимфогенный или гематогенный пути проникновения возможны из субплеврально расположенных источников инфекции (при абсцессе, пневмонии, бронхоэктатической болезни, нагноившейся кисте, туберкулезе). Прямое попадание микроорганизмов в плевральную полость происходит при нарушении целостности грудной клетки (при ранениях, травмах, оперативных вмешательствах).
Плевриты могут развиваться в результате повышения проницаемости лимфатических и кровеносных сосудов при системных васкулитах, опухолевых процессах, остром панкреатите; нарушения оттока лимфы; снижения общей и местной реактивности организма.
Незначительное количество экссудата может обратно всасываться плеврой, оставляя на ее поверхности фибриновый слой. Так происходит формирование сухого (фибринозного) плеврита. Если образование и накопление выпота в плевральной полости превышает скорость и возможность его оттока, то развивается экссудативный плеврит.
Классификация
Наиболее часто в клинической практике используется классификация плевритов, предложенная в 1984 г. профессором СПбГМУ Н.В. Путовым.
По наличию и характеру экссудата:
По течению воспаления:
По локализации выпота:
Симптомы плевритов
Сухой плеврит
Как правило, являясь вторичным процессом, осложнением или синдромом других заболеваний, симптомы плеврита могу превалировать, маскируя основную патологию. Клиника сухого плеврита характеризуется колющими болями в грудной клетке, усиливающимися при кашле, дыхании и движении. Пациент вынужден принимать положение, лежа на больном боку, для ограничения подвижности грудной клетки. Дыхание поверхностное, щадящее, пораженная половина грудной клетки заметно отстает при дыхательных движениях. Характерным симптомом сухого плеврита является выслушиваемый при аускультации шум трения плевры, ослабленное дыхание в зоне фибринозных плевральных наложений. Температура тела иногда повышается до субфебрильных значений, течение плеврита может сопровождаться ознобами, ночным потом, слабостью.
Диафрагмальные сухие плевриты имеют специфическую клинику: боли в подреберье, грудной клетке и брюшной полости, метеоризм, икота, напряжение мышц брюшного пресса.
Развитие фибринозного плеврита зависит от основного заболевания. У ряда пациентов проявления сухого плеврита проходят спустя 2-3 недели, однако, возможны рецидивы. При туберкулезе течение плеврита длительное, нередко сопровождающееся выпотеванием экссудата в плевральную полость.
Экссудативный плеврит
Начало плевральной экссудации сопровождает тупая боль в пораженном боку, рефлекторно возникающий мучительный сухой кашель, отставание соответствующей половины грудной клетки в дыхании, шум трения плевры. По мере скапливания экссудата боль сменяется ощущением тяжести в боку, нарастающей одышкой, умеренным цианозом, сглаживанием межреберных промежутков. Для экссудативного плеврита характерна общая симптоматика: слабость, фебрильная температура тела (при эмпиеме плевры – с ознобами), потеря аппетита, потливость. При осумкованном парамедиастинальном плеврите наблюдается дисфагия, осиплость голоса, отеки лица и шеи. При серозном плеврите, вызванном бронхогенной формой рака, нередко наблюдается кровохарканье. Плевриты, вызванные системной красной волчанкой, часто сочетаются с перикардитами, поражениями почек и суставов. Метастатические плевриты характеризуются медленным накоплением экссудата и протекают малосимптомно.
Большое количество экссудата ведет к смещению средостения в противоположную сторону, нарушениям со стороны внешнего дыхания и сердечно-сосудистой системы (значительному уменьшению глубины дыхания, его учащению, развитию компенсаторной тахикардии, снижению АД).
Осложнения
Исход плеврита во многом зависит от его этиологии. В случаях упорного течения плеврита в дальнейшем не исключено развитие спаечного процесса в полости плевры, заращение междолевых щелей и плевральных полостей, образование массивных шварт, утолщение плевральных листков, развитие плевросклероза и дыхательной недостаточности, ограничение подвижности купола диафрагмы.
Диагностика
Наряду с клиническими проявлениями экссудативного плеврита при осмотре пациента выявляется асимметрия грудной клетки, выбухание межреберных промежутков на соответствующей половине грудной клетки, отставание пораженной стороны при дыхании. Перкуторный звук над экссудатом притуплен, бронхофония и голосовое дрожание ослаблены, дыхание слабое или не выслушивается. Верхняя граница выпота определяется перкуторно, при рентгенографии легких или при помощи УЗИ плевральной полости.
При проведении плевральной пункции получают жидкость, характер и объем которой зависит от причины плеврита. Цитологическое и бактериологическое исследование плеврального экссудата позволяет выяснить этиологию плеврита. Плевральный выпот характеризуется относительной плотностью выше 1018-1020, многообразием клеточных элементов, положительной реакцией Ривольта.
В крови определяются повышение СОЭ, нейтрофильный лейкоцитоз, увеличение значений серомукоидов, сиаловых кислот, фибрина. Для уточнения причины плеврита проводится торакоскопия с биопсией плевры.
Лечение плеврита
Лечебные мероприятия при плеврите направлены на устранение этиологического фактора и облегчение симптоматики. При плевритах, вызванных пневмонией, назначается антибиотикотерапия. Ревматические плевриты лечатся нестероидными противовоспалительными препаратами, глюкокортикостероидами. При туберкулезных плевритах лечение проводится фтизиатром и заключается в специфической терапии рифампицином, изониазидом и стрептомицином на протяжении нескольких месяцев.
При экссудативном плеврите с большим количеством выпота прибегают к его эвакуации путем проведения плевральной пункции (торакоцентеза) или дренирования. Одномоментно рекомендуется эвакуировать не более 1-1,5 л экссудата во избежание сердечно-сосудистых осложнений (вследствие резкого расправления легкого и обратного смещения средостения). При гнойных плевритах проводится промывание плевральной полости антисептическими растворами. По показаниям внутриплеврально вводятся антибиотики, ферменты, гидрокортизон и т. д.
В лечении сухого плеврита помимо этиологического лечения пациентам показан покой. Для облегчения болевого синдрома назначаются горчичники, банки, согревающие компрессы и тугое бинтование грудной клетки. С целью подавления кашля назначают прием кодеина, этилморфина гидрохлорида. В лечении сухого плеврита эффективны противовоспалительные средства: ацетилсалициловая кислота, ибупрофен и др. После нормализации самочувствия и показателей крови пациенту с сухим плевритом назначают дыхательную гимнастику для профилактики сращений в полости плевры.
С целью лечения рецидивирующих экссудативных плевритов проводят плевродез (введение в плевральную полость талька или химиопрепаратов для склеивания листков плевры). Для лечения хронического гнойного плеврита прибегают к хирургическому вмешательству – плеврэктомии с декорткацией легкого. При развитии плеврита в результате неоперабельного поражения плевры или легкого злокачественной опухолью по показаниям проводят паллиативную плеврэктомию.
Прогноз и профилактика
Малое количество экссудата может рассасываться самостоятельно. Прекращение экссудации после устранения основного заболевания происходит в течение 2-4 недель. После эвакуации жидкости (в случае инфекционных плевритов, в т. ч. туберкулезной этиологии) возможно упорное течение с повторным скоплением выпота в полости плевры. Плевриты, вызванные онкологическими причинами, имеют прогрессирующее течение и неблагоприятный исход. Неблагоприятным течением отличается гнойный плеврит.
Пациенты, перенесшие плеврит, находятся на диспансерном наблюдении на протяжении 2-3 лет. Рекомендуется исключение профессиональных вредностей, витаминизированное и высококалорийное питание, исключение простудного фактора и переохлаждений.
В профилактике плевритов ведущая роль принадлежит предупреждению и лечению основных заболеваний, приводящих к их развитию: острой пневмонии, туберкулеза, ревматизма, а также повышению сопротивляемости организма по отношению к различным инфекциям.
Рак плевры
Рак плевры – онкологическая патология, которая проявляется интенсивными симптомами на ранней стадии заболевания. Стремительное развитие патологического процесса снижает вероятность благоприятного исхода. Врачи клиники онкологии Юсуповской больницы выявляют заболевание с помощью новейших диагностических исследований.
Ранняя адекватная терапия эффективнейшими лекарственными препаратами позволяет остановить прогрессирование заболевания. Применение онкологами инновационных методик позволяет улучшить качество и увеличить продолжительность жизни пациентов. На конечном этапе опухолевого процесса медицинские работники хосписа оказывают больным профессиональную паллиативную помощь.
Симптомы
При раке плевры может поражаться висцеральный или париетальный листок серозной оболочки лёгкого. На ранних стадиях заболевание протекает бессимптомно и выявляется во время профилактического рентгенологического обследования. В дальнейшем рак плевры проявляется следующими симптомами:
Болью в грудной клетке со стороны локализации новообразования;
Одышкой и сухим кашлем, которые усиливаются при физических нагрузках;
Повышением температуры тела;
Резким снижением веса без видимых причин.
В периферической крови определяется уменьшение количества эритроцитов, увеличение количества лейкоцитов и скорости оседания эритроцитов. Эти признаки характерны для многих заболеваний органов дыхания. Для того чтобы установить их причину, обращайтесь к пульмонологам Юсуповской больницы. Они проведут комплексное обследование и при наличии показаний организуют консультацию онколога.
При отсутствии адекватной терапии рак плевры стремительно прогрессирует. В течение трёх лет развивается терминальная, четвёртая стадия болезни. В этом случае прогноз пессимистичный, поскольку опухоль распространяется на лёгкие, в расположенные поблизости ткани и отдалённые органы.
Пациентам с четвёртой стадией рака плевры проводят паллиативную терапию. Она позволяет улучшить качество жизни пациента, уменьшить выраженность болевого синдрома, интоксикации. В хосписе работают опытные медицинские сёстры и сиделки, которые обеспечивают качественный уход. Паллиативная помощь в Юсуповской больнице также включает медикаментозную терапию, переливание крови, её компонентов, внутривенное вливание дезинтоксикационных препаратов.
Плеврит при онкологической патологии
Плеврит – воспаление плевры, развившееся при её инфицировании микроорганизмами. У онкологических больных плеврит развивается при выпадении на поверхности плевры фибрина. Если происходит нагноение, в плевральной полости скапливается гной. Плеврит может развиться при метастазировании в плевру атипичных клеток из следующих злокачественных опухолей:
рак молочной железы;
рак (мезотелиома) плевры;
рак поджелудочной железы.
Плеврит при онкологических заболеваниях развивается вследствие оседания атипичных клеток на листках плевры. Это повышает проницаемость капилляров, и приводит к нарушению оттока лимфы. Метастатический плеврит развивается при метастазировании рака легких или молочной железы, также он может формироваться при раке яичников, когда злокачественная опухоль имеет небольшой размер, но дает метастазы. Данный патологический процесс характеризуется накоплением жидкости, содержащей множество эритроцитов, что приводит к нарушению геометрии органа, он начинает смещаться. Плеврит на фоне онкологии отражается не только на работе органов дыхания, но и на функционировании других систем организма.
Метастатический плеврит развивается под воздействием следующих факторов:
Лучевой терапии или хирургического вмешательства, при котором хирурги удалили внутренние органы;
Высокой проницаемости листков плевры;
Прорастания первичной опухоли в лимфатические узлы, в результате чего происходит нарушение оттока жидкости, и она накапливается в плевральной полости;
Понижения давления в плевральной полости вследствие перекрытия просвета крупного бронха;
Низкого уровня белка в сочетании с низким онкотическим давлением.
Признаки
Плеврит на фоне онкологи может развиваться стремительно. Основной опасностью при данной патологии является развитие легочно-сердечной недостаточности, которая может угрожать жизни пациента. Люди, находящиеся в зоне риска, должны знать основные симптомы заболевания, чтобы своевременно обратиться за медицинской помощью. Основные симптомы метастатического плеврита:
Ощущение неполноты вдоха;
Тяжесть в грудной клетке;
Слабость, быстрое утомление во время физических нагрузок;
Рефлекторный сухой кашель, возникающий в результате раздражения нервных окончаний в плевре.
Признаки плеврита зависят от количества жидкости, скопившейся в плевральной полости, и от того, процесс односторонний или двухсторонний. По мере увеличения количества жидкости в плевральной полости сдавливаются лёгкие, ограничивается их подвижность.
Пациент лежит на больном боку, поскольку в этом положении органы средостения смещаются в сторону поражения. Здоровое лёгкое активней участвует в акте дыхания. В результате нарушения оттока крови при скоплении в плевральной полости большого количества жидкости набухают шейные вены. При одностороннем плеврите правая или левая половина грудной клетки отстаёт во время дыхания.
Диагностика
Для диагностики экссудативного плеврита у больных раком онкологи проводят комплексное обследование. Оно включает следующие исследования:
Рентгенографию грудной клетки – помогает обнаружить жидкость в плевральной полости и метастазы рака;
Компьютерную томографию – позволяет увидеть жидкость в плевральной полости, метастатические очаги, выявить патологические изменения в лёгких;
Ультразвуковое исследование – используют для определения уровня плевральной жидкости;
Плевральную пункцию – проводят с диагностической и лечебной целью.
При плеврите на фоне онкологии специалисту важно установить его причины, а также выявить месторасположение опухоли. Если отек легких еще не произошел, то проводится хирургическое удаление образования. Медикаментозное лечение показано в случае отека легких, оно осуществляется с использованием средств для выведения с мочой лишней жидкости, расширения мускулатуры бронхов и усиления сокращений миокарда.
Лечение
Для лечения плеврита у онкологических больных выполняют плевроцентез. После прокола грудной стенки пациента специальным инструментом онколог удаляет жидкость из плевральной полости. В результате улучшается состояние больного, уменьшается боль и одышка.
Химиотерапия проводится целью устранения явлений плеврита. Во время химического плевродеза врач вводит в плевральную полость пациента вещества, которые приводят к образованию сращений между листками плевры (спаек). Это препятствует накоплению жидкости. Для химического плевродеза применяют разные лекарственные препараты:
Вещества, которые оказывают неспецифическое склерозирующее действие (тальк, доксициклин и другие антибиотики из группы тетрациклина);
Цитостатики (блеомицин, 5-фторурацил этопозид, цисплатин, доксорубицин);
Иммунологические препараты (рекомбинантный интерлейкин-2, LAK-клетки).
Наибольшей эффективностью обладают иммуностимулирующие препараты.
Плевральная пункция
Для диагностики и лечения рака плевры онкологи используют плевральную пункцию. Она предназначена для забора плевральной жидкости с целью цитологического исследования и уменьшения её содержания в полости плевры. Плевральную пункцию выполняют при наличии следующих показаний:
Скопления в плевральной полости воспалительной жидкости (экссудата и транссудата), крови, лимфатической жидкости;
Наличие в полости плевры воздуха;
Образование в плевральной полости гноя.
Если у пациента подозревают кровотечение, при выполнении плевральной пункции проводят пробу Рувилуа-Грегуара. Если в полученной крови содержатся сгустки, значит, кровотечение не остановлено. После удаления содержимого в плевральную полость вводят противоопухолевые препараты. Для обеспечения безопасности процедуры пункцию выполняют под рентгенологическим или ультразвуковым контролем.
Пункция плевральной жидкости максимально безопасна для пациента при условии ровного дыхания и спокойного поведения. Поэтому, если больного мучает кашель или сильные боли, прежде чем приступать к проколу, ему заблаговременно назначают противокашлевые средства и обезболивающие препараты. Такие меры в разы снижают риск развития осложнений во время выполнения манипуляции.
Как проводится процедура
Данная манипуляция не требует применения специфической современной медицинской аппаратуры. Пункцию проводят следующим образом:
Пациента располагают в положении сидя, лицом к спинке стула, на которую он опирается руками. В случае пневмоторакса больного можно также размещать в положении лежа на здоровом боку, при этом верхнюю руку он отводит за голову;
Область предстоящего прокола обкладывают стерильными пеленками, а кожу обрабатывают при помощи антисептиков;
В ткани вводят раствор анестетика. Доктор надевает на шприц резиновую трубку около 10 см длиной, а не нее специальную иглу, диаметр которой не менее 1 мм. Иглу вводят над верхним краем ребра и медленно продвигают внутрь. По мере введения иголки в ткани вводят обезболивающий препарат;
После того, как игла проваливается в плевральную полость, врач набирает в шприц ее содержимое. При этом первичную диагностику можно сделать уже в момент забора жидкости – по ее цвету и характеру. Жидкость откачивают при помощи шприца либо электроотсоса (если жидкости скопилось много);
Жидкость собирают в специальные стерильные пробирки для последующего ее анализа;
После откачивания жидкости пациенту промывают плевральную полость раствором антисептика и затем вводят антибактериальный препарат;
Иглу извлекают, а место прокола обрабатывают йодсодержащим препаратом и заклеивают пластырем. После этого пациента перевозят в палату, где он должен находиться в положении лежа не менее двух часов.
Чтобы процедура прошла без осложнений, ее должен проводить опытный врач. В Юсуповской больнице практикуют ведущие доктора России. Все медицинские услуги в больнице оказывают на высоком европейском уровне, каждый пациент чувствует индивидуальный и внимательный подход к своей проблеме.
Дренирование плевральной полости
Целью катетеризации плевральной полости является удаление воздуха, крови или другой жидкости, расправление лёгкого и устранение смещения средостения, которое является причиной нарушения кровообращения у онкологического больного. Катетеризацию плевральной полости делают при наличии следующих показаний:
Катетеризацию плевральной полости не выполняют при небольшом скоплении воздуха или жидкости без выраженных гемодинамических нарушений и в случае развития спонтанного пневмоторакса, который при отсутствии патологии лёгких может разрешиться без вмешательства.
Техника катетеризации плевральной полости
Процедуру выполняют после получения согласия пациента, утром, натощак. Накануне дренирования проводят обследование пациента с помощью рентгенографии грудной клетки. В случае сомнения относительно пневмоторакса выполняют компьютерную томографию, при наличии жидкости – ультразвуковое исследование плевральной полости. Делают общий анализ крови с количеством тромбоцитов.
Вводят сосудистый катетер в периферическую вену. Укладывают пациента на «здоровую» сторону с поднятой верхней конечностью на той стороне, где планируется дренирование. Выполняют местное инфильтрационное обезболивание или применяют кратковременную анестезию. Вводят дренаж по верхнему краю ребра:
Подключают дренажную трубку к системе отсоса, оборудованной клапаном. Фиксируют плевральный катетер к стенке грудной клетки. После операции выполняют контрольную рентгенографию органов грудной клетки.
Плевральный катетер удаляют при отсутствии движения воздуха через дренажную трубку, полном расправлении лёгкого, что подтверждается на рентгенографии. После катетеризации плевральной полости могут возникнуть следующие осложнения: подкожная эмфизема, инфицирование плевры, кожи и тканей межреберья, травма лёгкого; повреждение межрёберных нервов и сосудов.
Катетер-троакар
Избежать осложнений при дренировании плевральной полости врачам Юсуповской больницы позволяет использование катетера-троакара. Изделие представляет собой металлический троакар, который установлен внутри полой трубки – торакального катетера. Он может иметь острый или слепой наконечник. В первом случае при дренировании плевру прокалывают трёхгранным наконечником троакара, а во втором – гладкий, закругленный наконечник катетера закрывает троакар. Последний врачи используют при установке катетера через раневой канал в качестве направителя.
Торакальный катетер после установки остаётся в плевральной полости. Он изготовлен из термопластичного материала, который адаптируется к анатомическим особенностям, благодаря чему уменьшается дискомфорт пациента. Определить место расположение катетера позволяет рентгеноконтрастная полоска и чёткая разметка по длине. Торакальный катетер снабжён воронкообразным коннектором для соединения с коннектором удлинительных линий плевральных дренажных систем. Благодаря внутреннему полиуретановому покрытию уменьшается риск образования тромбов и закупорки дренажа.
Катетеризация плевральной полости для химиотерапии
Онкологи Юсуповской больницы при развитии у пациента со злокачественным новообразованием опухолевого плеврита назначают лечение, направленное на осушение плевральной полости с помощью лекарственных препаратов, введенных в плевральную полость, и подавление образования злокачественного плеврального выпота. Второй цели достигают путём введения склерозирующих препаратов, химического или хирургического закрытия плевральной полости.
Через катетер в плевральную полость вводят склерозирующие средства (препараты талька или хлорохина). Они вызывают неинфекционное воспаление листков плевры, что способствует их сращиванию. После этого жидкости негде скапливаться.
В случае неэффективности или нецелесообразности проведения систематической химиотерапии применяют внутриплевральное введение химиотерапевтических препаратов через плевральный катетер. Чаще всего вводят следующие лекарственные средства:
Для повышения эффективности химиотерапии перед процедурой добиваются полного осушения плевральной полости. Применение химиопрепаратов, помимо противоопухолевого эффекта, сопровождается неспецифическим воспалением листков плевры с последующим их склеиванием и предотвращением дальнейшего накопления жидкости. При введении химиопрепаратов через катетер, установленный в плевральной полости, могут появиться симптомы, связанные с их токсичностью (подавление кроветворения, боли).
При внутриплевральной иммунотерапии в плевральную полость вводят интерлейкин-2 и лимфокин-активизированные клетки. Эффект при использовании биотерапии возникает при неэффективности проведенной ранее внутриплевральной химиотерапии и в том случае, когда новообразование адаптировалось к химиотерапевтическим препаратам.
Выпот в плевральной полости у онкологических больных приводит к сдавлению лёгкого и нарушению дыхательной функции. Для улучшения состояния пациентов онкологи Юсуповской больницы выполняют катетеризацию плевральной полости. По плевральному катетеру вводят химиотерапевтические препараты.
Продолжительность жизни
Вопрос о продолжительности жизни актуален для всех онкобольных. Если диагностирован рак плевры, делать операцию необходимо для прекращения распространения опухоли, что позволит увеличить продолжительность жизни.
При раке плевры прогноз крайне неблагоприятен. Однако при эпителиальном раке и отсутствии метастазов продолжительность жизни после химиотерапии достигает 5 лет. При комбинированной терапии положительный исход отмечается врачами-онкологами в 55% случаев.
Специалисты центра онкологии Юсуповской больницы используют новейшие разработки и традиционные методы лечения опухоли для увеличения продолжительности жизни больных. Врачи-онкологи оказывают помощь всем обратившимся вне зависимости от стадии рака. В Юсуповской больнице не отказываются от тяжелобольных пациентов, специалисты оказывают им экстренную помощь.
Для того чтобы пройти комплексное обследование при появлении первых признаков рака плевры записывайтесь на приём к онкологу Юсуповской больницы онлайн или звоните по телефону. Специалисты контакт-центра организуют консультацию ведущего специалиста в области патологии плевры в любое удобное вам время. Ранняя диагностика рака плевры позволяет врачам клиники онкологии провести адекватную терапию, улучшающую качество и увеличивающую продолжительность жизни больного.