Уретроцистоскопия
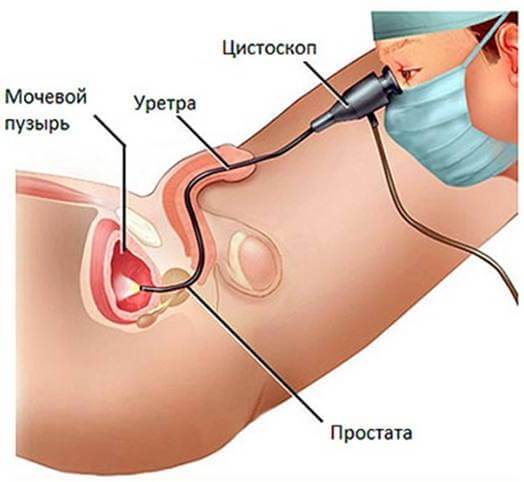
Уретроцистоскопия — это метод эндоскопического исследования стенок мочевого пузыря при помощи оптической системы. Методика позволяет осмотреть мочеиспускательный канал по всей его длине и выявить патологии даже на начальной стадии развития.
Показания и противопоказания
Как правило, уретроцистоскопию назначает врач-уролог при подозрении на серьёзные патологические процессы. Например, диагностика может потребоваться при наличии следующих тревожных симптомов:
Кроме того, процедура может быть назначена в следующих случаях:
Стоит отметить, что процедура может быть назначена не только для диагностики и постановки диагноза. Уретроцистоскопия может быть проведена в том случае, если необходимо взять биологический материал (биопсию) для дальнейшего гистологического исследования. Кроме того, с помощью уретроцистоскопии можно проводить некоторые лечебные манипуляции, например, промывание уретры медикаментозными составами, удаление небольших новообразований и т.д
Уретроцистоскопия не может быть проведена в том случае, если у пациента наблюдается воспалительный процесс в уретре, матке и ее придатках, а также при наличии острой травмы уретры. В обязательном порядке перед проведением процедуры рекомендуется убедиться в отсутствии противопоказаний.
Правила подготовки
В зависимости от целей проведения процедуры может потребоваться различная подготовка. Например, врач может назначить сдачу общего анализа крови и мочи. Эти исследования позволяют выявить острые процессы, при которых цистоскопия противопоказана. Также назначают анализ крови на свертываемость. Дополнительно нужно сдать кровь на сифилис, гепатиты, ВИЧ.
Если в ходе уретроцистоскопии планируется удаление новообразований — в обязательном порядке потребуется пройти ультразвуковое исследование органов малого таза. Это позволит врачу составить план действий во время проведения процедуры (удалить новообразование, исключить наличие злокачественных новообразований, провести биопсию и т.д.). Кроме того, проведение ультразвукового исследования даёт возможность определить количество остаточной мочи после мочеиспускания.
Если вам предстоит прохождение уретроцистоскопии, рекомендуется следовать следующим рекомендациям:
Как проходит процедура
Пациенту необходимо снять всю одежду и надеть одноразовый халат. Затем нужно лечь на специальное (похожее на гинекологическое) кресло или на стол. Чаще всего для проведения процедуры используется местная анестезия, но не исключен вариант общего наркоза. Положение ног во время уретроцистоскопии: раздвинуты, немного согнуты в коленях. Очень важно максимально расслабиться.
Исследование проходит следующим образом:
После процедуры
Как правило, уретроцистоскопия не требует последующего нахождения в стационарных условиях. Это значит, что по окончании процедуры пациент может отправляться домой. Когда действие анестетических препаратов заканчивается, пациент может испытывать дискомфорт в области половых органов, боль и чувство жжения во время мочеиспускания (согласно статистике, у мужского пола болевые ощущения намного «ярче»). Также могут беспокоить слишком частые (ложные) позывы к мочеиспусканию. Не исключается примесь крови во время мочеиспускания, моча может становиться розовой, но уже через сутки-двое это проходит. После проведения вмешательства врачи рекомендуют пить как можно больше жидкости, это позволяет уменьшить боль и ускорить процесс восстановления.
Реабилитационный период
Чтобы избежать осложнений и негативных последствий, рекомендуется досконально соблюдать рекомендации врача:
Настоятельно рекомендуется срочно посетить врача, если после проведения цистоскопии наблюдается обильное кровотечение, высокая температура тела или нестерпимые боли, которые не стихают даже после приема обезболивающих средств.
Узнать более подробную информацию об уретроцистоскопии можно на очном приеме у лечащего врача. Будьте здоровы!
УРОЛОГИЯ В ОМСКЕ
ТЕЛЕФОН «ГОРЯЧЕЙ ЛИНИИ» +79095377482
ОПЕРАТИВНАЯ И КОНСЕРВАТИВНАЯ ПОМОЩЬ НА БЕРЕЗОВОЙ
Эндоскопические инструментальные методы исследования в урологии, цистоскопия, уретроскопия.
К эндоскопическим инструментальным методам исследования в урологии относят:
Эндоскопические методы исследования, позволяющие увидеть и документировать в виде изображения или видео поражения всех отделов мочевых путей, обладают большими диагностическими возможностями в урологии и вместе с тем повышают ответственность медицинских сестер, помогающих врачу выполнять эти исследования.
Для их проведения отводят специальный эндоскопический кабинет.
В оборудование эндоскопического кабинета входят: урологическое кресло, стерильный стол, на котором уложены простерилизованные катетеры, пинцеты, шприцы с иглами, шкафчики со стерильными эндоскопическими инструментами, реостат-трансформатор, необходимые лекарственные препараты, среди которых должны быть средства сердечнососудистой терапии на случай возможных (хотя и редких) осложнений эндоскопии (шок, коллапс). В эндоскопическом кабинете имеются также механические или песочные часы для определения времени выделения индигокармина при хромоцистоскопии.
Более 20 лет наша клиника занимается лечением урологических заболеваний у пациентов от 18 лет. Возможно бесплатное лечение (по ОМС).
Расписание работы Хлебова Андрея Олеговича в медицинском центре на Березовой: с понедельника по пятницу с 8.00 до 18.30, суббота с 11.00 до 14.00. Получите подробное расписание в виде sms-сообщения и запишитесь на прием в удобное для Вас время по тел. +79095377482 (пожалуйста, нажмите для звонка с телефона) или напишите в whatsapp. Задержка с ответом возможна, если доктор занят на операции.
Мы находимся в нескольких метрах от остановки транспорта «Санаторий Омский», здесь же Вы можете оставить свой автомобиль на одной из двух парковок. Лестница оборудована удобным пандусом для людей с ограниченными возможностями. Великолепная диагностическая аппаратура экспертного уровня сочетается с уютным интерьером. Мы можем предложить для гостей и посетителей нашего центра замечательное кафе.
Наш эндоскопический кабинет оборудован современным операционным тонким цистоскопом Karl Storz с возможностью видеодокументирования. Процедура, выполняется специалистом с 18 летним практическим опытом. Позвоните по телефону в Омске +79095377482 и мы поможем Вам.
При урологическом кресле должна быть винтовая табуретка. Кресло следует располагать так, чтобы врач во время исследования находился спиной к свету: это улучшает видимость при эндоскопии. С этой же целью на окнах кабинета должны быть темные шторы, которые на время эндоскопии можно закрывать. Около кресла на штативе устанавливают градуированный резервуар с жидкостью для промывания и наполнения мочевого пузыря (раствор фурацилина 1 : 5000, 0.9% физиологический раствор). Он находится на 1—1,5 м выше кресла, благодаря чему жидкость поступает в мочевой пузырь под действием силы тяжести. От резервуара с жидкостью отходит толстая резиновая трубка, на конце которой имеется металлический двухходовой кран с рычажком.
Под резервуаром с жидкостью сбоку на кресле укрепляют сосуд с дезинфицирующим раствором, куда опускают кран тотчас по извлечении его из цистоскопического инструмента. В выдвижном сливном ящике должна стоять банка для измерения количества остаточной мочи, а также для того, чтобы было удобнее наблюдать за цветом мочи и выпускаемой промывной жидкости.
Эндоскопические исследования выполняют в лежачем положении больного на урологическом кресле (с приподнятыми, раздвинутыми и согнутыми ногами), на ноги его надевают длинные матерчатые чулки белого цвета (бахилы), а лобковую область и промежность укрывают стерильной простыней с вырезом для обнажения наружного отверстия мочеиспускательного канала. Врач надевает стерильные резиновые перчатки.
В зависимости от целей исследования либо преодолевают сопротивление наружного сфинктера мочевого пузыря, либо уретроскоп вводят только до него. Если предстоит осмотр и заднего отдела мочеиспускательного канала, то больного просят предварительно опорожнить мочевой пузырь. После введения инструмента обтуратор извлекают. Врач осматривает слизистую оболочку мочеиспускательного канала на всем его протяжении. С помощью современных моделей цистоуретроскопов возможен одновременный осмотр и мочевого пузыря, и заднего отдела мочеиспускательного канала.
Уретроскопия может быть применена и с лечебной целью: для вливания (инстилляции) лекарственных веществ в определенные участки мочеиспускательного канала, для смазывания или прижигания их. Наиболее часто применяется уретроскопия для визуализации остроконечных кондиллом мочеиспускательного канала.
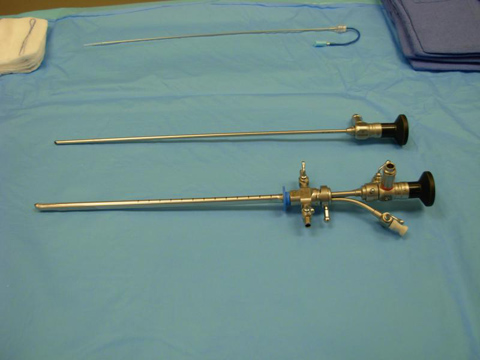
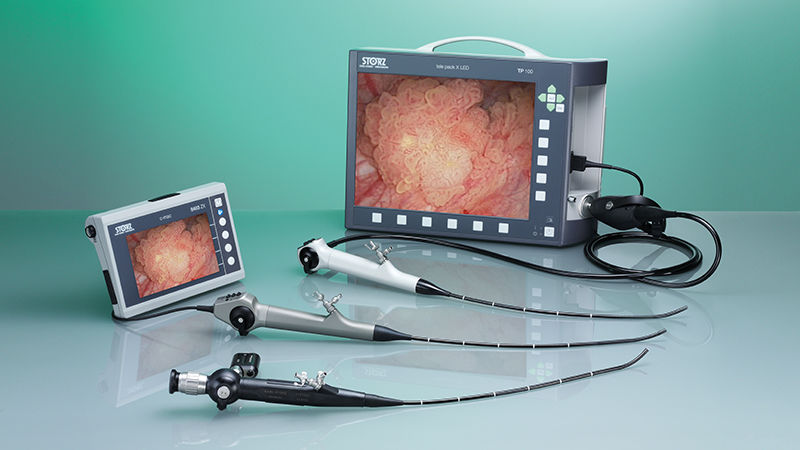
Цистоскопы можно разделить на три группы: смотровые, катетеризационные и операционные. Смотровой цистоскоп состоит из двух частей: корпуса —. полой металлической трубки с небольшим изогнутым клювом, на конце которого имеется маленькая электрическая лампочка, и тонкого цилиндра с оптической системой, которая вставляется в корпус. Во внутреннем конце оптической части имеется объектив, в наружном — окуляр, а между ними — сложная система линз и призм. На краю округлой пластмассовой рамки окуляра имеется пуговка, указывающая при правильно собранном цистоскопе направление его клюва.
К наружному, расширенному концу корпуса (павильону) присоединяется замковая часть.
В современных моделях цистоскопов в наружную часть корпуса вмонтированы два крана: приточный и отточный, позволяющие промывать и наполнять мочевой пузырь во время самой процедуры. Модели цистоскопов, созданные в самые последние годы, построены на принципе волоконной оптики с внешним источником освещения, что позволило значительно увеличить световой поток и уменьшить диаметр инструмента.
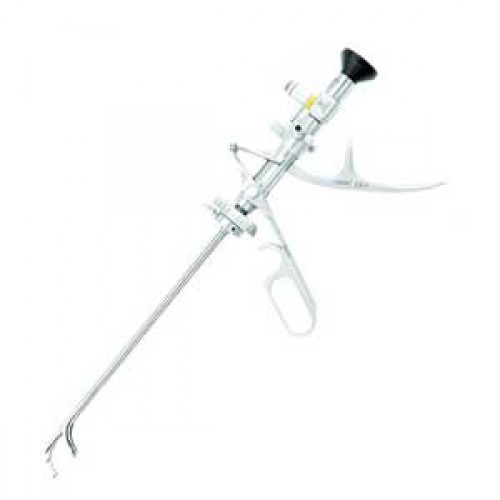
Катетеризационный цистоскоп (одно- или двусторонний) отличается от смотрового наличием в его корпусе одного или двух дополнительных каналов, через которые в мочевой пузырь проводят мочеточниковые катетеры. Дополнительные каналы имеют трубчатые отростки на корпусе цистоскопа, снабженные кранами и закрытые резиновыми колпачками с точечным отверстием в центре для мочеточникового катетера.
Для придания кончику катетера нужного направления около клюва катетеризационного цистоскопа имеется подъемник, управляемый винтом в наружной части корпуса инструмента (подъемник Альбаррана).
Операционный цистоскоп аналогичен одностороннему катетеризационному цистоскопу, с той лишь разницей, что дополнительный канал в его. корпусе большего диаметра и позволяет проводить в мочевой пузырь небольшие инструменты, смонтированные на конце гибкого металлического рукава. Внутри рукава проходит проволочное соединение между инструментом, расположенным на внутреннем его конце (ножницы, щипцы, двойная острая ложечка), и ручками типа ножничных, находящимися на наружном его конце, с помощью которых управляют инструментом.
Что такое электрорезектоскоп?
Электрорезектоскоп — инструмент для трансуретральной резекции (ТУР) при опухолях мочевого пузыря, предстательной железы и некоторых других заболеваниях. Это операционный цистоскоп, снабженный электродом в форме петли, через который пропускают ток и которым под контролем зрения производят электрорезекцию участков ткани внутри мочевого пузыря.
Как цистоскопом можно разрушить конкременты в полости мочевого пузыря?
Цистоскоп-литотриптор (камнедробитель) предназначен для дробления камня внутри мочевого пузыря под контролем глаза. На конце этого инструмента располагаются две зубчатые ветви. В сомкнутом виде его вводят в мочевой пузырь, затем путем вращения винта на наружном конце инструмента ветви его разводят и под контролем глаза захватывают ими камень. Путем вращения винта в обратную сторону ветви сближают, и происходит дробление камня.
В целях соблюдения максимальной асептики следует вначале проводить эндоскопические исследования у лиц с неинфицированной мочой и только после них обследовать больных с мочевой инфекций. Для каждой эндоскопии пользуются еще не употреблявшимся в этот день инструментом.
Перед тем как подать собранный цистоскоп врачу, необходимо еще раз проверить исправность оптической и осветительной систем инструмента.
Перед введением цистоскоп поливают стерильным раствором глицерина для облегчения введения или используют специальный гель-любикант с лидокаином. Глицерин хорошо растворим в воде и поэтому не меняет прозрачности жидкости, которую вводят в пузырь. Наружное отверстие мочеиспускательного канала, как и перед введением других инструментов, обрабатывают ватным шариком, смоченным 0,02% раствором фурацилина или другими антисептиками.
После введения цистоскопа в мочевой пузырь выпускают содержащуюся в нем мочу и начинают промывание пузыря, которое продолжают до тех пор, пока вытекающая жидкость не станет прозрачной; после этого пузырь наполняют до позыва на мочеиспускание (200 300 мл) и приступают к цистоскопии. Длительное промывание требуется при гнойной моче и особенно при гематурии.
По окончании цистоскопии жидкость, наполняющую мочевой пузырь, следует выпустить через цистоскоп в случаях неполного самостоятельного опорожнения мочевого пузыря, В остальных случаях целесообразнее, чтобы больной выделил ее самостоятельно. Дело В том, что при введении любого инструмента по мочеиспускательному каналу в задний его отдел всегда заносится бактериальная флора, подчас патогенная, находящаяся в переднем его отделе.
Самостоятельное выделение антисептической жидкости после цистоскопии способствует вымыванию из мочеиспускательного канала занесенных в него бактерий.
Хромоцистоскопия — одна из самых частых диагностических процедур, которые применялись в 20 веке в урологической практике. Это цистоскопия с введением в организм синей краски — индигокармина, который выводится почками и выделение которого из устьев мочеточников в мочевой пузырь прослеживается через цистоскоп. Вводят в вену 2 мл 0,4% раствора индигокармина, у особо тучных больных — 3 мл.
Время и интенсивность выделения краски являются показателями функции почек и верхних мочевых путей. При нормальной их деятельности индигокармин выделяется из устьев мочеточников в мочевой пузырь через 3—5 мин после внутривенного его введения, причем окрашивает мочу в интенсивно синий цвет.
При затруднительности внутривенного введения или наличии противопоказаний к нему индигокармин может быть введен внутримышечно в количестве 20 мл (в той же концентрации). При таком способе введения выделения краски следует ожидать (при нормальной функции почек и мочеточников) через 10—15 мин.
Катетеризация мочеточников. Эту процедуру чаще всего производят для последующей ретроградной пиелографии, получения мочи для исследования непосредственно из почечной лоханки, а также с лечебными целями (для восстановления оттока мочи при закупорке или сдавлении мочеточника).
Мочеточниковые катетеры стерилизуют в парах формалина, где они хранятся в длинных марлевых чехлах. После введения катетеризационного цистоскопа, промывания и наполнения мочевого пузыря медицинская сестра подает врачу ватный шарик, смоченный спиртом, для обработки резинового колпачка на патрубке катетеризационного канала цистоскопа, а затем— мочеточниковый катетер в марлевом чехле.
Предварительно следует шприцем заполнить катетер стерильной жидкостью, чтобы проверить его проходимость и удалить пузырьки воздуха для лучшего оттока мочи по нему.
Вводя катетер, врач перехватывает его ближе к наружному концу, но касается не самого катетера, а чехла, в котором он находится. Сестра между тем постепенно, в соответствующем темпе, стягивает чехол с катетера.
Если катетеризируют правый мочеточник, сестра должна стоять с катетером слева от врача, так как он катетеризирует правый мочеточник больного левой рукой и наоборот. Перед удалением катетеризационного цистоскопа из мочевого пузыря следует проверить положение подъемника: он должен быть опущен, иначе при извлечении цистоскопа может быть травмирована стенка мочеиспускательного канала.
После катетеризации нередко требуется собрать мочу, выделяющуюся по катетерам из почечной лоханки. Мочеточниковые катетеры опускают в пробирки, которые затем закупоривают ватными пробками; пробки одновременно фиксируют пробирки к катетерам. Если моча по мочеточниковому катетеру не выделяется, то следует промыть катетер небольшим количеством (2—3 мл) изотонического раствора хлорида натрия или новокаина, так как просвет катетера может быть закупорен сгустком крови, гноя, слизи или пузырьком воздуха. Введение большего количества промывной жидкости по катетеру недопустимо, так как это может вызвать перерастяжение лоханки, приступ почечной колики, лоханочно-почечный рефлюкс.
Эндовезикальная биопсия. С помощью операционного цистоскопа под контролем зрения можно получить кусочек ткани мочевого пузыря для микроскопического исследования (биопсия). Для этого в наборе инструментов, проводимых через операционный цистоскоп, существуют специальные щипчики в виде двухлопастной ложечки.
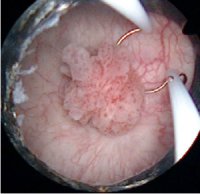
Опухоль мочевого пузыря.
Эндовезикальной биопсии доступны лишь поверхностные слои патологического образования в мочевом пузыре, поэтому с ее помощью нельзя ответить на вопрос о глубине опухолевого роста, т. е. стадии опухоли мочевого пузыря. Однако микроскопическое исследование кусочка ткани, взятого даже с поверхности очага поражения, позволяет решить вопрос о виде патологического процесса. Поэтому эндовезикальная биопсия представляет наибольшую ценность для дифференциального распознавания ряда заболеваний мочевого пузыря, которые при цистоскопий порой имеют весьма сходные проявления.
Как проводится цистоскопия у мужчин
1. Что такое цистоскопия.
2. Виды цистоскопов.
3. Показания и противопоказания к проведению цистоскопии.
4. Подготовка к цистоскопии.
5. Проведение цистоскопии у мужчин.
6. Возможные осложнения после проведения цистоскопии.
7. Хромоцистоскопия.
Применение цистоскопии при лечении болезней мочевыделительной системы.
Если возникают подозрения на заболевания мочевого пузыря, врач назначает проведение цистоскопии. Другие методы исследования не позволяют выявить патологические изменения слизистой (возникновение полипов, язв).
Цистоскопия – специальное инвазивное исследование для диагностики состояния мочевого пузыря. С помощью этой процедуры выявляются источники кровотечения и воспаления органа, обнаруживается туберкулез мочевой системы, аномалии мочевых путей и почек, а также полипы, опухоли, инородные тела и камни в мочевом пузыре.
Проведение цистоскопии имеет не только диагностическую, но и терапевтическую цель. Цистоскоп – аппарат для проведения этой процедуры. Им можно бужировать и рассечь устье мочеточника, дробить и выводить камни, прижечь язвы, удалить наросты и папилломы слизистой, ввести препарат, взять ткани на биопсию.
Виды цистоскопа
Цистоскоп может быть жестким и гибким. Этот длинный и тонкий инструмент полый внутри. На нем имеется оптическая зеркальная система. Она передает изображение на монитор. Также цистоскоп оснащен осветительными лампами, улучшающими видимость.
При необходимости внутреннюю трубку цистоскопа используют для доставки лекарства к слизистой пузыря напрямую, введения в орган физраствора для повышения видимости, удаления лишней мочи. Также с помощью этого устройства и режущей петли можно прижечь опухоли и язвы и взять образцы тканей для анализа.
В зависимости от назначения цистоскопы бывают операционные, катетеризационные, смотровые, универсальные и специальные.
Операционные цистоскопы применяются при проведении лечебных манипуляций в сочетании с полужесткими хирургическими инструментами.
С помощью катетеризационных цистоскопов на мочеточники устанавливаются катетеры.
Для промывания и осмотра мочевого пузыря предназначен смотровой цистоскоп.
К специальным цистоскопам относятся детские цистоскопы, цисторезектоскопы и цистолитотрипторы.
Детский цистоскоп отличаются небольшим диаметром и используются для обследования и лечения детей.
Цисторезектоскопом проводятся следующие лечебные манипуляции: резекция предстательной железы, если она поражена раком или аденомой; резекция опухолей и папиллом мочевого пузыря с помощью высокочастотного тока при зрительном контроле; трансуретральная электрорезекция пораженной склерозом шейки мочевого пузыря.
С помощью цистолитотриптора проводится механическое дробление камней, находящихся в мочевом пузыре.
Показания к проведению цистоскопии
Противопоказания к проведению цистоскопии
Подготовка к проведению цистоскопии
Проведение цистоскопии мочевого пузыря у мужчин
Этапы проведения цистоскопии мочевого пузыря у мужчин:
Врач приподнимает пенис пациента и вводит край цистоскопа в отверстие уретры.
Под собственным весом прибор опускается к сфинктеру мочеиспускательного канала.
Врач опускает пенис вниз, удерживая прибор в наклонном состоянии. Благодаря этому трубка продвигается к задней части уретры.
При наличии аденом врач наклоняет цистоскоп вниз и продвигает его вперед. Запрещается прилагать дополнительные усилия для продвижения прибора по уретре, поскольку это может привести к появлению ложного хода или разрыву уретры. Цистоскоп при исследовании мочевыделительной системы у мужчин проходит длинный путь: обходит простату, продвигается мимо семенного бугорка и шейки пузыря.
Перед цистоскопией мужчина должен пройти определенную подготовку. Это поможет свести к минимуму риск возникновения осложнений.
Провести общий и биохимический анализ мочи. Это даст более полную клиническую картину.
Исследовать свертываемость крови.
Сделать рентгенографию уретры.
Последний прием пищи перед цистоскопией под общим наркозом должен быть за 8 часов до начала обследования. Чтобы предотвратить возможное попадание волосков вместе с цистоскопом в мочеиспускательный канал, мужчине следует сбрить волосы с паховой области и наружных половых органов. Также перед проведением процедуры обязательно проводятся гигиенические процедуры, предупреждающие инфицирование снаружи мочеполовых путей.
Осложнения после проведения цистоскопии
После проведения цистоскопии могут наблюдаться определенные осложнения.
Наличие крови в моче. Обычно они проходят в течение пары дней.
Ощущение болезненности и жжения при мочеиспускании. Они исчезают самостоятельно в течение нескольких дней.
Развитие цистита. К этому приводит занесение инфекции в процессе цистоскопии. Достаточно часто это осложнение возникает из-за недостаточной гигиены наружных половых органов.
Перфорация (прокол) мочевого пузыря. Это происходит у неопытных врачей. Например, доктор собирал гистологический материал слишком длинной иглой. Симптомами этого являются длительные сильные боли, кровь в моче, уменьшение ее количества, озноб, повышенная температура.
Повреждение мочеиспускательного канала. Это осложнение – одно из самых серьезных. Оно приводит к формированию ложного хода. Для лечения прибегают к установке цистостомы. По этой системе моча отводится в специальную прикрепленную емкость. Она удаляется после восстановления нормального процесса мочеиспускания.
Если пациента не тревожат негативные симптомы после процедуры цистоскопии, он может вернуться к обычному ритму жизни в кратчайший срок.
Хромоцистоскопия
Применение цистоскопии при лечении болезней мочевыделительной системы
Цистоскопия позволяет выполнить следующие лечебные процедуры:
Магомедали Алибеков
Официальный сайт уролога
Оказание урологической, онкоурологической,
урогинекологический и других видов помощи.
УРЕТРОСКОПИЯ
ИССЛЕДОВАНИЯ УРЕТРЫ: УРЕТРОСКОПИЯ

Во время осмотра пациента врач уролог заранее определяет размер наружного отверстия уретры, чтобы выбрать подходящий размер тубуса уретроцистоскопа. При очень узком отверстии производят бужирование уретры или прибегают к меатомии. Если мочеполовая система мужчины поражена инфекцией (хроническим простатитом, эпидидимитом, везикулитом, колликулитом), то для предупреждения последующего в результате эндоскопии обострения инфекционного процесса рекомендуют за несколько дней до обследования и в день обследования выполнить терапию с помощью антибиотиков с широким спектром действия (цефалоспоринов, полусинтетических пенициллинов).
Необходимость в исследовании слизистой оболочки уретры на всем ее протяжении часто возникает при различных патологиях мочеиспускательного канала.
Современные эндоскопические приборы (уретроцистоскопы) дают возможность выполнить исследования уретры непосредственно при уретроцистоскопии, в то время, как уретроцистоскоп выходит из мочевого пузыря по мочеиспускательному каналу.
Тем не менее, есть заболевания мочеиспускательного канала, при которых нередко требуется специальное исследование — отдельная уретроскопия, позволяющая рассмотреть состояние слизистой оболочки уретры на всем ее протяжении. Такое исследование производят с помощью медленного извлечения уретроскопа, при этом для ориентации требуется, чтобы уретроскоп показывал «центральную фигуру», то есть, просвет уретры, где происходит радиарное схождение складок слизистой оболочки. Как правило, при таких исследованиях используют «сухие» уретроскопы (без жидкости для растяжения уретры).
Заднюю часть уретры лучше осматривать при помощи ирригационного уретроскопа (с наполнением мочеиспускательного канала жидкостью). Для этого должна использоваться стерильная, изотоничная и апирогенная жидкость.
Как проводится уретроскопия

Если препятствий нет и размер тубуса подобран правильно, то при передней уретроскопии он легко достигает наружного сфинктера, а при задней – достигается проксимальный конец ретроколликулярного отрезка.
Кому показана уретроскопия
Уретроскопию выполняют для диагностики таких заболеваний, как:
А также к ней прибегают для того, чтобы:
Противопоказания и возможные осложнения
При каких заболеваниях уретроскопия противопоказана? Это острые воспалительные заболевания мочеиспускательного канала, простаты, яичек и их придатков, семенных пузырьков, матки и ее придатков у женщин, влагалища, и острая травма уретры.
Возможными осложнениями могут быть травмы слизистой уретры, развитие так называемой «уретральной» лихорадки. Не исключены также острый эпидидимит, простатит, более тяжелым последствием является появление ложного хода как результата насильственного введения эндоскопа.