УЗИ мягких тканей лица, бедра, живота, голени, спины: что показывает, когда назначают?
Ультразвуковое исследование мягких тканей
При подозрении на какой-либо патологический процесс или с целью контроля над динамикой проводимого лечения, хирургического вмешательства лечащий врач может назначить УЗИ мягких тканей.
Что такое УЗИ мягких тканей?
Ультразвуковой метод исследования построен на способности тканей и органов нашего тела, в зависимости от плотности и структуры, по-разному отражать ультразвуковые волны. Благодаря этой способности, на экране УЗ-аппарата отображаются опухоли, новообразования, различные отклонения от нормы. УЗИ мягких тканей – это доступный и эффективный метод исследования патологических процессов, которые в них проходят. Данный метод позволяет обследовать даже беременных и кормящих женщин, так как он абсолютно безопасен. Кроме того, он не имеет противопоказаний, за исключением нарушения целостности кожного покрова в области исследования (раны, ссадины, сыпь). Когда кожа восстановится, можно записываться на процедуру.
Когда назначают УЗИ мягких тканей?
Диагностика обычно назначается до и после хирургического вмешательства с целью контроля динамики проводимого лечения и состояния послеоперационных рубцов, при различных травмах, гематомах, опухолевидных образованиях кожи, кистах, гнойных воспалениях, грыжах, лимфостазе, при патологических процессах соединительной ткани (например, ревматизм). Наиболее распространенными являются: УЗИ мягких тканей лица и шеи, живота и спины, области паха и конечностей.
Как проходит процедура?
Один из многочисленных плюсов УЗИ мягких тканей – отсутствие необходимости в специальной подготовке перед обследованием. Пациент приходит в назначенное время к специалисту, проводящему диагностику, оголяет необходимый для исследования участок тела (например, шея, живот, бедро), ложится или садится на кушетку. Исследуемая область смазывается специальным гелем для улучшения проводимости ультразвука через датчик с последующей визуализацией структуры мягких тканей на экране аппарата. На всю процедуру уходит от 10 до 20 минут. Далее рассмотрим, что показывает УЗИ мягких тканей лица и шеи, бедра, спины, живота и паховой области.
УЗИ мягких тканей лица и шеи
УЗИ мягких тканей лица и шеи проводится в следующих случаях:
УЗИ мягких тканей конечностей
УЗИ мягких тканей голеней, стоп, рук, бедер назначают чаще всего при различного рода травмах (ушибы, переломы и т.п.), прощупываемых уплотнениях, болях без видимой причины. Обследование помогает выявить различные новообразования, воспалительные процессы.
УЗИ мягких тканей живота и спины
Различные травмы, ушибы, опухоли, грыжи могут послужить причиной для прохождения УЗИ мягких тканей живота и спины. На УЗИ будут видны все патологии, вызывающие перечисленные симптомы.
УЗИ мягких тканей паховой области
Подозрение на травмы и злокачественные образования, паховая грыжа, опухоли, кровоизлияния – все это повод для прохождения УЗИ мягких тканей паховой области.
Какие патологии можно обнаружить?
Также с помощью УЗИ можно исследовать содержимое грыжевого мешка.
Расшифровка результатов УЗИ
Больной получает результаты после процедуры. В протоколе УЗИ мягких тканей описывается их структура. При наличии новообразований описывается местоположение, размеры, структура, форма и насколько они уходят вглубь. Исходя из полученных результатов, лечащий врач делает вывод о наличии или отсутствии патологий. В норме на УЗИ не должно быть ничего, кроме самой ткани. Никаких вкраплений, образований, скоплений жидкости и пр.
Если обнаружен очаг воспаления или какое-либо образование, но оно располагается глубоко в мягких тканях или у больного есть избыточный вес, для уточнения диагноза обычно назначается МРТ мягких тканей.
УЗИ мошонки
Здоровье есть само удовольствие или неизбежно порождает удовольствие, как огонь создает теплоту.
Ультрасонография является идеальным неинвазивным методом визуализации для оценки состояния мошонки, определения патологий. Она способна дифференцировать наиболее важные этиологии острой боли в мошонке, а также выявить причину отека, в том числе эпидидимита, перекрута яичка, наличие острой травмы органа. У пациентов с ощутимой аномалией или отеком, УЗИ мошонки с допплерографией может обнаружить, определить местонахождение и охарактеризовать аномалию, чтобы в дальнейшем можно было начать качественное и эффективное лечение.
Высокочастотный линейный матричный преобразователь 12-17 МГц обеспечивает отличную анатомическую детализацию яичек и окружающих их структур. Кроме того, сосудистая перфузия может быть легко оценена с помощью цветного и спектрального доплеровского анализа. В большинстве случаев заболеваний мошонки, сочетания истории болезни, медицинского осмотра и информации, полученной с помощью УЗИ, достаточно для принятия диагностических решений.
Что такое УЗИ органов мошонки
По статистике, каждый третий мужчина в возрасте от 18 до 50 лет, хотя бы раз в жизни испытывал болевые ощущения в области органов мошонки.
Ультрасонография является важным методом визуализации в диагностике патологии яичек и мошонки, так как она демонстрирует тонкие анатомические детали органов и окружающих структур в реальном времени. Клиническое обследование часто дает неспецифические признаки и симптомы, такие как боль, отек или наличие ощутимой массы внутри органа.
Ультрасонография способна идентифицировать и охарактеризовать поражения, и часто способна различить доброкачественные или злокачественные образования, а также определить условия, которые требуют неотложного хирургического вмешательства. К тому же, УЗИ является безопасным, относительно недорогим и легкодоступным методом исследования, который не требует ионизирующего излучения. УЗИ позволяет рассмотреть диагностируемую область, выявить наличие проблемы и принять решение о лечении.
Анатомия органов мошонки
При отсутствии патологий, оба яичка лежат в мошонке, фибромышечном мешке, разделенном на правое и левое полушарие перегородкой по средней линии. В нормальном состоянии орган представляет собой яйцевидную структуру размером примерно 5 × 3 × 2 см (длина × высота × ширина) с однородной, промежуточной эхогенностью. Придаток яичка представляет собой удлиненную структуру, расположенную на задней границе яичка, делимую на голову, хвост и тело. Голова эпидидимуса нависает над верхним полюсом яичка и является изоэхогенным или слегка гиперэхогенным по отношению к соседней ткани. Эпидидимальное тело и хвост расположены позади и вдоль нижнего полюса и обычно являются изоэхогенными. Анатомически они расположены сзади и на нижнем полюсе.
Внутри каждого полушария яичка и его придатка заключены фиброзная капсула и белковая оболочка. На УЗИ капсула видна как тонкая эхогенная полоса, очерчивающая орган. Она расширяется в заднемедиальную зону, чтобы сформировать средостение, которое содержит протоки, нервы и кровеносные сосуды. Средостение обычно рассматривается на УЗИ как тонкая эхогенная полоса. Там есть несколько фиброзных перегородок, простирающихся от яичка средостения, чтобы разделить орган на несколько маленьких долек.
В дополнение к семявыносящим протокам, семенной канатик содержит нервы, лимфатические протоки, артерии и венозное сплетение. На УЗИ семенной канатик выглядит как очень эхогенная полоса внутри пахового канала.
Эпидидимальные придатки представляют собой эмбриологические остатки, которые можно идентифицировать на УЗИ, особенно при присутствии гидроцеле. Аппендикс семенников рассматривается как изоэхогенная овальная структура, расположенная между эпидидимисом и яичком. Придаток является структурой, возникающей из эпидидимальной головки, которая также изоэхогенная по отношению к ткани органа.
Показания и противопоказания для процедуры
Достаточно часто мужчины не обращают внимание на наличие отеков, болей и других изменений в области этих органов. Игнорирование проблемы приводит к образованию осложнений, невозможности эффективного и полного лечения.
К показаниям к процедуре относятся:
УЗИ органов и сосудов мошонки не имеет противопоказаний. Это безопасная процедура, которая проходит без негативных или опасных для жизни последствий.
Подготовка к обследованию и его проведение
Как делается УЗИ мошонки? От пациента не требуется никакой подготовки, кроме как соблюдение личной гигиены интимных органов. Следует за 1-2 часа до процедуры отказаться от курения, ведь присутствующий в составе сигарет никотин сужает сосуды, а это существенно повлияет на результат.
Чтобы во время обследования не было дискомфорта, рекомендуется удалять волосы в зоне паха, так как при диагностике используется гель, который может остаться на поверхности.
Если УЗИ мошонки в Москве необходимо сделать ребенку, родителям нужно морально настроить на процедуру мальчика. У детей из-за страха яички могут втянуться, что затруднит обследование.
Сама процедура проходит за 20 минут. Пациенту, лежащему на кушетке, наносят специальный гель на исследуемую область. Это средство помогает образовать тесный контакт датчика с кожным покровом обследуемого. Полученные данные фиксируются специалистом, после чего направляются к врачу для заключения диагноза.
УЗИ мошонки включает оттенки серого и цветного допплера. Допплеровская оценка проводится для демонстрации осциллограммы в яичечной артерии и вене. Обычно используется высокая частота, а широкая полоса пропускания становит 17-5 МГц или 12-5 МГц.
Многие протоколы сканирования начинаются с изображения большого поля зрения рядом друг с другом, включая оба яичка с использованием оттенков серого и других цветов допплера. Это позволяет определить эхогенность и перфузию. Врач исследует и получает продольные изображения каждого яичка в медиальной, косой и боковых частях, и поперечные изображения для верхнего, среднего и нижнего полюса каждого семенника. Каждое яичко должно быть измерено последовательно в трех параметрах — длина, высота и ширина. Детальный осмотр каждого семенника в сагиттальной и поперечной плоскостях может обеспечить более тщательную диагностику и оценку. Конечный результат включает проверку продольного и поперечного изображения, включая голову, тело и хвост.
Цвет и спектральный допплеровский анализ должны быть оптимизированы в попытках изобразить венозное течение низкой скорости. Специфическая оценка для перекрута яичка решается путем дополнительной цветовой допплерографии нескольких сосудистых плоскостей.
Мошонку следует обследовать на предмет выявления экстрастикулярных заболеваний, таких как гидроцеле или скротолит. Любая экстра- или интрастикулярная патология (диффузная или очаговая) должна характеризоваться серыми цветом. Ультразвук могут использовать для исследования на наличие кистозных, твердых, комплексно-кистозных или кальцифицирующих компонентов.
Полученные изображения должны быть помечены относительно места поражения (верхняя, средняя и нижняя область), ориентацит изображения (продольное и поперечное) и положение пациента (лежа на спине, на боку и стоя).
Что позволяет выявить исследование
УЗИ органов мошонки позволяет выявить целый ряд заболеваний. После проведения исследования необходима повторная консультация специалиста и назначение схемы лечения в случае, если была выявлена патология
Распространенная причина острой мошоночной боли у мальчиков-подростков и у взрослых мужчин – эпидидимит, который обычно является результатом острой бактериальной инфекции. Передача вируса на яичко называется эпидидимо-орхит и встречается примерно от 20% до 40% случаев, как последствие прямого развития патологии.
Результаты острой инфекции придатка яичка включают в себя увеличение и гиперсосудистый эпидидимис с неоднородной эхотекстурой, чаще всего гипоэхогенный по внешнему виду. Ультрасонографическая оценка имеет чувствительность почти 100% при обнаружении острого воспаления и, таким образом, является хорошей методикой визуализации и диагностики эпидидимита. При диагностике можно выявить:
Орхит чаще всего проявляется в виде диффузного поражения яичек. Клинически, он может присутствовать только в легкой форме, но в запущенном случае способен превратиться в серьезную проблему, которая проявляется вместе с лихорадочным состоянием.
В случаях только очагового поражения яичка, последующее УЗИ должно быть выполнено, чтобы документировать или исключить инфаркт, опухоль или метастатическую болезнь.
Еще одной наиболее часто выявляемой проблемой является перекрут яичка, который наблюдается у мальчиков-подростков, хотя это может произойти в любом возрасте. Специфический симптом перекрута, который можно заметить на УЗИ – это так называемый знак водоворота, характеризирующийся спиральным поворотом или вращением семенника. Перекрут приводит к тяжелой ишемии и острой боли, поэтому является неотложной хирургической ситуацией, которая требует незамедлительной диагностики и лечения. Ультрасонографический вид перекрученного яичка варьируется в зависимости от продолжительности и степени кручения.
Травма яичка может проявляться в виде скоплений жидкости (гематоцеле,гидроцеле или гематома), разрыва яичка или сосудов. Ультрасонографическая оценка поврежденного яичка имеет решающее значение в определении условий, которые требуют немедленного хирургического вмешательства.
Посттравматические гематомы могут быть замеченными на УЗИ в яичке или в эпидидимисе, мошоночной стенке или между яичками. Острые гематомы имеют гиперэхогенное появление на УЗИ. Со временем гематома становится все более гипоэхогенной с потенциально сложными и кистозными компонентами.
Эпидидимальные кисты могут возникать в любом месте в пределах эпидидимиса. На УЗИ они хорошо очерченные. Кисты демонстрируют заднее акустическое усиление благодаря их четкому содержанию серозной жидкости. Если нет никаких симптомов помимо наличия этого доброкачественного образования, киста считается физиологической и не требует лечения.
Результаты проведения УЗИ мошонки
Ультрасонография остается первым и главным методом визуализации для оценки острых или хронических заболеваний мошонки. Это безопасный и надежный инструмент для исследования анатомии мошонки и локализации поражений яичек. Ультрасонография способна соответствующим образом обследовать пациента и потенциально предотвратить ненужное хирургическое вмешательство. Сделать УЗИ мошонки можно в Москве.
Преимущества и недостатки процедуры
Как и любая другая процедура, УЗИ мошонки с допплером имеет свои преимущества и недостатки. Все они указаны в сравнительной таблице.
Паховых лимфоузлов
Лимфатические узлы в нашем организме выполняют роль биологических фильтров: они препятствуют попаданию в кровь вирусов, бактерий и чужеродных частиц. Наиболее крупными в теле являются лимфоузлы в паху. Их увеличение или болезненность может свидетельствовать о развитии воспалительного процесса, который требует незамедлительного лечения.
Узи паховых узлов от 1 000 руб.
УЗИ лимфоузлов паховой области – наиболее эффективная и простая методика для диагностики воспалительного процесса в организме. С помощью ультразвуковой диагностики можно выявить опухоли, инфекционные и иммунные заболевания на ранних стадиях.
В нашей Международной клинике Гемостаза процедура выполняется на аппарате VOLUSON E8 (США), отличающемся точностью и безопасностью. Диагностику проводят эксперты в области УЗИ, кандидаты и доктора медицинских наук. Среди них: д.м.н, профессор Воеводин С.М., д.м.н, профессор Балахонова Т.В. и другие.
Показания для диагностики
Поражения лимфатической системы в паховой зоне могут спровоцировать различные причины. Чаще всего – это заболевания, передающиеся половым путем, опухоли доброкачественного или злокачественного характера. Еще одна причина воспаления – иммунные болезни (волчанка, токсоплазмоз и т.д.). У мужчин воспаление паховых узлов нередко свидетельствует о раке яичек.
Основными показаниями для УЗИ является следующее:
УЗИ – максимально безопасная процедура, которая подходит даже для детей, пожилых людей и беременных женщин. Именно поэтому у диагностики нет противопоказаний, она может проводиться неограниченное количество раз.
Подготовка к УЗИ лимфоузлов в паху
Диагностика требует минимальной подготовки. Достаточно за 2-3 дня до мероприятия отказаться от приема продуктов и напитков, которые вызывают повышенное газообразование. Более подробную информацию вы сможете получить на консультации у врача.
Проведение процедуры
В области паха наносится специальный проводящий гель. Он улучшает соприкосновение и скольжение аппарата по коже, тем самым обеспечивая максимальную точность получаемого изображения. Пациент во время диагностики лежит на спине на кушетке.
Во время процедуры врач внимательно обследует состояние паховых лимфоузлов и подвздошной артерии. Дополнительно могут исследоваться узлы на шее и в подмышечных впадинах. Учитываются следующие параметры:
Общее время диагностики обычно не превышает 20-30 минут. По итогам обследования специалист составляет заключение, в котором указывает выявленные отклонения. При необходимости пациенту может назначаться консультация терапевта, уролога, онколога или гинеколога для проведения дополнительных диагностических процедур и назначения терапии.
Что удается выявить
Обследование является незаменимым при диагностике следующих заболеваний:
При ранее выявленных онкозаболеваниях УЗИ паха помогает контролировать процесс лечения и обнаруживать метастазы.
Расшифровка и нормы показателей
В норме паховые лимфоузлы имеют овальную форму. Их размер в длину не должен превышать 1,5 см. Соотношение длины и толщины составляет не менее 2.
Лимфатические узлы располагаются группами по нескольку штук, при этом количество этих узлов может значительно различаться у разных людей.
Запись в наш медцентр
В Международной клинике Гемостаза вы можете пройти УЗИ паховых лимфоузлов по цене от 1000 руб. Записывайтесь на прием при помощи онлайн-формы или по телефону: +7 (495) 106-91-83.
Будем ждать вас по адресу: Москва, м. Кропоткинская / Арбатская, Б. Афанасьевский пер., дом 22!
УЗИ паховой грыжи у мужчин и женщин: как делают и что показывает обследование?
УЗИ паховой грыжи, особенности процедуры
Причины возникновения паховой грыжи
Причинами возникновения подобной аномалии у мужчин, женщин и детей могут быть самые разные факторы как внешнего, так и наследственного характера. Напомним, что паховая грыжа – это выпячивание части кишечника или брюшины в полость пахового канала вследствие внутреннего давления. Какие же причины повышения абдоминального давления?
Паховые грыжи у мужчин и женщин бывают врожденными и приобретенными, а также вправляемыми или подлежащими оперативному вмешательству. Однако опасность такой патологии, как паховая грыжа, не стоит недооценивать, ведь в случае защемления грыжевого выпячивания возможен даже летальный исход, и только диагностика на раннем этапе заболевания может избавить от возможных необратимых последствий.
Когда необходимо УЗИ?
В первую очередь УЗИ назначается врачом-хирургом или урологом при необходимости подтвердить или уточнить диагноз, что на начальном этапе развития заболевания имеет особую важность. Тревожными признаками, при которых необходима диагностика УЗИ паховой области, могут быть: отеки мошонки (у младенцев), проблемы с мочеиспусканием, дискомфорт и болевые ощущения в области паха. Несмотря на схожесть симптомов, патогенез паховой грыжи протекает по-разному и во многом зависит не только от возраста, но и от пола пациента, хотя, согласно медицинской статистике, на 5 пациентов, обращающихся за помощью, приходится лишь 1 женщина. Следует помнить, что правильно и своевременно сделанная диагностика и назначенное по ее результатом лечение могут полностью избивать пациента от дискомфорта и рецидивов, а также исключить риск защемления и некроза, чреватого оперативным вмешательством и длительным лечением.
Как проходит процедура?
Врач проводит пальпацию брюшной полости на предмет наличия паховой грыжи, для определения ее размеров, наличия уплотнений и потенциальной опасности. В случае необходимости подтвердить диагноз назначается УЗИ паховой грыжи, признаки которой есть по результатам предварительной диагностики, и по его результатам принимается решение о лечении. При обнаружении паховой грыжи обычно назначается трансабдоминальный способ УЗИ.
Обследование проходит в обычном порядке с использованием геля и сканирующего датчика, которым специалист в режиме реального времени обследует нужную область. Обследование совершенно безболезненно и гарантирует высокую точность диагноза и может назначаться неоднократно без вреда для пациента, в т. ч. для беременных женщин на поздних сроках.
УЗИ паховой грыжи у мужчин

УЗИ паховой грыжи у женщин
У женщин проявляется заметно реже и этому во многом способствует лишний вес, беременность или хронические запоры. У девочек зачастую связана с патологией развития матки, но проявляется довольно редко. УЗ-диагностика в состоянии быстро выявить проблему.
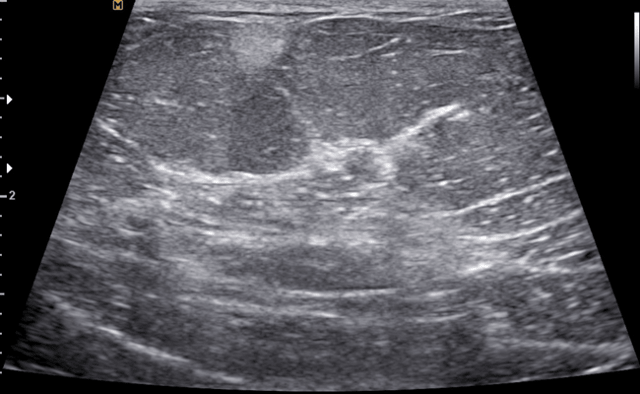
Паховая грыжа на УЗИ
Паховая грыжа бывает разных видов – косая, прямая, спигелевая, бедренная, и точность определения того или иного вида грыжи зависит во многом от опыта врача-хирурга и точности оборудования. Поэтому большинство врачей отдает предпочтение УЗИ как наиболее эффективному методу диагностики.
Косая паховая грыжа на УЗИ
Косая паховая грыжа характерна для мужчин и представляет собой выпячивание через паховый канал вместе с семенным канатиком. Является самым распространённым видом паховой грыжи.
Прямая паховая грыжа
Прямая паховая грыжа также преобладает среди мужчин и проявляется выпячиванием в паховом канале вне семенного канатика. Относится к наиболее распространенным видам грыж.
Спигелиевая грыжа на УЗИ
Спигелевая грыжа, или грыжа полулунной лини живота, представляет собой выпячивание внутренних органов через пространство брюшной полости по линии, проходящей от пупка в направлении передней верхней подвздошной кости. Встречается довольно редко и характерна как для мужчин, так и для женщин.
Бедренная грыжа
Бедренная грыжа диагностируется при выпячивании части кишечника в бедренный канал. Бедренная грыжа у женщин развивается в несколько раз чаще, чем у мужчин.








