Что такое синдром Жильбера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, врача общей практики со стажем в 14 лет.
Определение болезни. Причины заболевания
Краткое содержание статьи — в видео:
Синонимы названия болезни: простая семейная холемия, конституциональная или идиопатическая неконъюгированная гипербилирубинемия, негемолитическая семейная желтуха.
По распространённости данное заболевание встречается не менее, чем у 5 % населения, в соотношении мужчин и женщин — 4:1. Впервые заболевание описал французский терапевт Августин Жильбер в 1901 году.
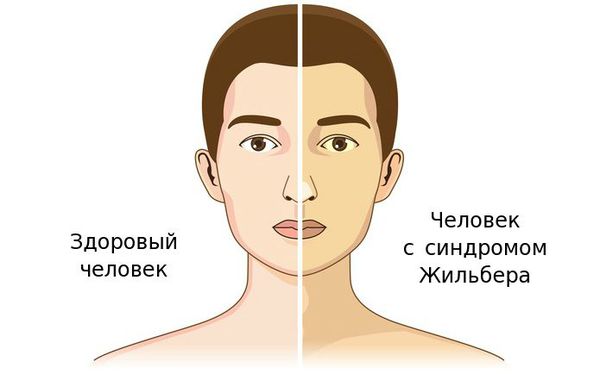
Чаще синдром Жильбера проявляется в период полового созревания и характеризуется доброкачественным течением. Основным проявлением этого синдрома является желтуха.
К провоцирующим факторам проявления синдрома можно отнести:
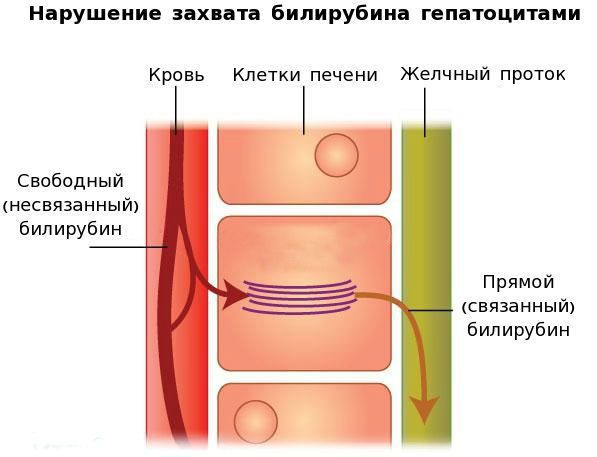
Причина заболевания — генетический дефект фермента УДФГТ1*1, который возникает в результате его мутации. В связи с этим дефектом функциональная активность данного фермента снижается, а внутриклеточный транспорт билирубина в клетках печени к месту соединения свободного (несвязанного) билирубина с глюкуроновой кислотой нарушается. Это и приводит к увеличению свободного билирубина.
Симптомы синдрома Жильбера
Некоторые специалисты трактуют синдром Жильбера не как болезнь, а как физиологическую особенность организма.
До периода полового созревания данный синдром может протекать бессимптомно. Позже (после 11 лет) возникает характерная триада признаков:
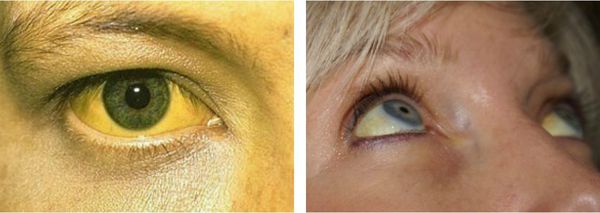
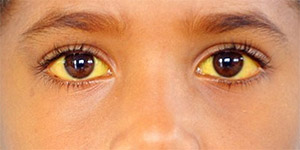
Желтуха чаще всего проявляется иктеричностью (желтушностью) склер, матовой желтушностью кожных покровов (особенно лица), иногда частичным поражением стоп, ладоней, подмышечных впадин и носогубного треугольника.
Заболевание нередко сочетается с генерализованной дисплазией (неправильным развитием) соединительной ткани.
Усиление желтухи может наблюдаться после перенесения инфекций, эмоциональной и физической нагрузки, приёма ряда лекарственных препаратов (в частности, антибиотиков), голодания и рвоты.
Клиническими проявлениями заболевания общего характера могут быть:
В отношении ЖКТ синдром Жильбера проявляется снижением аппетита, изменением привкуса во рту (горечь, металлический привкус), реже возникает отрыжка, тяжесть в области правого подреберья, иногда наблюдается боль ноющего характера и плохая переносимость лекарственных препаратов.
При ухудшении течения синдрома Жильбера и существенном повышении токсичной (свободной) фракции билирубина может появляться скрытый гемолиз, усиливая при этом гипербилирубинемию и добавляя в клиническую картину системный зуд.
Патогенез синдрома Жильбера
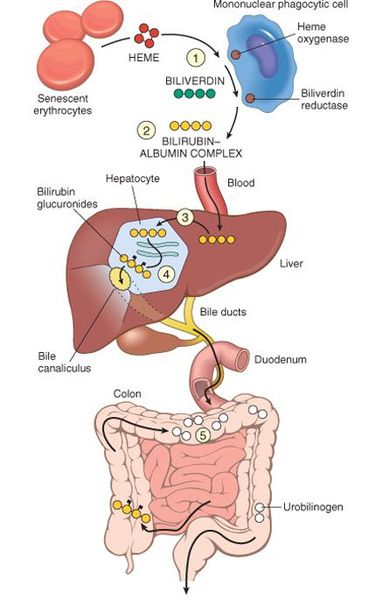
В норме свободный билирубин появляется в крови преимущественно (в 80-85 % случаев) при разрушении эритроцитов, в частности комплекса ГЕМ, входящего в структуру гемоглобина. Это происходит в клетках макрофагической системы, особенно активно в селезёнке и купферовских клетках печени. Остальная часть билирубина образуется из разрушения других гемсодержащих белков (к примеру, цитохрома P-450).
У взрослого человека в сутки образуется приблизительно от 200 мг до 350 мг свободного билирубина. Такой билирубин слаборастворим в воде, но при этом хорошо растворяется в жирах, поэтому он может взаимодействовать с фосфолипидами («жирами») клеточных мембран, особенно головного мозга, чем можно объяснить его высокую токсичность, в частности токсичное влияние на нервную систему.
Первично после разрушения комплекса ГЕМ в плазме билирубин появляется в неконъюгированной (свободной или несвязанной) форме и транспортируется с кровью при помощи белков альбуминов. Свободный билирубин не может проникнуть через почечный барьер за счёт сцепления с белком альбумином, поэтому сохраняется в крови.
В печени несвязанный билирубин переходит на поверхность гепатоцитов. С целью снижения токсичности и выведения в клетках печени свободного билирубина при помощи фермента УДФГТ1*1 он связывается с глюкуроновой кислотой и превращается в конъюгированный (прямой или связанный) билирубин. Конъюгированный билирубин хорошо растворим в воде, он является менее токсичным для организма и в дальнейшем легко выводится через кишечник с желчью.
При синдроме Жильбера связывание свободного билирубина с глюкуроновой кислотой снижается до 30% от нормы, тогда как концентрация прямого билирубина в желчи увеличивается.
В основе синдрома Жильбера лежит генетический дефект — наличие на промонторном участке A(TA)6TAA гена, кодирующего фермент УДФГТ1*1, дополнительного динуклеотида ТА. Это становится причиной образования дефектного участка А(ТА)7ТАА. Удлинение промонторной последовательности нарушает связывание фактора транскрипции IID, в связи с чем уменьшается количество и качество синтезируемого фермента УДФГТ1, который участвует в процессе связывания свободного билирубина с глюкуроновой кислотой, преобразуя токсичный свободный билирубин в нетоксичный связанный.
Вторым механизмом развития синдрома Жильбера является нарушение захвата билирубина микросомами сосудистого полюса клетки печени и его транспорта глутатион-S-трансферазой, которая доставляет свободный билирубин к микросомам клеток печени.
Классификация и стадии развития синдрома Жильбера
Общепринятой классификации синдрома Жильбера не существует, однако условно можно разделить генотипы синдрома по полиморфизму.
Синдром Жубер
Синдром Жубер – редкое генетически гетерогенное наследственное заболевание, характеризующееся нарушением формирования мозжечка и структур мозгового ствола с развитием соответствующей неврологической симптоматики. Симптомы данной патологии проявляют значительную вариабельность по своей выраженности, наиболее часто наблюдаются расстройства дыхания, глазодвигательные нарушения и мышечная слабость, возможны нарушения слуха и отставание в интеллектуальном развитии. Диагностика синдрома Жубер производится на основании неврологического осмотра больного, магнитно-резонансной томографии головного мозга, молекулярно-генетических исследований. Специфического лечения на сегодняшний момент не существует, применяют поддерживающие и симптоматические мероприятия.
Общие сведения
Синдром Жубер (Жуберт) – достаточно редкая генетическая патология, которая характеризуется нарушением эмбрионального развития важных структур головного мозга, что приводит к различным неврологическим проблемам. Впервые данное заболевание было описано канадским педиатром Мари Жуберт в 1969 году. Она выявила у четырех детей, чьи родители состояли между собой в кровном родстве, нарушения дыхания, слуха, мышечную слабость и признаки умственной отсталости. С 1977 года подобные нарушения выделили в отдельную нозологическую единицу под названием «синдром Жубер». В дальнейшем врачи-генетики смогли определить значительную генетическую гетерогенность заболевания – на сегодняшний момент известно не менее 20 генов, мутации которых смогли связать с этой патологией. При этом почти в половине случаев синдрома Жубер его молекулярно-генетические механизмы остаются неизвестными. По последним данным, встречаемость этого заболевания составляет примерно 1 случай на 1 млн. новорожденных, механизм передачи аутосомно-рецессивный, мальчики и девочки поражаются с одинаковой частотой. Каких-либо национальных, расовых или региональных особенностей в распределении синдрома Жубер не выявлено.
Причины и классификация синдрома Жубер
По мере изучения синдрома Жубер обнаруживается все больше генов, мутации которых способны приводить к развитию этого заболевания. На сегодняшний день таких генов выявлено почти два десятка, при этом примерно в половине клинических случаев синдрома Жубер определить генетические нарушения не удается, что говорит о роли других, еще не изученных дефектов. Мутации генов, приводящие к этому заболеванию, возникают на различных хромосомах, но всегда наследуются по аутосомно-рецессивному механизму. Также все эти гены объединяет участие в эмбриональном развитии структур головного мозга, именно это обстоятельство служит причиной появления характерной симптоматики синдрома Жубер.
Установлено, что мутации одних генов приводят к развитию заболевания несколько чаще, чем другие. Одним из них является ген AHI1, который располагается на 6-й хромосоме. Согласно данным медицинской статистики, дефекты этого гена становятся причиной 10-12% всех случаев синдрома Жубер. Ген AHI1 кодирует специфический белок, принимающий активное участие в формировании некоторых элементов ствола мозга и сетчатки глаза. Другой распространенной причиной синдрома Жубер считается дефект гена CEP290, локализованного на 12-й хромосоме. Он кодирует последовательность белка, принимающего участие в формировании клеточных центросом и ресничек в различных органах организма (головной мозг, сетчатка глаза, сердце, легкие, почки). Мутации гена CEP290 выявляются примерно у 10% больных синдромом Жубер.
Примерно с такой же частотой (9-10% от всех случаев заболевания) у больных обнаруживаются мутации гена CC2D2A, расположенного на 4-й хромосоме. Помимо синдрома Жубер дефекты данного гена могут приводить к синдрому Меккеля. Кодируемый CC2D2A белок принимает участие в развитии ресничек и элементов цитоскелета клеток, кроме того, он обладает способностью присоединять ионы кальция. Еще одной распространенной формой генетических нарушений при синдроме Жубер являются дефекты гена TMEM67, локализованного на 8-й хромосоме. Как и вышеперечисленные гены, TMEM67 экспрессирует белок, регулирующий формирование центросом и ресничек во многих клетках организма человека.
Кроме того, к синдрому Жубер могут приводить мутации таких генов, как TCTN1 и TCTN2 (12-я хромосома), TMEM138 и TMEM216 (11-я хромосома), TMEM237, TTC21B и NPHP1 (2-я хромосома), ARL13B (5-я хромосома) и целый ряд других. Они встречаются с частотой в несколько процентов от всех случаев заболевания, для многих относительная распространенность неизвестна. Те гены, функции которых удалось установить, также контролируют развитие ресничек, центриолей или цитоскелета, что позволяет считать синдром Жубер проявлением нарушений формирования именно этих структур. Мутации всех вышеперечисленных генов наследуются по аутосомно-рецессивному механизму, однако в последние годы появились указания на возможность сцепленной с полом передачи. Предполагают, что такая форма синдрома Жубер обусловлена мутацией гена OFD1, локализованного на Х-хромосоме.
Симптомы синдрома Жубер
Фенотипические проявления синдрома Жубер в целом сходны при различных генетических разновидностях заболевания. Вместе с тем, имеются незначительные различия. Выраженность симптоматики может значительно различаться даже в пределах одной семьи. В настоящее время достоверно неизвестны причины того, почему тяжесть течения синдрома Жубер отличается у разных больных. В подавляющем большинстве случаев заподозрить наличие заболевания можно в первые дни жизни ребенка – выявляется мышечная гипотония, аномальные движения глаз, часто определяется колобома (дефект оболочек глаза). Характерным признаком синдрома Жубер являются нарушения дыхания – нестабильность ритма (тахипноэ, брадипноэ), возможна остановка дыхания во время сна (ночное апноэ).
По мере роста ребенка отмечается незначительное прогрессирование заболевания – мышечная гипотония перетекает в мозжечковую атаксию, наблюдается отставание в моторном и интеллектуальном развитии. При этом спектр нарушений интеллекта при синдроме Жубер колеблется в очень широких пределах – от нормы до глубокой умственной отсталости. Возможны нарушения слуха (вплоть до нейросенсорной глухоты) и зрения (обусловленные как глазодвигательными аномалиями, так и дистрофией сетчатки). Примерно у половины больных синдромом Жубер развиваются различные аномалии внутренних органов – фиброз печени, поликистоз почек, врожденные пороки сердца. Реже возникает энцефалоцеле (через большое затылочное отверстие или дефекты свода черепа), гидроцефалия, гамартомы полости рта.
Диагностика и лечение синдрома Жубер
Для определения синдрома Жубер применяют следующие диагностические методики: неврологический осмотр больных, магнитно-резонансную томографию головного мозга, дополнительные исследования глаз, слуха и работы внутренних органов. Молекулярно-генетическая диагностика в большинстве современных лабораторий возможна в отношении четырех наиболее распространенных типов заболевания – обусловленных мутациями генов AHI1, CEP290, CC2D2A и TMEM67. При осмотре больных синдромом Жубер определяется мышечная слабость, признаки мозжечковой атаксии и нарушений координации, основные сухожильные рефлексы резко снижены. Практически всегда обнаруживается отставание в моторном развитии, в ряде случаев – различная степень умственной отсталости.
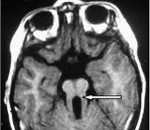
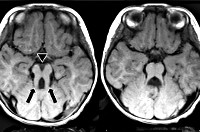
Самым типичным диагностическим признаком синдрома Жубер является наличие так называемого «симптома молярного зуба» – характерные изменения на МРТ головного мозга, внешне похожие на разрез зуба. Это проявление говорит о наличии нарушений формирования стволовых элементов мозга. Также на магнитно-резонансной томографии часто определяется недоразвитие червя мозжечка, гипоплазия мозолистого тела, гидроцефалия, расширение желудочков, энцефалоцеле и другие аномалии развития головного мозга. У взрослых больных синдромом Жубер нередко выявляются признаки поражения внутренних органов – поликистоз почек, фиброз печени, нарушения сердечного ритма. При осмотре у офтальмолога часто обнаруживаются непроизвольные аномальные движения глаз (нистагм), колобома, дистрофия и дегенерация сетчатки.
При помощи методов современной генетики возможна молекулярно-генетическая диагностика синдрома Жубер, который вызывается мутациями генов AHI1, CEP290, CC2D2A и TMEM67. В общей сложности дефекты этих генов обуславливают порядка 40% всех случаев заболевания. По этой причине отрицательный результат генетических анализов не является поводом для гарантированного исключения синдрома Жубер. Вспомогательную роль в определении патологии играет изучение наследственного анамнеза больного с целью подтверждения аутосомно-рецессивной передачи. При помощи прямого автоматического секвенирования можно выявлять носительство патологической формы гена у родственников больного или при отягощенной по этому состоянию наследственности.
Специфического лечения синдрома Жубер не существует, медицинская помощь при этом заболевании сводится к паллиативным и симптоматическим мероприятиям. Для ослабления неврологических симптомов применяют ноотропные средства – их регулярный прием, начатый с раннего возраста, может значительно улучшить прогноз в отношении интеллектуального развития больного. Также при синдроме Жубер используют различные методы физиотерапии, специальные упражнения для улучшения координации движений и уменьшения проявлений атаксии. В раннем возрасте часто необходим контроль дыхания больного во избежание потенциально опасного апноэ.
Прогноз и профилактика синдрома Жубер
Прогноз синдрома Жубер часто неопределенный, поскольку находится в зависимости от выраженности симптомов и тяжести клинического течения заболевания. В самых тяжелых случаях возможен летальный исход еще в раннем детстве из-за нарушений дыхания и неврологических патологий. В большинстве случаев больные доживают до взрослого и даже пожилого возраста, хотя совокупность атаксии, патологий внутренних органов, нарушений зрения и слуха часто приводит к глубокой инвалидизации. Умственное развитие может быть сохранено, но встречаются и различные степени умственной отсталости. Профилактика синдрома Жубер возможна только в качестве пренатальной диагностики заболевания и определения носительства патологической формы гена у лиц с отягощенной наследственностью.
Синдром Жильбера: причины, симптомы, диагностика, лечение
Синдром Жильбера – самая распространенная форма наследственного пигментного гепатоза, характеризующаяся нарушением обмена билирубина вследствие генетического дефекта микросомальных ферментов печени. Часто заболевание протекает бессимптомно многие годы, но под действием провоцирующих факторов могут возникать интермиттирующая желтуха, диспепсические и астеновегетативные расстройства.
Диагностика требует сбора семейного анамнеза, проведения лабораторных и инструментальных исследований. В лечении синдрома Жильбера применяются медикаментозные препараты разных групп.
Синдрому Жильбера по МКБ соответствует код E80.4. Мужчины страдают данным заболеванием в четыре раза чаще женщин. В целом же распространенность патологии в европейских и азиатских странах не превышает 5%.
Причины появления
В норме у человека при распаде эритроцитов образуется токсичное для организма вещество – непрямой билирубин. Он нейтрализуется клетками печени, которые обеспечивают его связывание с глюкуроновой кислотой и превращение в водорастворимый прямой билирубин. В дальнейшем происходит выведение данного соединения через органы билиарной системы с калом и мочой.
Причина возникновения врожденного синдрома Жильбера – генетическая мутация микросомального фермента УДФ-глюкуронилтрансферазы, ответственного за связывание глюкуроновой кислоты с непрямым билирубином. Вторым механизмом развития болезни считается нарушение захвата билирубина микросомами сосудистого полюса клетки печени и его транспорта глутатион-S-трансферазой. Таким образом, концентрация токсичных продуктов метаболизма в сыворотке крови растет. В результате неконъюгированный билирубин накапливается в тканях, окрашивая их в желтый цвет. Наследование патологии происходит по аутосомно-доминантному типу.
Симптомы синдрома Жильбера
Первые проявления синдрома Жильбера у детей начинаются в подростковом возрасте, после 11-12 лет, что связано с угнетающим влиянием половых гормонов на утилизацию билирубина. Однако дебют заболевания может случиться и намного позже, в срок до 30 лет.
Осложнения
Диагностика синдрома Жильбера
Постановка диагноза включает анализ имеющихся жалоб и клинических проявлений заболевания, уточнение наличия эпизодов желтухи и патологии гепато-билиарной системы у близких родственников, применение лабораторных и инструментальных методов исследования.
Дифференциальная диагностика синдрома Жильбера проводится с вирусным и хроническим гепатитом, механической и гемолитической желтухой, синдромом Криглера – Найяра, синдромом Дабина – Джонсона и синдромом Ротора, первичной шунтовой гипербилирубинемией, врожденными циррозами печени, атрезией желчных ходов. Главная отличительная особенность данного нарушения – повышение фракции неконъюгированного билирубина в сыворотке крови, не связанное с гемолизом эритроцитов, и наследственная отягощенность.
Из инструментальных методов наиболее часто выполняется ультразвуковое исследование органов брюшной полости для исключения других патологий печени и желчнокаменной болезни. У детей можно пользоваться способом определения печеночно-селезеночного индекса по данным УЗИ.
Дополнительно возможно проведение дуоденального зондирования, тонкослойной хроматографии. Чрезкожная пункция печени с последующей морфологической оценкой полученного биоматериала выполняется при подозрении у пациента хронического гепатита или цирроза печени.
Лечение синдрома Жильбера
Само по себе наличие у детей и взрослых синдрома Жильбера еще не является показанием к медикаментозному лечению. Для предупреждения обострения заболевания и развития осложнений важны общие мероприятия: ограничение занятий тяжелыми видами спорта, продолжительного пребывания на солнце, употребления алкогольных напитков и гепатотоксических препаратов. Таким пациентам необходимо правильно питаться, избегать длительного голодания, а также продуктов, содержащих трудноусвояемые жиры – жирных сортов мяса, жареных и острых блюд, консервированной пищи.
Прогноз и профилактика
Прогноз заболевания в любом возрасте благоприятный. Гипербилирубинемия при синдроме Жильбера сохраняется пожизненно, но носит доброкачественный характер, не сопровождается прогрессирующими изменениями в печени и не оказывает влияние на продолжительность жизни.
Синдром Жильбера
Общие сведения
Существует много заболеваний, которые проявляются повышением уровня билирубина — это желчный пигмент (компонент жёлчи), который образуется при распаде гемоглобина и миоглобина (белки, содержащие гем). Среди таких заболеваний можно назвать синдром Жильбера (код по МКБ-10 E80.4).
В течение суток в организме образуется 200-450 мг билирубина, который в крови присутствует в двух видах — непрямой (образуется в количестве 250 мг при ежедневном распаде эритроцитов) и прямой (образуется в печени путем связывания и выводится с желчью). Непрямой билирубин, поступив в клетки печени, связывается с глюкуроновой кислотой под влиянием фермента. Соединение его с глюкуроновой кислотой становится растворимым в воде, поэтому легко переходит в желчь и выделяется с калом, некоторая часть с мочой. Непрямой билирубин токсичен, прямой — менее токсичен, поскольку связывается в печени с глюкуроновой кислотой (его называют еще связанным). Ключевым в процессе связывания билирубина является фермент печени глюкуронилтрансфераза, при недостатке которого непрямой билирубин не связывается в печени и повышается его уровень в крови (билирубинемия).
Синдром Жильбера, что это такое простыми словами? Это наследственное нарушение обмена билирубина, которое связано с дефицитом или снижением активности глюкуронилтрансферазы. Заболевание относится к классу ферментопатий. Мутация в определенном гене А(ТА) 7ТАА является причиной недостаточности фермента и нарушения захвата билирубина, в результате чего нарушается конъюгация непрямого билирубина и повышается его уровень в крови — доброкачественная билирубинемия за счет несвязанного билирубина. Увеличение его уровня в крови способствует накоплению в тканях и этим объясняется желтушность. Если сказать совсем простыми словами, синдром Жильбера — это периодически возникающее умеренное желтушное окрашивание кожи, склер глаз и слизистой полости рта.
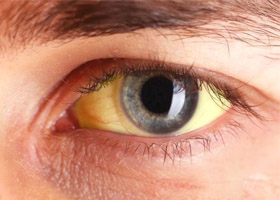
Фото, демонстрирующее пожелтение склер
Доброкачественные (функциональные) гипербилирубинемии, к которым относится синдром Жильбера, Криглера-Найяра, Ротора, Мейленграхта — это врожденные энзимопатии без выраженного изменения структуры печени, без признаков гемолиза и холестаза.
Синдром Жильбера характеризуется высокой распространенностью — им страдает каждый десятый житель Земного шара. Соотношение мужчин и женщин 3:1. Заболевание относится к скрытым дефектам обмена, которые проявляются от 3 до 13 лет, но преимущественно в подростковом возрасте. Латентная форма не проявляет себя никакими симптомами и выявляется случайно при обследовании. Различают «врожденный» вариант синдрома (проявления развиваются в 12-30 лет) и синдром Жильбера, при котором клинические проявления манифестируют после острого вирусного гепатита.
Манифестация врожденного варианта заболевания возникает после физического напряжения, погрешностей в диете, заболеваний, протекающих с температурой (ОРВИ, грипп), а также после психических стрессов и голодания. Интенсивность желтухи при любом варианте заболевания в период обострения невысокая. В данной статье мы подробно рассмотрим болезнь Жильбера: что это такое, как лечить, какие опасности могут быть с ней связаны и как предупредить обострения.
Патогенез
Процесс связывания билирубина в печеночной клетке сложный и нарушения на любом этапе оказывают влияние на развитие заболевания. Роль печени в обмене билирубина заключается прежде всего в захвате его печеночными клетками из крови и доставке внутрь гепатоцита при помощи транспортных белков и фермента билитранслоказы. Недостаточность этого фермента, который контролирует захват и транспортировку билирубина в печеночную клетку, приводит к нарушению захвата билирубина гепатоцитами и важное значение в патогенезе заболевания. Внутри гепатицита билирубин должен перенестись к микросомам, внутри которых он связывается с глюкуроновой кислотой. За этот перенос отвечает еще один фермент — глутатион-S-трансфераза, при дефиците которого будет нарушаться доставка в микросомы.
И, наконец, фермент глюкуронилтрансфераза обеспечивает перенос глюкуроновой кислоты к билирубину для его связывания внутри микросом. Недостаток этого основного фермента связан с мутациями гена UGT1A1 — у пациентов в гене имеется один лишний повтор ТА. В результате такой мутации, активность фермента снижается на 10-30%. Нарушение связывания непрямого билирубина в печении приводит к тому, что повышается его уровень в крови — развивается гипербилирубинемия, визуальным проявлением которой является желтуха.
Классификация
По вариантам течения выделяют:
При диспептическом варианте на первый план выступают: тошнота, возможна рвота, изжога, боль в правом подреберье. Астеновегетативный вариант протекает с выраженной слабостью, утомляемостью, головными болями, бессонницей, потливостью, тревожностью, дискомфортом в области сердца. При желтушном варианте появляется желтушное окрашивание кожи лица, ладоней, стоп и склер, при этом цвет мочи и кала не изменен. У лиц с гетерозиготным статусом отмечается латентная форма заболевания, которая проявляется только при проведении нагрузочных проб (проба с голоданием, приемом фенобарбитала, введением никотиновой кислоты).
У 30% лиц с гомозиготным типом носительства гена отмечается высокий уровень билирубина и тяжелые клинические проявления с желтухой разной степени выраженности. Первый эпизод желтухи появляется после переутомления или чрезмерной физической нагрузки чаще всего в пубертатном возрасте, что связано с повышением уровня половых гормонов. Для заболевания характерна определенная сезонность — с февраля по июль. Всплеск обострений в феврале связан с острыми респираторными заболеваниями, а вначале лета — с повышенной инсоляцией, которая вызывает повышенное пигментообразование. Для больных характерно снижение детоксикационной функции печени.
Чем опасен синдром Жильбера? В целом заболевание имеет благоприятное течение и не осложняется циррозом печени. Синдром Жильбера опасен относительно, поскольку может усугубляться дисфункция желчевыделительной системы, развиваться хронический холецистит, дуоденит и гастроэзофагеальная рефлюксная болезнь. Опасен также этот синдром тем, что возможно развитие ЖКБ. Синдром Жильбера часто сочетается с прочими наследственными заболеваниями (синдром Элерса-Данло и Марфана). Данные больные имеют повышенный риск развития побочных реакций при приеме некоторых медикаментов.
В соответствии с расписанием болезней, которое содержит требования к здоровью призывников, армия для юношей с синдромом Жильбера не противопоказана, отсрочка им не предоставляется, и они не комиссуются. Однако военнослужащему необходимо организовать подобающие условия: хорошее питание и отсутствие чрезмерных физических нагрузок. Но в воинской части выполнить эти требования сложно. Эти медицинские предписания выполнимы при службе солдата в штабе. Но лицам с данным заболеванием отказывают в учебе в военных ВУЗах.
Наследуемое нарушение пигментного обмена отмечается также при синдроме Криглера-Найяра, который встречается в двух вариантах. Синдром Криглера-Найяра I типа связан с отсутствием глюкуронилтрансферазы в клетках печени. Для него характерна интенсивная желтуха, которая возникает у ребенка с первых дней жизни. Уровень непрямого билирубина выше нормы в 15-50 раз и отсутствует прямая фракция билирубина. Назначение фенобарбитала при этом типе неэффективно. Заболевание протекает с повреждением билирубином ядер мозга и может быть летальный исход. Трансплантация печени — единственный способ лечения.
Синдром Криглера-Найяра II типа связан с уменьшением активности фермента, поэтому интенсивность желтухи меньше, чем в предыдущем случае и, соответственно, непрямой билирубин повышен не более, чем в 20 раз и определяется прямая его фракция. Важной особенностью является хороший ответ на лечение фенобарбиталом. Развитие билирубиновой энцефалопатии встречается очень редко. В прогностическом плане II тип заболевания более благоприятный.
Причины
Причиной является генетическая поломка, а к провоцирующим факторам относятся:
Симптомы синдрома Жильбера
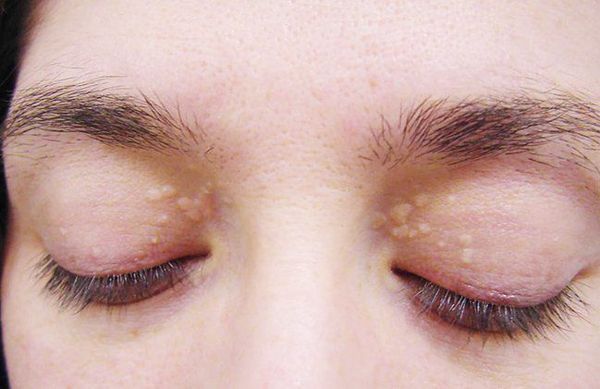
Как мы выяснили, основной симптом синдрома Жильбера — желтушность кожи. Триада симптомов, которая была описана автором первоначально: «печеночная маска» (желтуха), ксантелазма век, периодичность появления отличает болезнь Жильбера. Симптомы и лечение зависят от уровня билирубина.
Что касается желтушности кожи, то она умеренная, имеет лимонный оттенок, отмечается легкая желтушность слизистой рта, неба и более выраженная желтушность склер. Особое внимание обращают на окрашивание лица, ушных раковин, стоп, ладоней, подмышечных впадин и носогубного треугольника. Желтуха может быть постоянной или периодической, что встречается чаще и появляется, когда билирубин повышается 50 мкмоль/л.
Другие симптомы включают общую слабость, утомляемость, потливость, раздражительность, эмоциональная лабильность, нарушение сна. Реже встречаются отрыжка, горечь во рту, вздутие, изжога, тошнота, снижение аппетита. Больные становятся чувствительными к холоду и часто возникает «гусиная кожа». При исследовании больного иногда выявляется умеренное увеличение печени и селезенки. Латентная форма длительное время не проявляется и выявить ее можно, проведя провокационные пробы.
Эти эпизоды сопровождаются слабостью, повышенной утомляемостью, эмоциональной лабильностью, диспепсией (дискомфорт и невыраженные боли в области правого подреберья, подложечной области). Возможно также отсутствие вообще каких-либо жалоб и/или визуальных проявлений болезни. Наличие желчных кислот в крови может не сопровождаться желтухой.
Анализы и диагностика синдрома Жильбера
Как диагностируется синдром Жильбера? При подозрении на это заболевание существует определенный алгоритм:
Сдать анализ на синдром Жильбера можно во многих медицинских лабораториях: Гемотест, Инвитро, Оптимум, ДНКом, Ситилаб, сроки выполнения 10 дней. Цена анализа на синдром Жильбера различна в разных лабораториях и колеблется в пределах от 3300-4610 руб. Можно следить за акционными предложениями, когда цена уменьшается вдвое.
Генетический анализ важен для того, чтобы знать возможности передачи синдрома Жильбера потомству. В случае, когда оба родителя страдают этим заболеванием, все их дети тоже будут больны. Если один родитель является носителем, а другой — здоров, то половина детей будут здоровыми, а половина больными. Если один родитель носитель гена, а другой болен, то у ребенка вероятность болезни равна 50%.
Лечение синдрома Жильбера
В чем заключается и как лечить данный синдром? Целью лечения является достижение компенсации (нормализация показателей крови) и недопущение различных осложнений.
Прежде всего, больной должен изменить образ жизни, что послужит профилактикой обострений и осложнений. Эти мероприятия включают:
Желтуха представляет собой косметическую проблему, обычно разрешается самостоятельно и не требует применения серьезных лекарственных препаратов. В редких случаях для выведения билирубина из кишечника применяют сорбенты (Активированный уголь, Белый уголь, Полисорб, Энтеродез).
Применение фототерапии разрушает непрямой билирубин в тканях уже в течение одних суток. При этом высвобождаются рецепторы, которые связывают новые порции билирубина, и он не проникает через гематоэнцефалический барьер. Данный метод лечения большей частью применим для новорожденных.
Лечение болезни Жильбера проводят при повышении билирубина выше 50 мкмоль/л и плохом самочувствии больного. Основными препаратами являются:
В комплексном лечении в зависимости от жалоб больного, его состояния и сопутствующих заболеваний ЖКТ могут дополнительно применяться:
Доктора
Копытина Ольга Александровна
Астапова Юлия Борисовна
Кузьмина Татьяна Михайловна
Лекарства
Процедуры и операции
На область печени противопоказаны тепловые физиопроцедуры. Из физиотерапевтических методов воздействия применяется фототерапия, которая применяется преимущественно у новорожденных.
При патологических желтухах это наиболее эффективный метод снижения уровня билирубина. Своевременно предпринятая, она снижает необходимость в заменном переливании крови новорожденным.
Если желтуха появляется в первые сутки после рождения, начинают проведение фототерапии. К ней также прибегают при невысоких показателях билирубина, но, если ухудшается общее состояние ребенка или имеются факторы риска. Процедуру проводят в инкубаторе или в теплой кроватке и в теплой комнате. Глаза ребенка защищают светонепроницаемой повязкой. Постоянно контролируют температуру воздуха под лампой, а ребенка переворачивают каждые 3 часа. Определяют уровень общего билирубина каждые 12 часов. Обычно за 24-36 часов терапии показатели приходят в норму.
В ходе фототерапии кал ребенка светлеет до желтого цвета, а моча становится более темной.
Гипербилирубинемия у новорожденных
Под термином гипербилирубинемия понимают любое увеличение уровня билирубина в крови выше нормы. С учетом отличия показателей у новорожденных, которые родились в разные сроки, гипербилирубинемия у новорожденных доношенных считается при уровне ОБ более 256 мкмоль/л, а у недоношенных — более 171 мкмоль/л. У новорожденных может повышаться прямой и непрямой билирубин, в связи с этим различают два вида гипербилирубинемии: свободная (или неконъюгированная) и связанная (синоним конъюгированная).
У новорожденных встречаются различные виды желтухи, которые вызываются физиологическими патологическими причинами.
Физиологическая гипербилирубинемия — это умеренное транзиторное (преходящее) повышение несвязанного билирубина, которое наблюдается в неонатальном периоде. Гипербилирубинемия может быть у каждого новорождённого, но 50-70% проявляется желтухой (чаще бывает у недоношенных и незрелых новорожденных).
Для физиологической желтухи характерно:
Физиологическая желтуха не лечится, но дети должны получать исключительно грудное вскармливание, которое помогает быстрее преодолеть желтуху. Ребенок должен сосать часто и долго, как ему хочется, в любое время суток и не менее 8-12 раз. В подавляющем большинстве случаев желтуха новорожденных является физиологической, в то же время нужно не пропустить патологическую.
Патологическая желтуха имеет следующие особенности:
Патологическая гипербилирубинемия может быть обусловлена различными состояниями и заболеваниями, среди которых выделяют:
Среди врожденных функциональных билирубинемий на первом месте стоит синдром Жильбера. У новорожденных это заболевание сходно с транзиторной желтухой. У ребенка длительно сохраняется гипербилирубинемия, но других патологических изменений нет, случаев ядерной желтухи не бывает.
Диагноз ставится на основании семейного анамнеза. Назначение фенобарбитала дает хороший результат. Прогноз благоприятный. У внешне здоровых родителей, у которых синдром протекает латентно, может родиться ребенок с этим синдромом. В связи с этим, если в роду были случаи заболевания, родителям нужно пройти генетическое обследование.
По времени манифестации и тяжести первое место занимает синдром Криглера-Найяра тип I. Это врожденная семейная негемолитическая желтуха, связанная с полным отсутствием фермента глюкоронилтрансферазы, необходимого для конъюгации билирубина. При этом синдроме функция печени нормальная, отсутствует гемолиз и резус-конфликт. Этот синдром проявляется в первые дни жизни значительным повышением неконъюгированного билирубина (до 400-450 мг/л) и тяжелой ядерной желтухой: мышечный гипертонус, нистагм, угнетение/отсутствие сосательного рефлекса, гипотония, судороги, летаргия.
Клинически отмечается желтуха. Неконъюгированный билирубин может достигать концентрации Фекальный уробилиноген не более 100 мг/л. Применение фенобарбитала не дает эффекта. Прогноз очень плохой, дети редко доживают до 1,5 лет.
Синдроме Криглера-Найяра типа II протекает благоприятно, поскольку активность фермента глюкоронилтрансфераза только снижена, а функция печени не нарушена. Уровень неконъюгированного билирубина колеблется от 60-250 мг/л, особенно высокие показатели в первые месяцы жизни и может наблюдаться билирубиновая энцефалопатия. Отмечается положительный ответ на лечение фенобарбиталом.
Гемолитическая болезнь новорожденных развивается при несовместимости крови матери и ребенка по резус-фактору или группам крови. Заболевание может протекать в желтушной, отечной и анемической форме. Отечная — наиболее тяжелая и часто дети нежизнеспособны. Желтушная форма более благоприятна, но тоже может угрожать здоровью новорожденного. При легком течении (уровень непрямого билирубина менее 60 мкмоль/л) проводится консервативное лечение. При гемолитической болезни средней тяжести и тяжелой может потребоваться заменное переливание крови, а до процедуры применяют фото- и инфузионную терапию.
Желтуха при гемолитической болезни или врожденная, или появляется в первые сутки жизни. Она имеет бледно-желтый оттенок, постоянно прогрессирует и появляется симптоматика билирубиновой интоксикации (поражение ЦНС). Увеличены печень и селезенка, цвет кала и мочи не изменяется. Поражение ЦНС развивается при уровне непрямого билирубина более 342 мкмоль/л, для недоношенных и глубоконедоношенных этот показатель почти в 2 раза ниже. Глубина поражения ЦНС зависит и от времени воздействия билирубина на ткани головного мозга.
Для предупреждения гемолитической болезни новорожденных женщины с резус-отрицательной кровью и с 0(I) группой тщательно наблюдаются, у них определяют уровень резус-антител, а при необходимости их досрочно родоразрешают. Всем женщинам с резус-отрицательной кровью сразу после родов вводят анти-D-глобулин. В случаях механической желтухи новорожденным различные выполняются хирургические операции по устранению препятствий на пути оттока желчи.
Синдром Жильбера и беременность
Беременные с этим заболеванием должны наблюдаться акушерами-гинекологами, гастроэнтерологами, а также пройти консультацию у медицинского генетика. Женщинам, страдающим этим заболеванием, проводится молекулярно-диагностический тест, который дифференцирует гетерозиготную форму носительства гена и гомозиготные формы гена. Риск наследования заболевания ребенком будет повышен только при носительстве данного гена у мужа, поэтому до планирования беременности нужно обследовать обеих родителей.
При беременности заболевание выявляется на основании клинических симптомов. В большинстве случаев оно протекает доброкачественно и при беременности наблюдается снижение билирубинемии, что объяснятся индукцией фермента глюкоронилгрансферазы эстрогенами. Болезнь Жильбера не является противопоказанием к беременности, не оказывает отрицательного влияния на плод и беременность.
Женщина успешно вынашивает ребенка и рожает. При соблюдении диетического режима обострения наблюдаются крайне редко и не ярко выражены. У некоторых женщин данный синдром выявляется только при второй или третьей беременности, а при предыдущих беременностях не отмечалось повышения билирубина. И лишь у некоторых появляется кожный зуд, пожелтение склер, крапивница или атопический дерматит.
Специфическое лечение во время беременности не проводится (или проводится в исключительных случаях при значительном повышении билирубина — сорбенты, препараты урсодезоксихолевой кислоты), однако общие рекомендации женщина должна соблюдать:
Диета
Диета 5-й стол
Выше уже было сказано, что питание больных должно быть регулярным (запрещаются длительные перерывы между приемом пищи и голодание), умеренным (не переедать) и диетическим. Больным показана Диета № 5, исключающая жирную и острую пищу, жареные блюда, кулинарные жиры, консервы, копчености, изделия с кремом, кофе, какао, шоколад.
Профилактика
Родители у которых родился ребенок с таким заболеванием перед планированием следующей беременности должны обязательно проконсультироваться и обследоваться у генетика. Это касается и семейных пар, планирующих рождение детей, если у их родственников диагностирован этот синдром.
Для предупреждения обострений больному важно:
Последствия и осложнения
Прогноз
Течение заболевания доброкачественное, продолжительность жизни больных не отличается от продолжительности жизни здоровых и прогноз благоприятный. Гипербилирубинемия сохраняется пожизненно, но не сопровождается изменениями в печени, которые приводили бы к смерти.
Список источников
Образование: Окончил Свердловское медицинское училище (1968 ‑ 1971 гг.) по специальности «Фельдшер». Окончил Донецкий медицинский институт (1975 ‑ 1981 гг.) по специальности «Врач эпидемиолог, гигиенист». Проходил аспирантуру в Центральном НИИ эпидемиологии г. Москва (1986 ‑ 1989 гг.). Ученая степень ‑ кандидат медицинских наук (степень присуждена в 1989 году, защита ‑ Центральный НИИ эпидемиологии г. Москва). Пройдены многочисленные курсы повышения квалификации по эпидемиологии и инфекционным заболеваниям.
Опыт работы: Работа заведующим отделением дезинфекции и стерилизации 1981 ‑ 1992 гг. Работа заведующим отделением особо опасных инфекций 1992 ‑ 2010 гг. Преподавательская деятельность в Мединституте 2010 ‑ 2013 гг.