Что такое липемия, и как она влияет на результаты лабораторных анализов?
В современных лабораториях можно провести десятки разных анализов, которые помогают оценить многие процессы в организме и играют огромную роль в диагностике большинства заболеваний. По статистике, 70% решений, которые принимают врачи, опираются на данные лабораторных тестов.
За последние десятилетия лабораторная диагностика стала очень точной, но, к сожалению, иногда результаты анализов бывают ошибочными. И это не всегда вина лаборатории. Огромную роль играет преаналитический этап, правильная подготовка пациента. Именно здесь происходит примерно половина ошибок. В итоге – искаженные результаты, неверные выводы, неправильное лечение и ненужные дополнительные методы диагностики.
Одна из возможных причин ошибок в лабораторной диагностике – липемия, состояние, при котором в крови высокий уровень липидов. Оно встречается в 1–5 образцах из 200, поступающих в лабораторию, у амбулаторных пациентов намного чаще, чем в стационаре. Главная причина в том, что пациенты не выдерживают нужный интервал между последним приемом пищи и сдачей крови. К сожалению, далеко не все знают, как правильно сдавать анализы натощак, а врачи не всегда хорошо объясняют и не могут проконтролировать ситуацию.
Краткий экскурс в биохимию: что такое липиды крови?
Жиры и жироподобные вещества (холестерин, триглицериды, фосфолипиды) объединяют под термином «липиды». Сами по себе они не могут растворяться в воде, поэтому в плазме крови находятся в виде комплексов с белками – липопротеинов. Выделяют несколько разновидностей липопротеидов, они различаются по составу, размерам и функциям:
Липемией называют помутнение образца крови из-за высокого содержания липопротеинов.
Почему возникает липемия?
Самая распространенная причина – неправильная подготовка пациента. После приема пищи, особенно жирной, в течение нескольких часов в крови повышается содержание хиломикронов. Зачастую врачи просто говорят, что на анализы нужно явиться с утра натощак. Каждый может понять это по-своему. Например, человек может очень поздно поужинать, потом немного поспать и с утра прийти в клинику, не завтракая, но нужный интервал при этом выдержан не будет. При неотложных состояниях, когда анализ нужно провести немедленно, зачастую нет времени выяснять, когда больной в последний раз принимал пищу.
Именно поэтому врачи Центра Иммунологии и Репродукции так подробно рассказывают пациентам, как правильно готовиться к анализам. Важно четко следовать этим рекомендациям.
Другие возможные причины липемии:
Как липемия мешает проведению анализов?
Липемия может помешать проведению анализов крови несколькими путями:
Как в лабораториях обнаруживают липемию?
Липемию можно увидеть невооруженным глазом. Кровь таких пациентов выглядит мутной. Этот метод ненадежен. Липемию можно заметить, только если концентрация триглицеридов очень высокая: в надосадочной жидкости – более 3,4 ммоль/л, в цельной крови – более 11,3 ммоль/л. Это очень субъективно, не каждый лаборант может рассмотреть изменения, которые регистрируют с помощью специальных анализов.
Многие лаборатории проводят анализ на концентрацию триглицеридов. Этот метод позволяет косвенно судить о наличии липемии и, в сочетании с определением L-индекса (о нем ниже), судить о ее причине. Но у этого исследования есть два недостатка:
В настоящее время чаще всего используется автоматическое определение L-индекса. Суть метода в том, что образец крови разводят в физрастворе или специальном буферном растворе и измеряют спектр поглощения света определенной длины волны (300–700 нм). Чем больше липидов в образце, тем сильнее он поглощает свет.
Автоматическое определение L-индекса – быстрый, недорогой и довольно точный метод выявления липемии. Но и у него есть некоторые недостатки. Можно получить ложноположительный результат, когда плазма крови мутная из-за содержания других веществ, например, парапротеина («неправильного» белка-иммуноглобулина, который появляется в крови при некоторых заболеваниях), контрастных красителей, которые используются во время некоторых медицинских процедур.
Тест-системы для автоматического определения L-индекса выпускают разные производители, нет единого стандарта, и это затрудняет интерпретацию результатов анализа. Таким образом, при использовании этого метода также возможны ошибки, хотя и редко.
Чтобы липемия не привела к ошибкам…
Как мы уже отметили, самая частая причина липемии и, как следствие, ошибочных результатов анализов крови – нарушение подготовки к забору материала. И это можно предотвратить – если врач всё подробно объяснит пациенту, а тот будет добросовестно выполнять рекомендации.
Для того чтобы липемия не повлияла на результат, запрещается есть за 12 часов до сдачи крови. Не все люди могут сделать такой большой перерыв. Например, это будет очень проблематично для больного сахарным диабетом. Нужную паузу невозможно выдержать, когда провести диагностику и лечение нужно экстренно. В таких случаях время голодания можно сократить. Минимум – 4 часа, но до этого пациент не должен есть жирную пищу. Этот момент нужно отдельно обсуждать с доктором.
Липемия возникает уже через 1–2 часа после приема жирной пищи. Через 4–6 часов она достигает пикового уровня. И через 9–10 часов уровень триглицеридов в крови все еще может оставаться повышенным. Показатели возвращаются к норме через 12 часов, это оптимальное время, чтобы сдавать кровь натощак и избежать влияние липемии на результаты.
Специалисты в Центре Иммунологии и Репродукции всегда подробно рассказывают, как правильно готовиться к анализам. Это важно – ведь от этого зависит результат, схема дальнейшего обследования, правильность и эффективность лечения.
Где и когда можно сдать
Как сдать анализы в Лабораториях ЦИР?
Для экономии времени оформите заказ на анализ в Интернет-магазине! Оплачивая заказ онлайн, Вы получаете скидку 10% на весь оформленный заказ!
У Вас есть вопросы? Напишите нам или позвоните +7 (495) 514-00-11. По анализам Вы можете задать вопрос на нашем форуме и обратиться на консультацию к специалисту.
Жирная кровь что это значит у женщин после 50
Когда человеку делают анализ крови, там среди показателей часто присутствует значение уровня холестерина. В молодом возрасте люди в основном не обращают на него внимания, но постепенно приходят к осознанию того, что знать уровень своего холестерина важно, поскольку его повышение может быть опасно для здоровья.
Как выглядит холестерин?
Многие представляют себе холестерин как жир и считают, что чем жирнее пища, тем больше в ней холестерина. Такая точка зрения оправдана лишь отчасти. Холестерин содержится в крови и выглядит как вязкая субстанция. Считать холестерин исключительно вредным нельзя, потому что он расходуется организмом в процессе выработки гормонов и образования клеточных мембран. В разной степени холестерин участвует в работе иммунной, нервной и пищеварительной систем, поэтому определённый объём холестерина должен содержаться в организме постоянно. Другое дело, что удерживать его в пределах допустимой нормы не всегда легко.
Избыток холестерина имеет свойство откладываться на внутренних стенках артерий. Поначалу это незаметный процесс, но постепенно из-за холестеринового слоя диаметр артерии сужается, а кровь начинает хуже через неё проходить. В местах сужения сосуда из холестеринового слоя формируется плотное образование, которое принято называть “холестериновой бляшкой”. Холестериновые бляшки не только практически полностью перекрывают ток крови по сосуду, но и снижают его эластичность. Процесс образования холестериновых называется “атеросклерозом”.
Сами по себе единичные холестериновые бляшки не представляют серьёзной опасности для здоровья, однако если не принимать меры, то со временем их станет слишком много. Кроме того, холестериновая бляшка — это начальная стадия развития тромба. Нередко тромбы образуются там, где находились атеросклеротические бляшки. Опасность тромба в том, что он полностью запечатывают сосуды и могут перекрыть ток крови к жизненно важным органам. Если тромб возникает в сосуде, питающем сердце, у человека может случиться инфаркт миокарда, а если ток крови останавливается в сосуде, питающем головной мозг, то человек может перенести инсульт.
Приводит ли высокий холестерин к смерти?
Сам по себе холестерин не считается смертельно опасным. К смерти могут привести осложнения, вызванные высоким уровнем холестерина. Некоторые из них мы уже назвали. Атеросклероз может спровоцировать развитие ишемической болезни сердца, а одним из осложнений может стать инфаркт миокарда, инсульт, острый тромбоз и другие заболевания. Перечень может быть большим и определяется тем, какие артерии были поражены.
Весь ли холестерин одинаковый?
Холестерин содержится в крови, но не растворяется в ней. По организму холестерин разносится липопротеинами. Молекулы липопротеинов высокой плотности (ЛПВП) перемещают холестерин из артерий в печень. Позже этот холестерин выводится из организма и не откладывается на стенках сосудов. Такой холестерин считают “хорошим”, поскольку он не только не повышает, а снижает риск развития сердечно-сосудистых заболеваний.
Другой тип холестерина, переносится молекулами липопротеинов низкой плотности (ЛПНП) из печени по всему телу. В периферических тканях холестерин постепенно оседает на стенках сосудов, в результате чего образуются атеросклеротические бляшки. Человеку важно следить и не допускать повышения уровня именно липопротеинов низкой плотности, или “плохого” холестерина.
Ещё одна форма липидов, которые обеспечивают организм энергией, но в большом количестве могут быть вредны, — триглицериды. Они синтезируются печенью или попадают в организм вместе с пищей, а затем переходят в кровь. Большое содержание триглицеридов в крови также нежелательно, поскольку может нарушить работу органов кровообращения.
Что повышает холестерин?
Повышение уровня холестерина может быть связано с различными факторами. Первое, на что стоит обратить внимание, — рацион. Если у человека наблюдается небольшое повышение уровня холестерина врачи обычно рекомендуют ему употреблять меньше пищи с высоким содержанием насыщенных жиров, однако способствовать повышению уровня холестерина могут и некоторые нарушения в работе организма. Например, хроническая почечная недостаточность или снижение функции щитовидной железы. У некоторых людей уровень холестерина может быть повышенным “от природы” и передаваться по наследству. Такая генетическая аномалия называется “семейной гиперхолестеринемией”.
Формируя свой рацион, нужно помнить, что холестерин содержится только в продуктах животного происхождения. Этот аргумент часто приводят в пользу растительного типа питания вегетарианцы. Однако это не означает, что если исключить животную пищу, то остальное питание может быть бесконтрольным. Жаренная на растительном масле пища и продукты с содержанием пальмового масла тоже способны оказать негативное влияние на липидный обмен.
Нужно ли следить за холестерином здоровым людям?
Часто люди начинают следить за теми или иными показателями, когда появляются проблемы и ухудшается самочувствие, но профилактика всегда лучше лечения. Понятие “здоровый человек” слишком общее. Возможно, сейчас у вас нет проблем с печенью с обменом веществ, но это не значит, что их не будет в будущем. Люди с выявленными нарушениями липидного обмена должны регулярно сдавать анализы на холестерин, но и остальным не стоит проверять прочность своего организма.
Если в вашем рационе часто присутствуют жирные блюда, калорийная пища, да и вообще вы любите налегать на сладкое, то это рано или поздно повысит ваш холестерин. Своё влияние могут оказать и другие факторы сердечно-сосудистого риска. На выходе вы рискуете получить атеросклероз со всеми сопутствующими последствиями.
Норма холестерина
Если по результатам анализов ваш холестерин в норме, значит, серьёзных причин для беспокойства нет. При условии соблюдения правил здорового питания и здорового образа жизни следующее обследование можно проходить через несколько лет.
Если же уровень холестерина повышен (от 5 до 6,4 ммоль/л и больше), то стоит контролировать его каждый полгода, чтобы наблюдать динамику. В это же время нужно пересмотреть свой рацион, убрать оттуда продукты, повышающие холестерин, а также отказаться от вредных привычек: курения и употребления алкоголя. О дополнительных рисках, связанных с наличием сопутствующих заболеваний, вас должен предупредить лечащий врач.
Уровнем повышенного риска считается уровень холестерина свыше 6,4 ммоль/л. Такой показатель говорит о необходимости специализированного лечения, поскольку велика вероятность развития ишемической болезни сердца и других сердечно-сосудистых осложнений. Программу лечения должен составить врач на основе проведённых анализов, в том числе на выявление уровня ЛПНП, ЛПВП и триглицеридов.
Группа риска по атеросклерозу
Атеросклероз — коварное заболевание, которое развивается постепенно. Уровень холестерина — это косвенный показатель риска развития атеросклероза, но некоторой категории людей нужно с определённой периодичностью сдавать анализы на холестерин. Такие рекомендации даются:
Важно понимать, что на первой стадии развития атеросклероз не имеет видимых специфических проявлений. Человек может даже не подозревать о развивающемся заболевания и о проблеме с холестерином. Поэтому врачи рекомендуют регулярно сдавать кровь для проведения биохимического анализа.
Когда начинать следить за холестерином?
Для профилактики не бывает слишком рано. Лучше привыкать следить за своим здоровьем с молодого возраста, тогда оно преподнесёт вам меньше неприятных сюрпризов. Особенно важно уделять внимание своему здоровью после 40 лет, это актуально как для мужчин, так и для женщин. У мужчин ишемическая болезнь сердца может начать развиваться раньше, чем у женщин. Это объясняется гормональным фоном. У женщин детородного возраста в организме больше “хорошего” холестерина, в то время как у мужчин перевес может склоняться в сторону “плохого”. После наступления менопаузы уровень “плохого” холестерина у женщин также может начать расти вместе с уровнем триглицеридов.
Если раньше считалось, что от атеросклероза страдают преимущественно люди зрелого и пожилого возраста, то сейчас болезнь диагностируют у более молодых пациентов, поэтому разумно будет начать контролировать уровень холестерина в 30-35 лет. Если анализ покажет, что всё в норме, повторную проверку можно проводить через 3-4 года, если же уровень холестерина повышен или наблюдается генетическая предрасположенность к развитию заболеваний сердца и сосудов, то проверять уровень холестерина стоит чаще.
Страдают ли дети от повышенного холестерина?
Уровень холестерина у детей, как правило, не поднимается выше нормы, однако они тоже могут попасть в группу риска, если в их семье обнаружена наследственная гиперхолестеринемия. В этом случае ребёнка поставят на учёт у педиатра-кардиолога с раннего возраста. Контрольный анализ уровня холестерина стоит сделать в возрасте двух лет, а затем периодически повторять.
Проявления атеросклероза
Невозможно заранее предугадать, какие артерии могут стать жертвами атеросклероза. Это зависит исключительно от того, на каких участках будет оседать и накапливаться холестерин. От этого же зависит риск развития тех или иных заболеваний.
Разные проявления атеросклероза
Симптомы повышенного холестерина
Определить точный уровень холестерина в организме можно только после проведения анализа, но есть симптомы, которые могут указать на наличие нарушений в работе организма. Это не позволит поставить диагноз, однако должно стать поводом для похода к врачу терапевту-липидологу или кардиологу. Запишитесь на профилактический приём, если:
Если вы заметили у себя описанные симптомы, запишитесь на приём к врачу. Достаточно будет посетить терапевта, чтобы тот провёл профилактический осмотр и, при необходимости, направил к другим профильным специалистам.
Диагноз «атеросклероз» трудно поставить без биохимического и инструментального обследования, поэтому приготовьтесь к тому, что вам придётся сдать ряд анализов. Обычно обследование начинается с анализа крови и ЭКГ. Затем в зависимости от полученных результатов назначается программа лечения, если это необходимо. Кровь у пациента, как правило, берут из вены, но если необходим быстрый результат, то его можно получить экспресс-методом через взятие крови из пальца. Для получения более точных результатов сдавать кровь рекомендуется натощак.
Новые споры о холестерине
Когда на самом деле нужно снижать холестерин и кто может долго жить с высокими показателями? Материал об этом, подготовленный КП, попал в топ самых читаемых на сайте газеты.
ГЛАВНЫЙ ВЫЗОВ ДЛЯ ВРАЧЕЙ
ПРОВЕРЬ СЕБЯ
Какой у вас риск сердечно-сосудистых заболеваний
Человек находится в группе низкого риска, если у него:
а) нет повышенного давления. То есть давление не выше, чем 130/80 мм рт. ст. в возрасте до 65 лет и не выше 140/80 после 65 лет;
б) нет лишнего веса. То есть индекс массы тела не выше 29 (как его посчитать, мы рассказывали в первой части публикации);
в) нет сахарного диабета;
г) нет атеросклероза.
В группу высокого и очень высокого риска (в зависимости от количества факторов риска и степени «запущенности») человек попадает, если:
2) повышенное давление (см. пункт «а» выше);
3) есть диагноз сахарный диабет (ставится, по общему правилу, при уровне сахара в крови выше 6,7 ммоль/л на голодный желудок);
ХОЛЕСТЕРИНОВАЯ БЛЯШКА БЛЯШКЕ РОЗНЬ
— Если я не вхожу в группу высокого или даже среднего риска, это значит, что можно безгранично есть продукты с животными жирами – сливочное масло, жирное мясо и т.д.?
— Вопрос непростой. Когда мы начинаем налегать на продукты, богатые животными жирами, это при современном малоподвижном образе жизни зачастую оборачивается ожирением. Вы получаете как минимум один фактор риска и из более «благополучной» группы переходите в менее благополучную, с более высоким риском. И вообще, нужно признать: регуляция системы выработки и обмена холестерина в организме еще частично остается для ученых загадкой. Мы знаем про нее далеко не все.
— В чем их опасность?
— Как минимум половина инфарктов миокарда происходит из-за бляшек, которые не сужают просвет в кровеносных сосудах или сужают его меньше, чем 50%. Такие бляшки имеют тонкую пленочку-покрышку и жидкое ядро, где постоянно идет воспаление. В конце концов покрышка попросту разрывается. На этом месте образуется тромб, он перекрывает просвет сосуда. И все, что ниже по течению крови, начинает отмирать.
ТРЕНИРОВАТЬСЯ ИЛИ НЕ НАПРЯГАТЬСЯ?
НА ЗАМЕТКУ
Как определить безопасную интенсивность физнагрузок
ВОПРОС-РЕБРОМ: КОМУ НУЖНЫ СТАТИНЫ?
— Существует внутрисосудистый метод, когда мы заводим в сосуд специальный датчик и с помощью ультразвука или оптической когерентной томографии определяем структуру бляшки.
— Нужно проверять каждую бляшку?
— Да. И датчик, к сожалению, дорогостоящий. Другой подход – компьютерная томография. Кладем пациента в компьютерный сканер и делаем рентгенологическое исследование с контрастом сосудов сердца. Разрешающая способность компьютерных томографов сегодня позволяет рассмотреть, какая это бляшка – стабильная или нестабильная.
Третий подход – по анализу крови. Сейчас он активно развивается. Ведутся очень интересные исследовательские работы по микроРНК, то есть малым молекулам, которые ответственны за воспаление, развитие атеросклероза. По их наличию, концентрации и комбинации пытаются строить диагностические системы для выявления нестабильных бляшек.
— Какие-то из этих методов применяются в России?
ПОЗДРАВЛЯЕМ!
«Комсомолка» поздравляет Сеченовский университет и желает новых научно-медицинских прорывов!
Управление высоким уровнем холестерина и других липидов в крови
под редакцией профессора, д.м.н., заведующего кафедрой кардиологии и ревматологии УО БелМАПО Андрей Марьянович Пристром
Уважаемые читатели! Как мы и обещали, публикуем в начале статьи ответы проф. А.М. Пристрома на вопросы о лечении измененного уровня холестерина в крови. Спасибо всем, кто прислал вопросы!
Ответы профессора, д.м.н., заведующего кафедрой кардиологии и ревматологии УО БелМАПО Андрея Марьяновича Пристрома на вопросы пользователей портала vidal.by
(Примечание: орфография и пунктуация вопросов сохранены)
Вопрос: Доброго времени суток, уважаемый Андрей Марьянович!
О Вас узнала совершенно случайно, при посещении форума https://www.vidal.by/patsientam/entsiklopediya/zabolevaniya-serdechno-sosudistoyi-sistemi-kardiologiya/upravlenie-vysokim-urovnem-holesterina-i-drugih-lipidov-v-krovi.html.
С уважением и благодарностью, Алена
Ответ: Здравствуйте, Алена.
К сожалению, приведенных данных о состоянии здоровья недостаточно для принятия решения. Поэтому, правильнее будет обратиться к врачу, имея при себе не только анализ липидов крови, но и результаты хотя бы основных методов исследования (электрокардиограмма, эхокардиография, УЗИ брахиацефальных артерий). Из того, что есть, я могу сказать, что уровень холестерина ЛПВП не требует медикаментозного вмешательства. Результаты современных исследований показали, что повышение холестерина ЛПВП не улучшает исходы. Низкий уровень данного показателя, как правило, встречается при низкой физической активности, сахарном диабете, ожирении и т.д. Поэтому, требуется изменение образа жизни с устранением факторов риска. Холестерин ЛПНП (2,84 ммоль/л) является нормой для здорового человека, но если есть сердечно-сосудистые заболевания и/или повреждение органов-мишеней при артериальной гипертензии, то это высокий уровень. Ответить на этот вопрос можно после соответствующего обследования. Уровень витамина D – низкий, что требует вмешательства. Для Республики Беларусь дополнительное применение витамина D должно быть с сентября по май. Можно использовать любые добавки с витамином D, начиная со среднесуточной дозы 2000 МЕ. Возможно, после повторных анализов потребуется изменение суточной дозы. Спасибо за вопрос.
Вопрос: Здравствуйте, меня зовут Инна. 53 года. Не курю. Вес в норме. Мой вопрос такой:
В сентябре 2020 переболела ковидом в средней форме тяжести. В августе 2021 года прошла диспансеризацию. Все показатели в норме, за исключением холестерина, он повышен, до болезни такого не было. Связано ли повышение с перенесённым заболеванием? Ведь во время и после болезни рекомендуется режим питания с большим количеством жиров животного происхождения, особенно молочных?
Ответ: Здравствуйте, Инна.
Прямая связь перенесенного COVID-19 и холестерина на сегодняшний день не обнаружена. Очевидно, речь идет об изменениях, которые произошли в Вашем образе жизни за последний год. Полное восстановление после перенесенной инфекции происходит гораздо быстрее, поэтому сегодня идет речь о полноценной физической активности, правильном питании и соблюдении других принципов здорового образа жизни. Избыточное потребление жиров животного происхождения никак не связано с выздоровлением после вирусной инфекции. Рекомендую Вам устранить имеющиеся факторы риска и чрез 1-2 месяца повторить анализ крови. Спасибо за вопрос.
Всего доброго, Наталья Бурак.
Ответ: Здравствуйте, Наталья
Принимать решение только лишь по одному анализу крови будет неправильно. Необходимо иметь более полную информацию о состоянии Вашего здоровья, которую можно получить при дообследовании. Если серьезных сердечно-сосудистых заболеваний, тяжелого поражения почек или сахарного диабета не будет выявлено, я бы Вам рекомендовал сохранять Ваш активный образ жизни без гиполипидемических препаратов. Спасибо за вопрос.
Вопрос Здравствуйте, профессор.
Мне 33 года, вес 59 кг, не курю и не пью, занимаюсь фитнесом, правильно питаюсь (в изобилии фрукты, овощи, орехи, масла, мяса мало и нежирное),курсами пью омега последние несколько лет, в роду больных гиперхолестенимией нет. Однако мой холестерин 7,75, ЛПНП 4,59, ЛПВП 2,83, индекс атерогеннрсти 1,74. Остальные показатели крови в норме. В течение последних 6 лет нахожусь на гормоно заместительной терапии по поводу удалённых яичников, холестерин высокий только последний год.
Скажите, компенсирует ли высокий уровень ЛПВП наличие высокого ЛПНП так что один нейтрализует другого? Какими препаратами можно нормализовать работу печени, чтобы она перестала вырабатывать излишки вредного холестерина?
Заранее спасибо за ответ.
Волосова Светлана
Ответ: Здравствуйте, Светлана.
То, что у Вас сейчас наблюдается в анализах, связано с развитием хирургической менопаузы. Основной риск развития сердечно-сосудистых заболеваний определяется уровнем холестерина ЛПНП, который у Вас высокий. Значения холестерина ЛПВП никак не влияют на сердечно-сосудистый риск. Поэтому ни о какой компенсации речи не идет. Омега3 жирные кислоты очень незначительно снижают уровень холестерина. Основное показание для их применения – это гипертриглицеридемия. Целесообразность применения гиполипидемических препаратов определяется наличием либо сердечно-сосудистых заболеваний, либо изменениями в сосудах, сердце, почках, что можно увидеть при проведении дополнительных обследований. Спасибо за вопрос.
Вопрос: Добрый день!
Меня зовут Владимир, мне 55 лет. Поставленные диагнозы — подагра и сахарный диабет (глюкоза — 6,83). По крайним анализам есть отклонения по следующим показателям: холестерин — 6,10, лейкоциты — 10,7, гематокрит — 49,4, количество тромбоцитов — 363, общий объем тромбоцитов — 0,37, средний объем тромбоцитов — 10,1, абсолютное количество нейтрофилов — 6,37, триглицериды общие — 3,98. Мочевая кислота — 599,6, С-реактивный белок — 6,2. Сократил количество потребляемого сахара, но всё равно употребляю достаточно высокое количество углеводов, так как без них не наедаюсь. Также в рационе мясо (в основном птица и овощи). Курю больше 40 лет, не бросал и боюсь даже думать об этом. Можно ли чем-либо компенсировать вред уровню холестерина от курения? Спасибо.
Ответ: Здравствуйте, Владимир.
Из того, что Вы написали, я вижу много серьезных факторов риска. У Вас очень высокий сердечно-сосудистый риск – это значит высока вероятность развития сердечно-сосудистых катастроф. Для того, чтобы снизить риск – необходимо серьезно заняться своим здоровьем. Без лекарственных препаратов Вам не обойтись. Необходимо обратиться к доктору. Видимые проблемы, требующие вмешательства: 1) сахарный диабет – должна быть отрегулирована гликемия; 2) подагра – не вне обострения должны применяться антиподагрические препараты; 3) гиперхолестеринемия – выполнение липидограммы и назначение статинов и подбор дозы так, чтобы уровень холестерина ЛПНП снизился до 1,4 ммоль/л. Возможно потребуется добавление второго гиполипидемического препарата; 4) прекратить курение; 5) обратить внимание на артериальное давление, скорее всего оно повышено; 6) обратить внимание на вес, скорее всего он повышен. Организм представляет собой единое целое, и только одно вмешательство не сможет компенсировать многие другие проблемы. Спасибо за вопрос.
Вопрос: Добрый день! У меня вопрос: какой холестерин присутствует в желчных камнях, и можно ли, регулируя уровень холестерина, избежать их образования?
Наталья
Ответ: Здравствуйте, Наталья.
Для начала нужно знать состав желчных камней, так как у разных людей он отличается. В ряде случаев об этом можно думать. Однако, в целом современная практика не предполагает коррекцию желчных камней гиполипидемическими препаратами. Спасибо за вопрос.
Вопрос: Добрый вечер!
Спасибо за статью. У меня уровень «плохого» холестерина равен 6.5 ммоль/л. Я работаю над снижением массы тела и питанием. Серьезные препараты пить не хочу.
Можете ли, пожалуйста, порекомендовать БАДы (например на iherb) и фиточаи?
Ответ: Здравствуйте.
Если речь идет о холестерине ЛПНП, то его уровень 6,5 ммоль/л – это очень высокий уровень. Такие значения никакими БАДами снизить до нормы невозможно. Снижение массы тела, увеличение физической активности добавят совсем немного в снижении холестерина. Поэтому сегодня вопрос должен решаться следующим образом – дообследование на предмет оценки состояния сердца, сосудов, почек и в дальнейшем принятие решения об адекватной гиполипидемической терапии. В противном случае останется очень высоким риск развития сердечно-сосудистых осложнений. Спасибо за вопрос.
Зачем вообще задумываться о липидах в крови?
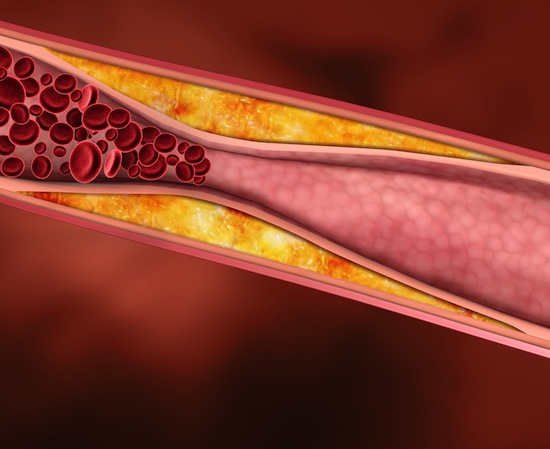
Почему так важно удерживать рекомендованный врачом уровень холестерина в крови?
Почему же у одних людей эти заболевания развиваются, а у других нет?

Каждый мужчина в возрасте старше 40 лет и каждая женщина старше 50 лет один раз в год должны быть обследованы врачом для оценки наличия факторов сердечно-сосудистого риска. Для такой оценки разработаны таблицы. Жители нашей страны, как и всего постсоветского пространства, оцениваются по таблицам, разработанным для стран с высоким сердечно-сосудистым риском. Это обусловлено большим влиянием на сердечно-сосудистую смертность социокультурных факторов. Для оценки риска учитывается пол, возраст, систолическое артериальное давление, уровень общего холестерина крови и курение.
Вы не можете изменить свой пол или возраст, человечество мечтает научиться в будущем влиять на наследственность, но уже сегодня Вы можете взять под контроль другие важнейшие факторы риска сердечно-сосудистых заболеваний. Одним из таких контролируемых факторов является нормальный уровень липидов в крови.
Откуда в нашей крови берутся липиды?
95% всех жиров, которые мы съедаем, составляют триглицериды (ТГ). Остальные 5 % приходится на фосфолипиды, свободные жирные кислоты, жирорастворимые витамины и холестерин. Липиды нужны клеткам нашего организма для выработки энергии – 1 гр. липидов генерирует 9 ккалорий, а 1 гр. белков или углеводов только 4 ккал. И еще для многих других целей, например для производства гормонов, синтеза клеточных оболочек, синтеза желчных кислот.
Липиды попадают в кровь из двух источников: из пищи и в процессе метаболизма в печени и жировой ткани. В крови они циркулируют не сами по себе, а с помощью переносчиков – липопротеинов. Нашему организму для нормальной работы нужны разные виды липидов.
Триглицериды – это особенная разновидность жиров, потребляемых нами вместе с пищей, которая расходуется на производство и поддержание энергии, или откладываются в жировой ткани. Триглицериды являются также основным сырьем для производства холестерина в печени.
Холестерин необходим для синтеза желчи, а желчь нужна нам для пищеварения. Холестерин используется также для синтеза некоторых гормонов и для строительства клеточных оболочек. Холестерин почти полностью производится в печени, но в небольшом количестве попадает к нам с пищей животного происхождения. В растительной пище холестерин не содержится.
Липиды – это жирорастворимые органические вещества. Они не растворяются в воде, а, значит, и в крови. Для того, чтобы циркулировать в крови и достигать органов и клеток жиры должны связываться со специальными переносчиками – липопротеинами. Белковая оболочка липопротеинов надежно защищает заключенные в ней липиды, как ракушка хранит свою жемчужину, а также помогает липидам попадать в те клетки, где эти липиды нужны, открывая их, как ключ открывает замок.
Основными типами липопротеинов являются:
| ЛПОНП – липопротеины очень низкой плотности | ЛПНП – липопротеины низкой плотности | ЛПВП – липопротеины высокой плотности |
| Основные переносчики триглицеридов. Транспортируют триглицериды в места их хранения и использования. В небольшой своей части они также отвечают за транспортировку холестерина. | Основные переносчики холестерина к клеткам организма. ХС ЛПНП часто называют «плохим» холестерином, так как они способны откладываться на стенках артерий, что приводит к сужению их просвета и затруднению кровотока. | ЛПВП состоят в основном из протеиновых оболочек. Холестерин, содержащийся в них, обозначается как ХС ЛПВП и условно считается «хорошим» холестерином. Они помогают удалению избытка холестерина из кровотока. |
Синтез и разрушение липидов
В процессе пищеварения, мы потребляем жиры, белки и углеводы. Основным местом сбора и последующей переработки жиров является печень. В ней образуются липопротеины и холестерин. Весь холестерин, который не используется клетками, возвращается в печень и опять перерабатывается. Если эти метаболические процессы находятся в равновесии, стенки артерий остаются чистыми и эластичными, если эти метаболические процессы нарушены, уровень липидов в крови изменяется, стенки артерий повреждаются и теряют гладкость и упругость.
Нормальный уровень липидов в крови
В современном мире, в странах, где нет недостатка еды, для поддержания нормального уровня липидов в крови основным условием является ограничение калорийности ежедневного рациона и употребление с пищей «правильных» жиров. Искомый уровень холестерина в крови, который часто называется целевым уровнем, поддерживается нормальной работой печени, способной синтезировать недостающее количество любого из липидов. Если все эти процессы уравновешены – на стенках артерий не происходит вредных отложений.
Нарушенный уровень холестерина в крови
В кровь поступает слишком много ХС ЛПНП и слишком мало ХС ЛПВП Нарушение нормального уровня холестерина в крови в основном происходит из-за плохих пищевых привычек. Иногда может происходить нарушение синтеза липидов в печени и из-за этого их здоровое соотношение может нарушаться. Это часто случается при наследственных заболеваниях, например при наследственной гиперхолестеринемии. Слово гиперхолестеринемия – означает общее повышение уровня липидов в крови. Если уровень ХС ЛПНП повышается, а ХС ЛПВП понижается, в крови накапливается избыток холестерина. А это приводит к повреждению и закупорке артерий.
Нарушенный уровень холестерина в крови является причиной образования бляшек (структур, в образовании которых основную роль играют липиды), которые откладываются на стенках артерий. С течением времени они растут и закупоривают артерии. Снижение кровотока приводит к развитию сердечно-сосудистых заболеваний. Так как артерии образуют сеть по всему телу, могут быть повреждены многие органы и ткани.

Бляшки сужают просвет артерий, кровоток через них понижается. Стенки артерий становятся более жесткими. Жесткие стенки плохо растягиваются при увеличении кровотока, например при повышенном артериальном давлении. Сопротивление со стороны стенок сосудов растет, что еще больше усиливает скорость движения крови, возникают очаги завихрения, турбулентности. Стенки сосудов в местах отложения бляшек становятся уязвимыми и надрываются, для того, чтобы «залатать» эти разрывы в крови образуются тромбы, которые еще больше затрудняют кровоток. Тромбы могут отрываться от стенок сосудов и, двигаясь по кровеносной системе застревать в мелких сосудах, провоцируя их полную закупорку в разных органах и тканях.
Когда какой-то орган или ткань плохо кровоснабжаются из-за тромбированных и суженных сосудов наступает кислородное голодание клеток. Это может привести к приступам ишемии сердечной мышцы и инфарктам, инсультам, повреждениям почек, расстройству периферического обращения – под этим состоянием понимают боли специфического характера в ногах, усиливающиеся при ходьбе.
Расшифровка анализа липидного спектра крови
Лабораторный анализ выявляет содержание в крови ХС ЛПНП, ТГ, ХС ЛПВП и общее количество холестерина (ОХС).
Когда Вы смотрите на бланк с результатами липидограммы, отличные от нормы показатели могут быть выделены жирным шрифтом или стрелочками (повышения или понижения).
Приведенные справочно «нормальные» показатели (как правило, в последней колонке) не должны расцениваться Вами, как показатели, к которым Вам надо стремиться. Правильные лично для Вас уровни холестерина крови устанавливаются Вашим лечащим врачом. И основным показателем, за которым Вам придется следить, является ХС ЛПНП, для которого Ваш лечащий врач установит индивидуальный для Вас целевой уровень в зависимости от других Ваших факторов сердечно-сосудистого риска и имеющихся у Вас заболеваний. Это может быть уровень ХС ЛНП от 1,4 ммоль/л, до 3,0 ммоль/л
Вот пример лабораторных данных:.
| Показатель | Результат | Единица измерения | Нормальные показатели (справочно) |
| ОХС | 6.0  | Ммоль/л | 3.1-5.2 |
| ХС ЛПВП | 1.3  | Ммоль/л | Более 1.68 для женщин и 1.42 для мужчин |
| ХС ЛПНП | 4.0  | Ммоль/л | Менее 3.9 |
| ТГ | 1.6 | Ммоль/л | 0.14 – 1.82 |
Данные современных рандомизированных (т.е. со случайной выборкой пациентов) клинических исследований показали, что повышенный уровень ХС ЛПНП является причиной ССЗ атеросклеротического происхождения. Относительно уровня ХС ЛПНП действует принцип “чем ниже, тем лучше”, при этом отсутствует нижний порог снижения.
Теперь Вы понимаете, как важно поддерживать нормальное содержание липидов в крови.
Для этого, Вам нужен действенный план контроля.
Он должен включать:
Обратите внимание, что каждый пункт в описанном плане затрагивает несколько факторов риска, и приводит к последовательным изменениям. Например, потеря веса положительно сказывается на уроне глюкозы в крови, способствует снижению давления, снижению уровня ТГ, а это улучшает Ваше самочувствие и устойчивость к физическим нагрузкам, которые в свою очередь способствуют потере веса. Дайте себе твердое обещание придерживаться выработанного плана и результаты не заставят себя ждать!
Давайте теперь остановимся на некоторых из этих пунктов подробнее:
Разберитесь в том, как Вы можете изменить свои вкусовые привычки. Наш организм нуждается в определенном количестве жиров, белков и углеводов. Не все жиры одинаково полезны. Научитесь выбирать для себя продукты, содержащие «правильные» жиры (их иначе называют полиненасыщенные жирные кислоты), которые содержатся в оливковом масле, орехах, семечках и рыбе. Ограничивайте «неправильные» (насыщенные жирные кислоты) – они повышают содержание ХС ЛПНП в крови. Насыщенные жиры содержатся в мясе, коже птицы, цельном (необезжиренном) молоке и молочных продуктах. Полностью исключите продукты, содержащие «трансжиры». Трансжиры – это производные жирных кислот. Они могут быть природного происхождения, но чаще образуются при термической обработке жиров. Поэтому мы сталкиваемся с ними в маргарине, кондитерском жире и других твердых пищевых жирах, соусах и выпечке заводского производства, фастфудах. Производят искусственные трансжиры путем гидрогенизации – насыщают водородом дешевые растительные масла (в основном пальмовое масло) под воздействием высоких температур. Кстати, такую же процедуру Вы проделываете и у себя на кухне, при жарке на растительном масле при высокой температуре. Общее количество трансжиров в ежедневном рационе не должно превышать 2-3 грамма по рекомендации ВОЗ.
Старайтесь есть больше клетчатки, она снижает количество всасываемых жиров в кишечнике. Клетчатка содержится во фруктах, овощах, цельном зерне. Если Вам не удается получить нужное количество клетчатки из еды – Вы можете дополнить свое питание пищевыми добавками.
Ограничьте потребление соли. Высокое содержание соли в еде приводит к повышению артериального давления. Чтобы добиться уменьшения потребления соли старайтесь есть больше свежих продуктов, а не приготовленных. Много соли содержится в продуктах для быстрого приготовления, замороженных полуфабрикатах, в чипсах, сухариках и других упакованных снеках.
Ограничьте прием алкоголя. Алкоголь опасен для Вашего сердца и в целом для здоровья.
Ограничьте употребление сладостей, выпечки с добавлением сахара, сахаросодержащих напитков, в том числе газированных, упакованных соков. Глюкоза в количествах, превышающих наши непосредственные энергетические потребности и «запасающую емкость» организма, является строительным материалом для синтеза жирных кислот. Из нее образуются ТГ, откладывающиеся и образующие жировую ткань. Добавление сахара в еду и напитки увеличивает их калорийность, ведет к набору веса, ухудшению липидного обмена и увеличению уровня «плохих» липидов в крови.
Для здорового питания имеет значение не только качество продуктов, но и их количество. Чтобы не переедать сервируйте еду в тарелках меньшего размера, накладывайте себе меньшие порции, старайтесь ограничивать себя одной порцией, избегая «добавок».
Здесь, Вы можете посмотреть и сохранить для себя таблицу употребления продуктов в пищу с целью снижения уровня холестерина ЛПНП.
Физическая активность включает в себя не только спортивные занятия, но и другие приятные вещи. Например, занятия по саду, игры с детьми. Старайтесь больше двигаться в течение дня. Например, поднимайтесь и спускайтесь по лестнице, а не в лифте, ограничьте время, проводимое у телевизора или за компьютером.
В самом начале Вам будет трудновато и захочется остановиться. Старайтесь не давать себе поблажек. Если Вы втянулись в спортивные занятия или другую физическую активность, Вы очень скоро начнете получать от этого удовольствие, а перемены, которые произойдут в Вашем самочувствии, только укрепят Вашу решимость продолжать. Не делайте перерывы, не расхолаживайтесь, особенно в самом начале. Поищите в прессе или в интернете успешные и вдохновляющие примеры людей Вашего возраста. Подумайте, как они преодолели себя и стали заниматься ходьбой, или другой физической активностью. Найдите единомышленников, вместе с которыми Вам будет приятно заниматься. Вы будете мотивировать друг друга.
| Типы лекарственных средств | Эффекты, которые они производят |
| Статины. |
Статины являются препаратами первой линии для нормализации ХС ЛПНП и позволяют снижать его уровень в среднем на 30-50%.
Уровень ХС ЛПНП снижается в монотерапии на 20-30%, а в комбинации с высокоинтенсивным статином на 60-70%.
Применяются с целью снижения повышенного уровня ХС ЛПНП.
Лекарственные средства для снижения уровня липидов в крови принимаются только по назначению врача. Они назначаются в определенных дозах и с соблюдением определенного режима приема. Расспросите врача обо всем, что касается назначенного Вам лекарственного средства. Если Вам что-то не понятно, или Вы о чем-то беспокоитесь, обязательно консультируйтесь с врачом. Не стесняйтесь спрашивать. Лучше спросить, чем самому менять терапию. Ведь речь идет как правило о назначенной схеме лечения, и если Вы самостоятельно отменяете какой-нибудь препарат – ломается вся схема. Кроме того, большинство лекарств нужно принимать постоянно, так что чем больше Вы будете обо всем этом знать, тем лучше.
Запомните название принимаемого препарата, дозу и способ приема. Обязательно расскажите врачу о любых неприятных ощущениях, которые сопровождают прием лекарства. Никогда не отменяйте препарат самостоятельно и не регулируйте его дозу без консультации врача.
Найдите способ, который поможет Вам не пропускать прием лекарства, например, лекарственный органайзер, или установленный в Вашем телефоне таймер.
Следите за тем, чтобы некоторое количество препарата у Вас всегда оставалось в запасе, вовремя получайте новый рецепт и покупайте лекарство, чтобы в его приеме не было перерыва.
Проявляйте активную заботу о себе!

Контроль над уровнем липидов в крови нужен в первую очередь Вам самим, это Ваша забота. Врач может проконсультировать Вас, но он не заставит Вас выбирать правильную еду, увеличить физические нагрузки или бросить курить. В то же время Вы можете и должны обсудить с ним все волнующие Вас вопросы. Постарайтесь правильно понять и осознать все его рекомендации. Изменения в Вашем состоянии и нормализация липидного спектра крови не наступят быстро, на это нужно время. Но помните, что даже самые маленькие подвижки могут существенно снизить Ваши сердечно-сосудистые риски.
Уважаемые читатели, если у Вас остались или, наоборот, возникли вопросы, Вы можете их задать до 27.09.2021 письменно по адресу holesterin.vopros@gmail.com.
Мы соберем Ваши вопросы, проанализируем и зададим их во время беседы с профессором, д.м.н., заведующим кафедрой кардиологии и ревматологии УО БелМАПО Андреем Марьяновичем Пристромом. Ответы А.М. Пристрома будут опубликованы на нашем сайте в первых числах октября. Следите за обновлениями на нашем сайте!






