О сердце
Слово «гипертензия» в буквальном смысле переводится с латинского как «сверхнапряжение». Какие стадии и степени есть у гипертензии и сколько факторов риска влияет на ее развитие — подробно в нашей статье.
Классификации гипертензии и разница между ними
Врачи различают три степени и три стадии заболевания. Эти понятия часто путают, однако между ними есть существенная разница.
Степени артериальной гипертензии
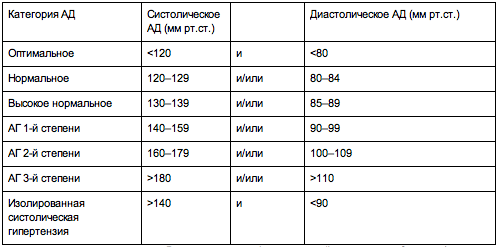
Это классификация по уровням артериального давления (АД): верхнего (систолического) и нижнего (диастолического).
Расширенная классификация уровней артериального давления (в соответствии с Национальными клиническими рекомендациями по лечению гипертонии). Считать кровяное давление «чисто техническим показателем» ошибочно: чем выше его постоянный уровень, тем серьезнее ситуация
Стадии артериальной гипертензии
Здесь деление на категории идет уже по серьезности изменений в организме: насколько выражены эти изменения и как сильно страдают органы-мишени — кровеносные сосуды, сердце и почки. Их поражение — отдельный критерий для оценки риска.
Термин «гипертоническая болезнь» предложен Г.Ф.Лангом в 1948 г. и соответствует термину «эссенциальная гипертензия» (гипертония), который используется в зарубежных странах.
На любой из стадий заболевания давление также может соответствовать любой степени — от первой до третьей. Это очень индивидуально, поэтому, помимо показателей на тонометре, следует ориентироваться на данные обследования. Конкретные показатели всегда принимаются во внимание при назначении терапии, рекомендациях и прогнозах.
Артериальная гипертензия Ⅰ стадии
При регулярном посещении врача и соблюдении правил жизни гипертоника не требует серьезного медицинского вмешательства, если нет ухудшения здоровья.
Прогноз зависит от уровня АД и количества факторов риска: курение, ожирение, уровень холестерина и т.д.
Артериальная гипертензия Ⅱ стадии
Если вовремя не скорректировать процесс лекарственными препаратами, болезнь может прогрессировать и перейти в третью стадию. Избежать этого можно лишь одним способом: контролировать состояние своей сердечно-сосудистой системы и регулярно проходить обследование.
Артериальная гипертензия Ⅲ стадии
В этом состоянии требуются препараты не только для снижения давления, но и для лечения сопутствующих заболеваний. Рекомендация актуальна и для первых двух стадий гипертонической болезни, если у пациента диагностирован диабет, болезни почек или другие патологии.
Артериальная гипертензия — 4 группы риска
Чтобы уберечь сердце и сосуды от поражения и не пропустить состояние, когда будет уже поздно, нужно знать, от каких факторов зависит течение болезни.
4 группы факторов риска:
Между факторами риска и классификацией по тяжести заболевания есть прямая связь. Наглядно она показана в Национальных Клинических Рекомендациях Минздрава РФ «Артериальная гипертония у взрослых».
Для определения своей группы риска нужно знать уровень АД и стадию заболевания.
Группы высокого и очень высокого риска
Эти состояния считаются самыми серьезными и требуют особого внимания.
При сочетании более трех факторов риска и артериальной гипертензии 2 степени пациент попадает в группу высокого риска. Также к ней относятся все, у кого существенно выражен хотя бы один показатель из следующих:
повышение уровня общего холестерина от 8 ммоль/л (310 мг/дл),
гипертония третьей степени (систолическое артериальное давление выше или равно 180 мм рт. ст., диастолическое — выше 110 мм рт.ст.),
хроническая болезнь почек третьей стадии,
гипертрофия левого желудочка,
сахарный диабет без поражения органов-мишеней.
К группе очень высокого риска относят пациентов с любым из следующих факторов:
Атеросклеротические заболевания сердца и сосудов, подтвержденные клинически или в ходе визуализирующих исследований (АССЗ). Это может быть стабильная стенокардия, коронарная реваскуляризация (аортокоронарное шунтирование и другие процедуры реваскуляризации артерий), инсульт и транзиторные ишемические атаки, ранее перенесенный острый коронарный синдром (инфаркт или нестабильная стенокардия), а также заболевание периферических артерий. Обязательно учитываются результаты визуализирующих исследований, значимые для прогноза клинических событий: значительный объем бляшек на коронарных ангиограммах или сканах компьютерной томографии (многососудистое поражение коронарных артерий со стенозом двух основных эпикардиальных артерий более чем на 50 %) или по результатам УЗИ сонных артерий.
Сахарный диабет с поражением органов-мишеней, или наличием как минимум трех значимых факторов риска из указанных в следующей части статьи, сюда же приравнивается сахарный диабет первого типа ранней манифестации и длительного течения (более 20 лет).
Гипертоническая болезнь
Это заболевание лечат:
Отделение кардиологии
Запись на приём Задать вопрос
Гипертоническая болезнь — патология сердца и сосудов, проявляющаяся повышением артериального давления. В патогенетическом механизме формирования заболевания огромную роль играют нарушения нейрогуморального, центрального и почечного механизмов регуляции кровяного давления.
Артериальная гипертензия относится к основополагающим факторам риска развития потенциально летальных заболеваний — инсульта и инфаркта. Именно поэтому важно знать, почему возникает гипертония, как ставится диагноз и какие лекарства используют в лечении.
Причины гипертонической болезни
Истинная гипертоническая болезнь или, как ее еще называют, эссенциальная гипертензия возникает как результат перенапряжения деятельности нервной системы. Итогом этого процесса становится нарушение процессов регуляции и поддержания оптимального кровяного давления.
Учеными установлено множество факторов, способствующих возникновению гипертензии:
чрезмерное эмоциональное перенапряжение;
ненормированный рабочий день;
злоупотребление алкоголем и табакокурением.
Доказана наследственная зависимость формирования гипертонической болезни — определено более 20 генов, которые ответственны за развитие патологии.
Симптомы гипертонии
Выраженность клинических симптомов зависит от уровня повышения давления и вовлеченности в процесс так называемых органов-мишеней. Под этим термином понимаются те органы, на которых длительное повышение давления сказывает самым неблагоприятным образом: сетчатка глаз, головной мозг, почки, сердце.
На начальной стадии пациентов обычно беспокоит головокружение и периодические головные боли. Повышение давления обычно сопровождается шумом в ушах, тошнотой, ощущением сердцебиения, пульсацией в голове.
Прогрессирование заболевания приводит к явлениям сердечной недостаточности: одышка при физической нагрузке, чувство нехватки воздуха. Хронический характер патологии сопровождается отеками ног, одутловатостью лица.
При скачках артериального давления может отмечаться расстройство зрительной функции в виде “мушек” перед глазами и снижения остроты зрения. Самый главный симптом — это повышение давления, подтвержденное инструментально!
Степени и стадии гипертонической болезни
Классифицируют гипертоническую болезнь по стадиям и степеням. Разделение на степени основано на уровне подъема давления:
I степень — подъем систолического давления свыше 139 вплоть до 159 мм рт. ст (диастолическое колеблется в интервале 90-99 мм рт. ст);
II степень — от 160 до 170 мм рт. ст. (интервал колебаний диастолического — 100-109);
III степень — давление поднимается выше 180 мм рт. ст.
Стадия гипертонии учитывает еще и степень поражения органов-мишеней:
1 стадия (низкий риск) — мягкая гипертония, при которой отсутствует поражение органов-мишеней;
2 стадия (высокий риск) — среднетяжелое или тяжелое течение болезни, при котором отмечается вовлеченность в процесс органов мишеней: гипертрофия сердца, спазм артерий сетчатки, ухудшение почечного кровотока;
3 стадия (очень высокий риск) — крайне тяжелое течение, сопровождающееся частыми гипертоническими кризами и опасными поражениями органов-мишеней в виде инсульта, инфаркта, кровоизлияний в сетчатку.
Особенности течения гипертонической болезни с поражение сердца
Длительное или особо злокачественное течение болезни сказывается на сердечной мышце. Изначально развивается гипертрофия миокарда — с помощью этого сердце пытается компенсировать избыточную нагрузку. Без лечения или при его недостаточной эффективности, а также при нерегулярном приеме лекарственных препаратов возможно развитие следующих видов поражения сердца:
стенокардия — острые боли в сердце, вызванные недостатком кислорода;
инфаркт — крайняя степень ИБС, проявляется некрозом сердечной мышцы;
острая левожелудочковая недостаточность — проявляется отеком сердца.
Лечение гипертонической болезни
В терапии артериальной гипертензии используется комплексный подход. Сначала пациент проходит тщательное обследование, которое позволит исключить симптоматическую гипертонию, то есть вызванную каким-либо другим заболеванием.
Полностью излечиться от гипертонической болезни невозможно — препараты приходится в большинстве случаев принимать пожизненно под регулярным контролем АД. В лечении используются несколько групп препаратов:
Гипертензивная болезнь с преимущественным поражением сердца
Гипертензивная (гипертоническая) болезнь с преимущественным поражением сердца – одна из наиболее часто встречающихся форм артериальной гипертензии, указывающая на комплекс функциональных и физиологических изменений в миокарде.
Общие сведения о болезни
Возникновение осложнений вследствие высокого давления связано с поражением жизненно важных «органов-мишеней»: миокарда, головного мозга, почек. Первым в патологический процесс вовлекается сердце. Уже на ранних стадиях гипертензивной болезни отмечается изменение размеров органа, форм полостей, толщины стенок левого желудочка. На фоне дистрофических трансформаций наблюдается:
Такая форма гипертензии широкой общественности известна как «гипертоническое сердце».
Систематическое повышение АД грозит серьезными поражениями сердечной мышцы, развитием таких тяжелых сердечно-сосудистых нарушений, как инфаркт миокарда, острая сердечная или почечная недостаточность, инсульт головного мозга.
Факторы риска
Развитию гипертензивной болезни миокарда способствует ряд факторов:
Дистрофические изменения сердечной мышцы более часто встречаются у молодых мужчин, страдающих артериальной гипертензией, чем у женщин. С возрастом тенденция меняется: распространенность патологии у представительниц женского пола увеличивается во время менопаузы.
Ожирение – мощный фактор, провоцирующий гипертрофию сердца. По мере увеличения массы тела увеличивается и вес органа, толщина его стенок. Определенную роль играют наследственные факторы.
Стадии гипертензивной болезни сердца
Гипертоническая болезнь с преимущественным поражением сердца проходит определенные этапы развития:
По мере нарастания изменений левого желудочка возникает дисбаланс между высокой потребностью сердечной мышцы в кислороде и ограниченными объемами его поступления по коронарным сосудам. Как результат гипертрофия из физиологической формы переходит в патологическую.
Патологический процесс поражения сердца при артериальной гипертензии проходит три этапы прогрессирования:
В течение этого периода наблюдаются выраженные структурные и сосудистые изменения:
Патологические процессы сопровождаются нарушением обменных процессов и микроциркуляции в миокарде, а также его сократительной активности.
Субъективные симптомы заболевания
Около 65% пациентов, страдающих гипертонией сердца, отмечают наличие следующих симптомов:
Остальная часть больных не находят у себя никаких проявлений, кроме периодического или эпизодического повышения АД. Они ведут привычный образ жизни до тех пор, пока не сталкиваются с одним из возможных осложнений патологии.
Диагностические и лечебные мероприятия
Важность своевременной диагностики при гипертонической болезни миокарда трудно переоценить. Для постановки диагноза проводится:
Принципы лечения гипертензивной болезни сердца заключаются в изменении привычного образа жизни, а также длительном (при необходимости – пожизненном) приеме гипотензивных препаратов.
Безмедикаментозная терапия включает:
Цель медикаментозной терапии – систематический контроль показателей АД с одновременным обеспечением адекватной протекции органов.
Предполагается, что высокого терапевтического эффекта можно добиться, принимая препараты из следующих групп:
Терапия максимально эффективна при условии комплексного назначения препаратов. На фоне приема вышеперечисленных средств:
Согласно рекомендациям мировых и отечественных сообществ кардиологов, цель лечения гипертонии сердца заключается в максимальном снижении риска развития угрожающих жизни осложнений. При наличии положительной динамики, а именно регрессе гипертрофии сердечной мышцы, вероятность обострений снижается до показателей, которые характерны для больных артериальной гипертензией без поражений миокарда.
Журнал «Моя Клиника»
Гипертоническая болезнь сердца
Гипертоническая болезнь сердца — хроническое заболевание сердечно-сосудистой системы. Преимущественно гипертонической болезнью страдают люди старше 40 лет. Зачастую гипертония является составной частью полиорганной патологии и усугубляя течение других заболеваний.
Развитие гипертонической болезни
Сутью заболевания является частое и/или стойкое повышение артериального давления. Происхождение заболевания по-прежнему неизвестно, однако отмечается нарушение работы сердца и повышение тонуса сосудов. В зависимости от уровня повышенного давления, различают три степени тяжести гипертонической болезни:
1 степень (легкая, мягкая) — давление пациента находится в промежутке от 140/90 до 159/99;
2 степень (средняя) — давление составляет от 160/100 до 179/109;
3 степень (тяжелая) — артериальное давление выше 180/110.
Факторы риска
Среди факторов риска для развития гипертонической болезни преобладают нездоровый образ жизни, а также наследственная предрасположенность к заболеваниям С.-С.С. В особенности стоит обратить внимание на:
Симптомы гипертонической болезни
При отсутствии лечения и вторичной профилактики болезнь прогрессирует.
В зависимости от поражения органов-мишеней различают:
I стадия. Как правило, но необязательно характеризуется мягким и неустойчивым повышением артериального давления без поражения органов-мишеней. Однако вполне возможно как кризовое, так и полностью бессимптомное течение заболевания. Помимо повышенного давления, пациента могут беспокоить:
Диагностика гипертонической болезни
Диагностику гипертонической болезни выполняет терапевт-кардиолог. Для выявления заболевания и индивидуализации лечения используются следующие методы:
Гипертензивная болезнь с преимущественным поражением сердца. Гипертонический криз
Общая информация
Краткое описание
Гипертонический криз – внезапное повышение АД, сопровождающееся клиническими симптомами и требующее немедленного снижения (необязательно до нормальных значений) для предупреждения поражения органов-мишеней.
Период протекания
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация ВОЗ/МОАГ (1999 г.)
Категории нормального АД:
— оптимальное АД :
— степень 1 140-159 / 90-99
— степень 2 160-179/100-109
— степень 3 ≥180 / ≥110
— изолированная систолическая гипертензия ≥140/ Факторы риска
сердечно-сосудистых
заболеваний
органов-мишеней
(ассоциированные)
клинические состояния
стратификации риска:
— Величина САД и ДАД (степень 1-3)
— Возраст:
— мужчины >55 лет
— женщины > 65лет
— Курение
— Уровень общего
холестерина в крови >6,5 ммоль/л
— Сахарный диабет
— Семейные случаи раннего развития сердечно-сосудистых заболеваний
2. Другие факторы,
неблагоприятно
влияющие на прогноз*:
— Сниженный уровень
холестерина ЛПВП
— Повышенный уровень
холестерина ЛПНП
— Микроальбуминурия
(30-300 мг/сут) при сахарном диабете
— Нарушение толерантности к глюкозе
— Ожирение
— Сидячий образ жизни
— Повышенный уровень
фибриногена в крови
— Социально- экономические группы с высоким риском
— Географический регион высокого риска
желудочка (ЭКГ, ЭхоКГ,
рентгенография)
— Протеинурия и/или
небольшое повышение
креатинина плазмы (106 –
177 мкмоль/л)
— Ультразвуковые или
рентгенологические
признаки атеросклеротического
поражения сонных, подвздошных и бедренных
артерий, аорты
— Генерализованное или
очаговое сужение артерий
сетчатки
заболевания:
— Ишемический инсульт
— Геморрагический
инсульт
— Транзиторная
ишемическая атака
Заболевания сердца:
— Инфаркт миокарда
— Стенокардия
— Реваскуляризация
коронарных сосудов
— Застойная сердечная
недостаточность
Заболевания почек:
— Диабетическая
нефропатия
— Почечная недостаточность
(креатинин > 177мкмоль/л)
Сосудистые заболевания:
— Расслаивающая
аневризма
— Поражение
периферических
артерий с клиническими
проявлениями
Выраженная
гипертоническая
ретинопатия:
— Геморрагии или
экссудаты
— Отек соска
зрительного нерва
Факторы и группы риска
Степени риска артериальной гипертензии (АГ)
Группа низкого риска (риск 1).
Эта группа включает мужчин и женщин в возрасте моложе 55 лет с АГ 1 степени при отсутствии других факторов риска, поражения органов-мишеней и ассоциированных сердечно-сосудистых заболеваний. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет (инсульта, инфаркта) составляет менее 15%.
Группа среднего риска (риск 2).
В эту группу входят пациенты с АГ 1 или 2 степени. Основным признаком принадлежности к этой группе является наличие 1-2 других факторов риска при отсутствии поражения органов-мишеней и ассоциированных сердечно-сосудистых заболеваний. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет (инсульта, инфаркта) составляет 15-20%.
Группа высокого риска (риск 3).
К этой группе относятся пациенты с АГ 1 или 2 степени, имеющие 3 или более других факторов риска или поражение органов-мишеней. В эту же группу входят больные с АГ 3 степени без других факторов риска, без поражения органов-мишеней, без ассоциированных заболеваний и сахарного диабета. Риск развития сердечно-сосудистых осложнений в этой группе в ближайшие 10 лет колеблется от 20 до30%.
Группа очень высокого риска (риск 4).
К этой группе относятся пациенты с любой степенью АГ, имеющие ассоциированные заболевания, а также пациенты с АГ 3 степени, с наличием других факторов риска и/или поражением органов-мишеней и/или сахарным диабетом даже при отсутствии ассоциированных заболеваний. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет превышает 30%.
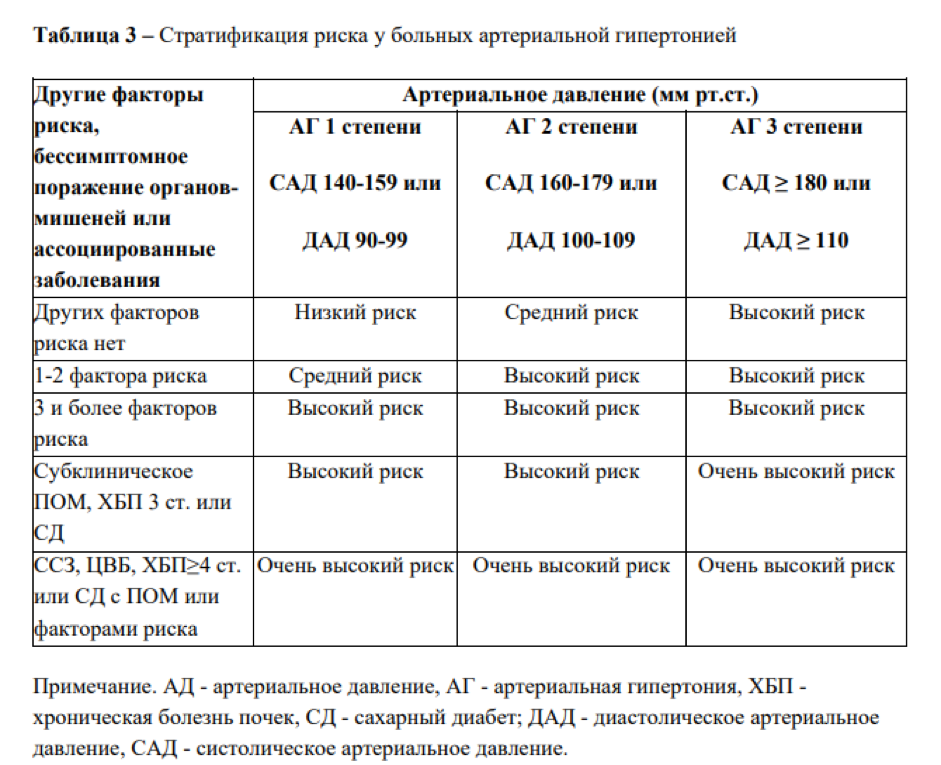
Стратификация риска для оценки прогноза больных АГ
| Другие факторы риска (кроме АГ), поражения органов-мишеней, ассоциированные заболевания | Артериальное давление, мм.рт.ст. Степень 1 САД 140-159 ДАД 90-99 | Артериальное давление, мм.рт.ст. Степень 2 САД 160-179 ДАД 100-109 | Артериальное давление, мм.рт.ст. Степень 3 САД >180 ДАД >110 |
| I. Нет факторов риска поражения органов-мишеней, ассоциированных заболеваний | Низкий риск | Средний риск | Высокий риск |
| II. 1-2 фактора риска | Средний риск | Средний риск | Очень высокий риск |
| III. 3 фактора риска и более и(или) поражение органов мишеней | Высокий риск | Высокий риск | Очень высокий риск |
| IV. Ассоциированные (сопутствующие) клинические состояния и(или) сахарный диабет | Очень высокий риск | Очень высокий риск | Очень высокий риск |
Диагностика
Критерии диагностики:
— относительно внезапное начало;
— индивидуально высокий уровень АД (ДАД как правило превышает 120-130 мм.рт.ст.);
— наличие признаков нарушения функции центральной нервной системы, энцефалопатии с общемозговой (интенсивные головные боли диффузного характера, ощущение шума в голове, тошнота, рвота, ухудшение зрения, возможны судороги, сонливость, выраженные нарушения сознания) и очаговой симптоматикой (парастезии кончиков пальцев рук, губ, щек, ощущение слабости в руках, ногах, двоение в глазах, преходящие нарушения речи, преходящие гемипарезы);
— нейровегетативные расстройства (жажда, сухость во рту, ощущение «внутренней дрожи», сердцебиение, ознобоподобный тремор, гипергидроз);
— кардиальная дисфункция различной степени выраженности с субъективными и объективными проявлениями;
— выраженные офтальмологические признаки (субъективные признаки и изменения глазного дна – резко выраженное спазмирование артериол, расширение венул, отек соска зрительного нерва, кровоизлияния, отслойка сетчатки);
— впервые возникшие или усугубившиеся нарушения функции почек.
Лечение
Тактика лечения
Выбор лечебных мероприятий (препарат, путь введения, предполагаемая скорость и степень снижения АД) зависит от тяжести криза и наличия осложнений. Неотложные мероприятия должны быть направлены на снижение повышенной работы левого желудочка, устранение периферической вазоконстрикции и гиперволемии (если имеется), ишемии головного мозга (особенно при судорогах), острой коронарной или сердечной недостаточности.
Тактика лечения при неосложненном ГК – наблюдение в течение 3-6 часов. Постепенное снижение АД с помощью таблетированных лекарственных средств, коррекция проводимой ранее терапии.
Лечение неосложненного криза
— Нифедипин– 10-20 мг прием внутрь, разжевать (при отсутствии признаков ухудшения мозговой гемодинамики и атеросклеротического поражения сосудов).
— Эналаприлат – 1,25 мг в\в, медленно в течение 3 мин.
— Каптоприл – 25-50 мг под язык (предлагается включить в список жизненно важных препаратов данное лекарственное средство короткого действия группы ИАПФ в качестве препарата для купирования неосложненного ГК).
— Клонидин – 0,075 мг под язык (при ГК на фоне прекращения приема клонидина).
— β-блокаторы: анаприлин 10-40 мг.; пропранолол 40-80 мг.
Гипертонический криз с гипертонической энцефалопатией требует осторожного снижения АД. Для этого используют в/в инфузию нитропруссида натрия (0,25-10 мкг/мин). При судорожном синдроме вводят диазепам (в/в 10 мг).
Гипертонический криз с острым коронарным синдромом. Препаратом выбора является в/в инфузия нитроглицерина (5-200 мкг/мин). Нитропруссид натрия при ишемии миокарда использовать нежелательно.
Перечень основных медикаментов:
— *нифедипин 10-20 мг, табл.
— *эналаприл 1,25 мг/1 мл, амп.
— каптоприл 25-50 мг, табл.
— *фуросемид 0,5-1 мг/кг, амп.
— *нитроглицерин 0,0005 г, табл., 0,1% амп.
Перечень дополнительных медикаментов:
— клонидин 0,15 мг, табл.
— *морфин 1 % 1 мл, амп.
— *верапамил 5 мг, амп.
— дыхание увлажненным кислородом.