Остеохондроз коленного сустава
СОДЕРЖАНИЕ
Дискомфорт и боль в колене – первые тревожные звоночки, говорящие о необходимости посетить лечащего врача, ведь абсолютно у любого человека может возникнуть такой неприятный недуг, как остеохондроз коленного сустава.
Пока мы молоды, кажется, что заболевания опорно-двигательного аппарата – это проблема, встречающаяся лишь у людей преклонного возраста. Однако эта коварная болезнь может возникнуть в любом возрасте. Чем раньше удастся выявить начало патологических процессов, тем эффективнее будет назначенное лечение и быстрее пройден путь к выздоровлению.
Краткий обзор этиологии заболевания
Остеохондропатия, гонартроз или попросту остеохондроз коленного сустава – это патологически опасное заболевание, представляющее собой дегенерацию тканей, приводящую к их преждевременному истончению и воспалению.
Развитие заболевания начинается в связи с истончением хрящевой ткани. Постоянные движения провоцируют образование трещин на хрящевой ткани, частички которой начинают со временем отслаиваться, что и вызывает развитие воспаления.
Особенности остеохондроза коленного сустава
Остеохондроз коленного сустава является достаточно распространенной патологией, которая встречается в 60-70% всех известных случаев поражения.
Подавляющее большинство пациентов с диагностированным гонартрозом приходят к успешному результату, однако, встречаются случаи перехода патологии в хроническую форму.
Клиническая картина заболевания достаточно вариативна и зависит от имеющейся формы патологии. Симптоматика может проявляться не сразу, что обуславливает затруднение выявления патологии на начальных этапах развития.
Интересным фактом является то, что при развитии патологий в пубертатном периоде, болезнь может самостоятельно отступить, без применения дополнительных терапевтических средств, что обусловлено завершением этапа формирования костных тканей.
Патологические формы
На сегодняшний день принято выделять три формы патологии, отличающиеся между собой не только симптоматикой, но еще и течением патологических изменений:
Болезнь Кенига – воспаление хрящевой ткани с последующим отслоением от кости, что приводит к затруднению выполнения движений коленом. Форма чаще всего встречается среди пациентов подросткового и пожилого возраста.
Заболевание Осгуд-Шляттера – поражение бугристости большеберцовой кости с последующим утолщением хрящевых тканей колена, а также формирование болезненного образования, ограничивающего подвижность ноги. Патология чаще всего диагностируется у подростков, активно занимающихся различными видами спорта (атлетика, фигурное катание и пр.).
Болезнь Ларенса-Юханссона – характеризуется структурным нарушением надколенника, выражающимся в окостенении. Поврежденный участок заметен визуально, в связи с появлением отека. При пальпации пациент испытывает сильную боль.
Вероятные причины возникновения
Среди вероятных причин развития патологических процессов колена, стоит выделить:
возрастные особенности – механический износ и естественное старение тканей обуславливает разрушение хрящей у пациентов старше 60 лет;
повышенная масса тела – чем больше вес, тем быстрее изнашиваются суставы. Риски возникновения патологии при избыточной массе тела в несколько раз выше;
наследственный фактор – обуславливает развитие патологических процессов преимущественно для молодых людей;
повышенные физические нагрузки – основная причина развития патологии у людей, чья работа связана с повышенными нагрузками на нижние конечности.
Стоит также отметить существование повышенных рисков возникновения болезней опорно-двигательного аппарата после перенесенных операций и травм.
Симптоматика заболевания
Среди общих клинических симптомов остеохондроза коленного сустава стоит выделить:
болевые ощущения – классический признак, интенсивность проявления которого определяется степенью развития патологических процессов;
проявления локального характера – незначительный отек;
ограниченная подвижность – первоначально возникает ограничение активных движений (ходьба и бег), а затем и пассивных (согнуть/разогнуть конечность с посторонней помощью);
характерный хруст при выполнении движении – преимущественно в первые часы после пробуждения, исчезающие в процессе повышения дневной активности;
хромота переходящего характера, переходящая в постоянный.
Классификация
Исследования американских ревматологов позволили разработать классификацию существующих видов поражений, которая учитывает не только причины возникновения патологии, но еще и особенности ее локализации.
генерализованный (с вовлечением нескольких участков опорно-двигательного аппарата).
2. Вторичный коленный
вызванный поражением системы костных тканей.
Остеохондроз коленного сустава, или что делать, когда болят колени?
По статистике после 30 лет каждый четвертый человек испытывает боль в коленном суставе. После 50 лет с похожими жалобами к доктору обращаются примерно 70% граждан России. Болезнь возникает как у молодых, так и у пожилых людей. Сначала невыраженные болезненные ощущения не доставляют особого дискомфорта, но позже болевой синдром усиливается, и уже не только длительные пешие прогулки даются тяжело – пациенту с больными суставами трудно даже приподняться с кровати. Как лечить остеохондроз коленного сустава (ОКС), пока болезнь еще не приковала к постели?
Как развивается остеохондроз коленного сустава?
На коленный сустав приходится большая часть как статистических, так и динамических нагрузок при поддержании тела в вертикальном положении, движении, переноске тяжестей. Изменения начинаются с истончения хрящевой ткани и уменьшения смазочной жидкости, которая обеспечивает скольжение при подвижности. Дефицит полезных и питательных элементов, плохое кровообращение, частые и большие нагрузки или недостаток активности – все это запускает процесс разрушения хряща и останавливает выработку синовиальной жидкости.
Хрящевая ткань увядает, отслаивается, из-за чего сустав воспаляется и ограничивает амплитуду движений. Дело в том, что такие важные вещества, как глюкозамин и хондроитин, перестают синтезироваться в организме или же их доза слишком маленькая, чтобы обслуживать запросы организма. Из-за этого хрящ не может самостоятельно восстановиться, он продолжает терять прочность и эластичность, а вместе с тем – и основные функции. В это время проявляются первые ощутимые симптомы остеохондроза коленного сустава.
Среди форм ОКС выделяют болезни:
Не забывайте! На начальной стадии любая форма ОКС лечится гораздо быстрее.
Причины остеохондроза коленного сустава
При постановке диагноза ОКС в каждом индивидуальном случае сложно выявить конкретную причину развития заболевании. В основном это совокупность факторов.
Что может привести к хондрозу коленного сустава?
В особой группе риска люди преклонного возраста, спортсмены и те, у кого есть избыточный вес.
Внимание! ОКС часто развивается на фоне остеохондроза поясничного отдела позвоночника. Причина – межпозвонковая грыжа, из-за которой бедренная мышца находится в постоянном напряжении. Как следствие – повышенная нагрузка на колено и сужение питающих его сосудов.
Симптомы остеохондроза коленного сустава
Болевой синдром появляется не сразу, характеризуется постепенным нарастанием. Редкие боли после физической активности переходят в серьезные спазматические приступы, при которых очень трудно даже просто согнуть ногу. Например, на 2 степени остеохондроза коленного сустава боль учащается и становится уже регулярной.
Среди главных признаков ОКС:
Существует разные степени тяжести, при которых симптомы более или менее выражены. 3 степени остеохондроза коленного сустава:
При остеохондрозе коленного сустава 1 степени заболевание тяжело распознать, из-за чего его часто запускают до 2 и 3 стадий.
Как диагностируют?
Определением симптомов и лечения остеохондроза коленного сустава занимается врач травматолог-ортопед. Диагностика включает визуальный осмотр, пальпацию, общий анализ крови, УЗИ и рентгенографию. Обычно на рентгенографическом снимке прослеживаются деформация суставов, костей и сужение сосудов, но при необходимости для сбора дополнительных данных доктор может отправить на МРТ и КТ.
Лечение остеохондроза коленного сустава
В основном назначают медикаментозную терапию, физиотерапевтические процедуры и лечебную физкультуру (ЛФК). На первых этапах лечения остеохондроза коленного сустава необходимо купировать боль, снять воспаление и возобновить питание пораженной хрящевой ткани.
Нередко остеохондроз позвоночника предшествует ОКС, поэтому не исключено, что для полной реабилитации и восстановления самочувствия придется взяться за лечение нижнего отдела позвоночника.
Медикаментозное лечение остеохондроза коленного сустава:
Физиотерапия при ОКС:
Кроме того, рекомендуют пройти курс массажа и ежедневно, но щадяще заниматься ЛФК. Для получения максимального эффекта советуют правильно питаться. Например, убрать из рациона алкоголь, консервы, сладости, газировку, а также добавить побольше мяса, бобовых и морепродуктов.
Хирургическое вмешательство используется очень редко, особенно если пациент – пожилой человек. Чаще всего операция нужна при болезни Кенига, выраженных разрушениях костной ткани, отсутствии эффекта от консервативного лечения.
Гимнастика при остеохондрозе коленного сустава
При ОКС не стоит полностью избегать физической активности. Занятия физкультурой нужны для того, чтобы поддерживать в тонусе мышцы и связки, но одновременно с этим и не перегружать сами суставы. Их необходимо постепенно разрабатывать, и это можно сделать с помощью определенных упражнений. В случае с коленными суставами показаны статические нагрузки.
Помните! Гимнастика при остеохондрозе коленного сустава должна длиться не больше 15-20 минут в день. Старайтесь обходиться без резких движений, делать 5-10-15 повторов с перерывами на отдых.
Хондропротекторы для суставов
Остеохондроз коленного сустава сложно вылечить из-за нарушения питания хрящевой ткани. Дефицит питательных элементов приводит к серьезным деструктивным изменениям, от которых нельзя избавиться только курсом НВПП и анальгетиками.
Препараты на основе глюкозамина и хондроитина сульфата, нехватка которых усложняет регенерацию суставов, единственный способ стимулировать их естественное восстановление.
Артракам – один из препаратов группы хондропротекторов, который нацелен и на устранение симптомов, и лечение остеохондроза коленного сустава, а также других суставных патологий. Он дает не кратковременный анестезирующий эффект, а регенерирует хрящ, увеличивает объемы смазочной жидкости и укрепляет сам сустав. Имеет накопительный эффект.
Хондроитин нейтрализует действие ферментов, ответственных за разрушение хрящевой ткани, насыщает ее влагой, активизирует синтез коллагена. Глюкозамин защищает составляющие хряща от разрушения, стимулирует природные механизмы заживления.
Артракам рекомендовано совмещать с анальгетиками и НВПП, можно принимать в качестве профилактики.
От проблем с коленным суставом никто не застрахован. В перспективе остеохондроз даже может стать причиной внезапной инвалидности. Главное – начать вовремя лечиться. Хондопротекторы – ключ к естественной и качественной реабилитации суставов!
Об остеохондрозе позвоночника и методах его лечения вы можете узнать здесь.
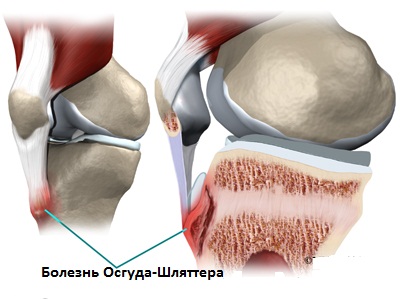
Болезнь Осгуда-Шляттера
И хотя болезнь Осгуда-Шлаттера чаще встречается у мальчиков, гендерный разрыв сужается по мере вовлечения девочек в занятия спортом. Болезнь Осгуда-Шлаттера болезнь поражает больше подростков занимающихся спортом (в соотношение один к пяти).
Возрастной диапазон заболеваемости имеет гендерный фактор так, как у девочек половое созревание наступает раньше, чем у мальчиков. Болезнь Осгуда-Шлаттера обычно возникает у мальчиков в возрасте от 13 до 14 лет и у девочек в возрасте от 11 до 12 лет. Заболевание обычно проходит само по себе по мере того как прекращается рост костной ткани.
Симптомы
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя:
Боли варьируют в зависимости от каждого индивида. У некоторых может быть только легкая боль при выполнении определенных видов деятельности, особенно при выполнение бега или прыжков. У других же боль может быть постоянной и изнурительной. Как правило, болезнь Осгуда-Шлаттера развивается только в одном колене, но иногда может иметь место в обоих коленях. Дискомфорт может быть длительностью от нескольких недель до нескольких месяцев и может повторяться, пока ребенок не перестает расти.
Причины
Факторы риска
Возраст
Болезнь Осгуда-Шляттера происходит во время полового созревания и роста организма. Возрастной диапазон разный у мальчиков и девочек, потому что созревание у девочек начинается раньше. Обычно болезнь Осгуда-Шлаттера развивается у мальчиков в возрасте 13-14 лет а у девочек в возрасте 11-12 лет. Возраст диапазоны отличаются от секса, потому что девочки испытывают полового созревания раньше, чем у мальчиков.
Болезнь Осгуда-Шляттера чаще встречается у мальчиков, но гендерный разрыв сокращается, так как постепенно все больше девочек занимаются спортом.
Занятия спортом
Болезнь Осгуда-Шляттера встречается у почти 20 процентов подростков, которые участвуют в спортивных состязаниях в то время, как только в 5 процентах случаев у подростков, не занимающихся спортом. Заболевание возникает в основном при занятиях такими видами спорта, где требуется много прыжков бег изменения траектории движения. Это, например:
Осложнения
Осложнения болезни Осгуда-Шлаттера встречаются редко. Они могут включать хроническую боль или локальную припухлость, которая хорошо поддается лечению холодными компрессами и приему НПВС. Нередко, даже после того, как симптомы исчезли, может остаться костная шишка на голени в области припухлости. Эта шишка может сохраняться в той или иной степени на протяжении всей жизни ребенка, но это обычно не нарушает функцию колена.
Диагностика
Для диагностики большое значение имеет история заболевания и врачу необходима следующая информация:
Для диагностики болезни Осгуда-Шлаттера болезни, врач проведет осмотр коленного сустава ребенка, что позволит определить наличие отека, болезненности, покраснения. Кроме того, будет оценен объем движений в колене и бедре. Из инструментальных методов диагностики чаще всего применяется рентгенография коленного сустава и голени, позволяющее визуализировать область прикрепления сухожилия надколенника к большеберцовой кости.
Лечение
Обычно болезнь Осгуда-Шлаттера излечивается самостоятельно, и симптомы исчезают после завершения роста костей. Если же симптоматика выраженная, то лечение включает медикаментозное лечение, физиотерапию, ЛФК.
Медикаментозное лечение заключается в назначении болеутоляющих, таких как ацетаминофен (тайленол и др.) или ибупрофен. Физиотерапия позволяет уменьшить воспаление снять отечность и боли.
ЛФК необходимо для подбора упражнений, растягивающих четырехглавую мышцу и подколенные сухожилия, что позволяет снизить нагрузку на область прикрепления сухожилия надколенника к большеберцовой кости. Упражнения на усиление мышц бедра помогают также стабилизировать коленный сустав.
Изменение образа жизни
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Симптомы и лечение юношеского остеохондроза надколенника
В соответствии с МКБ-10 Юношеский остеохондроз надколенника относится к разделу Остеопатии и Хондропатии.
Остеохондропатия колена часто фиксируется у лиц в детском и подростковом периоде. Самой распространенной этиологией патологии выступает повышенная нагрузка на сочленение и травмирование, которое происходит после активной физнагрузки. Раннее диагностирование и терапия создают условия для достижения высоких результатов и снижения риска возникновения рецидивов.
Классификация
Остеохондропатия коленного сочленения – это группа патологических состояний с поражением коленного сустава, которым свойственны собственные признаки и своя локализация повреждений. Классифицируется три вида болезней:
В этой статье пойдет речь о болезни надколенной чашечки.
В отличие от Болезни Кенига (при котором отмечается повреждение внутри сустава) патология Осгуда-Шлаттера и Синдинга-Ларсена-Иогансона предусматривает повреждение апофизов.
Эта патология надколенной чашечки характеризуется болевым ощущением в области коленного сочленения и диагностируется при помощи рентгенисследования, когда на снимке определяется фрагментирование верхнего или нижнего надколенника.
Патпроцесс зачастую поражает пациентов от десяти- до пятнадцатилетнего возраста в пубертатный период. Особо следует отметить подростков мужского пола и усиленно занимающихся спортивными занятиями.
Этиологический фактор до конца не выяснен. Усиленная работа 4-главой мышцы способна разорвать и отделить участок кости от надколенника, что может способствовать некротическим явлениям в нем.
Клинические проявления
Патология на начальных этапах характеризуется бессимптомным течением. Начальные проявления – это болевой синдром, который возникает в начале лишь при физнагрузках. Спустя некоторое время болевое ощущение становится выраженным и локализованным – в передней части колена.
При отсутствии своевременного лечения боль становится постоянной.
Спустя некоторое время пациенты предъявляют жалобы на хромоту и ограничение движения в суставном сочленении.
Осложнения патологии в некоторых случаях приводят к гипертрофии 4-хглавой мышцы, поэтому при сокращении ее появляется болевое ощущение.
Также свойственно этой болезни припухлость сустава, которая формируется в результате локальных изменений в виде гиперемий и формирования бурситов.
Диагностирование
Диагностировать описанное патологическое состояние можно разными методами:
Лечебные мероприятия

Особенностями консервативной терапии выступает снижении физнагрузки на сустав методом иммобилизации. Физнагрузка увеличивается постепенно и исключительно при исчезновении признаков заболевания.
При отсутствии положительного эффекта на протяжении трех месяцев показано хирургическое вмешательство. Оно включает в себя удаление хряща с дальнейшей хондропластикой, микрофрактуринг и остеоперфорацию с помощью артроскопических приборов.
Основная цель консервативной терапии — снижение активности в колене и исключение всех двигательных актов, которые способствуют проявлению боли в коленном сочленении.
Для купирования болевого синдрома применяют анальгетические и антивовоспалительные средства.
Прогноз
Прогноз имеет прямую зависимость от стадии патологии. У подростков при своевременной постановке диагноза и терапии отмечается окончательное выздоровление.
При этой патологии восстановление может затянуться до года. В определенных вариантах дискомфортные ощущения могут отмечаться до трех лет. Это зависит от возраста заболевшего – чем моложе, тем легче и быстрее проводятся лечебные процедуры
Остеохондропатии
Остеохондропатии представляют собой группу болезней опорно-двигательной системы, которые сопровождаются нарушением питания костной ткани в месте приложения высокой механической нагрузки и последующим развитием асептического некроза. Заболевание развивается у детей и подростков, характеризуется длительным течением и имеет относительно благоприятный прогноз.
Причины возникновения
Ведущую роль в формировании патологии играет травматический фактор. К развитию остеохондропатии могут привести как частые однотипные травмы, так и чрезмерно высокие физические нагрузки. Результатом систематического локального травмирования или сильных мышечных сокращений является сдавление, а затем и полная несостоятельность функции сосудов, которые питают кость.
Выделяют также ряд факторов, повышающих риск формирования остеохондропатий:
Действие патологических факторов приводит к развитию подхрящевого некроза определенных участков кости. Постепенно происходит деструкция костной ткани, а затем – изменение формы пораженной области, что нередко сопровождается деформацией ближайшего сустава.
Отличительные признаки остеохондропатий
Все патологии, которые относятся к данной группе заболеваний, имеют ряд общих проявлений:
Патологический процесс поражает эпифизы (расширенные конечные участки) и апофизы (области прикрепления сухожилий) трубчатых костей. Реже наблюдается остеохондропатия позвоночника и губчатых костей.
Развитие патологического процесса
Течение всех остеохондропатий характеризуется 5 последовательными стадиями:
Развитию асептического некроза, как правило, предшествует либо механическая травма, либо длительная ишемия (недостаточность кровоснабжения). В качестве компенсации, возникает воспалительный процесс. Но если травматическое воздействие продолжается, как например, в случае высоких спортивных нагрузок, либо сохраняется ишемия, а тем более, если она усугубляется приемом противовоспалительных средств, блокирующих компенсаторное воспаление, наступает стадия некроза. Иными словами, происходит гибель костной или хрящевой ткани.
Патологический процесс часто заканчивается деформацией пораженной области, выраженность которой будет зависеть от правильного выбора терапии и полноценной разгрузки сустава во время болезни. Отсутствие лечения или неправильная тактика ведения пациента может привести к развитию у ребенка стойкой костной деформации и остеоартроза вторичного характера.
Характеристика отдельных остеохондропатий
Рассмотрим симптоматику и характерные особенности наиболее распространенных вариантов заболевания.
Болезнь Легга-Кальве-Пертеса
Остеохондропатия головки бедренной кости возникает у детей младшего возраста и подростков до начала полового созревания. У мальчиков болезнь встречается гораздо чаще, чем у девочек. Патологический процесс отличается длительным течением: средняя продолжительность составляет 3 года, но иногда болезнь затягивается до 5 и даже 6 лет. Патологические изменения обычно имеют односторонний характер (чаще выявляются слева), но в части случаев поражаются суставы с обеих сторон.
Главными причинами развития болезни Пертеса является предшествующая травма области поражения или чрезмерная спортивная нагрузка в сочетании с местными сосудистыми нарушениями врожденного характера. Допускается также действие таких факторов, как:
Патологический процесс развивается медленно. Симптоматика на первой стадии заболевания неяркая: дети предъявляют жалобы на боль в суставе приступообразного характера, которая, как правило, иррадиирует в колено. Дальнейшее развитие болезни приводит к тому, что ребенок быстро устает при ходьбе, хромает. При отсутствии медицинской помощи или неполноценном лечении возможность свободных движений в суставе затрудняется, а затем нога на стороне поражения становится короче здоровой. Самым неблагоприятным исходом заболевания является развитие остеоартроза тазобедренного сустава у детей с нарушением его функции и выраженным болевым синдромом.
Остеохондропатии коленного сустава
Остеохондропатия бугристости большеберцовой кости, или болезнь Осгуд-Шляттера характерна для юношей старше 13 лет. Поражение может носить одно- или двухсторонний характер.
Болезнь Осгуда-Шлаттера иногда развивается у подростков на фоне полного здоровья. В остальных случаях пациент может отмечает связь патологического процесса с высокими нагрузками на ноги во время интенсивных спортивных тренировок, занятий в балетной школе.
Объективным проявлением патологии является болезненная припухлость, расположенная чуть ниже коленной чашечки. При болезни Осгуд-Шляттера основной жалобой пациентов заболевания является боль в колене, которая усиливается при ходьбе и беге. Функциональные возможности сустава не нарушаются или страдают незначительно.
Еще одним вариантом остеохондропатии коленного сустава является болезнь Синдинга-Ларсена-Йоханссона. Она также диагностируется в основном у мальчиков старше 10 лет, которые активно занимаются спортом. Патология проявляется остеохондропатией нижней или (реже) верхней части надколенника. Субъективно заболевание проявляется болью в передней части коленного сустава, ее интенсивность увеличивается при быстрой ходьбе, беге, подъеме по лестнице. Болезнь Ларсена может сочетаться с болезнью Осгуд-Шляттера.
Болезнь Келлера-II
Остеохондропатия плюсневой кости поражает преимущественно девушек-подростков. Заболевание имеет постепенное начало. В области 2 или 3 плюсневой кости стопы появляются приступообразные боли, которые провоцируют возникновение хромоты. Когда период выраженной болезненности стихает, пациент перестает хромать.
В месте поражения определяется небольшой отек. При отсутствии лечения или неправильной терапии наблюдается укорочение соответствующего пальца, которое сопровождается ограничением движений и резкой болезненностью при пальпации.
Болезнь Келлера-I
Остеохондропатия ладьевидной кости – редкая патология, которая встречается у мальчиков дошкольного возраста. Причиной развития заболевания является травма, а также костная деформация, вызванная недостатком витамина D.
Болезнь Келлера-I сопровождается болью, которая усиливается во время ходьбы, и отеком в области внутренней поверхности стопы. При дальнейшем течении заболевания развивается хромота.
Болезнь Шейермана-Мау (Шоермана-Мау)
Довольно частое заболевание, которое сопровождается поражением апофизов позвонков, возникает у подростков, чаще мужского пола. При болезни Шейермана-Мау образуется кифоз средней и нижней части грудного отдела позвоночника. Формируется косметический недостаток: спина принимает округлый вид. Как правило, это и является поводом для обращения к врачу, так как боли при этой патологии выражены слабо.
Болезнь Кальве
Остеохондропатия тела позвонка – редкое заболевание, которое наблюдается, как правило у мальчиков младшего возраста. Причины развития болезни неясны, допускается роль наследственной предрасположенности.
В большинстве случаев при болезни Кальве происходит поражение позвонка грудного отдела. Ребенок внезапно начинает предъявлять жалобы на боль и усталость в спине. Объективно определяется болезненность и припухлость в области пораженного позвонка.
Болезнь Шинца
Заболевание представляет собой остеохондропатию пяточной кости. Развивается болезнь Шинца у детей в подростковом возрасте, чаще – у девочек. Провоцирующими факторами являются повышенные спортивные нагрузки и постоянное травмирование области пяточного бугра (например, при ношении неудобной обуви). Часто поражаются пяточные бугры с обеих сторон.
Болезнь Шинца сопровождается болями в пятке, которые усиливаются после долгой ходьбы, прыжков, бега. В области пяточного бугра образуется плотная припухлость без признаков воспаления.
Частичные остеохондропатии
Эти варианты заболевания присущи подросткам мужского пола и молодым мужчинам. Чаще всего частичные остеохондропатии локализуются в области коленного сустава. На одной из суставных поверхностей образуется локальный некроз, который может привести к формированию так называемой «суставной мыши» – свободно расположенного внутрисуставного тела. Частичные остеохондропатии также сопровождаются болевым синдромом, выраженность которого усиливается после физической нагрузки.
Лечение в клинике доктора Симкина
Общие принципы терапии остеохондропатий основаны на борьбе с проявлениями патологии и обеспечении покоя пораженной области. Однако истинная причина этой группы заболеваний кроется в нарушении кровообращения в зоне воспаления. Следовательно, и бороться надо не с воспалительными явлениями, а с их причиной. С этой задачей эффективно справляется остеопатия.
В процессе диагностики врач-остеопат при помощи своего основного инструмента – рук – исследует весь организм пациента в целом, выявляя проблемные места и прорабатывая их. В частности, в области патологических изменений при остеохондропатиях специалист определяет локальное напряжение тканей, вызывающее недостаточность кровообращения, и при помощи легкого остеопатического массажа работает над улучшением питания пораженных тканей. Кроме того, возможна еще одна причина напряжения тканей и нарушения кровоснабжения, проявляющаяся в остеохондропатии. Это нарушение баланса тела, например, с его смещением вперед или в сторону. При этом увеличивается нагрузка на соответствующие суставы, сухожилия или позвонки. В свою очередь, причиной этого нарушения может быть полученная когда-то травма. И в этом случае, остеопатия также может быть эффективна для выявления первопричины и эффективного лечения остеохондропатии.
Лечение у врача-остеопата способствует стиханию боли и восстановлению нарушенных функций. Устранение местного дефицита кровообращения обеспечивает профилактику осложнений в виде костных деформаций и вторичного остеоартроза.
Врачи клиники доктора Симкина имеют богатый опыт лечения различных заболеваний. Мы гарантируем профессионализм и внимательность со стороны специалистов, индивидуальный подход к каждому из пациентов.
Записаться на прием можно по телефону или при помощи мессенджеров.
Вам понравилась статья? Добавьте сайт в Закладки браузера