Синовит коленного сустава
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Коленный сустав окружен плотной соединительнотканной капсулой (сумкой), которая, не ограничивая движения, обеспечивает целостность сочленения. Сумка с внутренней стороны покрыта синовиальной оболочкой, вырабатывающей жидкость, которая служит для уменьшения трения и улучшает амортизацию при движении. Синовит коленного сустава – это воспаление синовиальной оболочки, характеризующееся накоплением экссудата в суставной сумке.
Рассказывает специалист ЦМРТ
Дата публикации: 11 Мая 2021 года
Дата проверки: 11 Мая 2021 года
Содержание статьи
Причины синовита коленного сустава
Синовит коленного сустава не является самостоятельным заболеванием – это последствие других патологических процессов (болезней, травматических повреждений), протекающих в организме.
Причины развития синовита делят на две группы: инфекционные и неинфекционные (асептические).
Симптомы синовита коленного сустава
Клиническая картина синовита колена зависит от формы воспаления.
К общим симптомам синовита коленного сустава относятся:
Неинфекционная форма синовита развивается медленно. Первый признак – это дискомфортные ощущения в области пораженного колена, которые обусловлены повышенным давлением жидкости на структуры сочленения. Постепенно присоединяются остальные симптомы.
Инфекционный синовит начинается остро с симптомами интоксикации: подъем температуры до высоких цифр, головная боль, озноб, слабость, тошнота, рвота. Местно в области колена кожа гиперемирована, горячая на ощупь, пальпация вызывает резкую боль.
Стадии развития синовита коленного сустава
Выделяют 4 стадии прогрессирования синовита:
Как диагностировать
Диагноз ставится на основании жалоб, данных анамнеза пациента, результатах клинического осмотра. Для уточнения диагноза с целью выбора тактики лечения применяют следующие лабораторные и аппаратные методы обследования:
Скопление жидкости в коленном суставе
Жидкость в коленном суставе скапливается после травм и некоторых заболеваний. Запускать такое состояние нельзя – это приведет к необратимым изменениям и нарушениям движений. В московской клинике Парамита проводят комплексное лечение таких заболеваний и полностью устраняют угрозу развития хронической патологии.
Особенности строения и функционирования колена
Колено выдерживает самые тяжелые нагрузки. Поэтому при травмах, в том числе, микротравмах, вызванных поднятием тяжестей, работой на коленях оно страдает в первую очередь.
Причины жидкости в колене
При воспалении колена синовиальная капсула воспаляется и начинает активно продуцировать жидкость, в коленном суставе развивается синовит.
По причинам развития синовиты делятся на инфекционные и неинфекционные (асептические).
Асептические синовиты
Скопление жидкости в коленном суставе при данной патологии появляются без участия инфекции. Причины:
Инфекционно-воспалительные синовиты
Воспалительный процесс может вызываться возбудителями инфекции неспецифического (стафилококки, стрептококки) или специфического (туберкулезные микобактерии) характера. В суставной полости скапливается экссудат.
Как развивается патология
Синовиальная капсула отекает, приобретает волнистый вид и начинает продуцировать желтоватого цвета экссудат с хлопьями фибрина. Скапливается жидкость в коленном суставе, содержащийся в ней фибрин выпадает в виде осадка и является основой для синтеза соединительной ткани – спаек, препятствующих движению. Формируется суставная тугоподвижность.
Симптомы
Течение воспаления может быть острым или хроническим.
Острое течение
Симптомы накопления жидкости в коленном суставе развиваются быстро. Изменяется форма колена, появляется болезненность при прощупывании и любых движениях. Характерным признаком наличия экссудата является баллотирование надколенника: при надавливании он погружается внутрь, а затем резко возвращается на место. Иногда при этом прослушивается пощелкивание из-за столкновения надколенника с другими костными структурами. Одновременно появляются симптомы общих нарушений: недомогание, вялость, небольшое повышение температуры.
Если развивается гнойное воспаление, колено становится отечным, покрасневшим. Беспокоит сильная боль, движения в суставе ограничены. Нарушается общее состояние: выраженная лихорадка, головная боль, иногда бред. Если процесс распространяется за пределы суставной полости, воспаляется весь сустав, развиваются абсцессы и флегмоны.
Хроническое течение
Иногда хроническое течение развивается с самого начала, но чаще оно переходит из острого. Симптомы проявляются постепенно: усталость, дискомфорт, нарастающие боли при нагрузках.
Постепенно происходит накопление жидкости, растягивающей капсулу, растяжение суставных связок, развитие подвывихов и вывихов. Заканчивается процесс тугоподвижностью колена и инвалидностью.
Своевременное назначение лечения предупредит развитие осложнений и переход острого воспаления в хроническое. Специалисты клиники Парамита избавят вас от боли и не допустят развития осложнений.
Диагностика – как выявить жидкость в суставе
Скопление жидкости в коленном суставе можно диагностировать, проведя тщательный осмотр больного, обнаружив симптом баллотирования надколенника и другие характерные признаки. После этого врач назначает дополнительное обследование, включающее:
Лечение
Врачи подбирают план лечения по результатам проведенного обследования. В состав комплексной терапии входят:
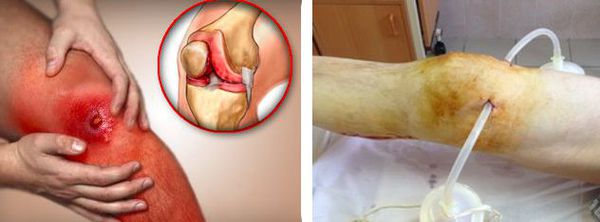
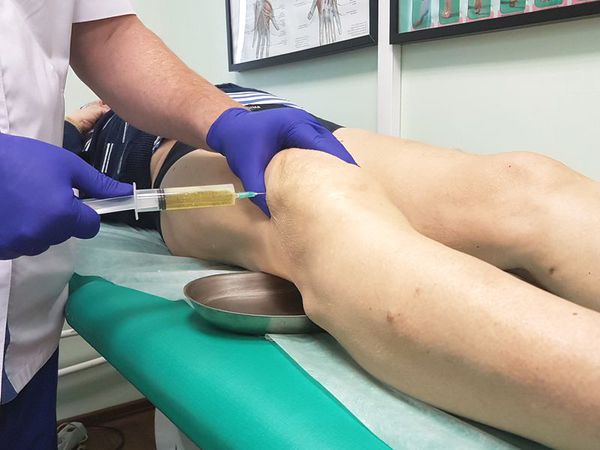
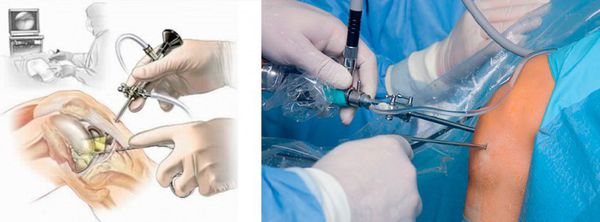
Удаление экссудата из суставной полости
Удаление суставной жидкости проводится с использованием артроскопии или пункции сустава.
Лечебную артроскопию часто проводят в процессе обследования, совмещая диагностику с лечением. Если процесс асептический, достаточно удаления синовиальной жидкости или крови (при травме или гемофилии). При инфекционном процессе, особенно, если он носит гнойный характер, после удаления экссудата в полость сустава вводят лекарственные растворы.
Если артроскопия в клинике не проводится, жидкость из больного сустава удаляется путем прокола (артроцентеза).
При правильном проведении артроскопии и артроцентеза осложнений, как правило, не бывает. Тем не менее, при проведении данной манипуляции возможны следующие осложнения:
Со всеми этими осложнениями врач ортопед-травматолог успешно справляется. Удаление синовиальной жидкости в коленном суставе приносит облегчение пациенту. После проведения процедуры колено фиксируется с помощью шины для обеспечения покоя в течение 5 – 7 дней.
Медикаментозное лечение
Состав медикаментозной терапии подбирается по результатам обследования. Если синовит начался в результате какого-то общего патологического процесса, то лечат основное заболевание, что приводит к излечению колена.
При наличии инфекционного процесса пациенту назначают антибактериальную терапию. В любом случае назначаются препараты из группы нестероидных противовоспалительных средств (НПВС – Ибупрофен, Кетонал), снимающие болевой синдром. Их назначают в виде инъекций, приема внутрь или наружных средств. Противопоказанием для НПВС является выраженное нарушение свертываемости крови (гемофилия).
Глюкокортикоидные гормоны (Дипроспан, Дексаметазон) помогут при сильных болях и выраженной экссудации (когда в большом объеме скопилась жидкость). Но при длительном применении гормоны дают осложнения.
Для улучшения микроциркуляции крови применяют сосудорасширяющие лекарства (Пентоксифиллин).
Физиолечение и ЛФК
Физиотерапевтические процедуры назначается после устранения острых симптомов воспаления. Обычно это происходит на 3 – 5 день лечения. Назначают курсы:
Лечебная физкультура (ЛФК) также применяется после устранения острых симптомов. Физические упражнения необходимы для восстановления работоспособности и профилактики:
Народные методы лечения
Боль и дискомфорт в коленном суставе может тяжело сказываться на качестве жизни человека. Для их устранения народная медицина предлагает:
Но следует понимать, что народные средства должны использоваться только по назначению врача. Применять их самостоятельно категорически противопоказано, такое лечение народными методами может привести к серьезным осложнениям.
Операции
Хирургическое вмешательство как первичная помощь необходимо при подозрении на переломы костей и других серьезных травматических повреждениях, вывихи, а также при нагноениях, если удаление жидкости не привело к улучшению.
Лечить хирургическими методами показано также, если консервативное лечение не приносит больному облегчения. Проводится операция удаления синовиальной оболочки – синовэктимия.
Комплексный подход в лечении жидкости в колене
После всестороннего обследования пациента в нашей клинике ему назначается индивидуально подобранная комплексная терапия, в состав которой входят передовые западные и традиционные восточные методы лечения:
Не терпите боли в суставах, обращайтесь за медицинской помощью в клинику Парамита. Мы вылечим вас, избавим от болей, дискомфорта при ходьбе, вернем радость жизни!
Суставы, Боли
Дата публикации: 27.01.2020
Дата обновления: 02.02.2020
Скопление жидкости в коленном суставе
Специалисты ЦМРТ более 15 лет проводят диагностику и лечение заболеваний и травм суставов. Читайте подробнее на странице Лечение суставов.
При травмах, воспалительных и инфекционных заболеваниях иногда собирается жидкость в колене. В медицинской практике подобное состояние называют синовитом. Это специфическая ответная реакция организма на определенное патологическое воздействие. Пациенты при этом жалуются на боль, нарушение подвижности нижней конечности и другие неприятные симптомы.
При возникновении отека в этой области следует как можно скорее обратиться к врачу, поскольку без лечения могут развиться необратимые последствия. Иногда при таком симптоме требуется оперативное вмешательство.
Рассказывает специалист ЦМРТ
Дата публикации: 24 Сентября 2021 года
Дата проверки: 06 Октября 2021 года
Содержимое статьи
Причины скопления жидкости в коленном суставе
В норме в суставной полости присутствует синовиальная жидкость, необходимая для амортизации, предотвращения трения и диффузного питания хрящей. Вырабатывают эту субстанцию клетки синовиальной оболочки. Патологическое увеличение количества жидкости в колене может образоваться от удара, воспаления или другого неблагоприятного воздействия.
Первая помощь при скоплении жидкости в коленном суставе
При образовании жидкости в коленном суставе причина может быть определена сразу во время проведения неотложных мероприятий. После первичного осмотра врач принимает решение о проведении пункции коленного сустава. В области наружного или внутреннего края надколенника вводится игла для забора экссудата. В результате такой процедуры устраняется отек, вызывающий резкую боль и затрудняющий движения. Полученная жидкость подвергается лабораторной диагностике с целью постановки диагноза.
Не следует заниматься самолечением при обнаружении такой проблемы, поскольку это может привести к необратимому повреждению сустава. Доверить проведение неотложного лечения можно только врачу.
К какому врачу обратиться
При наличии такого симптома следует записаться на прием к ортопеду или травматологу. После проведения первичных лечебных мероприятий и осмотра специалист при необходимости направит пациента к другому профильному врачу для постановки окончательного диагноза.
Что такое бурсит коленного сустава? Причины возникновения, диагностику и методы лечения разберем в статье доктора Башкуровой И. С., врача УЗИ со стажем в 11 лет.
Определение болезни. Причины заболевания
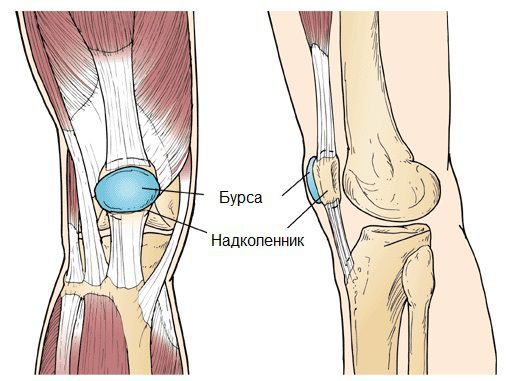
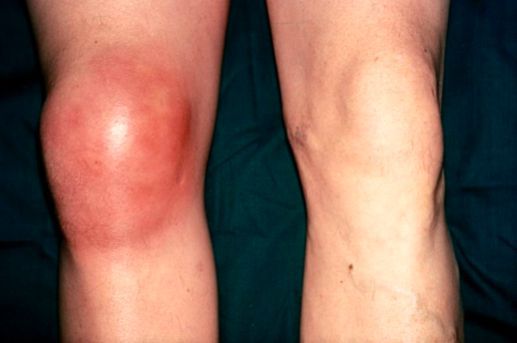
Бурсит коленного сустава — это воспаление синовиальной (суставной) сумки колена, которое проявляется болями в суставе и ограничивает его подвижность, в некоторых случаях вызывает припухлость и покраснение. Протекает в острой или хронической форме.
Краткое содержание статьи — в видео:
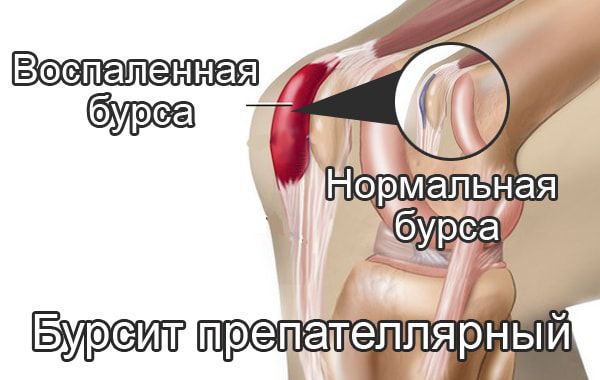
Синовиальная сумка (или бурса) — это небольшая полость с жидкостью. Бурсы расположены в местах наибольшего трения различных тканей: сухожилий, мышц и костных выступов. Благодаря нормальному функционированию суставных сумок, трение при движении уменьшается. Стенка бурс двухслойная: наружный слой состоит из плотной соединительной ткани; внутренний называется синовиальной оболочкой, в норме он вырабатывает небольшое количество жидкости. При нарушении работы синовиальных сумок движения сустава невозможны.
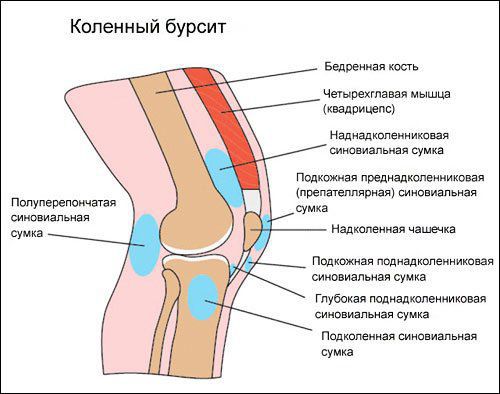
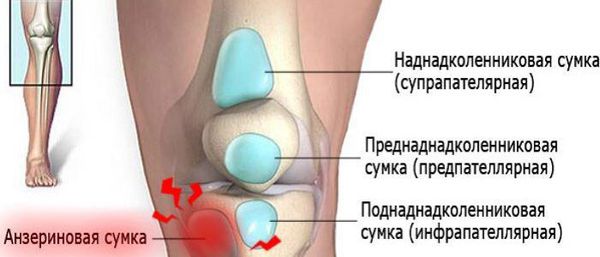
Коленный сустав — один из наиболее сложных суставов в теле человека. Он имеет в своём составе большое количество синовиальных сумок:
Причины возникновения бурсита коленного сустава могут быть различными [5] :
Симптомы бурсита коленного сустава
У бурсита есть общие симптомы, которые будут проявляться при воспалении любой синовиальной сумки, и есть симптомы, характерные только для воспаления сумки определённой локализации.
К общим проявлениям для бурсита любой локализации относятся [1] [5] :
Симптомы бурсита коленного сустава могут различаться в зависимости от того, какая именно сумка воспалена.
Препателлярный бурсит – боль и отёк развиваются в области преднадколенниковой сумки, то есть перед коленной чашечкой.
Супрапателлярный (наднадколенниковый бурсит) — отёк формируется над коленной чашечкой. Боль ощущается при сгибании и разгибании в суставе. При нарастании воспалительных явлений становится пульсирующей и ощущается как в покое, так и при движениях. В случае присоединения инфекции появляются покраснение области сустава, симптомы интоксикации и лихорадка — температура тела повышается до 38-39 °C и выше.
Инфрапателлярный бурсит — боль и отёк развиваются в проекции поднадколенниковых сумок, приблизительно на уровне бугристости большеберцовой кости и несколько выше. На начальных стадиях процесса ограничения движений в суставе нет, но по мере прогрессирования воспаления усиливается боль и отёчность, появляются ограничения в сгибании и разгибании, отёк, гиперемия, гипертермия, симптомы интоксикации.
Анзериновый бурсит (бурсит «гусиной лапки») — гусиной лапкой называется соединение сухожилий трёх мышц (полусухожильной, тонкой и портняжной) в месте их прекрепления к большеберцовой кости. Все местные проявления (отёк, боль, покраснение, локальное повышение кожной температуры) локализуются в проекции анзериновой сумки.
Бурсит полуперепончатой мышцы — это воспаление сумки, расположенной в зоне прикрепления сухожилия полуперепончатой мышцы к задне-медиальной поверхности большеберцовой кости. То есть вся местная симптоматика будет локализоваться в подколенной области с внутренней стороны. Если бурсит переходит в хроническую форму, то формируется киста Бейкера (грыжа в области колена).
Патогенез бурсита коленного сустава
На первых этапах развития бурсита избыточная жидкость (серозный экссудат) прозрачная и однородная. При отсутствии своевременного лечения жидкость в полости синовиальной сумки накапливается, к этому процессу может присоединиться бактериальная инфекция. Основной признак наличия инфекции — нагноение (серозный экссудат становится гнойным). Местно это проявляется нарастанием отёка и болевого синдрома, появляется покраснение кожи, повышается её температура. При прогрессировании гнойного процесса начинают появляться симптомы интоксикации — лихорадка, слабость, недомогание.
В основе патогенеза бурситов при микрокристаллических артропатиях (пирофосфатной, подагрической) лежит отложение солей в виде депозитов в стенке бурсы, что приводит к микротравмам синовиальной оболочки, которая реагирует на повреждение продукцией избыточного количества жидкости и развитием воспаления.
Классификация и стадии развития бурсита коленного сустава
Бурситы, в частности и воспаление синовиальных сумок коленного сустава, классифицируются по ряду признаков [1] [2] [5] [7] :
По клиническому течению: острый, подострый, хронический, рецидивирующий.
По причине возникновения:
По характеру воспаления выделяют серозный бурсит, серозно-фибринозный, гнойный и гнойно-геморрагический.
По расположению воспалённой сумки:
Осложнения бурсита коленного сустава
Осложнения воспалительного процесса синовиальной сумки развиваются при следующих факторах:
В случае присоединения бактериальной инфекции и нагноения синовиальной сумки возможно распространение гнойного процесса как на окружающие ткани, так и на сустав. В первом случае формируются абсцессы и флегмоны, во втором развивается гнойный артрит.
Любой гнойный процесс, особенно распространённый, может привести к развитию интоксикации и сепсиса. Сепсис — это крайне тяжёлое состояние с высокой летальностью, которое лечится только в условиях хирургического стационара или в реанимации.
В итоге после перенесённой флегмоны или гнойного артрита возможно ограничение объёма движений в суставе вплоть до полного отсутствия движений.
Ещё один возможный вариант развития событий — это распространение гнойного процесса на кость. В этом случае происходит разрушение костной ткани и развивается остеомиелит. Это состояние в итоге может приводить не только к ограничению движений в суставе, но и к нарушению опорной функции конечности. Пациент не сможет передвигаться без помощи опорных приспособлений, в зависимости от объёма поражения это могут быть трость, костыли, ходунки или коляски.
Диагностика бурсита коленного сустава
Алгоритм диагностики бурситов коленного сустава достаточно чёткий:
В инструментальную диагностику входит:
МРТ — метод визуализации, позволяющий получить целостную картину сустава, детально оценить состояние околосуставных и внутрисуставных структур. Информативный метод, но отличается относительно высокой стоимостью.
Рентгенография или КТ — проводится для оценки состояния костной ткани. Позволяет определить наличие или отсутствие очагов разрушения (деструкции) кости, дегенеративно-дистрофических изменений.
Диагностическая пункция — из суставной сумки извлекается экссудат (воспалительная жидкость), определяется характер и объём жидкости. В дальнейшем он отправляется на лабораторный анализ.
Лабораторная диагностика включает в себя следующие анализы:
Лечение бурсита коленного сустава
Методы лечения бурсита делятся на консервативные (медикаментозное, физиотерапевтическое лечение) и хирургические.
Лечение бурсита коленного сустава начинается с обеспечения покоя поражённому суставу: фиксация ортезом или повязкой, устранение нагрузки и полной опоры на ногу.
Далее назначается медикаментозное лечение. Если бурсит неспецифической и неаутоиммунной природы, то врач назначает нестероидные противовоспалительные средства (НПВС) в таблетках или инъекциях, например ибупрофен, мовалис, кеторолак, кетопрофен, препараты группы коксибов.
При наличии у пациента противопоказаний к приёму НПВС назначаются анальгин или парацетамол. При сильно выраженном болевом синдроме и отсутствии эффекта от анальгина и парацетамола назначают трамадол. По показаниям возможно назначение нестероидных противовоспалительных мазей на зону поражения. Если у пациента постоянно повторяющийся бурсит, то возможно местное инъекционное введение глюкокортикостероидных препаратов, например дипроспана.
Назначенное лечение проводится 5-7 дней. При наличии хорошего эффекта в виде уменьшения воспалительной симптоматики к лечению добавляют физиотерапию. Если эффекта от лечения нет или он недостаточный, то препараты заменяют на другие той же группы (НПВС). При присоединении инфекции назначают антибиотики.
При большом количестве жидкости в полости сумки в асептических условиях выполняется пункция — как для удаления экссудата, так и с целью введения противовоспалительного лекарственного средства. При наличии гнойного воспаления выполняется пункция с последующим дренированием полости сумки для обеспечения постоянного оттока отделяемого.
При ревматоидной и подагрической природе заболевания проводится лечение основного заболевания и его местных проявлений. Лечение в этом случает назначает врач-ревматолог.
Разница в лечении хронического и острого бурсита заключается в том, что при хроническом бурсите покой и иммобилизация менее целесообразны, но важное значение имеют физиотерапевтические упражнения, направленные на увеличение мобильности сустава.
Прогноз. Профилактика
Профилактика бурсита направлена на устранение возможных причин возникновения заболевания [1] [5] [7] :
«Это болезнь молодых». Что такое синовит коленного сустава?
Оказывается, даже хронический тонзиллит может стать причиной синовита коленного сустава — заболевания, которым чаще страдают молодые люди.
Почему воспаляются колени, какой вид спорта может им навредить и как коронавирус влияет на наши суставы, рассказала Галина Геннадьевна Степанюк, врач-ревматолог медицинского центра «Томография».
— Что такое синовит коленного сустава? Какие симптомы сопровождают это заболевание?
— Каждый сустав окружен синовиальной оболочкой. Воспаление этой оболочки и называют синовитом коленного сустава.
Причины возникновения заболевания:
Классическая история — хронический тонзиллит. Человек может жить с ним всю жизнь, но при одном из обострений (например, после переохлаждения) эта инфекция может стать причиной развития синовита.
Самое главное при лечение синовита — выявить причину. От этого зависит выбор специалиста.
Если была травма, а других заболеваний нет, значит, за лечением необходимо отправиться
к травматологу. В остальных случаях болезнью должен заниматься ревматолог.
— Какие факторы провоцируют возникновение болезни?
— Любые факторы, негативно влияющие на иммунитет, могут спровоцировать возникновение синовита — путем обострения скрытой или хронической инфекции. Также стресс, например, может усугубить течение псориаза, а это в свою очередь станет толчком для развития воспаления сустава.
Вредят суставам и чрезмерные нагрузки. Например, человек всю жизнь не занимался спортом и вдруг в один миг решил стать спортсменом, но наращивал нагрузку не постепенно. На это суставы могут отреагировать легкими отеками. В таких случаях, если ограничить физкультуру, в течение нескольких дней симптоматика уходит, не требуя никакого лечения. Однако если через неделю состояние не улучшилось, необходимо обращаться к врачу.
Ни в коем случае нельзя греть воспаленный сустав: это только ухудшит состояние.
— Как часто возникает эта проблема? Кто в группе риска?
— Синовит — в основном болезнь молодых. Это касается синовитов, развившихся и на фоне инфекций и аутоиммунных заболеваний, и на фоне спортивных травм.
Иногда синовит возникает вследствие остеоартроза, и это уже более возрастные пациенты, чаще — с избыточной массой тела. В группе риска и любители ненормированных «дачных» нагрузок.
— Какие методы диагностики существуют?
— Методов может быть несколько.
— Каким должно быть лечение?
— Лечение синовита всегда зависит от причины, вызвавшей заболевание. Подчеркиваю: если причина — травма, то лечением будет заниматься ортопед-травматолог. В остальных случаях это дело врача-ревматолога.
В редких, крайних случаях, если никакие другие меры не помогают избавиться от синовита, делается синовэктомия — частичное удаление синовиальной оболочки с целью уменьшения выработки ею воспалительной жидкости. При этом, если синовит вызван доброкачественной опухолью, оперативное вмешательство неизбежно.
— Как долго длится лечение?
— Как правило, суставы лечатся долго, а начинать лечение лучше как можно раньше.
Если не лечить синовит, воспалительный процесс переходит в хроническую форму. Быстро прогрессирует артроз, страдает сустав, уменьшается суставная щель, и в перспективе перед пациентом может встать необходимость замены сустава.