Электролитный дисбаланс при сердечно–сосудистых заболеваниях – коррекция необходима!
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Наряду с изучением известных и доказательно значимых факторов риска развития многих сердечно–сосудистых заболеваний, отмечается повышение внимания к оценке влияния дизэлектролитных расстройств в патогенезе данной нозологической группы. Особенно актуально изучение дисбаланса макроэлементов (избытка натрия и дефицита калия, магния, кальция) и эссенциальных микроэлементов (цинка, селена, марганца, меди). И если разработка последних представляется относительно «новым» направлением, то влияние макроэлементов на патогенез, клинику, развитие осложнений заболеваний неоспоримо.
На одно из первых мест претендуют такие изменения как гипокалиемия и гипомагниемия. Гипокалиемией считают стойкое снижение сывороточной концентрации калия менее 3,5 мэкв/л. Причины развития данного состояния достаточно разнообразны. Некоторые из них приведены в таблице 1.
Клинически гипокалиемия проявляется воздействием на мышечную ткань: скелетную мускулатуру – миопатический синдром – мышечная боль, слабость, при резком снижении сывороточного уровня калия вплоть до рабдомиолиза, гладкомышечную мускулатуру – снижение перистальтики кишечника, запоры. Возможно развитие периферической полинейропатии (участие в проведении импульсов), признаком которой служат парестезии.
Чаще всего мишенью гипокалиемии становится сердечно–сосудистая система. Множество экспериментальных, клинических и эпидемиологических исследований однозначно подтвердили положительное влияние калия в профилактике и лечении артериальной гипертензии и ее осложнений – острого нарушения мозгового кровообращения.
Исследование DASH (459 больных) показало, что при алиментарном увеличении введения калия с пищей (овощи, фрукты, молочные продукты с низкой жирностью), отмечено достоверное снижение АД у лиц с умеренно повышенным АД на 11,4/5,1 мм рт.ст. (р
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Нарушение процессов реполяризации
Общие сведения
Процесс реполяризации это фаза, во время которой восстанавливается исходный потенциал покоя мембраны нервной клетки после прохождения через нее нервного импульса. Во время прохождения нервного импульса происходит временное изменение молекулярной структуры мембраны, в результате которого ионы могут свободно проходить через нее. Во время реполяризации ионы диффундируют в обратном направлении для восстановления прежнего электрического заряда мембраны, после чего нерв бывает готов к дальнейшей передаче через него импульсов.
Среди наиболее распространенных причин нарушения процессов реполяризации выделяют:
ишемическую болезнь сердца;
гипертрофию и перенапряжение миокарда желудочков;
нарушение последовательности деполяризации;
Нарушения процессов реполяризации у подростков стали встречаться значительно чаще. Не существует данных, касающихся длительных динамических наблюдений за такими подростками. В то же время могут наблюдаться случаи, когда довольно выраженные нарушения реполяризации сердца у подростка имели место с 7-8-летнего возраста, иногда с положительной динамикой на ЭКГ без специального лечения.
Положительная динамика на ЭКГ свидетельствует о функциональном (обменном) генезе нарушений процесса реполяризации. Подростков с такими отклонениями необходимо обследовать в стационаре с использованием комплексного лечения (кортикотропный гормон, панангин, анаприлин, кокарбоксилаза, витамины) с обязательным диспансерным наблюдением.
Многочисленные исследования показали, что нарушение реполяризации может быть спровоцировано сотней причин. Все они разделяются на несколько основных групп, зависимо от своих особенностей:
заболевания, связанные с нарушением работы нейроэндокринной системы. Именно она отчасти регулирует работу всех органов сердечно-сосудистой системы;
болезни сердца (ишемия, гипертрофия, нарушение электролитного баланса);
фармакологическое воздействие, прием лекарственных препаратов, оказывающих негативное воздействие на сердце.
Также известны неспецифические причины, которые способны спровоцировать изменение процессов реполяризации. В данном случае, подразумевают его диагностирование у подростков. Точный список факторов, провоцирующих эти нарушения, докторам пока не известен. Но, практика показывает, что в подростковом возрасте нарушение реполяризации миокарда желудочков встречается достаточно часто, в большинстве случаев, проходит самостоятельно, не требуя медикаментозного лечения.
Причины нарушения процессов реполяризации
Многочисленные исследования показали, что нарушение реполяризации разделяются на несколько основных групп, зависимо от своих особенностей. Заболевания, связанные с нарушением работы нейроэндокринной системы. Именно она отчасти регулирует работу всех органов сердечно-сосудистой системы. Болезни сердца – к ним относят ишемию, гипертрофию, нарушение электролитного баланса;
Также известны неспецифические причины, которые способны спровоцировать изменение процессов реполяризации миокарда. В данном случае, подразумевают его диагностирование у подростков. Точный список факторов, провоцирующих эти нарушения, докторам пока не известен. Но, практика показывает, что в подростковом возрасте нарушение реполяризации миокарда желудочков встречается достаточно часто, в большинстве случаев, проходит самостоятельно, не требуя медикаментозного лечения.
Симптоматика
Что опасно в данной ситуации, это практически полное отсутствие симптомов заболевания. Зачастую реполяризация левого желудочка обнаруживается только при проведении ЭКГ, на проведение которого человек получил направление совсем по иной причине. ЭКГ покажет нарушения реполяризации. По электрокардиограмме, врач имеет возможность поставить такой диагноз как нарушение процессов реполяризации, происходящих в миокарде:
изменения зубца Р, свидетельствует о наличие деполяризации предсердий;
комплекс QRS покажет деполяризацию миокарда желудочков. На кардиограмме можно заметить, что Q и S – отрицательные, R – положительный. При этом последних зубцов может быть несколько;
зубец Т дает информирование про особенности реполяризации желудочков, по его отклонениям от нормы и диагностируются нарушения.
Из общей картины заболевания очень часто выделяют его форму – синдром ранней реполяризации миокарда. Это значит, что все процессы восстановления электрического заряда запускаются раньше, чем это должно быть. На кардиограмме такое изменение будет отображаться следующим образом:
сегмент ST начинает подниматься от точки J;
в нисходящем участке зубца R могут обнаруживаться своеобразные зазубрины;
на фоне подъема ST наблюдается вогнутость. Она направлена вверх;
зубец Т характеризуется узостью и асимметрией.
Понятно, что нюансов существует на порядок больше, и прочитать их на результатах ЭКГ сможет только квалифицированный специалист, равно как и назначить эффективное лечение.
Лечение нарушения процессов реполяризации
Лечение будет зависеть в первую очередь от главной причины причины, спровоцировавшей эти нарушения. Если она выявлена, то главной целью станет именно ее устранение с повторной диагностикой после прохождения пациентом курса лечения. Если же первопричины как таковой нет, терапия производится в следующих направлениях:
витаминные препараты (поддержат полноценную работу сердца, смогут обеспечить поступление всех необходимых ему витаминов и микроэлементов);
кортикотропные гормоны (основным действующим веществом является кортизон, который оказывает благотворное воздействие на процессы, происходящие в организме);
кокарбоксилазы гидрохлорид (помогает восстановить обмен углеводов, улучшить трофику центральной и периферической НС, благотворно влияет на сердечно-сосудистую систему);
анаприлин или панангин, препараты из группы бета-блокаторов.
Прежде, чем подобрать препарат и его дозировку, врач в обязательном тщательно изучает результаты анализов, получая полную оценку состояния здоровья пациента. Только в том случае, если нарушение действительно представляет угрозу для здоровья, например, если диагностирован синдром ранней реполяризации желудочков миокарда, врач подберет максимально эффективную терапию.
В большинстве случаев основой лечения нарушения процессов реполяризации становятся витаминные препараты и средства для поддержания работы сердца. Если говорить про бета-блокаторы, то они применяются только в крайних случаях.
Электролитные нарушения на экг что это такое
Изменение содержания основных электролитов в крови ребенка сказывается на функциональном состоянии сердца:
• небольшие и непродолжительные колебания концентрации электролитов в крови, как правило, не влияют на метаболизм миокарда и клинически не проявляются;
• при глубоких и длительных дизэлектролитемиях, когда имеет место поломка «ионных насосов» и «ионных каналов», возникают нарушения электролитного баланса непосредственно в миокардиоцитах, что приводит к нарушению функционального состояния сердца и проявляется клинически в виде различных аритмий и изменения звучности тонов сердца.
Дефицит калия возникает при диарее или рвоте, продолжительной терапии диуретическими средствами и кортикостероидами.
Гипокалиемия повышает возбудимость автономных центров и чаще всего вызывает предсердные и желудочковые экстрасистолы, реже предсердную тахикардию в сочетании с атриовентрикулярной блокадой.
На ЭКГ появляется горизонтальное смещение сегмента ST ниже изолинии, уменьшение амплитуды зубца Т или его инверсия, увеличение амплитуды зубца U, который становится отчетливо виден. Наблюдается удлинение электрической систолы желудочков.
Избыток калия во внеклеточной жидкости понижает трансмембранный градиент калия и вследствие этого происходит замедление проводимости.
Изменения в сердце при гиперкалиемии диагностируются на ЭКГ в виде высоких, узких, заостренных зубцов Т, постепенного укорочения интервала Q-T, замедления атриовентрикулярной проводимости.
Учебное видео расшифровки ЭКГ при электролитных нарушениях
При резком повышении концентрации калия замедляется внутрижелудочковая проводимость, что проявляется значительным расширением комплекса QRS, непосредственно переходящего в зубец Т. В некоторых случаях такие изменения могут вызывать угрожающие жизни нарушения ритма сердца. Известны случаи аритмии, регистрируемые у новорожденных младенцев с гиперкалиемией, возникшей в результате врожденного адреногенитального синдрома.
Дефицит кальция у новорожденных детей возникает чаще всего при дыхательном или метаболическом ацидозе.
Гипокальциемия понижает сократительную способность миокарда, тем самым усугубляя сердечную недостаточность. Клинически проявляется тахикардией, приглушением или глухостью тонов сердца. На ЭКГ дефицит кальция выражается в виде прогрессирующего удлинения интервала Q-T. Может отмечаться снижение вольтажа зубца Т и укорочение интервала P-Q.
Избыток кальция только при высоких концентрациях может приводить к нарушениям ритма сердца в виде желудочковых экстрасистол, желудочковых тахикардии, а также к некоторому замедлению атриовентрикулярной проводимости.
На ЭКГ диагностируется укорочение интервала Q-T за счет более раннего начала зубца Т, продолжительность самого зубца Т может увеличиваться. Зубец Т часто бывает сниженным, закругленным, двухфазным или отрицательным. Удлиняется интервал P-Q. Резкая гиперкальциемия может приводить к мерцанию предсердий.
Избыток магния удлиняет рефрактерный период миокарда, угнетает возбудимость и замедляет проводимость и проявляется на ЭКГ брадикардией, удлинением интервала P-Q, уширением комплекса QRS. Гипермагниемия может вызвать появление наджелудочковых и желудочковых аритмий.
Дефицит магния проявляется уменьшением ширины комплекса QRS и снижением амплитуды зубца Т.
Кардиопатии при аспирационном синдроме
При аспирационном синдроме у новорожденных детей на фоне вентиляционно-перфузионных нарушений в легких и гипоксемии возникает легочная сосудистая гипертензия, возрастает функциональная гемодинамическая нагрузка, преимущественно на правое сердце.
Диагностика кардиопатии осуществляется по данным ультразвукового исследования сердца и электрокардиографии.
В этом случае эхокардиограмма показывает увеличение диаметра правого желудочка и правого предсердия. На доплеркардиограмме диагностируются признаки высокого давления крови в устье легочной артерии.
Электрокардиографическая картина характеризуется резким отклонением ЭОС вправо, высоким, остроконечным зубцом Р в II, III, aVF, VI отведениях, желудочковым комплексом типа Rs или R в VI отведении, типа rS или rs в V5—V6 отведениях и нарушением фазы реполяризации миокарда желудочков в виде различных изменений зубца Т в правых прекордиальных отведениях. Расширение полости правого предсердия проявляется в виде увеличения амплитуды зубца Р во II, VI отведениях с заостренной вершиной.
После купирования аспирационного синдрома происходит восстановление функционального состояния сердца и описанные изменения исчезают.
ЭКГ: описание, норма и признаки патологий
Принцип ЭКГ
Работа аппарата ЭКГ заключается в том, что датчики, размещенные на теле пациента фиксируют вектор и силу электрического заряда, который создает сердце в процессе работы. Изменения вектора электрического заряда записывается на бумажной ленте в виде графика. Анализ этого графика позволяют сделать вывод о правильности работы сердца и возможных заболеваниях.
Регистрация электрокардиограммы осуществляется в:
Регистрация ЭКГ в 3 стандартных отведениях
Регистрация электрокардиограммы в 3 стандартных отведениях называется одноканальной ЭКГ. Она позволяет получить общую картину состояния сердца и используется при кардиологическом обследовании пациента при отсутствии специфических жалоб.
Определяется разность потенциалов между:
Эти отведения образуют равносторонний треугольник Эйнтховена, вершины которого расположены на электродах, размещенных на конечностях. В середине треугольника находится электрический центр сердца. Электрод на правой не используется для отведений, а предназначен для заземления.
Регистрация ЭКГ в 12 отведениях
Регистрация электрокардиограммы в 12 отведениях используется при специфических жалобах пациентов для получения дополнительной информации о работе сердечно-сосудистой системы, небольших изменениях, выявления очага ишемии или некроза, причин нарушения проводимости и ритма.
Помимо 3 стандартных отведений определяется разность потенциалов между:
Кроме этого используются шесть однополюсных грудных отведений, когда 6 электродов устанавливаются непосредственно на грудную клетку:
Регистрация данных с однополюсных грудных отведений позволяет судить о положении сердца в грудной клетке, величине желудочков, определить гипертрофию правых отделов, оценить состояние предсердий и выявить различные патологии.
Регистрация ЭКГ в 12 отведениях позволяет определить даже небольшие изменения в работе сердца, которые не покажет регистрация ЭКГ в 3 стандартных отведениях.
Что показывает ЭКГ
При наличии патологий электрокардиография может выявить:
Нормальная ЭКГ
На нормальной электрокардиограмме последовательно отображаются:
Норма интервалов составляет:
Частота сердечных сокращений рассчитывается как:
Нормой считается 50-90 ударов в минуту.
Например, если расстояние R составило 20 мм, а кардиограмма снята при скорости 25 мм/c:
ЧСС = 60/(20*0,04) = 75 ударов в минуту (в норме).
Сердечный ритм оценивается по степени ритмичности кардиограммы. В норме она должны быть повторяющейся с возможными отклонениями до 10%. Для оценки отклонений сравниваются расстояние между зубцами R-R.
При этом сердечный ритм в норме имеет синусовую природу, на что указывает зубец P, который положителен в 1 и 2 отведении и отрицателен в отведении aVR.
В основном такие показатель говорят о том, что сердце здорово. Но стоит помнить, что расшифровку ЭКГ должен делать врач, только он может поставить правильный диагноз, поэтому не стоит расшифровывать электрокардиограмму самостоятельно.
Патологии в ЭКГ
Электрокардиограмма отличная от нормальной может указывать на различные заболевания и нарушения в работе сердца.
Среди заболеваний могут быть:
Аритмия
Аритмия характеризуется тем, что среди нормальных сокращений сердца есть и сокращения с отклонениями от нормы, сердце бьется реже или чаще, чем нужно, размер зубцов кардиограммы не одинаковый в каждом сердцебиении.
Такие особенности ЭКГ могут говорить об аритмии.
Аритмия может быть опасна и приводить к тромбоэмболии, сердечной недостаточности и даже остановке сердца при отсутствии своевременного лечения и помощи.
Гипертрофия предсердий
При гипертрофии левого предсердия на ЭКГ зубец P в 1 и 2 отведении является двугорбым, а в V1 отрицательным и продолжительными.
Гипертрофия миокарда предсердий — это увеличение толщины миокардиальной стенки сердца, в условиях хронической перегрузки работы сердца объемом и давлением. Гипертрофия может привести к аритмии сердца.
Блокада
При блокаде ножек пучка Гиса на ЭКГ наблюдается уширением интервала QRS, а при полной блокаде сегмент ST и зубец Т становятся отрицательными.
Ишемическая болезнь
При ишемической болезни сердца на ЭКГ сегмент ST слегка опущен, а зубец T имеет неглубокое отрицательное значение.
Ишемическая болезнь представляет собой стеноз коронарных артерий в результате атеросклероза. В результате закупорки артерии может развиться инфаркт миокарда.
Перикардит
При своевременной диагностике и лечении пациент полностью выздоравливает.
Миокардит
При миокардите на ЭКГ чаще наблюдается депрессия сегмента ST и отрицательный зубец Т. Но не всегда, бывают и другие особенности ЭКГ, которые указывают на миокардит, такие как изменение продолжительности интервала PQ, признаки, указывающие на блокады левой или правой ножки ПГ и нарушение ритма сердца.
При обнаружении миокардита положена госпитализация и лечение.
Тромбоэмболия
Тромбоэмболия представляет собой закупорку сосуда тромбом и нарушение кровотока.
При обнаружении тромбоэмболии необходима срочная госпитализация и лечение.
Гипокалиемия
Лечение направлено на восполнения уровня калия в организме.
Тахикардия
Тахикардия характеризуется увеличением частоты сердечных сокращений выше 90 ударов в минуту в покое. При тахикардии на ЭКГ может наблюдаться увеличенный сегмент QRS.
Тахикардия это симптом, который указывает на наличие ряда заболеваний чаще эндокринной и нервной систем.
При выявлении тахикардии требуется дальнейшая диагностика для выявления причины и ее устранения.
Инфаркт миокарда
При инфаркте миокарда на ЭКГ в одном случае может наблюдаться как отсутствие подъема сегмента ST и зубца Q, так и подъем и деформация сегмента ST, большой зубец Q и остроконечный отрицательный зубец T.
Инфаркт миокарда возникает из-за тромбоза коронарной артерии, в результате чего возникает закупорка артерии, частичное или полное прекращение кровоснабжения и начало процесса отмирания тканей.
Как проходит диагностика ЭКГ
Процедура электрокардиографии происходит безболезненно и быстро:
При суточном холтеровском мониторировании врач размещает датчики на теле пациента, которые подключены к небольшому портативному устройству, собирающими данные электрокардиографии непрерывно в течение суток. Датчики и устройство ЭКГ прячутся под одежду и пациент носит их 24 часа. Затем возвращается к врачу, снимает устройство и датчики. Доктор анализирует ЭКГ, делает выводы и ставит диагноз пациенту.
Методы ЭКГ
Расшифровка ЭКГ
Расшифровкой электрокардиограммы занимается врач, только он может выявить заболевания, поставить правильный диагноз и дать дальнейшие направления. Человеку без медицинского образования заниматься расшифровкой ЭКГ не следует.
При расшифровке электрокардиограммы диагност обращает внимание на продолжительность, амплитуду, форму, частоту, повторяемость и прочие параметры следующих элементов кардиограммы:
Когда нужно делать ЭКГ
Электрокардиографию следует делать в следующих случаях:
Стоимость ЭКГ в нашей клинике
Мы оказываем следующие услуги в области кардиологии и ЭКГ диагностики:
Записаться на ЭКГ к врачу можно через онлайн форму на сайте или по телефонам 8 (800) 350-94-58 и +7 (4872) 49-57-57.
Специалистам
C. Давыдова, кандидат медицинских наук, И. Комиссаренко, доктор медицинских наук, Городская клиническая урологическая больница No 47, ЦНИИ гастроэнтерологии, Москва
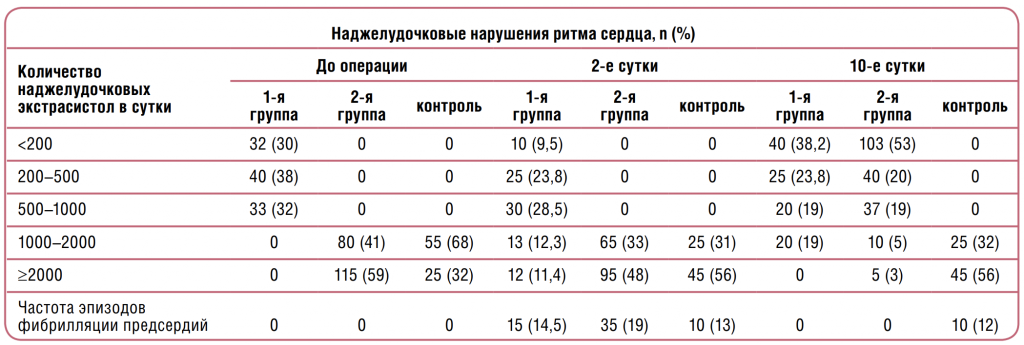
Клинические состояния, при которых нарушается электролитный гомеостаз, весьма распространены. Нарушения концентрации электролитов при заболеваниях желудочно-кишечного тракта могут возникать при рвоте, аспирации содержимого желудка через зонд, при диарее, кишечных свищах, после обширных резекций кишечника, при синдроме короткой кишки, в пред-, интра- и послеоперационном периодах (их причины: промывание желудка, ограничение приема жидкости перед операцией, прием стероидов, мочегонных, слабительных и других препаратов, влияющих на водно-электролитный обмен, потери внеклеточной жидкости в третье пространство, испарение с поверхности операционной раны и др.). При изучении последствий различных объемов резекции кишечника выявлено, что из объемных операций наименее метаболически агрессивны большие резекции кишки с сохранением баугиниевой заслонки (изолированные тонкокишечные с сохранением илеоцекального угла, левосторонние гемиколэктомии, резекции поперечной ободочной кишки). При анализе лабораторных показателей наименьшие сдвиги выявлены при резекциях поперечной ободочной кишки; они наблюдаются лишь в раннем послеоперационном периоде и затем постепенно, в течение 1–2 лет, становятся преходящими [1]. Более заметны электролитные и белковые нарушения при больших резекциях тонкой кишки. При субтотальных резекциях кишки отмечаются проявления диарейного синдрома, синдрома нарушенного всасывания – СНВ (особенно если удалена илеоцекальная область). У больных с суперкороткой кишкой сдвиги в балансе калия и магния выражены очень сильно. У этой категории больных, независимо от характера патологии, приведшей к столь калечащим операциям, в отдаленном периоде (сроки наблюдения до 1 года и более) отмечен низкий уровень калия (в меньшей степени – магния) даже в плазме крови. Нарушения обмена калия и магния также встречаются при заболеваниях эндокринной системы (гипокалиемия – при диабетическом кетоацидозе, гипокалиемия и гипомагниемия – при гиперосмолярном гипергликемическом некетоацидотическом синдроме, гиперкалиемия – при острой надпочечниковой недостаточности), сердечно-сосудистой системы (гипокалиемия – при застойной сердечной недостаточности и отеке легкого), при почечной недостаточности (гиперкалиемия и гипермагниемия), при панкреатите (гипокалиемия и гипомагниемия), печеночной недостаточности (гипокалиемия и гипомагниемия), при ожогах (гиперкалиемия) и др. Ионы калия содержатся преимущественно внутри клетки, поддерживая поляризацию клеточных мембран, стимулируя активность многих ферментных систем, в частности систем, участвующих в синтезе АТФ, гликогена, белков, ацетилхолина и пр. Недостаточное содержание калия в организме возможно при применении некоторых мочегонных средств, особенно тиазидов или диакарба, гормональных препаратов (гидрокортизона и пр.), при интоксикации сердечными гликозидами и т.д. Гипокалиемия может развиться после введения препаратов инсулина, увеличивающего проникновение иона калия в клетки. Гипокалигистия (уменьшение содержания калия в тканях) может быть при генерализованной или локальной гипоксии даже в случае нормальной концентрации калия в плазме крови: сокращение образования АТФ нарушает возврат калия в клетку. Понижение уровня калия 4,6 ммоль/л развивались намного реже [19, 20]. Дефицит магния в крови также обусловливает опасные нарушения сердечного ритма. Наиболее типичный вариант аритмии при дефиците магния – желудочковая тахикардия под названием пируэт – грозное состояние, переходящее в фибрилляцию желудочков и при отсутствии лечения приводящее к смертельному исходу [17, 21]. За урологической помощью обращаются преимущественно мужчины пожилого возраста, страдающие заболеваниями как органов мочеполовой системы, так и сердечно-сосудистыми. Нередко у данной категории больных в послеоперационном периоде развиваются суправентрикулярные нарушения ритма сердца. Нами оценена эффективность препарата Панангин в комплексной терапии для лечения и профилактики аритмий у 300 мужчин в возрасте старше 40 лет, страдающих заболеваниями мочеполовой и сердечно-сосудистой систем и находившихся на лечении в городской клинической урологической больнице № 47 Департамента здравоохранения г. Москвы. При этом больных с сочетанием ИБС и гипертонической болезни было 60%, с гипертонической болезнью – 20%, с ИБС и стенокардией I и II ФК – 20%. В зависимости от основного диагноза больным были произведены: трансуретральная резекция предстательной железы, дистанционная литотрипсия, нефрэктомия, радикальная простатэктомия и некоторые другие оперативные вмешательства. Все больные на предоперационном этапе прошли холтеровское мониторирование (ХМЭКГ) и были проконсультированы кардиологом. Впослеоперационном периоде, на 2‑е и 10‑е сутки, проводили повторный осмотр кардиологом и ХМ-ЭКГ; при необходимости корректировали кардиотропную терапию.
В исследование не включали больных, страдающих постоянной и пароксизмальной формами фибрилляции предсердий, а также постоянно получающих β-адреноблокаторы. У всех больных при ХМ-ЭКГ был зарегистрирован синусовый ритм со средней частотой сердечных сокращений за сутки от 58 до 85 в минуту и наджелудочковые нарушения ритма сердца (см. таблицу). С учетом количества зарегистрированных экстрасистол больные были разделены на 2 группы: в 1‑ю вошли больные (n=105) с исходным количеством наджелудочковых экстрасистол 1000 в сутки). В контрольной группе плановую терапию не проводили. При необходимости назначали амиодарон для купирования пароксизмов фибрилляции предсердий. На 2‑е сутки после оперативного вмешательства в 1‑й группе пароксизмы фибрилляции предсердий были выявлены у 15 (14,5%) больных, причем пароксизмы оказались кратковременными и купировались самостоятельно. Среди остальных 90 пациентов этой группы у 9,5% пациентов отмечено 1000 наджелудочковых экстрасистол в сутки. На 10‑е сутки после операции на фоне терапии эпизоды фибрилляции предсердий не регистрировали, а число больных с количеством наджелудочковых экстрасистол >1000 в сутки уменьшилось до 8%. В контрольной группе, в которой превентивную терапию метопрололом и Панангином не проводили, на 2‑е сутки после оперативного вмешательства регистрировали такие же нарушения ритма и с такой же частотой, как и в основной группе. Статистически достоверных различий не обнаружено. Однако на 10‑й день после оперативного вмешательства количество наджелудочковых экстрасистол >1000 в сутки отмечено у 88% больных контрольной группы, что достоверно выше, чем в основной (8%). Кроме того, у 12% пациентов контрольной группы на 10‑й день после операции зарегистрированы пароксизмы фибрилляции предсердий, которых не было у больных, получавших терапию метопрололом и Панангином. Проведенное нами исследование показало, что при сочетанной урологической и кардиологической патологии Панангин в составе комплексной терапии характеризуется высокой клинической эффективностью в профилактике послеоперационных аритмий. Учитывая нередко встречающееся у урологических больных нарушение функции почек, необходимо обращать особое внимание на возможные противопоказания к назначению препаратов, содержащих калий и магний: гипермагниемия, хроническая почечная недостаточность III стадии (терминальная), мочекаменная болезнь, если магний входит в состав почечных конкрементов, кетоацидоз, выраженная брадикардия, атриовентрикулярная блокада II–III степени. Отметим, что негативное влияние на течение нефролитиаза возможно только при длительном (многонедельном) приеме препаратов магния. Кратковременные курсы в послеоперационном периоде, направленные на предотвращение аритмии, по нашему мнению, вполне возможны при любой форме мочекаменной болезни. Очевидно, что в данной клинической ситуации риск развития суправентрикулярной аритмии и фибрилляции предсердий значительно выше, чем возможность рецидирования нефролитиаза. Следует помнить, что только врач способен определить необходимость назначения лекарственного препарата, даже такого относительно безопасного, как Панангин. Повышение уровня калия в крови >5 ммоль/л вызывает настороженность, уровень калия в крови >5,5 ммоль/л может представлять угрозу для жизни и требует немедленного медицинского вмешательства. Таким образом, Панангин можно применять в схеме терапии и профилактики наджелудочковых аритмий, в том числе и после урологических оперативных вмешательств.
Литература
1. Костюченко Л. Н. Нарушения калий-магниевого гомеостаза и его коррекция в ходе нутриционной поддержки больных гастроэнтерологического профиля // Трудный пациент. – 2010; 10 (8): 40–47.
2. Агаджаняна Н. А., Циркина В. И. Физиология человека. – Спб.: Сотис, 1998. – 528 с.
3. Кудрин А.В., Громова О.А. Микроэлементы в неврологии.– М.: 2006.– 303 с.
4. Лазебник Л. Б., Дроздова С. Л. Коррекция магниевого дефицита при сердечно-сосудистой патологии. Кардиология. – 1997;
5. – С. 103–104. 5. Орлов В.И. Руководство по электрокардиографии.– М., 1998.– 67 с.
6. Ascherio A., Rimm E., Hernan M. Intake of potassium, magnesium, calcium and fiber and risk of stroke among US men. // Circulation.– 1998, 98, 1198–1204.
7. Ekmekci O., Donma O., Tunckale A. Angiotensin-converting enzyme and metals in untreated essential hypertension // Biol. Trace Elem. Res.– 2003; 3: 203–210.
8. Whang R., Whang D., Ryan M. Refractory potassium repletion: a consequence of magnesium deficiency // Arch. Intern. Med.– 1992; 152: 40–45.
9. Liao F., Folsom A., Brancati F. Is low magnesium concentration a risk factor of coronary heart disease? The Atherosclerosis Risk in Communities (ARIC) Study // Am. Heart J. – 1998; 136 (3): 480–490.
10. Ueshima K. Magnesium and ischemic heart disease: a review of epidemiological, experimental and clinical evidences // Magnes Res.– 2005; 95 (3): 203–210.
11. He F., MacGregor G. Potassium intake and blood pressure // Am.J. Hypertens.– 1999; 12: 849–851
12. Ma B., Lawson A., Liese A. Dairy, magnesium and calcium intake in relation to insulin sensitivity: approaches to modeling a dose – dependent association // Am. J. Epidemiol. – 2006; 164 (5): 449–458.
13. Iezhitsa I. Potassium and magnesium depletions in congestive heart failure – patophysiology, consequences and replenishment // Clin Calcium. – 2005; 15 (11): 123–133.
14. Shechter M., Sharir M., Labrador M. Oral magnesium therapy improves endothelial function in patients with coronary artery disease // Circulation. – 2000; 102: 2353–2358.
15. Roberts D., Buckley N. Antidotes for acute cardenolide (cardiac glycoside) poisoning. Cochrane Database Syst Rev. – 2006; 18 (4): CD005490.
16. Рогозина Н. П., Чурин К. В., Чурина С. К. Пероральные препараты магния при остром инфаркте миокарда: влияние на течение заболевания и развитие аритмий // Вестн. аритмологии. – 2000; 19: 23–28.
17. Gottlieb S., Baruch L., Kukin M. Prognostic importance of the serum magnesium concentration in patients with congestive heart failure // J. Am. Coll. Cardiol. – 1990; 16: 827–831.
18. Hadj A., Pepe S., Marasco S. et al. The principles of metabolic therapy for heart disease // Heart. Lung. Circ. – 2003; 12 (2): 55–62.
19. Choy A., Lang C., Chomsky D. Normalization of acquired QT prolongation in humans by intravenous potassium // Circulation. – 1997; 96: 2149–2154.
20. Nolan J., Batin P., Andrews R. Prospective study of heart rate variability and mortality in chronic heart failure: results of the Unit===ed Kingdom heart failure evaluation and assessment of risk trial (UK- heart) // Circulation. – 1998; 98: 1510–1516.
21. Zehender M., Meinertz T., Just H. Magnesium deficiency and magnesium substitution. Effect of ventricular cardiac arrhythmias of various etiology // Herz. – 1997; 22 (1): 56–62.
ELECTROLYTE DISORDERS AND THEIR CORRECTION S. Davydova, Candidate of Medical Sciences; I. Komissarenko, MD City Clinical Urology Hospital Forty-Seven, Central Gastroenterology Research Institute, Moscow The paper considers electrolyte disorders in gastroenterology and gives the results of using panangin and the β-adrenoblocker metoprolol in the prevention and treatment of supraventricular tachyarrhythmia after operations on the urinary system in patients with concomitant cardiac and urologic problems. Key words: potassium, magnesium, panangin, supraventricular tachycardia, premature supraventricular contractions, urologic surgical interventions