Эмбрион не визуализируется желточный мешок не визуализируется что это значит
К сожалению, далеко не все наступившие беременности завершаются деторождением. Репродуктивные потери при этом могут быть обусловлены различными причинами. И одной из них является неразвивающаяся или замершая беременность. Н долю этой патологии приходится до 15-20% репродуктивных потерь. В настоящее время выделяют 2 варианта замершей беременности: гибель эмбриона и анэмбриония. Важно понимать, что дифференциальная диагностика между ними не влияет на последующую лечебную тактику, но учитывается при оценке прогноза. Чаще определяется анэмбриония, причем это состояние во многих случаях не сопровождается самопроизвольным абортом и потому требует искусственного прерывания замершей беременности.
Анэмбриония – что это такое?

В настоящее время выделено достаточно много возможных причин анэмбрионии. К ним относят:
В целом причины возникновения патологии в большинстве случаев остаются не диагностированными. Обычно удается определить лишь предположительную этиологию.
Проведение генетической диагностики абортированных тканей может выявить явные аномалии наследственного материала. Но такое исследование, к сожалению, проводится в очень небольшом проценте случаев. В основном оно показано при отягощенном акушерском анамнезе у женщины, когда у нее в прошлом уже были замершие или самопроизвольно прервавшиеся на ранних сроках гестации. Но и такая диагностика не всегда бывает достаточно информативной, что связано с ограниченными возможностями современной генетики и высокой вероятностью воздействия других этиологических факторов.
Патогенез

К патогенетически важным факторам развития заболевания относят:
Важно понимать, что при анэмбрионии в организме женщины вырабатываются вещества, способствующие пролонгации беременности. Поэтому в значительной части случаев самопроизвольный аборт не происходит. У пациентки появляются и поддерживаются признаки беременности, происходит прирост ХГЧ в сыворотке крови. Поэтому базальная температура при анэмбрионии обычно не имеет характерных особенностей. А на первом раннем УЗИ подтверждается факт успешной имплантации плодного яйца в полости матки. Ведь беременность действительно наступает, но развивается она без ключевого компонента – эмбриона.
В последующем возможно отторжение аномального плодного яйца. При этом могут быть диагностированы угроза прерывания беременности (в том числе с образованием отслаивающих ретрохориальных гематом) или самопроизвольный аборт (выкидыш). Но нередко анэмбриония диагностируется лишь при плановом обследовании, в этом случае диагноз является абсолютно неожиданным и шокирующим известием. Такая беременность требует искусственного прерывания.
Как это проявляется?
Анэмбриония не имеет собственных клинических симптомов, все появляющиеся нарушения связаны обычно с угрозой прерывания такой патологической беременности. И к настораживающим признакам можно отнести наличие клинических проявлений относительной прогестероновой недостаточности, что создает предпосылки для самопроизвольного аборта. Поэтому поводом для обращения к врачу могут стать боли внизу живота и кровянистые выделения, при анэмбрионии они могут появиться практически на любом сроке в течение 1-го триместра. Но зачастую об имеющейся патологии женщина узнает лишь при проведении скринингового УЗИ на сроке 10-14 недель.
Диагностика
Как и другие формы замершей беременности, анэмбриония выявляется в первом триместре гестации. И основным диагностическим инструментом при этом является УЗИ, ведь именно это исследование позволяет визуализировать имеющиеся отклонения.

Основные эхографические признаки:
К дополнительным признакам замершей беременности относят неправильную форму плодного яйца, недостаточный прирост его диаметра в динамике, слабую выраженность децидуальной реакции, отсутствие сердцебиения на сроке гестации 7 и более недель. А признаками угрозы ее прерывания служат изменение тонуса матки и появление участков отслойки хориона с появлением субхориальных гематом.
Заподозрить анэмбрионию можно также при динамической оценке уровня ХГЧ в крови. Прирост уровня этого гормона по нижней границе нормы должен быть основанием для дальнейшего обследования женщины с проведением УЗИ. Важно понимать, что ХГЧ вырабатывается и при синдроме пустого плодного яйца. Причем его уровень при этой патологии будет практически нормальным, в отличие замершей беременности с гибелью нормально развивающегося эмбриона. Поэтому отслеживание косвенных признаков беременности и рост ХГЧ при анэмбрионии нельзя отнести к достоверным методам диагностики.
Разновидности
Возможны несколько вариантов синдрома пустого плодного яйца:
Все эти разновидности определяются лишь с помощью УЗИ, характерных клинических особенностей они не имеют.
Что делать?
Подтвержденная анэмбриония является показанием для искусственного прерывания беременности. При этом не учитывается срок гестации, самочувствие женщины и наличие у нее признаков возможного самопроизвольного аборта. Исключение составляет ситуация, когда диагностируется анэмбриония второго плодного яйца при многоплодной беременности. В этом случае предпринимают выжидательную тактику, оценивая в динамике развитие сохранившегося эмбриона.
Прерывание замершей беременности проводится только в стационаре. После процедуры эвакуации плодного яйца женщина должна находиться под врачебным наблюдением. Во многих случаях после неё назначается дополнительное медикаментозное и иногда физиотерапевтическое лечение, направленное на нормализацию гормонального фона, профилактику воспалительных и геморрагических осложнений, ликвидацию выявленной инфекции.
Для проведения медицинского аборта при этой патологии возможно использование нескольких методик. Могут быть использованы:
Медикаментозный аборт при анэмбрионии возможен лишь на сроке 6-8 недель. В более поздние сроки гестации предпочтение отдают механическим методам, что требует применения общей анестезии. От выбора способа искусственного аборта зависит, болит ли живот после прерывания беременности, продолжительность реабилитационного периода, вероятность развития ранних и поздних осложнений.
Обследование после искусственного аборта обязательно включает УЗ-контроль. Это позволяет подтвердить полную эвакуацию плодных оболочек и эндометрия, исключить нежелательные последствия аборта в виде гематометры, перфорации и эндометрита.
Прогноз

Беременность после анэмбрионии теоретически возможна уже в следующем овариально-менструальном цикле. Но желательно дать организму восстановиться. Поэтому планирование повторного зачатия рекомендуют начинать не ранее, чем через 3 месяца после проведенного искусственного аборта. Если же он протекал с осложнениями, реабилитационный период с соблюдением репродуктивного покоя продлевают на срок до полугода. При выявлении у женщины хронического эндометрита и различных инфекций, через 2 месяца после завершения лечения проводят контрольное обследование и лишь тогда определяют возможные сроки повторного зачатия.
Для предупреждения наступления беременности предпочтение отдают барьерному методу и гормональной контрацепции. Подбор средства при этом осуществляется индивидуально. Внутриматочные спирали сразу после перенесенной замершей беременности не используют во избежание развития эндометрита.
Профилактика
Первичная профилактика анэмбрионии включает тщательное планирование беременности с проведением комплексного обследования. При выявлении отклонений проводится их коррекция. Конечно, такая подготовка не позволяет на 100% исключить вероятность патологии, но снижает риск ее развития.
Вторичная профилактика проводится при наличии у женщины в анамнезе самопроизвольных абортов и анэмбрионии. Первая беременность с синдромом пустого плодного яйца – повод для последующего обследования женщины на инфекции и нарушения гемостаза. При повторении ситуации показано проведение также генетического обследования супругов для исключения у них аномалий наследственного материала. В некоторых случаях последующее зачатие предпочтительно проводить с помощью ЭКО, что позволит использовать преимплантационную диагностику для выявления у эмбрионов хромосомных нарушений.
Анэмбриония диагностируется достаточно часто. И, к сожалению, в настоящее время пока не удается полностью исключить такую патологию уже на этапе планирования беременности. Ведь она может развиться даже у полностью здоровых и обследованных пациенток. При этом перенесенная замершая беременность не означает невозможность повторного успешного зачатия, большинству женщин после анэмбрионии удается благополучно родить здорового ребенка.
Возможности УЗИ при острых состояниях в течение первого триместра беременности
Колесниченко Ю.Ю., врач УЗД, www.uzgraph.ru
Хронология эхокартины в первом триместре беременности
Плодное яйцо
Традиционно, гестационный возраст(срок беременности) первоначально рассчитывается с первого дня последнего менструального цикла. Овуляция обычно происходит в середине цикла, примерно на 14-й день менструального цикла, в который с наибольшей вероятностью происходит оплодотворение (зачатие). Таким образом, ко времени первого пропущенного менструального цикла происходит оплодотворение и имплантация оплодотворенной яйцеклетки. В течение первых 3 недель после зачатия развивающееся плодное яйцо (гестационный мешок) находится ниже предела обнаружения/визуализации ТВУЗИ(трансвагинального УЗИ). Скорость роста гестационного мешка составляет приблизительно 1,1 мм/день, и гестационный мешок впервые становится видимым на ТВУЗИ примерно в 4,5-5 недель гестационного возраста, проявляясь в виде круглой анэхогенной структуры, расположенной эксцентрично в пределах эхогенной децидуальной оболочки.
Симптом двойного(децидуального) мешка
Желточный мешок
Примерно через 5,5 недель беременности начинает визуализироваться развивающийся желточный мешок. Первоначально в виде двух эхогенных параллельных линий на периферии гестационного мешка. Желточный мешок приобретает свой типичный круглый вид к концу 5,5 недель.
Эмбрион
Амниотическая мембрана
Амниотическая мембрана становится видимой примерно через 7 недель, и КТР приближается к диаметру амниотического мешка между 6,5 и 10 неделями беременности. После того, как плод примерно через 10 недель начинает выработку мочи, происходит непропорциональное увеличение амниотического мешка относительно полости хориона. Амнион и хорион сливаются после первого триместра в 14-16 недель беременности.
Сердечная деятельность
Сердечная деятельность наблюдается уже на шестой неделе беременности, когда эмбрион имеет размер 1-2 мм. В соответствии с текущими рекомендациями Общества рентгенологов в области ультразвука (SRU) установлено ограничение КТР в 7 мм, выше которого следует четко визуализировать сердечную деятельность плода. Отсутствие детектируемого сердцебиения, при длине эмбриона более 7 мм, является диагностическим признаком невынашивания беременности. Частота сердечных сокращений(ЧСС) плода постепенно увеличивается с гестационным возрастом с примерно 110 ударов в минуту через 6,2 недель до примерно 159 ударов в минуту при 7,6-8,0 недель. Медленные эмбриональные сердечные сокращения связаны с худшим краткосрочным прогнозом, так ЧСС плода менее 100 ударов в минуту до 6,3 недель или ниже 120 ударов в минуту через 6,3-7,0 недель связана с повышенной частотой гибели эмбриона. Общий прогноз улучшается с увеличением частоты сердечных сокращений.
Аномалии первого триместра
ТВУЗИ в первом триместре обычно выполняется у пациенток с болями в области малого таза / брюшной полости или вагинальным кровотечением. Как только беременность установлена с помощью анализов мочи или крови на бета-ХГЧ, задача ТВУЗИ при оценке этих пациенток становится многофакторной: (1) для определения наличия и количества МБ, (2) для определения жизнеспособности МБ, (3) для определения стадии самопроизвольного аборта в случае нежизнеспособной беременности и (4) для определения вероятной причины не визуализации МБ при ТВУЗИ.
Подтверждение МБ
Эксцентрически расположенное анэхогенное включение в эндометрии пациентки с повышенными уровнями бета-ХГЧ в сыворотке крови представляет собой МБ в 99,5% случаев. Наличие двух или более гестационных мешков(плодных яиц), окруженных густым эхогенным хорионом, или с эхокартиной межблизнецовой мембраны и симптома «двойного пика»(«twin-peak sign») подтверждает многоплодную беременность.
Оценка жизнеспособности
Как только МБ идентифицирована, жизнеспособность и наличие или отсутствие аномальных признаков должны быть оценены. Сроки визуализации гестационного, желточного мешка и эмбриона на 5, 5.5 и 6 неделях соответственно точны и последовательны. Отклонения от нормального хронологического внешнего вида этих структур весьма подозрительно на невынашивание беременности. SRU представило конкретные рекомендации по диагностике невынашивания беременности, основанные на определенных характеристиках: а именно: (1) значении КТР, при котором должна идентифицироваться частота сердечных сокращений эмбриона (7 мм), (2) значении СДПЯ, при котором должен идентифицироваться эмбрион (25 мм) и (3) отсутствии эмбриона в двух последовательных ультразвуковых исследованиях, разделенных фиксированным интервалом времени. Кроме того, другие данные, в том числе симптом пустого амниона, желточный мешок размером более 7 мм и непропорционально маленький гестационный мешок, крайне подозрительны на невынашивание беременности. Посредством этих руководящих принципов SRU стремится достичь 100%-ной специфичности при определении невынашивания беременности для приверженности принципу primum non nocere(*лат. прежде всего не навреди), с учетом катастрофичности исхода потенциально нормальной беременности после лечения неправильно диагностированного невынашивания беременности.
Субхориальная гематома
Субхориальная(ретрохориальная) гематома (СХГ) является относительно распространенным явлением в первом триместре и, как сообщается, встречается в 18%-22% МБ у пациенток с вагинальным кровотечением. При ТВУЗИ СХГ визуализируется в виде серповидного гетерогенного аваскулярного включения между гестационным мешком и базальной децидуальной оболочкой. Большие СХГ связаны с повышенным риском потери беременности, особенно если гематома превышает две трети окружности хориона.
Самопроизвольный аборт
Беременность в неизвестном месте и внематочная беременность
У значительного числа пациенток, обследованных в отделении неотложной помощи во время очень ранней беременности, местоположение гестационного мешка было неубедительным. Невизуализация гестационного мешка на ТВУЗИ у пациентки с положительным тестом на беременность может отражать один из трех сценариев: (1) менее 5 недель беременности, (2) внематочная беременность или (3) завершенный аборт.
Технишену/радиологу необходимо тщательно исследовать придатки и другие места в малом тазе на предмет любых образований, включений и т.д., с целью исключить внематочную беременность. Поскольку распространенность внематочной беременности составляет 1,4%, и на неё приходится 25% всех случаев материнской смертности, у врачей должна быть высокая степень подозрения в отношении этого диагноза. Хотя подавляющее большинство внематочных беременностей происходит в маточных трубах, также может иметь место имплантация беременностей в других местах, включая шейку матки, рубец от кесарева сечения, рог матки и другие негинекологически области брюшной полости и малого таза. В тех случаях, когда МБ не выявлена и нет эхографических данных за внематочную беременность, обычно рекомендуется последующее наблюдение за уровнями бета-ХГЧ с повторным ТВУЗИ.
Гестационная Трофобластическая Болезнь
Это широкий термин, который охватывает как доброкачественные образования, такие как частичная и полная молярная беременности, гестационная трофобластическая неоплазия (ГТН), так и злокачественные диагнозы, такие как инвазивная молярная беременность, хориокарцинома и трофобластические опухоли эпителиоидного и плацентарного ложа. В результате диспермического оплодотворения яйцеклетки у беременных часто возникает вагинальное кровотечение. При ТВУЗИ в первом триместре полость эндометрия будет содержать эхогенное солидное образование, обычно с многочисленными кистозными пространствами, которые представляют собой отечные ворсинки и трофобластическую гиперплазию. Тщательное изучение образования важно для дифференцирования полной (без частей плода), частичной молярной беременности (с некоторыми частями плода) и ГТН (с инвазией в миометрий).
Заключение
Диагностические возможности оценки беременных с болью и кровотечением широки. ТВУЗИ имеет первостепенное значение в качестве диагностического инструмента для этих пациенток. При использовании в сочетании с клиническими данными и уровнями бета-ХГЧ в сыворотке оно может предоставлять диагностическую и прогностическую информацию клиницистам в отношении подтверждения и жизнеспособности беременности, а также оперативную информацию об опасных для жизни состояниях, таких как внематочная беременность.
*Также в публикации представлены снимки УЗИ.
Анэмбриония или почему не видно эмбриона на УЗИ
Первое изображение ребенка на УЗИ – один из самых радостных моментов женщины, желающей стать матерью. Однако, в некоторых случаях будущая мама, уже уверенная в своей беременности после прохождения теста, на плановом обследовании слышит от врача, что на ультразвуковой визуализации эмбриона не видно. Такая аномалия (анэмбриония) является достаточно распространенной в акушерской практике. В чем ее причины, чем она грозит женщине и можно ли ее избежать? Для ответа на этой вопросы нужно понимать механизм развития беременности на ранних стадиях.
Почему на УЗИ не виден эмбрион?
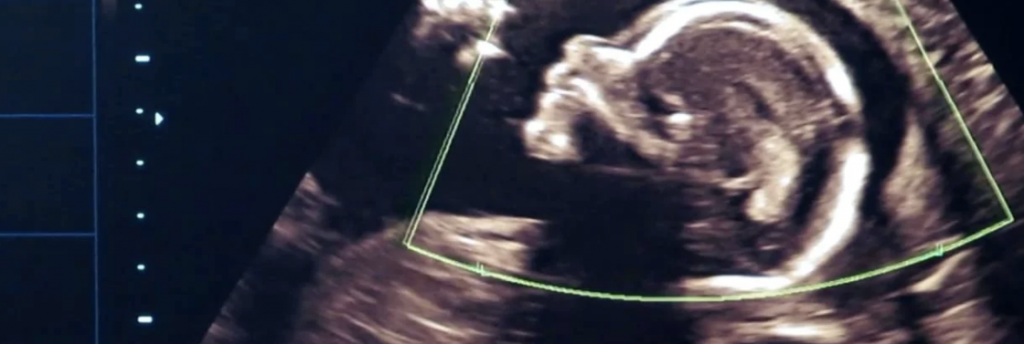
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Симптомы анэмбрионии
Сама остановка роста эмбриона не имеет своих специфических признаков. На ранних стадиях такой аномальной беременности состояние женщины соответствует медицинской норме. Более того, растущий уровень ХГЧ в анализах крови показывает, что зачатие прошло успешно и эмбрион нормально развивается. Первым симптомом нарушения является как раз остановка этого роста и снижение концентрации хорионического гонадотропина в организме. На организме самой матери патологический процесс отражается в тот момент, когда начинается разложение эмбриона. Распад его тканей сопровождается характерными признаками септического отравления:
Иногда разложение эмбриона проходит бессимптомно или с признаками легкого недомогания. При этом пустые околоплодные оболочки сами отторгаются от эндометрия и выходят естественным путем. Однако, в большинстве случаев оно остается в материнском организме и вызывает тяжелые последствия, угрожающие здоровью и даже жизни женщины.
Диагностика анэмбрионии

Основным способом выявления этой патологии является ультразвуковое обследование. Именно с его помощью можно установить присутствие зародыша в плодном яйце и его нормальное развитие. При нормальной беременности эмбрион не видно в среднем до 6-7 недели после зачатия, поэтому на этом этапе косвенными признаками патологии могут служить падение уровня ХГЧ в крови или дефицит прогестерона.
Для постановки диагноза анэмбрионии необходимо выполнение следующих условий:
Также имеются дополнительные признаки анэмбрионии, в частности деформация плодного яйца, аномально низкий прирост его размеров, слабо выраженная децидуализация эндометрия в точке имплантации, нерегистрируемое сердцебиение на 6-7 неделе беременности. В пользу такого диагноза могут свидетельствовать и признаки отторжения плода – изменения тонуса матки, появление участков отслоения хориона с образованием субхориальных гематом.
В зависимости от выявленной при ультразвуковом обследовании клинической картины патологии выделяют 3 ее разновидности:
Отдельно стоит выделить резорбцию зародышей при многоплодной беременности. Чаще всего такое состояние возникает после экстракорпорального оплодотворения, когда для повышения шансов на успешное зачатие пациентке подсаживается сразу несколько эмбрионов. Обычно из них приживается только один, но в редких случаях успешно имплантируется 2 и более зародышей. При этом часть из них замирает в своем развитии, после чего рассасываются или удаляются из организма естественным путем.
На УЗИ плохо видно эмбрион: стоит ли волноваться?
Само по себе отсутствие эмбриона на визуализации УЗИ еще не означает анэмбрионии, даже если исследование было проведено на 6 неделе или позже. Аппаратура может не зафиксировать зародыш по следующим причинам:
Если при диагностировании беременности УЗИ «не видит» эмбрион, врачи комбинируют его с другими методами обследований – в частности:
Помимо этих способов также применяются гинекологический осмотр, анализы крови на прогестерон или ХГЧ. В целом, на 6-8 неделе беременности врачи уже с уверенностью могут констатировать нормальное или аномальное развитие эмбриона.
В яйце не видно эмбриона: что делать?
Точно диагностированная анэмбриония является показанием к искусственному прерыванию беременности. Иногда плодное яйцо может выйти из организма женщины самостоятельно, однако такое происходит не всегда. Разлагаясь, оно может нанести серьезный ущерб организму пациентки. Поэтому медики рекомендуют не дожидаться, когда проблема разрешится сама.
В настоящее время используется три способа искусственного прерывания беременности при анэмбрионии:
Если на 6 неделе беременности не виден эмбрион, это не означает приговор женщине как матери. По статистике, каждое 8 зачатие заканчивается анэмбрионией, поэтому данная патология является распространенной в гораздо большей степени, чем бесплодие. При правильно и своевременно проведенной диагностике и искусственному прерыванию аномальной беременности репродуктивная функция восстанавливается уже к следующему менструальному циклу, хотя врачи рекомендуют все же сделать перерыв между попытками. Повторно данная аномалия встречается редко, и женщина имеет все шансы стать счастливой матерью в будущем.




