Эритематозная гастродуоденопатия что это за диагноз и как лечить
Хронический гастродуоденит: симптомы и лечение
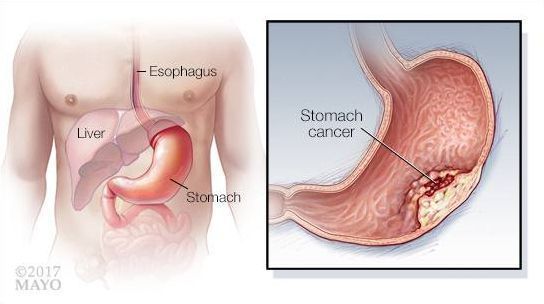
Гастродуоденит представляет собой одновременное воспаление слизистой оболочки желудка и двенадцатиперстной кишки. Это один из самых часто встречаемых недугов желудочно-кишечного тракта, уступающий по степени своей распространенности только гастриту. Рассмотрим, какова этиология заболевания, по каким признаки его можно выявить, и какие меры необходимо предпринять, чтобы побороть эту болезнь?
Причины хронического гастродуоденита
Вне зависимости от причин, которыми было вызвано развитие заболевания, оно всегда влечет за собой воспалительные изменения в слизистой, нарушение функции двенадцатиперстной кишки и желудка. По мере прогрессирования недуга под воздействием агрессивных факторов (желчные кислоты, соляная кислота желудочного сока) происходит изъязвление, а также образование на стенках этих органов ранок — возникают язвы и эрозии.
Основные причины хронического гастродуоденита разделяются на две группы: эндогенные (непосредственно связанные с имеющимися в организме функциональными нарушениями) и экзогенные (вызванные воздействием внешних факторов).
Эндогенные факторы:
Экзогенные факторы:
Симптомы хронического гастродуоденита
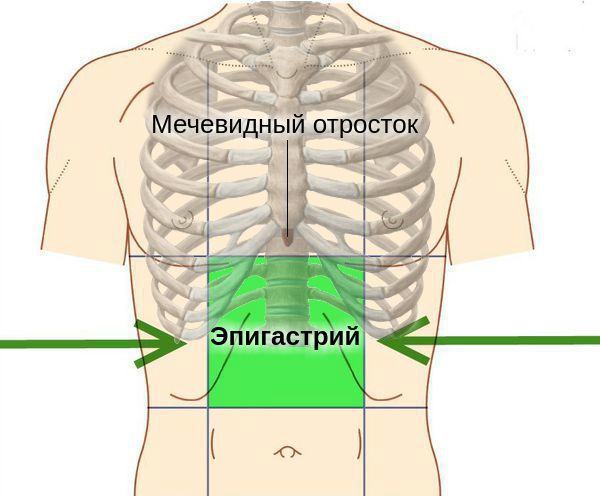
Симптомы хронического гастродуоденита крайне разнообразны, они носят постоянный характер и усиливаются во время обострений. Наиболее характерным проявлением заболевания является ноющая боль, локализующаяся в эпигастральной области, возникающая спустя 2 часа после еды.
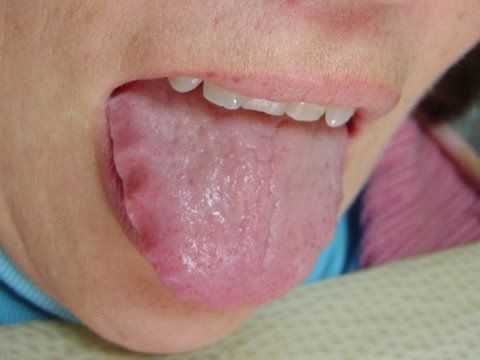
Болевые ощущения сопровождаются тошнотой, чувством распирания и тяжести в эпигастральной области, изжогой, отрыжкой. На языке появляется плотный желтоватый налет, он сильно отечен, что подтверждается отпечатками зубов, оставленными на его боковых поверхностях.
Симптомом хронического гастродуоденита выступает и нарушение выделительной функции кишечника, а потому у больного могут наблюдаться запоры, поносы или даже чередование данных явлений. Пациенты с диагнозом хронический гастродуоденит раздражительны, бледны, у них нередки нарушения сна, отмечается снижение веса, появляется быстрая утомляемость.
Лечение хронического гастродуоденита
При гастродуодените двенадцатиперстная кишка и желудок находятся в предъязвенном состоянии. Именно поэтому очень важно немедленно обратиться за медицинской помощью.
В лечении хронического гастродуоденита большое значение отводится соблюдению диеты. Рацион больного должен состоять из рыбных, мясных и грибных супов, молочных продуктов, яиц, постного мяса, разнообразных каш, фруктов и овощей.
Очень важно, чтобы питание было дробным, т.е. больному следует потреблять пищу до 5-6 раз в день, но делать это маленькими порциями. Не рекомендуется употреблять слишком горячие и холодные блюда.
При обнаружении хеликобактерной инфекции, лечение хронического гастродуоденита основывается на проведении курса терапии, длительность которого варьируется от 7 до 12 дней. Как правило, курс состоит из приема антибиотиков, а именно: макролидов, метронидазола и амоксициллина.
При повышенной кислотности в желудке, специалист назначит прием антисекреторных препаратов и омепрозола. Данные средства предназначены для сдерживания бесконтрольного выделения кислоты на протяжении длительного времени.
Лечение хронического гастродуоденита может длиться до 2 лет, а потому больному придется настроить себя на долгую и упорную борьбу.
Гастропатия: причины, виды, симптомы
Пациенты часто путают гастрит и гастропатию, между тем – это совершенно разные понятия. Если при гастрите определяются явные признаки воспалённого состояния слизистой оболочки желудка, то гастропатия – группа различных заболеваний желудка, характеризующихся повреждениями его эпителия, сосудистой системы. Воспаления при гастропатии также возможны, но они носят совершенно незначительный характер.
Каждый второй житель планеты страдает нарушениями органов пищеварения, а в возрасте старше 50 лет их больше 60%. Из-за гормональных проблем гастропатия среди женщин диагностируется немного чаще чем среди мужчин. По распространенности же у детей гастропатия занимает второе место после респираторных инфекций.
Причинами возникновения гастропатии могут быть как внешние так и внутренние причины. Наиболее частые из них:
Среди факторов риска:
Отметим также, что любое игнорирование проблем со здоровьем чреваты серьёзными рисками для развития гастропатий.
На начальных стадиях гастропатии симптомы, как правило, отсутствуют. Первые признаки могут скрыть симптомы, характерные для других заболеваний и патологий – это обстоятельство способствует развитию заболевания. В дальнейшем же гастропатия проявит себя тяжестью в желудке, изжогой, отрыжкой, тошнотой, иногда рвотой, метеоризмом.
В грудном и детском возрасте гастропатия чаще всего проявляет себя в острой форме и характеризуется внезапным появлением и быстрым течением. «Спусковым крючком» для развития заболевания может стать переход на искусственное вскармливание, воздействие пищевых аллергенов, лекарственные препараты, испорченные продукты и молочные смеси. Заболевание проявляется общим недомоганием, беспокойством, болями в области желудка и пупка, отсутствием аппетита, тошнотой, рвотой, поносом. Острая стадия может перейти в хроническую, для которой характерны «голодные» боли, чувство распирания и переполнения желудка. Хроническая стадия может стать сопровождать ребёнка продолжительный отрезок его жизни.
В зависимости от того, насколько повреждены эпителиальные клетки внутренней поверхности желудка, от того как негативные факторы повлияли на ткани желудка, различают следующие виды заболевания, из которых чаще всего встречаются:
Помимо перечисленных существует еще более десятка вида гастропатий: атрофическая, антральная, катаральная, гиперпластическая, гипертрофическая, диффузная, рефлюкс-гастропатия, портальная, ассоциированная, экссудативная (болезнь Менетрие), зернистая, лимфоидная, рекативная, язвенная, уремическая, индуцированная.
Встречается и смешанная гастропатия, возникающая в результате развития сразу нескольких ее форм.
При диагностике гастропатий, медики используют несколько классификаций заболевания. Как уже упоминалось ранее, гастропатия может иметь острую и хроническую формы. По степени развития гастропатию классифицируют по степеням, где:
Стадии заболевания определяются характером протекания, длительностью болезни, эффективностью лечения, состоянием внутренней поверхности желудка:
Несвоевременно выявленая гастропатий, позднее начало ее леченияможет вызвать целую группу осложнений, выражающихся в нарушении пищеварения из-за недостаточной выработки желудочного сока и пепсина, застойных явлений в антральном отделе желудка. Последствиями может стать развитие В12-дефицитной анемии вследствие нарушения всасывания желудком полезных веществ, образование опухолей, вплоть до злокачественных, желудочное кровотечение.
Диагностика гастропатии проводится гастроэнтерологом.
При подозрении на гастропатию проводят гистологический анализ путём исследование взятого образца ткани (биоптата). Для этого с участков видимых повреждений и здоровых, соседствующих с ними, отдельно берётся материал. Такой анализ позволяет определить некоторые виды хронического гастрита или установить характер новообразований. Для определения состояния слизистой применяются два вида теста: на кислотность (внутрижелудочная РН-метрия) и на соотношение пепсиногена I и пепсиногена II в плазме – проферментов, вырабатываемых фундальными железами желудка. Также проводится анализ на наличие бактерии хеликобактер пилори, возможно и биохимическое генетическое исследование. Стандартной является процедура проведение общего и биохимического анализа крови, анализ мочи (для определение уровня уропепсина) и кала (копрограмма).
При диагностике гастроскопии также выполняют УЗИ органов брюшной полости.
Напоминаем: поставить точный диагноз, назначить лечение может только квалифицированный специалист!
Записаться на прием к гастроэнтерологу в Профессорскую клинику (ул Дружбы, 15а) можно по единому телефону в Перми 206-07-67, или воспользовавшись сервисом «Запись на прием» на нашем сайте. При необходимости, специалист назначит необходимые лабораторные и инструментальные диагностические процедуры, большинство из которых можно также выполнить в Профессорской клинике
Гастродуоденит
Диагностируем и успешно лечим гастродуоденит в Санкт-Петербурге.
Ответим на ваши вопросы о гастродуодените по телефону +7 (812) 300-5-300, или закажите обратный звонок.
Гастродуоденит – это воспаление слизистой, поражающее сразу два органа – желудок и двенадцатиперстную кишку, в отличие от гастрита, локализованного только в желудке. При гастродуодените воспаление затрагивает привратниковый канал желудка, откуда распространяется на 12-перстный отдел кишечника.
Чаще всего невылеченный гастрит превращается в гастродуоденит, постепенно поражая оба органа. Это самое распространенное заболевание ЖКТ в мире, так как люди вовремя не начинают лечение. Но если игнорировать развитие болезни, серьезные последствия и осложнения неминуемы. Следующим этапом становятся язвенная болезнь и злокачественные новообразования.
Симптомы гастродуоденита
Болезни желудочно-кишечного тракта имеют схожие симптомы, которые на начальной стадии легко перепутать с последствиями слишком плотного обеда, отравления или даже стресса и переутомления. Когда изо дня в день ощущается дискомфорт, связанный с пищеварением, это верный знак, что пора идти к гастроэнтерологу.
Симптомы гастродуоденита имеют такую степень выраженности, что от них уже сложно отмахнуться.
Симптомы гастродуоденита в период обострения похожи на проявления панкреатита – воспаления поджелудочной железы, которая находится в непосредственной близости от желудка и 12-перстной кишки.
Схемы лечения гастродуоденита и панкреатита различаются, опытный врач сразу распознает эти заболевания, но для уточнения диагноза необходимо пройти обследование.
Клиническая картина острого панкреатита отличается характерными признаками:
Диагностика гастродуоденита
Для определения вида и стадии заболевания доктор назначает стандартный набор исследований:
Иногда дополнительно требуется провести:
Виды гастродуоденита
В зависимости от степени интенсивности симптомов разделяют две формы гастродуоденита.
В зависимости от характера распространения гастродуоденит делят на два вида.
В зависимости от состояния слизистой определяют несколько видов болезни.
Поверхностный гастродуоденит
Поверхностный гастродуоденит – это начальная стадия воспаления, затрагивающая только слизистую желудка, стенки 12-перстной кишки утолщаются и становятся отечными.
Причиной чаще всего становятся нарушения питания, злоупотребление алкоголем, побочные реакции на лекарственные препараты. На этой стадии неприятные симптомы исчезают при корректировке образа жизни.
Эритематозный гастродуоденит
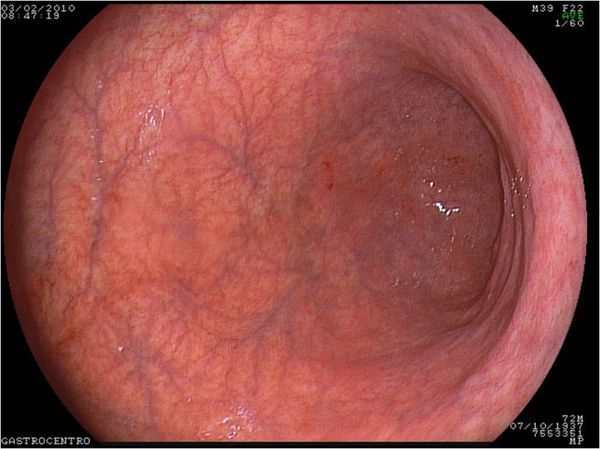
Эритематозный гастродуоденит характеризуется гиперемией (притоком крови) и отеком слизистой. Эритема – это покраснение, при обследовании ФГДС врач видит его на слизистых тканях. Это легкая форма патологии, симптоматика ярко выражена только в острый период.
Катаральный гастродуоденит
Катаральный (алиментарный, пищевой) гастродуоденит диагностируют при воспалении слизистой желудка, которое перешло в луковицу 12-типерстной кишки. Наиболее опасна диффузная форма, когда поражена обширная поверхность.
Причины также в основном в образе жизни, качестве питания, стрессах, но воспаление может вызывать и бактерия Helicobacter pylori.
Эрозивный гастродуоденит
Признаки эрозивного гастродуоденита – наличие множественных рубцов, язв и эрозий на слизистой; состояние опасно перерождением в язвенную болезнь. Хроническая форма эрозивного вида патологии лидирует среди прочих, для нее характерно длительное течение с чередованием периодов ремиссий и обострений.
Причины обычно серьезнее, чем простые погрешности в питании. Чаще всего эрозивное поражение – следствие приема сильных обезболивающих препаратов, тяжелых кишечных инфекций, заболеваний печени, желчного пузыря и поджелудочной железы, почечной недостаточности.
Наиболее опасны атрофическая и гиперпластическая формы болезни. Они считаются предвестниками развития онкологии.
Наши гастроэнтерологи
Гастроэнтеролог, Гепатолог, Кандидат медицинских наук, Терапевт
Врач высшей категории, Гастроэнтеролог, Кардиолог, Пульмонолог, Терапевт
Врач общей практики, Гастроэнтеролог, Терапевт
Гастроэнтеролог, Гепатолог, Терапевт
Гастродуоденит у детей
Среди всех заболеваний ЖКТ у детей гастродуоденит встречается достаточно часто. Страдают не только школьники и подростки, которые любят фастфуд и предпочитают его полезным продуктам, но и малыши 5-6 лет.
Причины широкого распространения болезни в том, что органы ЖКТ у детей не сформированы до конца, их работу может нарушить малейшая погрешность питания, инфекция или стресс. Любой сбой способен вызвать воспаление, которое без лечения приводит к развитию заболевания.
Кроме этого отмечаются и эндогенные (внешние) факторы риска: наследственность, болезни ЦНС, иммунной системы, первичные заболевания ЖКТ, приводящие к вторичному гастродуодениту.
Симптомы совпадают с проявлениями болезни у взрослых: основные жалобы на «голодные» боли, затихающие после еды, тошноту, нестабильный стул, потерю аппетита, общую слабость и утомляемость.
Для уточнения диагноза проводят диагностику, чтобы исключить хронический панкреатит, холецистит и энтероколит – заболевания, схожие по клинической картине с гастродуоденитом.
Лечение необходимо начать как можно раньше, так как гастродуоденит у ребенка бьет по всем системам организма и может привести к тяжелым последствиям. В комплекс лечения гастродуоденита у детей входит не только медикаментозная терапия, но и обязательная строгая диета, соблюдение режима дня с полноценным сном и прогулками, исключение стрессовых ситуаций, психотерапия. Лечебные препараты подбирает только врач по результатам обследований.
Чем и как лечат гастродуоденит
Чаще всего медикаментозная терапия состоит из комплекса препаратов.
Антисекреторные и антацидные препараты принимают длительным курсом до 8-10 недель, не прекращая лечение, даже когда обострение закончилось. При легких формах гастродуоденита бывает достаточно одного такого курса, при тяжелых – врач назначает повторные курсы лечения. Остальные препараты принимаются по мере возникновения симптомов.
Как долго придётся лечить гастродуоденит?
Острая стадия болезни лечится 2-3 недели, хронический гастродуоденит требует многолетнего наблюдения.
В комплекс лечения может входить физиотерапия (электрофорез) и психотерапия, направленная на восстановление психоэмоционального состояния. Психотерапия дает отличные результаты с пациентами-детьми.
Но главное в лечении гастродуоденита – это диета и режим питания. Никакое лечение не справится с болезнью, если пациент не поменяет свои пищевые привычки.
Что такое атрофический гастрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Жуковой М. А., гастроэнтеролога со стажем в 26 лет.
Определение болезни. Причины заболевания
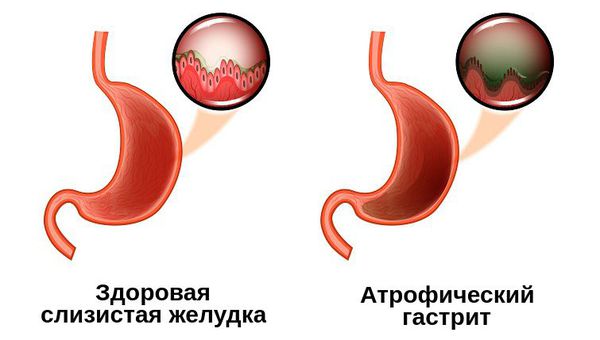
Атрофический гастрит — это наиболее коварный тип хронического гастрита, при котором изменяются париетальные клетки желудка, из-за чего слизистая оболочка становится тоньше, а железы желудка, вырабатывающие соляную кислоту, атрофируются. Это закономерно приводит к недостаточной выработке соляной кислоты и нарушению переваривания пищи.
Краткое содержание статьи — в видео:
Так как желудок является начальным звеном пищеварительной системы, нарушение его функции неизбежно влияет на состояние других органов: недостаточно переработанная в механическом и химическом отношении пища нарушает работу тонкого и толстого кишечника, а также поджелудочной железы.
Атрофический гастрит возникает и прогрессирует по разнообразным причинам, связанным с воздействием на слизистую оболочку желудка. Принято разделять их на две группы — экзогенные (внешние) и эндогенные (внутренние).
Существенными причинами появления заболевания также являются возрастные изменения: у людей до 30 лет атрофические процессы встречаются в 5 % случаев, до 50 лет — в 30 % случаев, после 50 лет — в 50-70 % случаев. Возможна и генетически обусловленная перестройка слизистой желудка по типу гипо- и атрофии.
Симптомы атрофического гастрита
Клиническая картина хронического гастрита связана с местными и общими расстройствами. Часто болезнь может протекать бессимптомно, особенно у людей после 50 лет. Симптомы, как правило, связаны с недостаточной работой желудка и зависят от степени поражения определённого звена пищеварения.
Основными функциями желудка являются:
При значительном снижении синтеза и отсутствии соляной кислоты возникают следующие местные проявления :
У людей с атрофическим гастритом отмечается «лакированный» язык, при обострениях язык увеличивается (видны отпечатки зубов), он обложен густым белым налётом. При пальпации (прощупывании) области желудка болезненность обычно отсутствует, но иногда возникает слабо выраженная разлитая болезненность в эпигастральной области.
У людей с аутоиммунным гастритом выявляются антитела к париетальным клеткам, сопутствует анемия, вызванная дефицитом витамина B12, и значительное снижение секреции соляной кислоты.
Симптомы общих расстройств:
Клинические симптомы гастрита нельзя сопоставить с гистологическими изменениями. Атрофический гастрит развивается медленно, поражение при этом начинается со дна желудка, переходя на его тело, а затем и на остальную слизистую. Считается, что на первых этапах умеренно выраженного атрофического гастрита клиника малосимптомная, стёртая и не имеет специфических проявлений. Но на дальнейших стадиях появляются симптомы, связанные с моторной и секреторной недостаточность желудка.
Патогенез атрофического гастрита
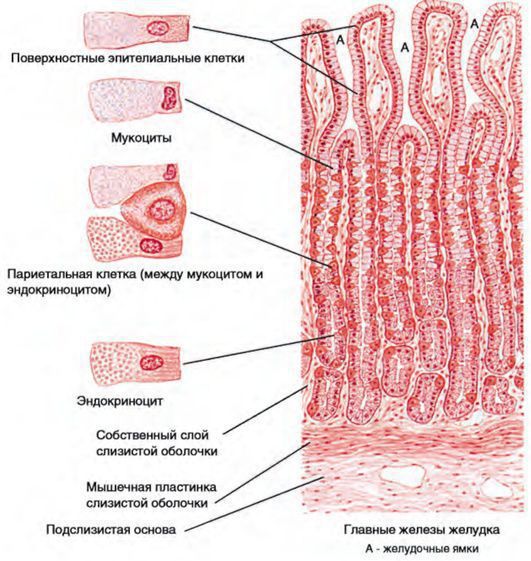
Эпителий слизистой оболочки желудка двухслойный:
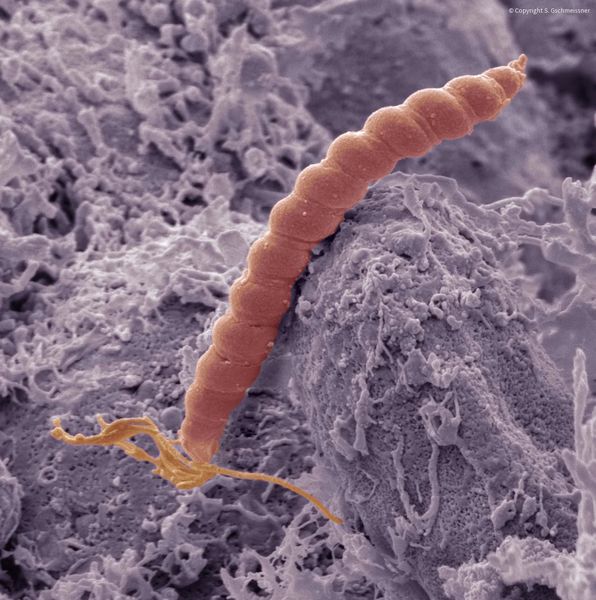
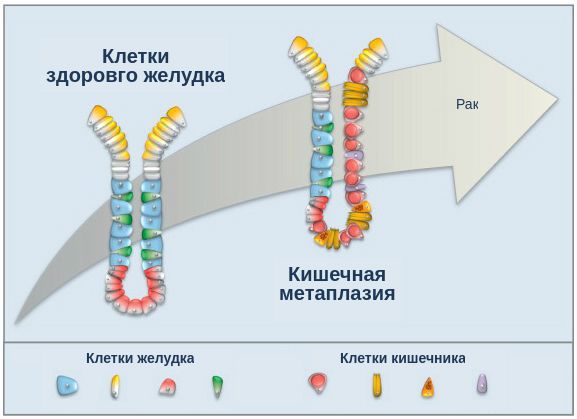
При гастрите оба слоя эпителия желудка вовлечены в патологический процесс. Заселение слизистой H. pylori вызывает хроническое повреждение клеток, ослабляет защитные свойства слизистой желудка, что ведёт к повреждению клеточных ядер свободными радикалами и токсинами. При этом изменяется клеточная структура, нарушается специализация клеток, появляются «гибридные» клетки, которые имеют свойства предраковых. Данный процесс называется кишечной метаплазией. В связи с этими изменениями слизистая желудка сначала приобретает вид тонкокишечного эпителия, затем — толстокишечного эпителия. Чем дальше заходит процесс метаплазии, тем больше вероятность развития аденокарциномы — железистого рака желудка.
Данный нарушенный процесс обновления клеток в слизистой желудка лежит в основе образования атрофии при гастрите. Прослеживается определённый патогенетический каскад, спровоцированный Н. pylori: от инфекционного гастрита через стадии атрофии, метаплазии и дисплазии к раку желудка. Особенно опасно появление неполной — толстокишечной — метаплазии.
Повреждение слизистой оболочки желудка при аутоиммунном гастрите реализуется через другой механизм: нарушение иммунитета приводит к образованию антител, повреждению ткани желудка иммунными комплексами. Чаще всего антитела вырабатываются к фактору Касла, который отвечает за всасывание витамина В12, и G-клеткам. Из-за этого постепенно снижается кислотность желудка, изменяется структура слизистой, снижается выработка соляной кислоты. В желудке нарушается всасывание железа и витаминов, развивается В12-дефицитная анемия. При этом заболевании в 90 % случаев выявляются антитела к париетальным клеткам, вырабатывающим соляную кислоту, и к Н + /К +- АТФазе, в 60 % случаев — антитела к фактору Касла.
Классификация и стадии развития атрофического гастрита
Сиднейская классификация гастритов
В последующем эта классификация дополнялась и уточнялась в связи с новыми научными данными. Сейчас для правильной формулировки диагноза «хронический гастрит» важно установить причину заболевания, распространённость поражения, степени активности и атрофии.
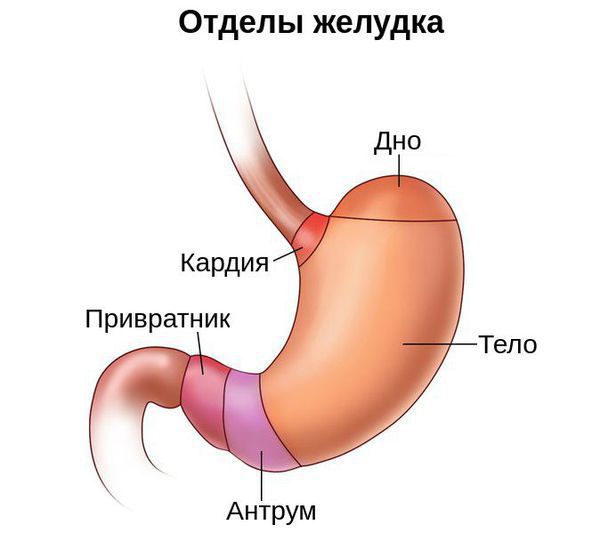
Условно желудок можно поделить на пять отделов: кардия, свод (дно, или фундальный отдел), тело, антрум и привратник. Атрофия может затронуть как один из этих отделов, так и весь желудок. В связи с этим выделяют диффузный атрофический гастрит (в фундальном, антральном или другом отделе) и мультифокальный атрофический гастрит (во всём желудке).
Морфологическая классификация гастрита широко применяется в практике, т. к. именно гистологические характеристики процесса помогают определить прогноз и тактику лечения пациента. Для этого используют визуально-аналоговую шкалу. Она позволяет оценить морфологическую картину слизистой желудка по:
Степень атрофии также оценивается по визуально-аналоговой шкале, изображённой на схеме ниже. По выраженности атрофии и её виду выделяют три категории изменений слизистой оболочки желудка:
При этом учитывается локализация и степень выраженности атрофических изменений (слабая, средняя, сильная), а также наличие и площадь очагов кишечной метаплазии.
Развитие болезни проходит определённые стадии:
Осложнения атрофического гастрита
Выраженный атрофический гастрит всегда сопровождается В12-дефицитной анемией, при которой париетальные клетки, вырабатывающие соляную кислоту, практически отсутствуют. Витамин В12, поступающий с пищей, не всасывается, что приводит к хронической анемии с характерными проявлениями в виде быстрой утомляемости, нарушения зрения и вкусовых ощущений, мышечной слабости, головокружений, чувства покалывания и онемения в конечностях.
При ахлоргидрии — отсутствии соляной кислоты в желудочном соке — происходит к выраженное нарушение пищеварения, ухудшается переработка пищи, снижается всасывание отдельных микроэлементов и витаминов.
Диагностика атрофического гастрита
Гастрит — диагноз морфологический, т. е. он основан не на симптомах, а на изменениях строения слизистой желудка. Поэтому он может считаться объективным только после оценки слизистой желудка, взятой во время биопсии. Этим занимается патоморфолог. Только с помощью морфологического исследования можно достоверно выявить атрофию, воспаление и деструкцию слизистой желудка.
Клинический диагноз гастрита, т. е. диагноз без морфологического исследования, практически не имеет смысла. Симптомы диспепсии, которые заставляют больного обратиться к врачу, носят лишь функциональный характер и не всегда указывают на те морфологические изменения, которые составляют суть гастрита.
Изменения слизистой можно обнаружить при проведении эзофагогастродуоденоскопии (ЭГДС) — осмотре желудка и двенадцатиперстной кишки с помощью эндоскопа (через видео-трубку). Но результаты этого исследования являются субъективными и только косвенным образом могут указывать на наличие гастрита: они не позволяют оценить степень его прогрессирования.
Оптимальным методом является морфологическое исследование биоптатов. Также в практике широко используется быстрый уреазный тест — определение H. pylori методом оценки количества аммиака в мочевине, образуемого этими бактериями. К другим способам относятся дыхательный тест и иммуноферментные анализы.
Крайне важно провести диагностику Н. pylori до лечения и после уничтожения бактерий, чтобы контролировать эффективность выбранной схемы терапии. Это связано с появлением штаммов бактерий, устойчивых к антибиотикам.
Дефекты пищеварения хорошо выявляет анализ кала (микроскопическое исследование) — достаточно простой метод, который позволяет обнаружить косвенные признаки снижения выработки соляной кислоты, а также изменения, характерные для патологии других органов пищеварительной системы. Так, при атрофическом гастрите в кале появляется большое количество неизменённых мышечных волокон, перевариваемой клетчатки соединительной ткани и внутриклеточного крахмала.
Лечение атрофического гастрита
Современная терапия хронического гастрита предполагает воздействие на причины заболевания, в частности устранение H. pylori и лечение аутоиммунного гастрита.
Устранить аутоиммунные механизмы повреждения слизистой желудка можно только благодаря гормональной терапии. Назначение глюкокортикостероидов оправдано только при сопутствующей В12-дефицитной анемии.
Совершенно другой подход при обнаружении инфекции H. pylori и лабораторных подтверждений атрофических изменений. Он предполагает эрадикацию — уничтожение H. pylori. Терапия назначается после проведения суточной рН-метрии. При значении рН менее 6, несмотря на пониженную выработку соляной кислоты, назначаются ингибиторы протонной помпы (ИПП); при анацидном состоянии (рН ≥ 6) ИПП исключаются из схемы эрадикации и назначаются только антибиотики.
Через 4-6 недель после окончания антихеликобактерной терапии необходимо провести контрольное исследование — С13-уреазный дыхательный тест.
Хронический химикоиндуцированный или желчный рефлюкс-гастрит объединяет большую группу больных, включая:
Цель лечения — нормализовать моторику желудочно-кишечного тракта и связывание желчных кислот.
Тактика лечения зависит от основной причины гастрита:
Прогноз. Профилактика
Прогноз заболевания серьёзнее у пациентов старше 50 лет, т. к. в этом возрасте метапластические процессы развиваются гораздо быстрее и чаще приводят к появлению рака. Эффективность лечения зависит от степени выраженности атрофии и площади поражения. Большое значение имеет ранее начало лечения и полное устранение H. pylori (иногда лечение помогает только времено подавить активность инфекции [13] ). При выявлении H. pylori после проведённой терапии необходимо повторное лечение.
Предраковые изменения на фоне атрофического гастрита (кишечная метаплазия и дисплазия) представляют наибольшую опасность. При этом своевременная диагностика и полное удаление H. pylori уже через пять лет восстанавливают слизистую желудка и значительно уменьшают площадь метаплазии.