Фиброзирующая колонопатия симптомы у взрослых что такое
Научная электронная библиотека
Осадчук А М, Давыдкин И Л, Гриценко Т А, Язенок Н С, Куртов И В,
2.4. Фиброзирующая колонопатия
Фиброзирующая колонопатия – заболевание, возникающее у больных с муковисцидозом, а также у пациентов с недостаточностью функции поджелудочной железы, принимающих большие дозы ферментов поджелудочной железы.
K63 – другие болезни кишечника.
Эпидемиология. Не изучена.
Этиология и патогенез. При фиброзирующей колонопатии происходит отложение зрелого коллагена в подслизистой толстой кишки, в результате чего возникает ее сужение. Патогенез данного поражения не изучен. Выявлена четкая зависимость между дозой ферментов, получаемой больными, и риском развития колонопатии. Доза липазы ассоциированная с ее развитием составляет по разным данным от 6500 до 68000 Ед/кг массы тела на каждый прием пищи. В качестве возможных механизмов патологического влияния рассматривают токсический эффект ферментов и иммунологическая реакция организма на прием их в высокой концентрации. Дополнительными факторами, способствующими развитию данной патологии, является прием слабительных, Н2-гистамино-блокаторов, кортикостероидов, диета, содержащая незначительное количество клетчатки.
Клиника. Фиброзирующая колонопатия клинически проявляется в среднем через 7–12 месяцев после начала лечения высокими дозами панкреатических ферментов. Клиническая картина заболевания неспецифична и сопровождается болью в животе, вздутием, дискомфортом в животе, рвотой и запорами вплоть до развития кишечной непроходимости.
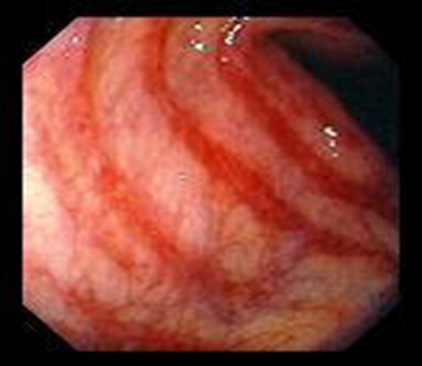
Диагностика. Эндоскопическая картина неспецифична: гиперемированная слизистая, участки (чаще достаточно протяженные) сужения просвета кишки. Поражение может локализоваться в правых отделах (как описывается во всех найденных нами в литературе наблюдениях фиброзирующей колонопатии у взрослых) так и занимать всю толстую кишку. Рентгенологическое исследование выявляет укорочение толстой кишки, фокальное или протяженное ее сужение, снижение способности кишки к растяжению, нарушение гаустрации. УЗИ может показать утолщение кишечной стенки, что, однако, не является патогомоничным признаком. Типичным морфологическим признаком данного заболевания является фиброз подслизистого слоя (отложение в нем зрелых форм коллагена). Вспомогательную роль в морфологической диагностике играет выявление воспаления слизистой оболочки с эозинофилией, очаговым нейтрофильным криптитом и апоптозом.
Лечение. Лечение фиброзирующей колонопатии не разработано и в настоящее время заключается в снижении дозы ферментных препаратов до 500–2500 Ед липазы/кг массы тела на каждый прием пищи. Резекция участка кишки при развитии кишечной непроходимости.
Профилактика. Не разработана.
Прогноз. Определяется наличием осложнений и течением основного заболевания, приведшим к развитию фиброзирующей колонопатии.
Брюшная жаба – хроническая ишемия кишечника, развивающаяся при нарушении его кровоснабжения вследствие обтурации или спазма брыжеечных сосудов. Проявляется приступами абдоминальных болей после еды, упорными поносами, похуданием. Диагностика включает обзорную рентгенографию брюшной полости, ангиографию мезентериальных сосудов, радиоизотопное исследование ЖКТ, по показаниям – гастродуоденоскопию, колоноскопию и др. Консервативное лечение хронической окклюзии направлено на улучшение микроциркуляции и снятие спазма сосудов; при субкомпенсации и декомпенсации проводятся реконструктивные вмешательства на мезентериальных сосудах.
МКБ-10
Общие сведения
Хроническая окклюзия мезентериальных сосудов (брюшная жаба, брюшная ангина, абдоминальная ишемия, субдиафрагмальная стенокардия) развивается при длительном расстройстве кровообращения в непарных висцеральных ветвях брюшной аорты (брыжеечной верхней или нижней, чревной артериях), приводящем к ишемии кишечника. В клинической гастроэнтерологии и абдоминальной хирургии при проведении целенаправленной ангиографии хроническая окклюзия мезентериальных сосудов в той или иной степени выявляется у 50-75% пожилых пациентов. При полном внезапном тромбозе или эмболии возникает острая окклюзия мезентериальных сосудов и ограниченный инфаркт кишечника.
Причины
Непосредственной причиной брюшной жабы служит спазм или частичная закупорка мезентериальных сосудов. Факторы, способствующие возникновению брюшной жабы, делятся на интравазальные и экстравазальные. Хроническая интравазальная окклюзия чаще развивается в верхней брыжеечной артерии. В большинстве случаев клиника брюшной жабы возникает на фоне атеросклероза брюшного отдела аорты и ее висцеральных ветвей, реже – при изменениях сосудистой стенки, обусловленных неспецифическим аортоартериитом или узелковым периартериитом, гипоплазией, аневризмой, артериовенозными свищами, фибромускулярной гиперплазией стенок висцеральных артерий.
Классификация
В зависимости от локализации окклюзии мезентериальных сосудов врачи-гастроэнтерологи и сосудистые хирурги различают чревную, верхнебрыжеечную, нижнебрыжеечную и смешанную формы брюшной жабы, которые различаются клиническими проявлениями. Чревная форма абдоминальной ишемии характеризуется преобладанием болевого синдрома. При хронической окклюзии верхнебрыжеечной артерии возникает тонкокишечная энтеропатия с преобладающими явлениями абсорбционной и секреторной дисфункции кишечника; в клинических проявлениях брюшной жабы превалируют диспепсические нарушения (отрыжка, изжога, рвота, неустойчивость стула, вздутие живота).
При поражении нижнебрыжеечной артерии развивается толстокишечная колонопатия, при которой преимущественно нарушается моторная функция толстой кишки, что влечет за собой запоры, ишемические колиты. Смешанная форма хронической окклюзии мезентериальных сосудов сочетает поражение нескольких артерий и проявляется соответствующей симптоматикой. По степени выраженности брюшной жабы различают следующие стадии:
Симптомы брюшной жабы
Патология протекает с постоянными болями в различных отделах живота. Возникновение болевого синдрома связано с приемом пищи: боль появляется четко через 20-40 мин после еды. Болевой спазм купируется после приема спазмолитиков, искусственной вызванной рвоты, прикладывания теплой грелки к животу, принятия вынужденного коленно-локтевого положения.
Дисфункция ЖКТ при брюшной жабе характеризуется тошнотой, рвотой, вздутием живота, неустойчивым стулом (при окклюзии верхнебрыжеечной артерии), запором (при поражении нижнебрыжеечной артерии). Прогрессирующая потеря массы тела наблюдается у больных с длительным декомпенсированным течением брюшной жабы. Похудение обусловлено нарушением процессов всасывания в кишечнике, постоянными поносами, воздержанием от еды ввиду выраженных абдоминальных болей. Астено-ипохондрический депрессивный синдром является следствием долгого и безуспешного лечения брюшной жабы.
Диагностика
Диагностика брюшной жабы носит комплексный подход, учитывающий клинические проявления, результаты функционального и рентгенологического обследования. При аускультации живота выслушиваются систолические шумы в точках проекций чревной и брыжеечных артерий. Висцеральный шум отличается от кардиального шума потерей своей интенсивности по мере приближения к сердцу; от аортального – тем, что не выслушивается со спины. Объективным методом функциональной диагностики служит фоноэнтерография – регистрация шумов кишечника.
При подозрении на брюшную жабу обязательно выполняется ангиография мезентериальных сосудов (мезентерикография) или чревного ствола (целиакография), которая позволяет выявить окклюзию, стеноз, постстенотическое расширение артерий, локализацию и степень нарушения проходимости сосудов. При обзорной рентгенографии брюшной полости в ряде случаев удается обнаружить кальциноз брюшной аорты.
Фиброгастродуоденоскопия и колоноскопия при брюшной жабе, как правило, выявляют отек и атрофию слизистой оболочки желудка, двенадцатиперстной и толстой кишки, иногда эрозии и язвы. При исследовании копрограммы обнаруживаются непереваренные мышечные волокна и слизь в большом количестве, что свидетельствует о нарушениях пищеварения и всасывания в кишечнике.
Дополнительно при брюшной жабе могут проводиться термография, сцинтиграфия ЖКТ, реогепатография, УЗИ брюшной полости, УЗДГ брюшной аорты, электромагнитная флоуметрия. В процессе обследования исключаются другие патологические процессы в брюшной полости: гастрит, панкреатит, язвенная болезнь желудка и язвенная болезнь 12-перстной кишки, холецистит.
Лечение брюшной жабы
В стадии относительной компенсации проводится лечение основного заболевания, назначаются спазмолитики, антикоагулянты, препараты, улучшающие кровообращение. При дисбактериозе кишечника уделяется внимание нормализации кишечной микрофлоры. В некоторых случаях эффективной оказывается иглорефлексотерапия. Пациентам рекомендуется дробное питание малыми порциями, исключение грубой и газообразующей пищи.
Оперативное лечение брюшной жабы показано при субкомпенсации и декомпенсации хронической ишемии. Операции при брюшной жабе могут носить условно-реконструктивный и реконструктивный характер. К первой группе вмешательств могут быть отнесены пересечение медиальной ножки или рассечение серповидной связки диафрагмы, высвобождение артерий из фиброзных тяжей, удаление ганглиев солнечного сплетения и др. В число реконструктивных операций на висцеральных ветвях аорты входят декомпрессия чревного ствола; эндартерэктомия, протезирование, дилатация и стентирование чревного ствола или брыжеечных артерий.
Прогноз и профилактика
Послеоперационная летальность при брюшной жабе достигает 1-5%. В 75-90% случаев отмечается постепенный регресс симптомов, нормализация пищеварения и самочувствия. При отсутствии лечения в условиях декомпенсации брюшной жабы может возникнуть ишемический энтерит, энтероколит, некроз кишечника, перитонит. Профилактика хронической окклюзии мезентериальных сосудов требует своевременного лечения сосудистых и экстравазальных заболеваний, приводящих к развитию брюшной жабы.
Фиброзирующая колонопатия симптомы у взрослых что такое
Болезни кишечника у пожилых
В пожилом возрасте процессы старения происходят не только в сердечно-сосудистой системе, но и в кишечнике. Развивается атрофия кишечной мускулатуры, ухудшается кровоснабжение кишечника, что сопровождается выраженными жалобами и симптомами.
Физиологическое старение организма сопровождается серьезной функциональной и органической перестройкой органов пищеварительной системы. Этот процесс, называется «инволюцией» и начинается задолго до наступления периода биологической старости человека. Уже в возрасте 40–50 лет органы пищеварения претерпевают функциональные изменения, что позволяет желудочно-кишечному тракту приспосабливаться к меняющимся условиям жизни и деятельности организма. В последующем функциональные изменения приобретают необратимый органический характер.
Наиболее значительные изменения при старении происходят в двигательной функции кишечника. Развивается атрофия кишечной мускулатуры, ухудшается кровоснабжение кишечника. В результате ухудшается продвижение по кишечнику его содержимого. Особенно интенсивно данные изменения происходят у лиц, с малоподвижным образом жизни и при неправильном питании при дефиците в рационе пищевых волокон.
Одним из признаков старения кишечника является уменьшение способности слизистой кишечника к регенерации, эти процессы замедляются в среднем в 1,5 раза.
Ишемический колит (синоним «ишемическая колонопатия») – воспалительные изменения и нарушение целостности стенки толстой кишки, обусловленные нарушением кровоснабжения кишечной стенки. Основной причиной недостаточного поступления артериальной крови к стенке кишечника в пожилом возрасте является атеросклероз сосудов, питающих толстую кишку.
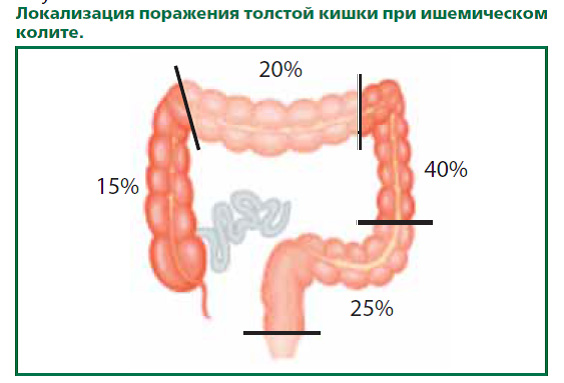
Чаще всего при ишемических нарушениях поражаются левые отделы толстой кишки (селезеночный изгиб в 80% случаев), что обусловлено особенностями кровоснабжения кишки в этой области. Прямая кишка, имеющая обильное кровоснабжение, чрезвычайно редко подвержена ишемическим поражениям. Толстая кишка в норме имеет меньшее кровоснабжение, чем тонкая кишка и, соответственно, более чувствительна к ишемии. Кроме того, показано, что физиологическая моторная активность толстой кишки сопровождается уменьшением кровотока, тогда как, например, кровоснабжение тонкой кишки усиливается во время пищеварения и перистальтической активности. Таким образом, сочетание в норме сниженного кровоснабжения и уменьшения кровотока во время функциональной активности выделяет толстую кишку в качестве уникального органа кровотока. Уменьшение кровотока в толстой кишке также наблюдается в результате воздействия эмоциональных стрессов.
Дополнительным фактором, усиливающим ишемию кишки у пожилых, является запор. Хронический запор (натуживание) повышает внутрикишечное давление и уменьшает кровоток в стенке толстой кишки.
Наиболее частой формой ишемии толстой кишки являются обратимые (преходящие) нарушения целостности стенки кишечника, встречающиеся в 60% случаев. При прогрессировании атеросклероза и критическом нарушении кровоснабжения кишечника, возникает омертвление тканей с развитием тяжелых состояний требующих экстренного хирургического лечения.
При ишемии толстой кишки прежде всего поражается слизистая оболочка, так как она особенно чувствительна к состояниям гипоксии. По-видимому, это обусловлено высокой активностью происходящих в ней метаболических процессов. При нарастании степени ишемии повреждение распространяется от слизистой оболочки в сторону подслизистого и мышечного слоев. При тяжелых формах возникают глубокие повреждения, часто заканчивающиеся перфорацией или образованием стриктур.
Симптомы заболевания крайне неспецифичны и часто принимаются за другую патологию органов ЖКТ. Характерно частое сочетание атеросклероза сердечных (коронарных) артерий и артерий кровоснабжающих кишечник (у 64% пациентов).
Группы риска по ишемии толстого кишечника – пациенты старше 60 лет и наличием:
Наиболее частыми симптомами ишемии толстой кишечника являются:
1. Боль в животе – основной симптом (наблюдается у 100% пациентов):
3. Кишечные кровотечения. Наблюдаются у 80% больных.
4. Прогрессирующее похудание (часто проявляется в поздней стадии заболевания).
Основными методами диагностики ишемических поражений кишечника являются:
1. Ультразвуковое исследование аорты и ее ветвей – неинвазивный метод, позволяющий выявить признаки недостаточности кровотока (степень информативности – 70–80%);
3. Для исключения онкологической патологии кишечника в связи с похожестью симптомов (боль в животе, запоры, выделение крови и слизи в стуле, похудание) – эндоскопическое исследование кишечника.
Более подробно об эндоскопическом исследовании толстой кишки – колоноскопии и о том, как правильно к ней подготовиться можно узнать на специальных интернет-сайтах: www.colonoscopy.ru, www.endofalk.ru
Основными принципами консервативного лечения обратимой ишемии толстой кишки являются:
1. Модификация образа жизни и диеты. В этом отношении следует придерживаться рекомендаций для пациентов с атеросклерозом, гиперхолестеринемией и сердечно-сосудистыми заболеваниями.
2. Коррекция дислипидемии (статины, псиллиум (Мукофальк). Более подробно о препарате псиллиума (Мукофальк) и его применении для снижения холестерина, при запорах у пожилых и других заболеваниях можно ознакомиться на интернет сайте www.mucofalk.ru.
3. Восстановление кровотока в стенке кишки (препараты, улучшающие кровоснабжение)
4. Нормализация моторики кишечника (спазмолитики, слабительные).
5. Восстановление трофики слизистой оболочки толстой кишки (препараты масляной кислоты).
В условиях нарушенного кровоснабжения в стенке толстой кишки масляная кислота, как основной энергетический субстрат для колоноцитов, играет ключевую роль в обеспечении слизистой энергией, предотвращая ишемическое повреждение или способствуя быстрейшему восстановлению нормального функционального состояния клеток кишечника.
Масляная кислота, как основной источник энергии и регулятор клеточных функций эпителия кишечника:
Эффективность масляной кислоты у пожилых пациентов с ишемией кишечника подтверждена в ряде исследований. Так в исследовании, проведенном в Центральной клинической больницей Управления делами Президента РФ, проведенном у пожилых пациентов (возраст больных 64–102, средний возраст составил 79 лет), страдающих ишемическим колитом, больные принимали Закофальк 3 таблетки в сутки в течение 4–12 недель в составе комплексной терапии, включавшей гипотензивные, сахароснижающие, антиаритмические препараты и статины. Помимо клинической оценки симптомов по ВАШ, больным также проводилось эндоскопическое исследование толстой кишки с биопсией, бактериологическое исследование кала на дисбактериоз. На фоне терапии все больные отметили снижение выраженности болевого абдоминального синдрома, вздутия живота, снижение тенезм, уменьшение примеси слизи и крови в стуле, нормализацию стула, улучшение аппетита и настроения. По данным контрольного эндоскопического исследования выявлено уменьшение площади отека, частичное или полное восстановление сосудистого рисунка, исчезновение контактной кровоточивости, частичное или полное восстановление цвета слизистой. Отмечена нормализация кишечной микрофлоры по данным бактериологического анализа.
Связанное с атеросклерозом ишемическое поражение толстой кишки, сниженное потребления пищевых волокон и, как следствие, недостаточное количество естественных метаболитов микрофлоры, и в первую очередь, масляной кислоты для энергетического снабжения колоноцитов, атрофические изменения толстой кишки, наличие запоров – все эти факторы следует учитывать при назначении терапии у пожилых больных.
Именно поэтому, пожилым рекомендуется диета, обогащенная естественным метаболитом микрофлоры кишечника – масляной кислотой. И в данном случае Закофальк, несомненно, является пребиотиком выбора у данной категории пациентов.
Для лечения ишемических поражений кишечника Закофальк применяется в составе комплексной терапии 3-4 таблетки в сутки, длительность курса 4-12 недель, поддерживающая терапия 1-2 таблетки длительно.
Доброкачественные опухоли
Толстая кишка
Толстая кишка является следующим за тонким кишечником отделом желудочно- кишечного тракта и подразделяется на слепую кишку, восходящую ободочную, поперечную ободочную, нисходящую, сигмовидную ободочную и прямую кишку.
Длина ободочной кишки 1,5—2 м, диаметр 4—6 см. Стенка толстой кишки представлена продольными мышечными волокнами, которые концентрируются в виде трех параллельных друг другу лент. Ширина каждой из них около 1 см. Они тянутся от места отхождения червеобразного отростка в слепой кишке до начальной части прямой кишки. Кишка как бы гофрируется, образуя выпячивания — гаустры. Внутренний (циркулярный) мышечный слой сплошной. Слизистая оболочка толстой кишки в отличие от тонкой кишки не имеет ворсинок. Подслизистая основа представлена рыхлой соединительной тканью, содержащей основную массу сосудов.
Восходящая ободочная кишка в правом подреберье образует печеночный изгиб и переходит в поперечную ободочную кишку длина которой составляет 50—60 см. В левом подреберье кишка образует левый (селезеночный) изгиб и переходит в нисходящую ободочную кишку. Нисходящая ободочная кишка переходит в сигмовидную ободочную кишку и далее в прямую кишку.
Функции ободочной кишки
Ободочная кишка выполяет:
Аномалии и пороки развития
Полипы и полипоз
Полипы относят к доброкачественным новообразованиям, исходящим из клеток эпителия толстой кишки, некоторые из них склонны к малигнизации (злокачественному перерождению). Полипы обнаруживают у 10—12 % проктологических больных. При проведении профилактической колоноскопии, — в 2—4 %. У мужчин полипы встречаютя в 2-3 раза чаще, чем у женщин. Полипы могут быть одиночными и множественными. Диаметр колеблется от 0,5 до 2 см, иногда они достигают 3—5 см. Полипы имеющие «ножку» свисают в просвет кишки, реже встречаются полипы на широком основании. Выделяют ювенильные, гиперпластические, аденоматозные (железистые), ворсинчатые полипы, ворсинчатые опухоли, а также множественный полипоз толстой кишки (истинный и вторичный).
Ювенильные полипы
Наблюдаются преимущественно у детей. Чаще поражается слизистая оболочка прямой кишки. Макроскопически полипы имеют вид виноградной грозди, поверхность их гладкая, окраска более интенсивная по сравнению с окружающей неизмененной слизистой оболочкой. Это типичные железисто-кистозные образования, в которых строма преобладает над железистыми элементами. Как правило, ювенильные полипы не малигнизируются.
Гиперпластические (метапластические) полипы
Мелкие (2-4 мм) образования, чаще имеют форму конуса. В них сохраняется нормальное строение слизистой оболочки кишки при значительном увеличении числа желез, за счет чего и создается впечатление об утолщении слизистой оболочки в виде полипа. Малигнизируются очень редко.
Аденоматозные (железистые) полипы
Наблюдаются в 90%. Аденоматозный полип имеет вид опухоли с гладкой поверхностью, округлой формы, располагается на ножке с широким основанием, представляет собой участок гиперплазии слизистой оболочки.. При размере более 2 см, малигнизация полипа встречается в 50% случаев.
Ворсинчатый полип (аденопапиллома)
Полипоз толстой кишки (множественные полипы)
бывает врожденным семейным и вторичным (как результат других поражений толстой кишки, например колит). Частота малигнизации достигает 70% и выше. Полипоз можно рассматривать как облигатный (обязательный) предрак. Врожденный семейный полипоз передается по наследству, поражая нескольких членов семьи. Заболевание обычно выявляют у детей и людей молодого возраста. Полипы могут локализоваться на всем протяжении желудочно-кишечного тракта. Сочетание множественного полипоза толстой кишки с доброкачественными опухолями мягких тканей и костей называют синдромом Гарднера. Сочетание полипоза пищеварительного тракта с пигментными пятнами на слизистой оболочке щек, вокруг рта и на коже ладоней называют синдромом Пейтца-Турена.
Для множественного полипоза толстой кишки характерны боли в животе без четкой локализации, понос, выделение крови и слизи с калом, похудание, анемия. Диагностику заболевания проводят на основании клинических симптомов, анамнестических данных и данных инструментального обследования.
Основным методом лечения полипов толстой кишки является хирургическое удаление полипа или части толстой кишки. Объем определяется на основании анамнеза, данных инструментального обследования и результатов гистологического исследования.
Панзинорм 10000
Содержание
Фармакологические свойства препарата Панзинорм 10000
ферменты поджелудочной железы липаза, амилаза и протеаза, входящие в состав панкреатина, обеспечивают переваривание жиров, белков и углеводов. Препарат компенсирует ферментативную недостаточность поджелудочной железы, ускоряет катаболический метаболизм, улучшая процесс нарушеного пищеварения. После быстрого растворения капсулы в желудке гранулы панкреатина в кислотоустойчивой оболочке равномерно перемешиваются с содержимым желудку и попадают в двенадцатиперстную кишку, где при pH 5,5 защитная оболочка быстро растворяется, высвобождая ферменты с липолитической, амилолитической и протеолитической активностью, которые обеспечивают физиологический процесс пищеварения.
Высокая активность липазы играет важную роль в лечении нарушений пищеварения, вызванных недостаточностью пищеварительных ферментов поджелудочной железы. Липаза гидролизирует жиры в жирные кислоты и глицерин, обеспечивая их всасывание и всасывание жирорастворимых витаминов. Амилаза гидролизирует углеводы в декстрины и глюкозу, а протеаза обеспечивает расщепление белков. Препарат ускоряет всасывание всех видов питательных веществ и улучшает пищеварение, предупреждает и уменьшает симптомы стеатореи, связанные с нарушениями пищеварения. Панкреатин уменьшает боль при хроническом панкреатите. Этот эффект связан с протеазой, которая подавляет секрецию поджелудочной железой собственного фермента.
Ферменты действуют локально в кишечнике благодаря аутолизу и протеолизу. Небольшая часть неусвоенных ферментов удаляется из организма с калом.
Показания к применению препарата Панзинорм 10000
Хроническая недостаточность внешнесекреторной функции поджелудочной железы различного генеза — хронический панкреатит, муковисцидоз, состояния после панкреатэктомии, операции с наложением желудочно–кишечного анастомоза, обструкции панкреатического или общего желчного протока. Функционально ускоренное прохождения пищи через кишечник, при заболеваниях гепатобилиарной системы, диспепсии, при употреблении трудноперевариваемой растительной или жирной пищи. Элиминация газов перед проведением диагностических процедур (рентгенологические и ультразвуковые исследования) и метеоризме, вызванному вышеуказанными заболеваниями.
Применение препарата Панзинорм 10000
Доза определяется индивидуально в зависимости от состояния функционирования поджелудочной железы и состава пищи.
Капсулы следует глотать целиком. Для облегчения приема препарата можно принимать лишь кислотоустойчивые гранулы, не разжевывая и запивая жидкостью, или добавляя к жидкой пище с pH меньше 5,0 (например, тертое яблоко, йогурт, сок). Такую смесь нужно употребить немедленно.
Для обеспечения секреции ферментов на протяжении периода пищеварения рекомендуется употреблять одну капсулу в начале приема небольшого количества пищи, остальную дозу принимают во время основного приема пищи.
Муковисцидоз. Рекомендованная начальная доза для детей младше 4 лет составляет 1000 ЕД липазы/кг массы тела на каждый прием пищи, для детей в возрасте от 4 лет — 500 ЕД липазы/кг массы тела на каждый прием пищи. Дозировка корректируется согласно тяжести течения болезни, выраженности симптомов стеатореи и состояния питания.
Из-за возможности возникновения фиброзирующей колонопатии при приеме больших доз ферментов поджелудочной железы большинству пациентов не рекомендуется употреблять более 10 000 ЕД липазы/кг/сут.
Другие виды экзокринной недостаточности поджелудочной железы. Дозу нужно подбирать индивидуально в зависимости от индивидуальных нужд пациента, состояния функционирования поджелудочной железы и состава пищи.
Лечения начинают с малых доз: 1–2 капсулы 3 раза в сутки во время основного приема пищи. Если эти дозы не являются достаточно эффективными, их можно постепенно увеличивать. В случае необходимости пациент может принять еще 1 капсулу во время дополнительного приема пищи.
С целью уменьшения проявлений стеатореи (≤15 г жира/сут) у пациентов с недостаточностью экзокринной функцией поджелудочной железы рекомендуется применять минимальную дозу 25 000 — 40 000 ЕД липазы при каждом приеме пищи.
Продолжительность лечения препаратом Панзинорм 10000 определяет врач в зависимости от достигнутого эффекта и характера питания.
Противопоказания к применению препарата Панзинорм 10000
Повышенная чувчствительность к компонентам препарата, острый панкреатит или обострения хронического панкреатита.
Побочные эффекты препарата Панзинорм 10000
Аллергические реакции (сыпь на коже, зуд); очень редко — бронхоспазм; тошнота, рвота, боль в животе, запор, диарея, особенно после приема больших доз.
После приема больших доз ферментов поджелудочной железы (больше 10000 ЕД липазы/кг/сутки) у пациентов с муковисцидозом возможно возникновение стриктуры толстой кишки или илеоцекального отдела кишечника (фиброзирующая колонопатия), колиты. В случае появления непривычных абдоминальных симптомов или усиления боли необходимо исключить возможность появления фиброзирующей колонопатии. Изменения лабораторных показателей: гиперурикемия, гиперурикозурия, дефицит фталатов.
Особые указания по применению препарата Панзинорм 10000
Редко у пациентов с муковисцидозом применение больших доз ферментов поджелудочной железы (10000 ЕД/кг/сутки), вызывало возникновение стриктур толстой кишки или илеоцекальной части кишечника (фиброзирующей колонопатии). Если у пациента, который принимает препарат, возникли симптомы непроходимости толстой кишки, его нужно обследовать на наличие фиброзирующей колонопатии.
Применение в период беременности или кормления грудью. Отсутствуют клинические данные о безопасности приема ферментов липазы, амилазы и протеазы у беременных. Поэтому в период беременности и кормления грудью препарат нужно назначать только тогда, когда ожидаемая польза для матери превышает потенциальный риск для плода и ребенка.
Влияние на скорость реакции при управлении автотранспортом или работе с другими механизмами. Не влияет.
Дети. Дозировка корректируется согласно тяжести течения болезни и виражености симптомов стеатореи и состояния питания.
Взаимодействия препарата Панзинорм 10000
ферменты поджелудочной железы подавляют всасывание фолиевой кислоты. В случае параллельного применения другого лекарственного средства с подобным эффектом (например, бикарбонат и циметидин) и при продолжительном лечении большими дозами ферментов поджелудочной железы рекомендуется периодически контролировать концентрацию солей фолиевой кислоты в плазме крови и/или проводить восполнение фолиевой кислоты.
Ферменты поджелудочной железы могут снижать эффективность акарбозы и миглитола, снижает всасывание железа.
Кислотоустойчивые микрогранулы, которые содержатся в капсулах Панзинорм 10000, распадаются в двенадцатиперстной кишке. Если содержимое двенадцатиперстной кишки с повышенной кислотностью, высвобождение ферментов замедляется. При приеме препарата в небольших дозах возможно одновременное применение лекарственных средств снижающих секрецию желудочного сока (антагонисты H2–рецепторов или ингибиторов протонной помпы).
Передозировка препарата Панзинорм 10000, симптомы и лечение
Симптомы: тошнота, рвота, диареи, раздражение кожи вокруг анального отверстия, гиперурикемии, урикозурии.
Лечение: прекращение приема препарата, обильная гидратация и симптоматическое лечение.
Условия хранения препарата Панзинорм 10000
При температуре не выше 30 C.
Список аптек, где можно купить Панзинорм 10000: