Фотодерматозы
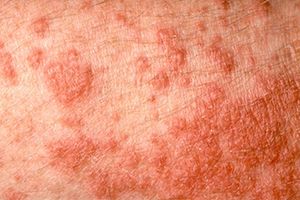
Фотодерматозы — воспалительный процесс обширного участка кожного покрова, который обусловлен высокой чувствительностью к солнечным лучам прямого и непрямого действия и выражено в виде высыпания прыщей, пузырей и везикул.
Внешняя симптоматика схожа с множеством различных кожных заболеваний, и чтобы безошибочно диагностировать фотодерматоз, необходимо обратиться к врачу. Требуется консультация терапевта, дерматолога и аллерголога, в некоторых случаях необходимо внутреннее обследование организма у иммунолога и эндокринолога.
Практически все участки кожи тела человека подвержены воздействию ультрафиолетовых лучей, особенно это касается открытых участков. При этом иногда одежда не способна защитить кожу от негативных последствий солнца. Чаще всего аллергическая сыпь покрывает кожу лица, рук, груди, спины и живота и характеризуется выраженным покраснением и отечностью. При везикулярной и папулезной сыпи может возникать жжение.
Солнце не является прямым аллергеном, оно — мощный раздражитель, который, воздействуя на кожные покровы, активирует работу фотосенсибилизаторов, что провоцирует возникновение аллергической реакции. В активной форме фотосенсибилизаторы вовлекают в процесс свободные радикалы, которые соединяются с белковыми клетками. Итогом этого союза становится появление антигенов, вызывающих реакцию иммунных клеток.
Кроме того, чувствительность к ультрафиолетовому излучению может быть обусловлена не только внешними факторами, но наследственностью и гормональными нарушениями.
Ультрафиолетовое воздействие вызывает различные виды реакции в организме:
Почему возникает фотодерматит?
Внешние причины появления представляют собой стресс-факторы окружающей среды и быта:
Внутренние причины появления — это сбой в организме генетического или приобретенного характера:
Среди пищевых раздражителей следует выделить цитрусы и косточковые плоды, яйца, мед, морепродукты, выпечка и шоколад, клубника, орехи, алкогольные напитки, пищевые добавки и красители.
Спровоцировать аллергическую реакцию может контакт с борщевиком, крапивой, лютиками, осокой, лебедой, полынью, сухоцветом и орхидеей.
Лекарства также выступают аллергенами. Так, вызвать фотодерматит способны антибиотики, кардиологические и успокоительные лекарства, гормональные препараты, антидепрессанты и химические противогрибковые вещества.
Формы фотодерматоза и симптомы
Заболевание приобретает разнообразные формы, симптоматику и развитие.
Острая форма (интенсивное течение болезни, слабость, болезненное состояние, сильный приступообразный зуд. Неправильная стратегия лечения или ее отсутствие способствует развитию хронической формы)
Проявляются от 30 минут до 2 часов и характеризуются воспалительным процессом местных или обширных участков кожного покрова, чувством жжения максимальной силы, и появлением пузырьков, в которых скапливается лимфатическая жидкость. Кроме того, сопутствуют такие симптомы солнечного удара как высокая температура, тошнота, рвота, головокружение, головная боль и слабость.
На коже появляются волдыри красного цвета, также наблюдается зуд и отечность. Признаки исчезают в случае отсутствия повторного солнечного воздействия. Лечение предполагает прием антигистаминов и противоаллергенных препаратов местного действия.
Стресс-факторами являются бытовая химия и косметика. Проявляется эритемой и появлением отеков. Внешне напоминает ожог 1 степени. Лечится с помощью мазей и антигистаминов.
Хроническая форма
Наличие хронической формы фотодерматоза обуславливает постоянную защиту эпидермиса от воздействия прямых ультрафиолетовых лучей и наблюдение у дерматолога.
Развитие хронической формы из-за отсутствия должного лечения при острой форме фотодерматоза. Возникновение рецидива приобретает ежегодный характер. Шею, грудь и предплечья покрывают маленькие красные узелки с нагноением внутри, которые могут сливаться воедино. Присутствует зуд и шелушение кожи.
Наследственное заболевание, после активного солнечного воздействия переходящее временно в острую форму с небольшими папулами и ярко выраженным зудом. Обычно распространяется на кисти рук и лицо. Возобновление недомогания может возникнуть как летом, так и зимой. Терапия подразумевает внутреннее и внешнее применение лекарственных средств.
Характерные элементы на коже в виде пузырей, углубленных в центр. Как правило, поражают голени, руки и лицо. Выраженной чертой заболевания являются рубцы, которые остаются после исчезновения пузырьков.
Лечение атопического дерматита при беременности без опасности для плода
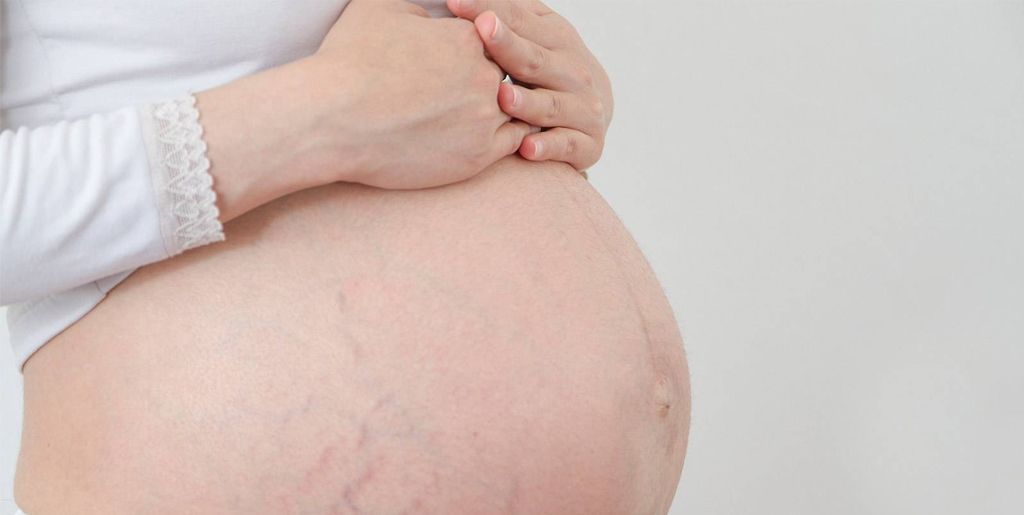
Беременность – период, когда в организме женщины происходит множество изменений, а еще обостряются хронические заболевания. К таким относится и атопический дерматит. Учитывая то, что это заболевание больше характерно для женщин, во время беременности существует риск его рецидива. Причем вполне возможно, что до этого заболевание никак не проявлялось.
Почему при беременности развивается атопический дерматит
Диагноз «атопический дерматит» характерен не только для беременных. С ним может столкнуться любой человек, но чаще болезнь проявляется еще в детском возрасте. Причиной выступает наследственность – если хотя бы один из родителей атопик, то риск столкнуться с дерматитом у ребенка возрастает. Первые признаки болезни могут проявиться и во взрослом возрасте.
Атопический дерматит у беременных часто возникает впервые. До этого женщина могла не сталкиваться с таким заболеванием. Причина связана с усилением выработки кортизола – гормона, который играет важную роль в развитии плода, а еще отвечает за формирование аллергических реакций.
Обострение также обусловлено снижением иммунитета, необходимым для того, чтобы организм матери не отторгал плод. Этим и объясняется развитие атопического дерматита при беременности. Особенно высок риск, если у женщины еще до зачатия был такой диагноз или склонность к аллергии. К провоцирующим факторам также относятся:
Как проявляется болезнь при беременности
Заболевание довольно легко распознать по сильному зуду и красным высыпаниями, которые появляются на животе, коленях, локтях, в области груди и шеи. При активном течении сыпь выглядит как мелкие пузырьки с жидким содержимым. Когда они лопаются, на коже возникают участки мокнутия, которые затем подсыхают и шелушатся.
Из-за расчесывания кожа утолщается и грубеет. Это явление называют лихенификацией. Влияние на плод атопического дерматита при беременности минимально. Болезнь больше дискомфорта приносит самой женщине, не мешая развитию ребенка. Последствия могут возникнуть уже после рождения, поскольку склонность к атопии передается по наследству. У ребенка она может проявиться не только в форме дерматита, но и в виде бронхиальной астмы или поллиноза.
Формы и стадии атопического дерматита
Критическими периодами беременности считаются I и III триместр. В этот период атопический дерматит может протекать в тяжелой форме. В остальных случаях все обходится легким течением.
Лечение атопического дерматита при беременности зависит от степени тяжести:
Правильное и безопасное лечение
Лечение атопического дерматита у беременных часто затруднено ввиду запрета на применение лекарственных препаратов. Даже многие мази, которые без последствий могут применяться у взрослых, во время беременности бывают запрещены. Но в клинике «ПсорМак» применяется абсолютно безвредная и безопасная мазь. В ее составе только натуральные компоненты, без гормонов, которые могут оказывать влияние на плод.
Что делать при обострении атопического дерматита при беременности, знают только опытные врачи. В этот период особенно важно не заниматься самолечением, поскольку от здоровья женщины зависит и здоровье ребенка. В клинике «ПсорМак» разработана схема лечения, учитывающая все особенности и риски, возникающие при беременности. Вы можете записаться на прием, заполнив форму на сайте, или позвоним нам по телефонам +7 (495) 150-15-14, +7 (800) 500-49-16.
Содержание
Дерматология в России
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
Дерматозы, ассоциированные с беременностью: пемфигоид, полиморфные высыпания, холестаз беременных, атопическая сыпь
Дерматозы, ассоциированные с беременностью: пемфигоид, полиморфные высыпания, холестаз беременных, атопическая сыпь
Абстракт
Дерматозы, возникающие во время беременности, очень важно знать для клинициста, так как они поражают большое количество беременных и представляют собой опасность для плода. К этим заболеваниям относятся пемфигоид беременных, полиморфные высыпания беременных, внутрипеченочный холестаз беременных и атопическую сыпь беременных. В данном обзоре описывается патогенез, клинические особенности и лечение данных дерматозов.
Введение
В период беременности выделяют три группы кожных заболеваний. К первой группе относятся доброкачественные заболевания, возникающие вследствие гормональной перестройки, происходящей во время беременности; ко второй группе относятся ранее существовавшие заболевания, обострившиеся во время гестации; к третьей группе относятся дерматозы, специфические для беременности [1].
Дерматозы беременных – это специфическая группа зудящих патологий, которые возникают только у беременных. Из – за неясности этиопатогенеза, редкой встречаемости и сходства в клинической картине постоянно ведутся дискуссии о том, как классифицировать эти заболевания. Последняя классификация предложена Амбрус – Рудольф [2] в 2006 году, и включает пемфигоид беременных, полиморфный дерматоз беременных, внутрипеченочный холестаз и атопическую сыпь беременности (Табл.1).
Целью данного обзора является изучение четырех специфических дерматозов беременных. Некоторые дерматозы представляют собой риск для развития плода, и тем самым, являются важной темой для клиницистов.
Пемфигоид (герпес) беременных
Пемфигоид беременных – это редкое кожное аутоиммунное заболевание, сопровождающее интенсивным зудом и возникающее только во время беременности. Пемфигоид беременных по клинико – иммунологическим особенностям имеет сходство с другими пузырными дерматозами.
Патогенез
Первичный иммунный ответ происходит внутри плаценты. Циркулирующие IgG реагируют с амниотическим эпителием плацентарной ткани и базальной мембраной кожи. Аутоиммунные реакции, происходящие в коже, связаны с накоплением иммунных комплексов, активацией комплемента, хемотаксисом и дегрануляции эозинофилов, в результате чего происходит повреждение ткани и формирование пузырей [9]. Основной инициирующий фактор остается невыясненным, но предполагается, что аллогенная или аутоиммунная реакция связанна с отклонением от нормальной экспрессии TI продукта главным комплексом гистосовместимости [10].
Имеются сообщения о случаях возникновения пемфигоида беременных во время менструации и после приема оральных контрацептивов. Эти наблюдения позволяют предположить роль половых гормонов в патогенезе заболевания [6,11,12], хотя также существуют исследования, говорящие об обратном [13].
Клинические особенности
Пемфигоид беременных начинается с появления сильно зудящих уртикарных кольцевидных высыпаний, затем появляются везикулы и большие напряженные пузыри на эритематозном фоне. Излюбленной локализацией является околопупочная область (Рис.1). В 90% случаях в дальнейшем высыпания распространяются по всему животу, а в некоторых случаях, и до бедер, ладоней и подошв [11]. Зачастую в последний месяц заболевание стихает и обостряется сразу после родов. Активность процесса уменьшается и исчезает в течение первых месяцев после родов, и вновь возникает при последующих беременностях. У большинства пациентов заболевание разрешается спонтанной ремиссией, без лечения, через несколько недель или месяцев после родов.
Диагностика
Диагноз пемфигоида беременных основывается на характерной клинической картины, данных гистологического обследования и прямой иммунофлюоресценции. Для классической гистологической картины характерно наличие поверхностных и глубоких периваскулярных лимфогистиоцитарных эозинофильных инфильтратов. При прямой иммунофлюоресценции обнаруживается отложение на базальной мембране IgG и С3 – комплемента [4, 11]. Отложение С3 – комплемента обнаруживается в 100% случаев, в то время как отложение IgG только в 25 – 50% [11].
Лечение
Лечение пемфигоида беременных начинается с приема пероральных ГКС в дозе 0.5 мг/кг, далее доза постепенно снижается до поддерживающей, в зависимости от активности заболевания. При легком течении возможно применение топических ГКС III и IV класса. Если топические и системные ГКС оказываются неэффективными, лечение дополняют применением системных иммуносупрессантов, таких как Циклоспорин, Дапсон, Азатиоприн, Метотрексат (после родов).
Влияние пемфигоида беременных на плод
В результате трансплацентарной передачи антител IgG1 от матери к плоду, у 10% новорожденных развивается слабая клиническая картина, состоящая из крапивницы или везикулярных высыпания на коже [9] (Рис.2). Пемфигоид беременных ассоциирован с преждевременными родами и гипотрофией плода. Некоторые исследователи предполагали, что отклонения от нормы у новорожденных связаны с применением системных ГКС, но скорее всего, это связано с активностью дерматоза, а не с применением ГКС. Высокий риск развития патологии у плода чаще связан с развитием пемфигоида беременных в первом и втором триместре. Системное применение ГКС не влияет на исход беременности [14]. Однако, необходимо осуществлять мониторинг состояния беременной во время приема системных ГКС. Также из – за токсичности для организма матери и гипотрофии со стороны плода необходим тщательный контроль за пациентами при приеме Азатиоприна. Азатиоприн можно принимать во время беременности, но его прием должен быть под контролем. Метотрексат при беременности противопоказан.
Коморбидные заболевания
Пемфигоид беременных часто ассоциирован с другими аутоиммунными заболеваниями, такими как, болезнь Грейвса, тиреоидит, злокачественная анемия [5,11]. Это связано с наличием антигенов HLA – DR3 и DR4 [15] при этих аутоиммунных заболеваниях.
Полиморфный дерматоз беременных
Полиморфный дерматоз беременных – доброкачественное, саморазрешающееся воспалительное заболевание, чаще встречается у первобеременных в третьем триместре или послеродовом периоде [9,16,17]. Редко встречается при последующих беременностях [17]. Это самый распространенный дерматоз у беременных, его частота составляет 1 на 160 случаев беременностей [9,18]. Несмотря на то, что частота заболевания высока, этиология до сих пор не ясна. Отмечается взаимосвязь с большой прибавкой массы тела, иммуно – гормональной перестройкой, но ни одна теория до сих пор не является обоснованной [3,9,18].
Патогенез
Патогенез заболевания до сих пор не изучен. Предполагают, что перерастяжение брюшной стенки приводит к повреждению соединительной ткани, вызывая воспалительную реакцию [9,18]. В проведенном исследовании, в котором приняли участие 200 пациентов с полиморфным дерматозом, было обнаружено снижение кортизола в сыворотке крови по сравнению с контрольной группой. Другая теория заключается в наличии атопии у беременных. Исследовав 181 пациентов было обнаружено, что у 55% была выявлена атопия [18]. До сих пор нет доказательств относительно вклада в патогенез циркулирующих иммунных комплексов и наличия HLA класса.
Клинические особенности
Излюбленной локализацией высыпаний является живот, обычно на стриях, не затрагивая область пупка, заболевание начинается с появления зудящих эритематозных уртикарных папул и бляшек (Рис.3). Характерно быстрое распространение на бедра, ягодицы, грудь и спину. Вовлечение ладоней и стоп встречается редко [9]. Высыпания отличаются полиморфизмом: папуловезикулы, пурпура, пузырьки.
Диагностика
В настоящее время не существует методов диагностики. Гистопатология различается в зависимости от стадии заболевания. Диагноз основывается на клинической картине и биопсии. При биопсии обнаруживают поверхностный дермальный отек, периваскулярный лимфоцитогистиоцитарный инфильтрат, состоящий из эозинофилов, Т – хелперов и макрофагов. На более поздних стадия обнаруживаются эпидермальные изменения: гипер – и паракератоз [9,16].
Лечение
Лечение симптоматическое. Обычно для устранения зуда и высыпаний достаточно применение кортикостероидов с или без приема антигистаминных препаратов. В тяжелых случаях может понадобиться применение системных ГКС. Чаще заболевание саморазрешается в течение нескольких недель после родов без пигментных поствоспалительных рубцов.
Риски для плода
Полиморфный дерматоз беременных не опасен для плода и новорожденных. Исход заболевания у матери обычно благоприятный. При приеме топических и системных ГКС необходим контроль за состоянием организма беременной. При назначение антигистаминных препаратов следует отдать рпедпочтение Цетиризину, Лоратадину и Фексофенадину.
Внутрипеченочный холестаз беременных
Внутрипеченочный холестаз беременных характеризуется тяжелым кожным зудом и вторичным поражением кожи в третьем триместре беременности. Холестаз беременных представляет собой обратимую форму холестаза, который развивается у генетически предрасположенных к нему индивидуумов. Холестаз беременных не относится к первичным дерматозом, но из – за корреляции проявлений кожных симптомов во время гестации и наличием рисков для плода, был отнесен к специфическим дерматозам беременных. Распраненность дерматоза наиболее высока в Скандинавии и Южной Африке, частота около 1%.
Патогенез
В основе патогенеза лежит взаимодействие гормональных, генетических и средовых факторов [9]. К экзогенным факторам относятся сезонные колебания окружающей среды [21], а также особенности диеты, дефицит селена [22]. Роль экзогенных факторов в развитии заболевания до сих пор изучается.
Клиническая картина
Внутрипеченочный холестаз беременных характеризуется наличием зуда без первичного поражения кожи с или без желтухи. Частота желтухи: 0.02 – 2.4% [23]. Зуд обычно начинается на ладонях и подошвах, далее распространяется по всему кожному покрову. Интенсивный зуд часто сочетается со вторичными экскориациями (Рис.4). Обычно они локализуются на нижних конечностях, чаще в области голеней. Симптомы обычно проходят в течение 1 – 2 дней после родов, но могут сохраняться в течение 1 – 2 недель [9]. Существует высокий риск повторного возникновения заболевания при повторных беременностях (50 – 70%), а также при применение оральных контрацептивов.
Диагностика
Диагноз основывается на наличии кожного зуда, повышения уровня желчных кислот и аминотрансфераз.
Лечение
Целью лечения является снижение уровня желчных кислот в сыворотке крови и устранение кожного зуда. Для облегчения кожного зуда возможно использование урсодезоксихолевой кислоты, при их применении не наблюдаются побочных эффектов и влияния на исход беременности [24]. Использование Холестирамина, антигистаминных препаратов, топических и системных кортикостероидов не имеет доказательной базы и может оказать неблагоприятное воздействие на исход беременности [1,24]. В исключительных случаях может быть использована фототерапия.
Риски для плода
Холестаз беременных ассоциирован с преждевременными родами (20 – 60%), с последующим развитием интранатального дистресса плода (20 – 30%), а также с мертворождением (1 – 2%) [9]. Тяжелое течение холестаза может приводит к дефициту витамина К и коагулопатиям у беременных и детей [1]. За этим необходимо тщательно следить во время и после беременности.
Атопическая сыпь беременных
Атопическая сыпь беременных – доброкачественное состояние, для которого характерны зудящие экзематозные или папулезные очаги, чаще у предрасположенных к атопическому дерматиту или имеющие атопический дерматит в анамнезе. Термин «Атопическая сыпь беременных» обозначает гетерогенную группу зудящих расстройств во время беременности, такие как, пруриго беременных, зудящий фолликулит беременных, экзема беременных. Атопическая сыпь является наиболее частой причиной зуда во время беременности [2,16]. Заболевание имеет две группы пациентов: первая группа пациентов, которые имеют в анамнезе атопический дерматит, а ко второй группе пациентов относятся беременные, у которых атопическая сыпь появилась впервые во время беременности. У 80% беременных сыпь появилась впервые [2]. Заболевание развивается в начале первого или второго триместра и обычно рецидивирует при последующих беременностях. У большинства беременных с атопической сыпью имеется повышенный уровень IgE в крови. У таких беременных положительные тесты на аллергены, а также отягощенный наследственный анамнез по атопическому дерматиту.
Патогенез
Считается, что в основе патогенеза атопической сыпи лежат иммунологические изменения. Беременность ассоциирована сдвигом иммунного ответа в сторону продукции цитокинов Th 2 порядка (ИЛ – 4 и ИЛ – 10). Продукция противовоспалительных цитокинов ответственна за изменения кожи во время беременности [25].
Клиническая картина
Основными клиническими особенностями являются кожный зуд, пруриго, экскориации, экзематозные поражения кожи (Рис.5). У двух третей беременных высыпания локализуются на типичных для атопического дерматита местах, на лице, шеи, сгибательных поверхностях конечностях, у оставшихся беременных сыпь локализуется на туловище и конечностях и сопровождается незначительным зудом. Рассчесывания приводят к экскориациям и вторичным инфекциям кожи. Экзема обычно исчезает после родоразрешения.
Диагностика
Диагноз основывается в основном на клинической картине. Патогномоничных симптомов при атопической сыпи беременных нет. В сыворотке крови можно выявить повышенный уровень IgE (20 – 70%) [2].
Лечение
Лечение зависит от тяжести заболевания. Обычно достаточно применение топических ГКС III и IV класса, но при тяжелом состоянии могут быть необходимы системные ГКС и антигистаминные препараты. При неэффективности лечения возможно использования фототерапии. При присоединении бактериальной инфекции необходимо применение антибиотиков.
Риск для плода
Атопическая сыпь беременных не влияет на развитие и состояние плода и новорожденных, но указывает на то, что у ребенка высокий риск развития атопического дерматита в будущем.
Выводы
Кожный зуд и высыпания являются общими во время беременности и, как правило, имеют доброкачественный характер и склонны к саморазрешению. Они составляют немногочисленную группу воспалительных заболеваний, ассоциированные с беременностью и/или раннем послеродовым периодом, которые могут приводить к тяжелым патологиям плода, мертворождению и преждевременным родам [23].
Зуд является общим симптомом для этой группы заболеваний. Заболевания различаются по морфологии высыпаний, локализации, времени возникновения, но в то же время имеют много общего. Для неопытных клиницистов порой бывает сложно поставить диагноз, основываясь только на клинической картине. К вспомогательным методам диагностики относятся гистопатология, анализ крови, прямая иммунофлюоресценция. Для пемфигоида беременных и холестаза беременных лабораторные анализы являются основополагающими. Поэтому, необходимо для постановки диагноза учитывать данные анамнеза, клиническую картину и гистопатологию.
Риск для плода имеется только при пемфигоиде и холестазе беременных. Для успешного исхода беременности необходим многопрофильный контроль с участием дерматолога, педиатра, акушера, гастроэнтеролога.
Фотодерматозы
Окончание. Начало статьи читайте в № 5.
Окончание. Начало статьи читайте в № 5.
Пигментная ксеродерма (пигментная атрофодермия)
Редкое, наследственно обусловленное заболевание, характеризующееся повышенной фоточувствительностью, развитием пигментации и атрофии кожи, фотофобией, неврологической симптоматикой, прогрессирующим течением и очень высоким риском развития кожных опухолей.
Повышенная чувствительность к ультрафиолету обусловлена нарушением репарации ДНК, поврежденной УФ-излучением.
Тип наследования аутосомно-рецессивный, возможно аутосомно-доминантный.
Заболевание развивается у новорожденных или в раннем детском возрасте.
Первые симптомы — фотодерматит, фотофобия, конъюнктивит, слезотечение. Позже на открытых участках тела появляются пигментные пятна типа веснушек и лентиго, телеангиоэктазии, гиперкератоз, участки депигментации, сухость кожи. Атрофические изменения с очагами склероза приводят к формированию микростом, сужению отверстий носа, истончению ушных раковин и кончика носа. Уже в детском возрасте развивается актинический кератоз, кератоакантоз, базальноклеточный рак кожи, меланома, ангио- и фибросаркома и др.
Прогноз неблагоприятный. Лечение не разработано.
Фототоксические (фотодинамические) реакции обусловлены наличием в организме веществ, обладающих фотосенсибилизирующим действием.
Эти вещества могут иметь эндогенное или экзогенное происхождение. Часто в роли веществ с фотодинамическим действием выступают топические и системные лекарственные препараты (табл. 2).
Фотосенсибилизирующий эффект могут вызывать также продукты каменноугольной смолы, сланцев, нефти; сок некоторых растений, например, зонтичного растения — борщевика, бергамотовое масло и др.
После отмены препарата, вызвавшего фотосенсибилизацию, повышенная чувствительность кожи к УФ-облучению может сохраняться в течение нескольких месяцев, что может быть важно для постановки диагноза заболевания.
В зависимости от концентрации фотосенсибилизатора, экспозиции солнечных лучей и интенсивности облучения проявления и степень выраженности фототоксической реакции могут быть различными.
Существуют три варианта фототоксических реакций:
1) немедленная эритема и крапивница;
2) отсроченная реакция по типу ожога, развивающаяся через 16–24 часа и позже;
3) отсроченная меланиновая гиперпигментация, через 72–96 часов.
Высыпания локализуются на коже открытых участков тела: на лбу, скулах, носу, ушных раковинах, боковых и задней поверхностях шеи, передней поверхности груди, разгибательной поверхности конечностей. При этом характерна резкая граница между здоровой и пораженной кожей, соответствующая краю одежды, ремешку от часов и др.
Однако в некоторых случаях может быть нетипичная локализация высыпаний. Так, при хорошем местном иммунитете и наличии загара могут поражаться не все открытые участки тела. С другой стороны, высыпания могут локализоваться и на закрытых участках, при недостаточном защитном действии одежды.
При контакте с растениями, вызывающими фотосенсибилизацию кожи (фитодерматит, луговой дерматит), границы эритемы четко повторяют контуры листьев в зонах соприкосновения.
Типичным примером эндогенной сенсибилизации являются порфирии (в переводе с греческого — пурпурная краска).
Это группа наследственных или с наследственной предрасположенностью, различных по тяжести течения, клиническим проявлениям и прогнозу заболеваний, имеющих общий признак — нарушение порфиринового обмена и сопровождающихся повышенным содержанием в организме порфиринов или их предшественников.
Порфирины — это пигменты, представляющие собой производные порфирина и выполняющие важную функцию в процессе жизнедеятельности животных и растений. Порфирины представляют собой ароматические соединения, легко образующие комплексы с металлами, имеющие интенсивную окраску.
В организме здорового человека промежуточные продукты синтеза порфирина содержатся в небольшом количестве. Клинические формы нарушения обмена порфирина (порфирии) сопровождаются изменением содержания в тканях и увеличением экскреции свободных порфиринов. Генетически обусловленные порфирины характеризуются с биохимической точки зрения недостаточностью фермента, катализирующего одну из реакций обмена порфирина. Определение содержания порфиринов в крови, моче, кале и активности ферментов является надежным диагностическим тестом при порфириях. Определение порфиринов производится флюориметрическим и спектрофотометрическим методами.
Помимо генетически обусловленных причин, нарушение обмена порфиринов наблюдается при заболеваниях печени (циррозе), некоторых отравлениях (свинцом), а также у больных со злокачественными опухолями. Такие состояния не относятся к порфириям.
Эритропоэтическая протопорфирия обусловлена дефектом фермента феррохелотазы, вследствие чего наблюдается гиперпродукция протопорфирина и накопление его в костном мозге, эритроцитах, повышенное выделение с желчью и калом. Впервые выделено из группы порфирий в 1961 г. J. Magnus с соавторами. Наследуется по аутосомно-доминантному типу. Является наиболее частой из эритропоэтических порфирий и в большинстве случаев протекает доброкачественно. Поражение кожи вызвано фотодинамическим эффектом протопорфирина. Токсическое действие протопорфирина выражено меньше, чем уропорфирина І. Заболевание обычно развивается в раннем детском возрасте, чаще в первый год жизни. Клиническая картина характеризуется повышенной чувствительностью к солнечному облучению с длиной волны 400 нм и более. Через несколько минут после пребывания на солнце на открытых участках кожи развивается фототоксическая реакция по типу солнечного ожога, появляется жжение, колющая и жгучая боль, выраженный отек и эритема. Фотореакция уменьшается через 24–36 часов после экспозиции. При длительном пребывании на солнце наблюдаются геморрагические высыпания. Изредка на местах ожогов образуются пузырьки и буллезные высыпания с геморрагическим содержимым, которые изъязвляются и оставляют мелкие поверхностные рубчики. Ожог у таких больных может быть получен даже через оконное стекло и синтетическое белье, так как лучи 400 нм и более свободно проходят через них.
У некоторых больных развивается хроническая экземоподобная реакция. Со временем кожа открытых участков кожи утолщается, становится огрубевшей, шагреневидной.
Развиваясь в раннем детском возрасте, заболевание длительное время может проявляться только субъективными расстройствами. Из осложнений отмечается гипохромная анемия с высоким содержанием железа в сыворотке крови, склонность к образованию конкрементов в желчном пузыре, в редких случаях — отложение огромного количества порфиринов в печени с развитием печеночной недостаточности и цирроза печени.
Лечение заключается в снижении чувствительности кожи к солнечному свету. Назначают каротиноиды, витамин Е, никотиновую и липоевую кислоты, Рибоксин, АТФ, метионин. Необходимо избегать солнечного света. Фотозащитные препараты малоэффективны, поэтому рекомендуется одежда, защищающая от солнца.
Урокопропорфирия (поздняя кожная порфирия). Заболевание впервые выделено в самостоятельную клиническую форму в 1937 г. J. Waldenstrom. В основе патогенеза лежит недостаточность фермента уропорфириноген-декарбоксилазы, наследуется по аутосомно-доминантному типу и проявляется под влиянием неблагоприятных факторов, прежде всего гепатотоксических (алкоголь, свинец, тяжелые металлы, мышьяк, перенесенные в прошлом гепатиты, малярия, длительный прием эстрогенов, барбитуратов, гризеофульвина, тетрациклинов, антидиабетических, противотуберкулезных и сульфаниламидных препаратов).
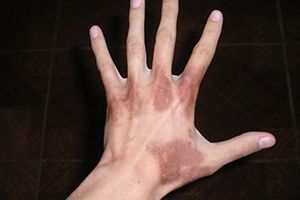
Заболевание характеризуется выраженной кожной симптоматикой, которая развивается у лиц старше 40 лет. Основными признаками являются повышенная чувствительность к механическим травмам и солнечному облучению с образованием пузырей и рубцов на открытых участках кожи. Часто наблюдается гипертрихоз в височно-скуловой области, усиление роста ресниц и бровей, потемнение волос. Сплошная гиперпигментация или гиперпигментированные пятна грязно-серого или коричневого цвета могут сочетаться со склеродермоподобными изменениями кожи, напоминающими диффузную склеродермию, а также с очагами дистрофии.
Микроцисты в виде милиумподобных элементов обнаруживаются у длительно болеющих поздней кожной порфирией на коже тыла кистей и пальцев, лица, ушей, затылка. Иногда могут быть поражения ногтей в виде подногтевого гиперкератоза, деформации и полного фотоонихолизиса.
Биохимически определяется повышенное количество железа в сыворотке крови, насыщение паренхимы печени железом, сидероз гепатоцитов и клеток Купфера, а также поражение печени различной степени тяжести. Усиление перекисного окисления липидов под влиянием УФ-облучения ведет к образованию свободных радикалов и возникновению цепной свободнорадикальной реакции. Для нейтрализации свободных радикалов включается антиоксидантная защитная система ферментативного (супероксиддисмутаза, каталаза, пероксидаза, глутатионредуктаза) и неферментативного (токоферол, сульфидные группы) характера. Снижение активности этих ферментов и токоферола коррелируется с давностью и тяжестью течения кожной поздней порфирии, ведет к повышению конечного продукта перекисного окисления липидов — малонового диальдегида, увеличению уровня железа, деструкции мембранных липидов.
В моче и плазме крови возрастает концентрация уропорфирина и копропорфирина, причем уропорфирина больше, чем копропорфирина. В кале также повышается уро- и копропорфирин.
Лечение заключается прежде всего в отказе от употребления спиртных напитков и устранении других провоцирующих факторов (эстрогенов, барбитуратов, др. средств, оказывающих порфириногенное действие).
Хороший результат наблюдается при лечении дефероксамином (Десферал), образующим комплексные соединения с железом. Внутримышечное введение 0,5–1,0 г препарата в виде 10% р-ра 1 раз в сутки в течение 15 дней способствует выведению железа и железосодержащих белков.
Хлорохин и гидроксихлорохин (Плаквенил) позволяют добиваться длительной ремиссии, однако возможны побочные реакции в виде ретинопатии, агранулоцитоза, тошноты, рвоты и др.
Назначение Делагила и его аналогов не рекомендуется.
Эффективно лечение антиоксидантами — Бета-каротином в сочетании с контаксантином (Феноро) или альфа-Токоферолом ацетатом по 100 мг в виде масляного раствора в капсулах через день, чередуя с метионином (по 0,5–0,75 г/сут).
Целесообразно лечение Унитиолом в виде 5% р-ра в/м по 5 мг 2 раза в сутки в течение 10 дней, Карболен, активированный уголь внутрь.
Копропорфирия наследственная
Аутосомно-доминантное заболевание, обусловленное дефектом копропорфириноген-оксидазы. По клиническим проявлениям сходна с вариегатной порфирией, но протекает легче. Самым частым признаком являются абдоминальные боли. Неврологические и психические расстройства встречаются реже, фоточувствительность низкая, повышается во время приступов, часто в виде буллезного фотодерматоза и легкой ранимости кожи.
В период обострения в моче обнаруживается повышенное количество дельта-аминолевулиновой кислоты и порфобилиногена (ниже, чем при острой перемежающейся порфирии). В моче и кале резко увеличено количество копропорфирина. В период ремиссии количество дельта-аминолевулиновой кислоты и порфобилиногена может быть нормальным при повышенном содержании копропорфирина в моче и кале.
Заболевание встречается редко и часто протекает латентно.
Лечение то же, что при вариегатной порфирии. Необходимо избегать провоцирующих медикаментов и гепатотоксических средств. Прогноз благоприятный.
Фотоаллергические реакции
Механизм образования антигенов и начальные этапы развития фотоаллергических реакций недостаточно ясны. В этом плане обсуждаются две теории.
Согласно первой (Willis J., Kligman A. M., 1968), химическое вещество, адсорбируя энергию света, образует стабильный фотопродукт, который при соединении с белком образует антиген.
Вторая теория (Harber L. C. et al., 1966) предполагает, что облучение генерирует свободные радикалы, высокая реакционная способность которых позволяет им конъюгировать с эпидермальными протеинами и образовывать полный антиген.
Учитывая тропизм к коже многих медикаментов, вполне вероятна возможность образования конъюгатов с белками под влиянием света при любом пути введения вещества в организм. В пользу свободнорадикальной теории образования антигенов под воздействием солнечного света говорит снижение активности антирадикальной защиты, повышение продуктов перекисного окисления липидов, изменение спектра мембранных липидов, снижение природного антиоксиданта токоферола и др.
Ряд признаков позволяет отличить фототоксические реакции от фотохимических.
К заболеваниям, в патогенезе которых лежат фотоаллергические процессы, относят род заболеваний, описанных ниже.
Фотодерматоз полиморфный
В отечественной литературе принято выделять две самостоятельные патологии — солнечную почесуху и солнечную экзему. В зарубежной литературе принято рассматривать эти заболевания как вариант полиморфного фотодерматоза.
Патогенез этого заболевания до конца не изучен, но несомненным является участие иммунной системы. Отмечается значительное повышение общего количества В-лимфоцитов в периферической крови и повышение IgA более чем в 50% случаев.
Фотодерматоз может появиться у людей любого возраста.
Полиморфный фотодерматоз может появляться у лиц любого возраста, чаще у 10–30-летних женщин.
Начало заболевания обычно происходит внезапно. Между инсоляцией и клиническими проявлениями может пройти 7–10 дней, если нет повторного пребывания на солнце. Течение волнообразное — обостряется через 1 сутки после пребывания на воздухе в солнечный день, в последующие дни — стихает.
Клиника. Клиническими признаками заболевания являются пруригинозные или везикулезные высыпания, расположенные на открытых участках кожи. Может быть развитие конъюнктивитов, хейлитов. Течение болезни имеет сезонный характер: высыпания появляются весной и прекращаются с наступлением осени. При обострении высыпания могут распространяться на закрытые участки кожи.
Характерной чертой является выраженный полиморфизм высыпаний — мелкие лихеноидные папулы, крупные — по типу пруриго, могут напоминать различные гранулемы — в т. ч. кольцевидную, может протекать по экзематозному типу, уртикарные высыпания.
Наиболее характерным типом высыпаний являются папулы розово-красного цвета, диаметром 0,2–1,0 см, расположенные на эритематозном фоне. При слиянии папул образуются бляшки, напоминающие очаги дискоидной красной волчанки. Вследствие сильного зуда — большое количество экскориаций, геморрагических корочек. У части больных преобладают папуло-везикулезные высыпания на открытых участках кожи, сопровождающиеся мокнутием по типу экземы.
Могут быть клинические проявления смешанного характера с преобладанием то папул, то везикул.
Диагноз ставится на основе клиники, анамнеза, лабораторных данных (связь с солнечным облучением, локализация на открытых участках кожи).
1. Фотозащита.
2. Антиоксиданты — каротиноиды, альфа-Токоферол ацетат внутрь по 100 мг через 1 день, метионин по 0,25 г 3 раза в день, через день, Теоникол по 0,15 г 3 раза в день.
В острый период — наружно кортикостероидные мази.
Эритема солнечная стойкая
Редкий фотодерматоз. Патогенез болезни связывают с фотоаллергией к лекарственным препаратам, растениям и другим веществам.
Клиническая картина характеризуется стойкой эритемой синюшно-красного цвета, с четкими границами на открытых участках кожи округлых или неправильных очертаний.
Диагноз ставят на основании клиники и анамнеза — характерная картина поражения, зуд, жжение, связь с солнечным облучением, сезонная динамика в виде ослабления или исчезновения процесса зимой, возобновление — весной, после инсоляций.
Дифференциальный диагноз: красная волчанка, актинический ретикулоид.
Лечение. Отмечается резистентность к лечению. Известна положительная динамика под влиянием Аевита (по 1 капсуле/день), Пресоцила (начинать с 6 таблеток в сутки с последующим снижением дозы до 1 таблетки в день). Наружно — стероидные мази с кремом Унны (1:1).
Оспа световая
Впервые заболевание было описано в 1862 г. как поражение кожи буллезного характера, возникающее на открытых участках кожи и связанное с солнечным облучением. Сначала заболевания связывали с фотосенсибилизацией к порфиринам. Однако в дальнейшем клинические наблюдения показали, что типичная картина, как правило, не сопровождается порфиринурией.
В настоящее время взгляд на патогенез этого заболевания противоречив. По мнению одних авторов некоторые клинические формы связаны с нарушением порфиринового обмена, другие — нет. Имеются данные о снижении в эпидермисе уроканиновой кислоты — защитного фактора.
Клиника заболевания начинается после солнечного облучения в первые годы жизни, характеризуется сезонностью. Имеются случаи заболеваемости среди родственников, а также случаи спонтанного выздоровления.
Характерными высыпаниями являются мелкие и средние пузыри, плотные, с прозрачным содержимым, пупковидным вдавлением в центре (содержимое может быть гнойным или геморрагическим).
Пузыри покрываются коричневой корочкой, после отторжения которой образуется оспенновидный рубчик. Сопровождаются высыпания жжением, зудом, могут быть недомогания и повышение температуры тела.
Локализация высыпаний на ушных раковинах и роговице может привести к деформации ушных раковин и помутнению роговицы. На губах возможны обширные эрозии, заполненные гноем. В некоторых случаях высыпания могут быть ослабленными и не оставлять рубцов.
Дифференциальный диагноз следует проводить с порфириями (врожденной, поздней), солнечной почесухой, некротическими угрями.
1. Обнаружение порфиринов в крови, моче.
2. Чувствительность к УФ-лучам для оспы характерно к длинноволновым — 290–320 нм, порфирии — 400 нм.
3. Угри не связаны с солнечным облучением.
1. Фотозащита.
2. Компламин (Теоникол) и Липамид.
3. Аевит по 1 капсуле в день.
4. Бета-каротин.
Ретикулоид актинический
Заболевание представляет собой хронический дерматоз, сочетающийся с сильной фоточувствительностью и гистологически напоминающий лимфому. Болеют только мужчины старше 50 лет. Патогенез не известен. Очень редкое заболевание.
Клиника. Очаги локализуются на открытых участках, имеют четкие границы. На эритематозном фоне расположены папулезные элементы розово-красного цвета, сливающиеся между собой, образуя отечные бляшки с мелкопластинчатым шелушением. Могут быть фолликулярные папулы до 0,5 см в диаметре, розово-красного цвета плотной консистенции, беспокоит зуд. Лимфоузлы не увеличены. Слизистые оболочки, волосы, ногти не поражаются.
Гистологически определяется массивный акантоз. В роговом слое — паракератоз, в шиповидном — отек, экзоцитоз, единичные микроабсцессы.
В дерме — инфильтрат из лимфоцитов, гистиоцитов. Встречаются крупные клетки с гиперхромными ядрами, напоминающие «микозные».
Диагноз ставится на основе сочетания клиники и морфологических изменений. Заболевание доброкачественное, обычно не трансформируется в лимфому.
Лечение. Кратковременный эффект наблюдается при использовании кортикостероидов, цитостатиков, противомалярийных препаратов.
Лучшие результаты получены от:
1) использования фотохимиотерапии;
2) постоянное увеличение экспозиции УФ дало клинический эффект;
3) положительный результат наблюдался от комбинированного применения преднизолона + гидроксихлорохина + азатнокрина (Haynes H. K., 1984).
Солнечная крапивница
Относительно редкий фотодерматоз, существенно отличающийся от других фотодерматозов. Патогенез изучен недостаточно. Однако возможность пассивного переноса с сывороткой повышенной чувствительности к свету послужила основанием для предположения об участии иммуноглобулинов в механизмах возникновения высыпаний.
Клиника. Сразу после облучения появляется реакция в виде высыпаний, которые зависят от экспозиции: кратковременная — мелкие, розово-красные зудящие уртикарные элементы, при продолжительной инсоляции — крупные волдыри бледно-розового цвета с красной каймой по периферии.
Уртикарии исчезают в течение 15–30 минут, эритема через 2–3 часа.
Постепенно на открытых участках высыпания перестают появляться при повторных облучениях, но на закрытых участках попадание солнечных лучей тут же сопровождается ответной реакцией.
Лечение. Подбираются индивидуально антигистаминные препараты. Антималярийные препараты. Дозированное УФ-облучение в постепенном увеличении дозы для создания устойчивости к солнечному свету.
Литература
Н. Ф. Яровая, кандидат медицинских наук, доцент
ГОУ ДПО РМАПО, Москва