Антихеликобактерные средства (ч. 1)
Главными причинами в возникновении кислотозависимых заболеваний желудочно–кишечного тракта (ЖКТ) раньше считалось неправильное питание (острая пища), низкая рН (0,7–1,5) желудочного сока, стрессы и повышенная физическая нагрузка.
Преферанская Нина Германовна
Доцент кафедры фармакологии института фармации им. А.П. Нелюбина Первого МГМУ им. И.М. Сеченова (Сеченовский университет), к.фарм.н.
В это время кислотно-пептическая теория патогенеза язвенной болезни являлась приоритетной и самыми распространенными мнениями ученых были: «нет кислоты — нет язвы» или «нарушения между факторами агрессии и факторами защиты приводят к повреждению и к язве». Однако с открытием бактерий Helicobacter pylori (далее — H. pylori) эти постулаты были поставлены под сомнение.
Впервые инфекционная теория ульцерогенеза была высказана в конце XIX в.
Подтверждением этому стало обнаружение спиралевидной бактерии в слизистой желудка животных и человека. Впервые ее обнаружил в желудке собак G. Bottcher в 1874 г. В 1896 г. H. Solomon описал бактерии H. pylori и показал, что они могут передаваться от мышей домашним животным. Основной путь передачи этой инфекции считается фекально–оральный, а риск заражения зависит от социальных и гигиенических условий.
Спустя сто лет, в 1982 г. австралийскими учеными — врачом Барри Джеймс Маршаллом и патологом Джоном Робин Уорреном А.С. была выделена первичная культура неидентифицированных маленьких изогнутых бактерий больного. Свою гипотезу они опубликовали в 1984 г., доказав связь этих бактерий с активным хроническим антральным гастритом, язвой и раком желудка. Однако это предложение было встречено с недоверием в медицинском сообществе и только в 2005 г. за свое открытие по изучению влияния бактерий на возникновение гастрита и язвы этим ученым была присуждена Нобелевская премия в области медицины и физиологии.
При язвенной болезни грамотрицательная спиралевидная жгутиковая бактерия H. pylori обнаруживается практически у каждого больного. Ею инфицированы около 2/3 населения планеты. Многие ее носители не знают об этом, т.к. нет никаких внешних симптомов проявления. Чаще она выявляется в период обострения болезни желудка и 12-перстной кишки. Обнаруженные микроорганизмы в пилорической части слизистой оболочки желудка и 12-перстной кишке считаются одной из многочисленных причин развития хронических антральных гастритов, образования язв в желудке и 12-перстной кишке, за счет выделения ими токсических ферментов и продуктов жизнедеятельности, повреждающих слизистую оболочку.
H. pylori встречается на неизмененной слизистой оболочке желудка в 4% случаев, при гастритах в 90–94%, при дуоденальной язве в 70–100% и у больных язвенной болезнью желудка в 100% случаев. Язвенной болезнью страдают по данным разных стран от 2,9 до 10% взрослого населения.
H. pylori обладает уникальными микробиологическими характеристиками, которые позволяют ей подщелачивать окружающую среду в желудке. Возникает усиление секреции соляной кислоты, что снижает секрецию бикарбоната (щелочи) в двенадцатиперстной кишке. Нарушается кислотно-щелочное равновесие и в желудке, и в двенадцатиперстной кишке, из-за чего микроорганизм еще сильнее колонизирует слизистую оболочку, формирует ее повышенную восприимчивость к соляной кислоте, и в слизистой начинается воспаление, приводящее в дальнейшем к развитию язвенных дефектов.
H. pylori является микроаэрофильным, грамотрицательным, каталазо– и оксидазо–положительным микроорганизмом. Бактерия обладает рядом приспособительных механизмов к существованию в агрессивной среде, что позволяет ей колонизировать слизистую оболочку желудка. Локализуется в основном под слоем защитной слизи и между клетками желудочных желез. Обладает высокой активностью таких ферментов, как уреаза, каталаза, липаза, муциназа, фосфолипаза А2. Активные ферменты препятствуют губительному действию фагоцитов на эту бактерию, этим объясняется ее способность сохранять жизнеспособность в кислой среде желудка, в условиях, в которых ни одна бактерия выжить не может. Фермент уреаза с абсолютной субстратной специфичностью катализирует гидролиз мочевины до диоксида углерода и аммиака. Образовавшиеся ионы аммония, которые окружают данную бактерию, создают защитную оболочку. Муциназа и выделяемые токсины (цитотоксин, вакуолизирующий токсин) повреждают слизистый слой, способствуют быстрой деструкции эпителиальных клеток и вызывают дегенеративные изменения экстрацеллюлярного матрикса.
Имеются данные, что при поражении этими бактериями участка слизистой формируется локальная иммунная реакция: устремляются лейкоциты, инфильтрующие слизистую, повышается продукция ИЛ–8 (цитокина, запускающего воспалительную реакцию) и нейтрофилов. Возникает местная воспалительная реакция, отеки, гиперемия и нарушается трофика. Наблюдается агрегация тромбоцитов и формирование тромбов в капиллярах слизистой оболочки. Длительный контакт с бактерией может привести к атрофии слизистой оболочки желудка, а в дальнейшем к злокачественным новообразованиям.
Немецкие микробиологи доказали, что бактерии за год мутируют около 60 раз, поэтому эта болезнь может упорно повторяться на протяжении многих лет. В 1994 г. Всемирный комитет по онкологическим заболеваниям признал, что именно H. pylori является канцерогеном первого ряда и одной из наиболее опасных причин развития рака желудка. Высокая подвижность и приспособительная способность H. pylori способствует усилению степени вирулентности отдельных штаммов этого микроорганизма. К факторам, определяющим вирулентность, относят прикрепление к клеткам (адгезия), колонизацию, инвазивность, подавление иммунного ответа и выделяемые бактерией токсины. Колонизация H. pylori поверхности складок слизистой оболочки желудка значительно затрудняет антибактериальную терапию.
Бактерии оказались весьма чувствительными к антибиотикам (широкого спектра действия), препаратам коллоидного висмута и производным нитроимидазола. При обнаружении этого возбудителя при язвенной болезни назначают препараты, обладающие бактерицидным действием, вызывающие гибель бактерий класса H. pylori. Эрадикацию проводят с помощью различных групп лекарств. Средства, вызывающие гибель бактерий, — H. pylori, в области язвы желудка и 12-перстной кишки называются антихеликобактерными.
Классифицируют антихеликобактерные средства на:
Антибиотики принадлежат:
Висмута трикалия дицитрат (ТН «Де–нол», «Новобисмол», «Улькавис», «Витридинол», табл. 120 мг) — противоязвенный препарат с бактерицидной активностью в отношении H. pylori — обладает вяжущим, обволакивающим, антацидным, противовоспалительным и гастропротекторным действием.
В кислой среде желудка препарат образует с белками омертвевших тканей хелатные соединения, нерастворимые висмута оксихлорид и дицитрат. Соединение дицитрата с гидроокисью висмута образует молекулярные комплексы различной структуры и размеров, что приводит к переходу водного раствора в коллоид. Коллоидная форма препарата позволяет ему эффективно пенетрировать в желудочную слизь, поэтому препарат хорошо проникает вглубь желудочных ямок и даже может захватываться эпителиоцитами, что позволяет ему уничтожать бактерии, находящиеся в недосягаемости для других антибактериальных средств. Обладая антихеликобактерным действием Висмута трикалия дицитрат коагулирует белки микробной клетки и вызывает гибель H. pylori.
Антихеликобактерные свойства препарата обеспечиваются за счет снижения адгезии H. pylori к клеткам эпителия; ослабления действия ферментов H. pylori (уреаза, каталаза, липаза) и разрушения бактериальной стенки благодаря образованию комплексов-депозитов на бактериальной стенке и в периплазматическом пространстве. На поверхности язвы слизистой желудка и двенадцатиперстной кишки образуется защитная белая пенистая пленка, что служит барьером от повреждающего действия соляной кислоты, пепсина и желчи, выбрасываемой в просвет кишечника. Препарат стимулирует синтез простагландинов, увеличивает образование слизи и бикарбонатов, снижает активность пепсина и пепсиногена. Все эти процессы способствуют заживлению пептических язв и восстановлению защитного барьера и снижают частоту рецидивов язв.
Препарат практически не всасывается из ЖКТ и выводится в основном с экскрементами. При длительном применении препарата может возникать потемнение языка и окрашивание кала в черный цвет (в связи с образованием висмута сульфида).
Важно! Висмута трикалия дицитрат противопоказан при беременности, в период кормления грудью, детям в возрасте до 4 лет, при повышенной чувствительности к компонентам препарата (аллергические реакции).
Сравнительное исследование эффективности и безопасности использования препаратов коллоидного висмута трикалия дицитрата у больных с язвенной болезнью желудка и двенадцатиперстной кишки
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Язвенной болезнью страдают около 10% населения страны. В настоящее время наблюдается утяжеление ее течения, нивелирование сезонности обострений, появление атипичных форм заболевания, высокая стоимость лечения.
Цель исследования: сравнение эффективности и безопасности препаратов коллоидного висмута Де-Нол® и Новобисмол® в лечение язвенной болезни.
Материал и методы: обследовано 212 пациентов: 83 – с язвенной болезнью желудка и 129 – с язвенной болезнью двенадцатиперстной кишки. Все пациенты были разделены на 2 группы, в обеих группах в лечении применялись препараты коллоидного висмута как для рубцевания язвенного дефекта, так и для проведения эрадикации H. pylori. В 1-й группе (103 человека) применяли Де-Нол®, во 2-й группе (109 человек) – Новобисмол®. Оценивали сроки рубцевания язвенных дефектов, интенсивность болевого абдоминального и диспепсического синдромов, эффективность эрадикации H. pylori.
Результаты: исследование показало, что сроки рубцевания язвенных дефектов в обеих группах достоверно не различались. На 3-й неделе лечения в 1-й группе язвы зарубцевались у 90,3% пациентов, во 2-й группе – у 91,8% пациентов. Интенсивность болевого и диспепсического синдромов оценивалась в баллах от 0 до 5. Абдоминальный синдром значительно уменьшался уже на 3-и сутки в обеих группах. Явления диспепсии полностью разрешались в обеих группах на 10-е сутки при язвах желудка и на 11-е сутки – при язвах двенадцатиперстной кишки. У всех пациентов, которым через месяц проводился контроль эрадикации по квадросхеме дыхательным уреазным тестом, H. pylori не определялся в обеих группах.
Заключение: полученные результаты в обеих группах пациентов, использовавших препараты коллоидного висмута, показали отсутствие достоверных различий по срокам рубцевания язвенных дефектов, динамике болевого и диспепсического синдромов, эрадикации H. pylori. При применении препаратов Де-Нол® и Новобисмол® серьезных побочных эффектов не выявлено.
Ключевые слова: язвенная болезнь желудка и двенадцатиперстной кишки, препараты коллоидного висмута, эрадикация H. pylori.
Для цитирования: Павлов А.И., Кириллов С.М., Пономаренко Д.С. и др. Сравнительное исследование эффективности и безопасности использования препаратов коллоидного висмута трикалия дицитрата у больных с язвенной болезнью желудка и двенадцатиперстной кишки. РМЖ. Медицинское обозрение. 2016;24(26):1782-1787.
Comparative efficacy and safety of colloidal bismuth tripotassium dicitrate compounds for gastric and duodenal ulcer
Pavlov A.I., Kirillov S.M., Ponomarenko D.S., Khavanshanov A.K., Fadina Zh.V., Bobkova I.V., Savvin V.Yu.
A.A. Vishnevskiy 3rd Central Military Clinical Hospital, Moscow
Ulcers which affect approximately 10% of the population are currently more severe and with atypical manifestations and demonstrate no clear seasonal exacerbations. In addition, the disease is associated with higher treatment costs.
Aim. To compare the efficacy and safety of colloidal bismuth compounds (De-Nol® and Novobismol®) for ulcers.
Patients and methods. 212 patients with gastric (n = 83) or duodenal (n = 129) ulcers were examined. The patients were subdivided into two groups. In both groups, colloidal bismuth compounds were prescribed to scar the ulcer and to eradicate H. pylori. In group I (n = 103), De-Nol® was used. In group II (n = 109), Novobismol® was used. The terms of ulcer scarring, the severity of abdominal pain and dyspepsia, and the efficacy of H. pylori eradication were assessed.
Results. The terms of ulcer scarring in both groups demonstrated no significant differences. By week 3, ulcers have scarred over in 90.3% of patients in group I and in 91.8% of patients in group II. The severity of pain and dyspepsia was evaluated using the 0-5 scale. Abdominal pain significantly reduced by day 3 in both groups. Dyspepsia disappeared by day 10 in gastric ulcers and by day 11 in duodenal ulcers. The efficacy of quadruple therapy was assessed using urea breath test. H. pylori was not identified in either patients.
Conclusions. Colloidal bismuth compounds demonstrate no significant differences in terms of ulcer scarring, abdominal pain and dyspepsia reduction, and H. pylori eradication. De-Nol® and Novobismol® have no serious side effects.
Key words: gastric and duodenal ulcer, colloidal bismuth compounds, H. pylori eradication.
For citation: Pavlov A.I., Kirillov S.M., Ponomarenko D.S. et al. Comparative efficacy and safety of colloidal bismuth tripotassium dicitrate compounds for gastric and duodenal ulcer // RMJ. 2016. № 26. P. 1782–1787.
В статье представлено исследование препаратов коллоидного висмута трикалия дицитрата у больных с язвенной болезнью
Среди кислотозависимых заболеваний верхних отделов ЖКТ одно из ведущих мест занимает язвенная болезнь (ЯБ). Актуальность проблемы обусловлена высоким уровнем распространенности болезни и ее «омоложением». ЯБ страдают приблизительно 10% населения. Язвенные поражения являются не только медицинской, но и социальной проблемой в связи с широкой распространенностью заболевания, высокой стоимостью обследования и лечения таких больных. В настоящее время наблюдается утяжеление течения ЯБ с частыми рецидивами, нивелирование сезонности обострений, появление атипичных и бессимптомных форм. В отношении больших и длительно не рубцующихся язв до сих пор не определен подход к выбору лечения: хирургическое или консервативное [1, 2].
Большое клиническое значение имеет растущая устойчивость Н. pylori к антибиотикам. Требуются определенные навыки по выбору для каждого конкретного больного наиболее оптимального плана диагностики и лечения [3–5].
Согласно рекомендациям Маастрихта-IV, для эрадикации H. pylori следует использовать схему квадротерапии, которая включает, помимо ингибиторов протонного насоса и антибиотиков, препараты висмута трикалия дицитрата (ВТД).
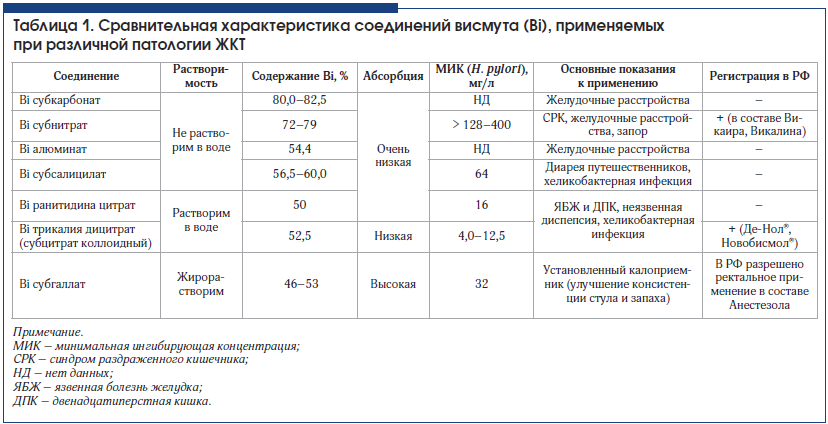
Соединения висмута вошли в медицинскую практику со времен средневековья, а первый научный доклад о содержащем висмут препарате для лечения диспепсии был сделан в 1786 г. На сегодняшний день самое широкое применение соединения висмута нашли в гастроэнтерологии, а наиболее часто используемыми среди них являются субсалицилат и коллоидный субцитрат – ВТД (табл. 1) [6].
Висмута субсалицилат во многих странах используется в качестве безрецептурного препарата для быстрого купирования изжоги, тошноты и диареи.
Коллоидный висмута субцитрат нашел применение в первую очередь в лечении заболеваний, ассоциированных с H. pylori-инфекцией, а также как пленкообразующий гастропротектор. Именно этот препарат представляет наибольший интерес с точки зрения фармакологических свойств и клинического применения [7, 8].
Механизм антибактериального действия ВТД связан не только с нарушением адгезии микроорганизмов к эпителию слизистой оболочки, но и с нарушением синтеза АТФ в бактериальной клетке. Так, в исследовании in vitro инкубация H. pylori с ВТД приводила к выраженному угнетению роста микроорганизма и его последующей гибели [6, 9–11]. Благодаря антихеликобактерной активности препараты коллоидного висмута позволяют повысить или сохранить эффективность эрадикационной терапии, особенно в условиях растущей антибиотикорезистентности H. рylori. Антихеликобактерный моноэффект ВТД составляет в среднем 14–40% [7]. Преимущество препарата состоит в том, что не существует естественной или приобретенной резистентности H. рylori к ионам висмута. Сочетание с антибиотиками увеличивает степень эрадикации до 50%, а сочетание 2-х базисных препаратов – ингибитора протонной помпы (ИПП) и ВТД – с двумя антибиотиками позволяет преодолеть резистентность штаммов H. pylori к производным нитримидазолов либо кларитромицину (рис. 1) [8].
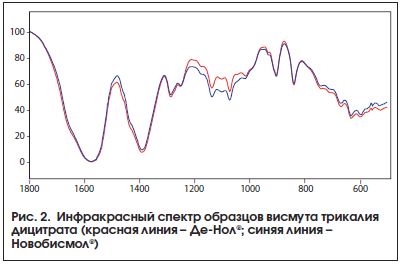
В оригинальной работе Е.Ю. Плотниковой и А.С. Сухих (2016) сравнивались характеристики инфракрасных спектров 2-х готовых, наиболее востребованных лекарственных форм ВТД, а именно препаратов Де-Нол® и Новобисмол®. Спектральные характеристики изучались на инфракрасном фурье-спектрометре ФСМ-1202 (Россия). Данное исследование показало практически полную фармацевтическую эквивалентность исследованных препаратов Де-Нол® и Новобисмол® (рис. 2) [12].
Нами было проведено открытое сравнительное проспективное исследование препаратов Де-Нол® и Новобисмол®.
Цель исследования: сравнение эффективности и безопасности двух препаратов коллоидного висмута: Де-Нол® (Нидерланды) и Новобисмол® (Россия) в лечении ЯБ желудка и двенадцатиперстной кишки.
В ходе исследования были поставлены следующие задачи:
1) установить эффективность применения препаратов висмута в лечении ЯБ желудка и двенадцатиперстной кишки: сравнить сроки эпителизации (рубцевания) язвенных дефектов, оценить динамику клинических синдромов и жалоб больных;
2) оценить целесообразность применения исследуемых препаратов коллоидного субцитрата висмута в схемах эрадикации H. pylori;
3) оценить безопасность применения изучаемых препаратов путем оценки частоты и выраженности неблагоприятных реакций (побочных эффектов).
Обследовано 212 пациентов с ЯБ желудка (ЯБЖ) и ЯБ двенадцатиперстной кишки (ЯДК). Группа пациентов с ЯБЖ включала 83 пациента – 27 женщин и 56 мужчин. Группа с ЯДК включала 129 пациентов – 47 женщин и 82 мужчины. Возраст пациентов обеих групп составил от 19 до 67 лет (средний возраст 43,1±23,8 года), основные клинические и лабораторные показатели в группах статистически не различались. На рисунке 3 представлена структура пациентов с ЯБЖ и ЯДК, принимавших ВДТ.
Всем пациентам проводилось стандартное обследование и лечение согласно Маастрихтскому соглашению – IV [5, 6, 13]. Обследование включало опрос относительно жалоб, анамнеза, физикальных данных, сопутствующих патологий, а также общеклинические анализы крови и мочи, биохимический анализ крови, УЗИ брюшной полости по стандартной методике. Эзофагофиброгастродуоденоскопия (ЭГДС) также проводилась по стандартной методике на аппарате OLIMPUS EXERA – 160/190. ЭГДС проводилась при поступлении и на 10–14-е сутки нахождения пациента в стационаре. При отсутствии рубцевания (эпителизации) язвенного дефекта повторная ЭГДС выполнялась вновь через каждые 7–10 дней.
Наличие H. pylori определяли при помощи следующих методов:
– гистологический – «золотой стандарт» диагностики и степени обсемененности;
– уреазный тест – определение уреазной активности в биоптате слизистой оболочки желудка;
– дыхательный уреазный тест с применением мочевины, меченной изотопами 13С или 14С, – только для контроля эрадикации H. pylori через 1,0–1,5 мес. после окончания лечения.
В процессе обследования выявлены 3 пациента – мужчины старше 55 лет – с гигантскими язвами желудка. Они не вошли в группы исследования, т. к. при их лечении значительно увеличивались сроки и использовались дополнительные лекарственные препараты и хирургические методы.
Пациентам с ЯБЖ независимо от локализации язвенного дефекта выполнялась биопсия для исключения малигнизации. У всех этих больных злокачественные опухолевые клетки при биопсии не обнаружены. В обеих группах для лечения (рубцевания) язвенных дефектов помимо ИПП применялись препараты ВТД как для основной терапии (для рубцевания язвенного дефекта), так и для эрадикации H. pylori. Для эрадикации H. pylori использовалась, согласно рекомендациям Маастрихта-IV, квадротерапия в течение 10 дней: омепразол 20 мг 2 раза в день; ВТД 120 мг 4 раза в день; кларитромицин 500 мг 2 раза в день; амоксициллин 1000 мг 2 раза в день [13–15].
Болевой абдоминальный синдром при неэффективности терапии купировали спазмолитиками и холинолитиками в стандартных дозах. В 1-й группе из препаратов коллоидного висмута применялся Де-Нол® 120 мг 4 раза в день, во 2-й группе – Новобисмол® 120 мг 4 раза в день. Клинические показатели и осложнения в группах пациентов представлены в таблице 2.
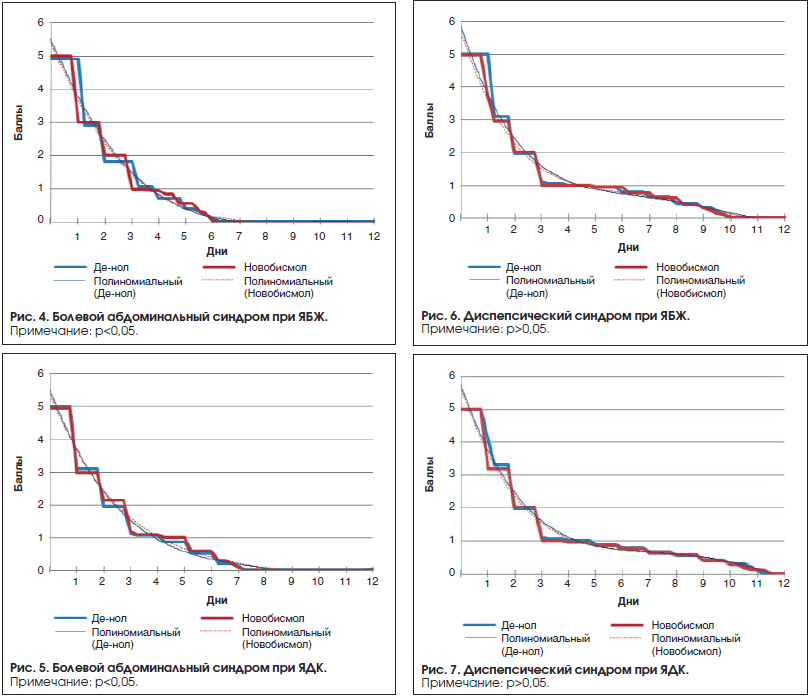
Интенсивность болевого синдрома измерялась в баллах от 0 до 5. Динамика изменения боли представлена на диаграммах (рис. 4 и 5).
Диспепсический синдром характеризовался изжогой, тошнотой, горечью во рту, запахом изо рта, отрыжкой. Интенсивность синдрома суммарно оценивалась в баллах от 0 до 5 и представлена на диаграммах (рис. 6 и 7).
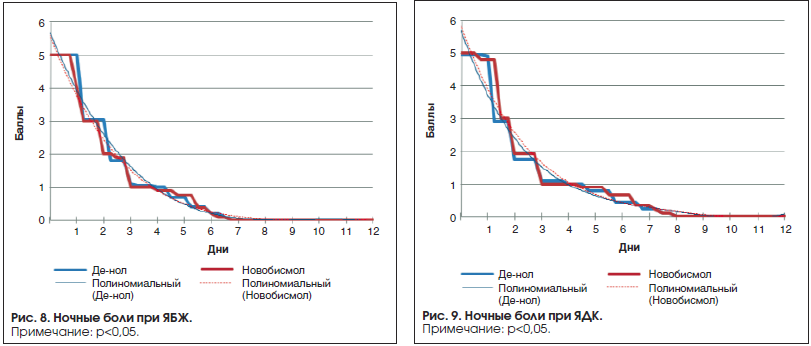
На фоне лечения болевой абдоминальный синдром значительно снижался уже на 3-и сутки, а полностью купировался при ЯБЖ на 6-е сутки, при ЯДК на 7-е сутки. Ночные боли прекратились на 7-е сутки при ЯБЖ, при ЯДК – на 8-е сутки (рис. 8 и 9).
Явления диспепсии на фоне лечения значительно уменьшались на 3–6-е сутки у всех пациентов с ЯБ. Полностью прекратились на 10-е сутки при ЯБЖ и на 11-е сутки – при ЯДК.
Контроль эпителизации (рубцевания) язвенных дефектов осуществлялся при помощи контрольных ЭГДС (табл. 3; рис. 10 и 11). Динамика рубцевания язвенных дефектов в 1-й и 2-й группах достоверно не различалась (р Литература
Улькавис таблетки : инструкция по применению
Инструкция
Что из себя представляет препарат Улькавис® и для чего его применяют
Показания к применению
Язвенная болезнь желудка и двенадцатиперстной кишки.
Гастрит, сопровождающийся жалобами на диспепсию, при котором рекомендуется эрадикация Helicobacter pylori.
Не принимайте Улькавис®
если у вас аллергия на оксид висмута или другие компоненты препарата (перечисленные в разделе «Препарат содержит»),
если у вас тяжелое заболевание почек (тяжелая почечная недостаточность, когда клиренс креатинина менее 30 мл/мин),
в период беременности и грудного вскармливания,
Препарат противопоказан детям до 6 лет.
Особые указания и меры предосторожности
Перед приемом препарата проконсультируйтесь с лечащим врачом.
Препарат Улькавис® не следует применять более 8 недель. Также не рекомендуется во время лечения превышать установленные суточные дозы для взрослых и детей. В период лечения препаратом Улькавис® не следует применять другие лекарственные препараты, содержащие висмут. По окончании курсового лечения препаратом в рекомендуемых дозах концентрация действующего вещества в плазме крови не превышает 3-58 мкг/л, а интоксикация наблюдается лишь при концентрации в плазме крови выше 100 мкг/л.
При применении препарата Улькавис® возможно окрашивание кала в темный цвет вследствие образования сульфида висмута. Иногда отмечается незначительное потемнение языка.
Длительное применение больших доз висмут-содержащих соединений не рекомендуется, поскольку в некоторых случаях это может привести к обратимой энцефалопатии. Риск энцефалопатии, однако, является минимальным при условии применения препарата в соответствии с рекомендациями.
Другие препараты и Улькавис®
Сообщите лечащему врачу о том, что вы принимаете, недавно принимали или можете начать принимать какие-либо другие препараты.
В течение получаса до и после приёма препарата Улькавис® не рекомендуется применение внутрь других лекарственных средств, а также приём пищи и жидкости, в частности, антацидов, молока, фруктов и фруктовых соков. Это связано с тем, что они при одновременном приёме внутрь могут оказывать влияние на эффективность препарата Улькавис®.
Одновременное применение препарата Улькавис® с тетрациклином уменьшает всасывание последнего.
Беременность и грудное вскармливание
Если вы беременны или кормите грудью, думаете, что забеременели или планируете беременность, перед началом применения препарата проконсультируйтесь с лечащим врачом.
Применение препарата Улькавис® при беременности и в период грудного вскармливания противопоказано.
Управление транспортными средствами и работа с механизмами
Данные о влиянии препарата Улькавис® на способность управлять транспортными средствами и механизмами отсутствуют.
Всегда принимайте препарат в полном соответствии с рекомендациями лечащего врача.
Взрослым и детям старше 12 лет препарат Улькавис® назначают по 1 таблетке 4 раза в сутки за 30 минут до приема пищи и на ночь или по 2 таблетки 2 раза в сутки за 30 минут до приема пищи.
Детям от 6 до 12 лет препарат Улькавис® назначают в дозе 8 мг/кг/сутки. В зависимости от массы тела ребенка назначают по 1-3 таблетки в сутки (соответственно, в 1-3 приема в сутки). При этом суточная доза должна быть наиболее близка к расчетной дозе (8 мг/кг/сутки).
Продолжительность курса лечения составляет 4-8 недель. В течение следующих 8 недель не следует применять препараты, содержащие висмут.
Для эрадикации Helicobacter pylori целесообразно применение препарата Улькавис® в комбинации с другими антибактериальными средствами, обладающими антихеликобактерной активностью.
Таблетки принимают за 30 минут до еды и запивают небольшим количеством воды.
Если вы приняли больше препарата, чем следовало
Не следует беспокоиться, если вы однократно приняли одну или две дополнительные таблетки. В случае приема большего количества таблеток, одномоментного или в течение короткого промежутка времени, следует немедленно обратиться к врачу. Он примет соответствующие меры для предотвращения всасывания висмута. Кроме того, в течение нескольких последующих недель может понадобиться контроль функции почек.
Если вы забыли принять препарат
Не следует принимать двойную дозу препарата, чтобы компенсировать пропущенный прием. Если вы забыли принять таблетку, примите ее сразу же, как только вспомнили. Однако если это время близко к времени следующего приема, пропустите прием забытой дозы и продолжайте лечение согласно обычной схеме.
Возможные нежелательные реакции
Подобно всем лекарственным средствам этот препарат может вызывать нежелательные реакции, однако они возникают не у всех.
Со стороны пищеварительной системы: возможно появление тошноты, рвоты, более частого стула, запоров. Эти явления не опасны для здоровья и носят временный характер.
Аллергические реакции: кожная сыпь, кожный зуд.
При длительном применении в высоких дозах возможно развитие энцефалопатии, связанной с накоплением висмута в центральной нервной системе.
Сообщение о нежелательных реакциях
Если у вас возникли какие-либо нежелательные реакции, проконсультируйтесь с врачом. Данная рекомендация распространяется на любые возможные нежелательные реакции, в том числе на не перечисленные в данном листке-вкладыше. Сообщая о нежелательных реакциях, вы помогаете получить больше сведений о безопасности препарата.
Срок годности
Не применяйте препарат после истечения срока годности, указанного на упаковке.
Датой истечения срока годности является последний день месяца.
Хранить в недоступном для детей месте.
Хранить в оригинальной упаковке с целью защиты от влаги и света.
Хранить при температуре не выше 25 °C.
Не выбрасывайте препарат в водопровод или канализацию. Уточните у работника аптеки, как избавиться от препаратов, которые больше не требуются. Эти меры позволят защитить окружающую среду.
Активное вещество: каждая таблетка, покрытая пленочной оболочкой, содержит 120 мг оксида висмута в виде висмута трикалия дицитрата.
Внешний вид препарата Улькавис® и содержимое упаковки
Белого или почти белого цвета, круглые, слегка двояковыпуклые, со скошенным краем, таблетки, покрытые пленочной оболочкой.
Блистеры по 14 таблеток, покрытых пленочной оболочкой: 28 (2 блистера по 14 таблеток), или 56 (4 блистера по 14 таблеток), или 112 (8 блистеров по 14 таблеток) таблеток, покрытых пленочной оболочкой, в коробке с листком-вкладышем.
Условия отпуска
Держатель регистрационного удостоверения и производитель
КРКА, д. д., Ново место, Шмарьешка цеста 6, 8501 Ново место, Словения.