Заболевания почек при беременности: симптомы, диагностика, диета
Во время беременности организм выдерживает увеличенную нагрузку – признаки патологий почек и мочевыделительной системы появляются даже у здоровых женщин. Справиться с этим помогает тщательное планирование беременности и наблюдение уролога, нефролога на весь период вынашивания ребенка.
Частые проблемы с почками при беременности
Постепенное увеличение размера матки приводит к сдавливанию мочеточников и затруднению оттока мочи. В зависимости от анатомических особенностей и положения плода, такая ситуация возникает на разных участках мочевыделительной системы. Повышается риск распространения бактерий, обостряются скрытые и вялотекущие инфекционные, воспалительные заболевания:
Обострение ощутимо с 15 недели беременности – в этот период чаще всего женщины начинают ощущать, что болят почки. Осложнения заболеваний несут угрозу и плоду, и матери, потому своевременная диагностика и профилактические обследования – залог того, что помощь будет оказана вовремя.
Симптомы проблем с почками у беременных
Во время вынашивания женщина должна особенно тщательно следить за своим самочувствием. Первые признаки проблем с почками у беременных легко пропустить, так как картина вынашивания отличается у каждой женщины. На какие симптомы стоит обратить внимание:
Эта картина характерна и для беременности, потому часто женщины не обращаются к урологу за помощью. Профилактический осмотр и лабораторная диагностика помогут определить наличие инфекций, белка, сторонних примесей в моче и предотвратить осложнения.
Диагностика и лечение почек у беременных
Для определения проблемы врач проводит осмотр и опрос – все симптомы нужно указывать, пусть они и сопровождают беременность у многих. Для подтверждения диагноза уролог или нефролог назначит такие исследования:
Это базовый набор диагностических мероприятий, по результатам которых уже можно определить направление лечения. Терапия – только под руководством врача. Самостоятельный прием всевозможных травяных чаев, препаратов – это угроза для плода и здоровья беременной.
Что можно сделать
Обнаружив признаки, скорректируйте рацион питания. Из меню нужно исключить:
Диета при пиелонефрите почек у беременных прописывается врачом – он учтет триместр, общее состояние женщины и плода.
Специалисты Клиники урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова готовы прийти на помощь при первых симптомах болезни почек у беременных. Не откладывайте визит к врачу! Чем раньше диагностировано состояние, тем проще с ним справиться. Запишитесь на обследование и консультацию – все в одном учреждении для экономии времени.
Гидронефроз при беременности
Гидронефроз при беременности рассматривается как физиологический феномен, развивающийся в результате наличия плода. Так же вы можете встретить другое название – гестационный гидронефроз.
Распространенность гидронефроза при беременности
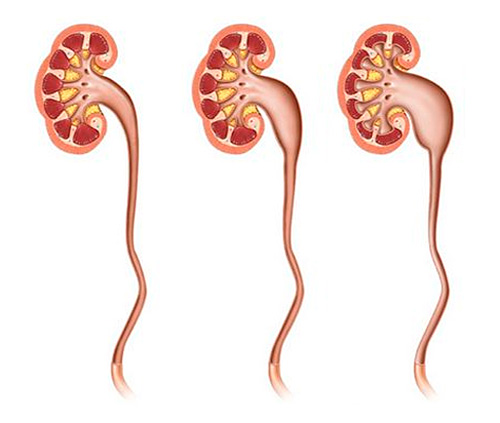
Считается, что до 90% беременных женщин в третьем триместре имеют незначительное бессимптомное расширение чашечно-лоханочной системы почки и верхних двух третьих мочеточников. Особенно выражено это явление при первой беременности.
Рисунок. Степень выраженности гидронефроза
Расширение чашечно-лоханочной системы может быть двусторонним, но часто более заметно на правой стороне.
Почему возникает гидронефроз при беременности?
После тщательных исследований был сделан вывод о том, что сегодня есть все основания полагать, что гидронефроз во время беременности развивается в результате сдавления мочеточников беременной маткой. Изменение гормонального баланса во время беременности не имеет особого значения в возникновении заболевания.
Беременность и мочекаменная болезнь
Редко причиной расширения чашечно-лоханочной системы почки может стать наличие камней в мочевыделительной системе. Распространенность гидронефроза при беременности, связанного с наличием камней в мочеточниках, крайне мала и оценивается примерно в 0,03%-0,4% всех случаев беременности. При этом риск мочекаменной болезни при беременности значительно не меняется, по сравнению с другими людьми.
Чем может быть опасен гидронефроз при беременности?
Как правило, заболевание протекает бессимптомно и не вызывает никаких осложнений. Клиническое значение гидронефроза заключается в том, что в связи с нарушением оттока мочи может повышаться вероятность возникновения восходящих инфекций мочевыделительной системы.
Также было установлено, что острое развитие заболевания или существенное ухудшение имевшегося до беременности гидронефроза, может быть возможной причиной неопределенных болей в животе.
Диагностика гидронефроза при беременности
Обнаружение гидронефроза при беременности иногда представляет значительные диагностические проблемы. Воздействие ионизирующего излучения при проведении рентгенологических обследований наиболее опасно в первом триместре, но и не безопасно во втором и третьем триместрах. Ультразвуковое исследование является методом выбора диагностики гидронефроза у беременных. С помощью этого метода удается обнаружить физиологический гидронефроз. Но, к сожалению, вероятность обнаружения камней мочеточников у беременной женщины невелика, составляет 34%-95% и нередко зависит от навыков врача. Если результаты ультразвуковой диагностики не являются окончательными, в некоторых случаях могут быть рассмотрены низко дозированные рентгенологические обследования.
Рисунок. Ультразвуковая диагностика гидронефроза.
Лечение и прогноз гидронефроза при беременности
В большинстве случаев заболевание исчезает в течение нескольких недель после родоразрешения. Подавляющее большинство случаев гестационного гидронефроза проходит бесследно, не повреждая и не нарушая функцию почки.
Для улучшения оттока мочи во время беременности женщинам рекомендуется периодически принимать коленно-локтевое положение. При этом нивелируется давление на мочеточники и обеспечивается беспрепятственный отток мочи. При возникновении восходящей инфекции оправданным является назначение антибиотиков. В некоторых случаях, может понадобиться установка мочеточниковых катетеров (стентов) до конца беременности.
Что делать при мочекаменной болезни?
При проведении исследований, было установлено, что у 64%-70% беременных женщин камни покидают мочевыделительную систему самостоятельно. Большинству беременных женщин с остро развившимся гидронефрозом на фоне закупорки мочеточника камнем не требуется хирургическое вмешательство. Консервативное лечение, внутривенное введение растворов и обезболивание – терапия выбора. При неэффективности консервативного лечение может потребоваться размещение мочеточникового стента или чрескожной нефростомии для обеспечения оттока мочи.
Все про гидронефроз: что будет, если прозевать нарушение оттока мочи
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/01/pochki.png?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/01/pochki.png?fit=828%2C550&ssl=1″/>
В связи с профилактическими обследованиями на прием к урологу нередко направляют людей и не подозревающих, что у них больны почки. А заболевания выделительной системы очень опасны.
Чем опасен гидронефроз: реальная история, которая плохо закончилась
«Меня направили к вам, по-видимому, по ошибке. Посмотрите, пожалуйста, анализы мочи и результаты УЗИ почек», — сказала одна из наших пациенток.
Изменения в моче этой пациентки заставили нас насторожиться: ослабела очень важная функция почек — их способность концентрировать мочу, кроме того, в ней появился гной. Почки стали выводить из организма меньше солей и мочевины.
Больная вспомнила, что у нее бывала боль в поясничной области, возникали неожиданные, ничем не объяснимые повышения температуры, озноб. Считая, что так начинается грипп, она по своему усмотрению принимала лекарства и дня через два-три чувствовала себя лучше.
Но проходило время, и беспокоящие симптомы появлялись снова. Обследование больной в урологическом отделении стационара дало неутешительный результат; у нее обнаружили правосторонний гидронефроз. Название болезни происходит от двух греческих слов «hydor» — вода и «neph-ros» — почка.
Заболевание характеризуется стойким расширением почечной лоханки вследствие застоя в ней мочи. Застой возможен от разных причин, и одна из них — сужение мочеточника. Такой дефект обнаружили и у нашей больной. Ей предложили хирургическое лечение, но она, почувствовав себя за время пребывания в стационаре лучше, от операции отказалась.
Года через три эта больная была доставлена в хирургическое отделение скорой помощью. На вопрос врача, что ее беспокоит, она ответила: «Боль в животе справа, рвота, высокая температура».
После обследования был поставлен диагноз: правосторонний инфицированный гидронефроз с полным нарушением функции правой почки, гнойным воспалением ее полостей.
На сей раз, операция стала неизбежной, и у больной была удалена правая почка. Если бы три года назад эта женщина поверила врачу, что своевременная операция поможет приостановить болезненный процесс, почку можно было бы и не удалять.
Причины гидронефроза
Гидронефроз — распространенное заболевание, встречающееся у людей различного возраста, почти одинаково часто у мужчин и женщин.
Если не устранена его причина, это заболевание продолжает неуклонно развиваться. В результате застоя мочи создаются условия для развития пиелонефрита — воспаления почки.
Как протекает гидронефроз: симптомы заметные и не очень
Моча при гидронефрозе задерживается в лоханке и чашечках, которые постепенно расширяются. Почечная ткань — паренхима, подвергаясь сильному давлению, постепенно все более утрачивает свою функцию. Почка превращается в тонкостенный мешок, наполненный жидкостью.
Течение заболевания длительное, тем не менее, многие годы люди могут быть практически здоровыми. Это объясняется тем, что в большинстве случаев поражается только одна почка, другая же, здоровая, справляется с повышенной нагрузкой.
Лечение и прогноз излечения
Если гидронефроз возник в результате закупорки мочеточника камнем или сдавливания мочеиспускательного канала доброкачественной опухолью предстательной железы, своевременное лечение, чаще всего хирургическое, дает хорошие результаты, почка и ее функция сохраняются.
Достижения хирургии позволяют в настоящее время все реже прибегать к операции удаления почки. Ведущее место в лечении гидронефроза принадлежит восстановительной хирургии. Такое вмешательство с полным правом можно назвать профилактическим лечением.
Раннее обращение к урологу, своевременное выявление причины заболевания, настойчивое лечение воспалительных процессов в почках — надежный путь борьбы с гидронефрозом.
Только после того, как выявлена причина гидронефроза, врач-уролог может выбрать и рекомендовать больному режим жизни и необходимое лечение. Так, если у человека развивается мочекаменная болезнь и камни мешают прохождению мочи, их удаляют хирургическим путем.
После операции назначаются лекарства, улучшающие сократительную способность мочевых путей и, следовательно, выведение мочи. Очень важно неуклонно придерживаться определенного врачом графика приема медикаментов — их принимают длительно, в течение года и даже более долгого срока.
Диета при заболеваниях почек
И до операции и после нее больному нужно соблюдать диету, тем самым предупреждая возможность образования новых камней.
При этом заболевании нередко врачи рекомендуют минеральные воды, которые усиливают сокращение мускулатуры мочевых путей, благодаря чему устраняется застой мочи. Какую минеральную воду, в каком количестве, и в какое время пить, в каждом конкретном случае решает лечащий врач.
Заболевания почек при беременности
Рождение ребенка – это самое важное и значимое, не только для женщины, но и для мира в целом событие, и, несомненно, играющее ведущую роль в природе жизни. Акушерское и гинекологическое дело не перестают обращать внимание на различные патологии при гестации и родовом процессе. Беременность при болезнях выделительной системы – это очень серьезная ответственность, которую будущая мама должна понимать и учитывать, из-за этого перед планированием беременности, первостепенно, необходимо пройти обследование в женской консультации, где проверят состояние ее здоровья и готовность к беременности и родам.
Основные заболевания почек при гестации
Из-за увеличения нагрузки на почки во время беременности возрастает шанс появления болезней выделительной системы. Если еще до зачатия у женщины имелись какие-либо нарушения работы почек, то эта опасность увеличивается во много раз. Чаще встречающиеся клинические формы заболеваний выделительной системы при гестации являются пиелонефрит, гидронефроз, бессимптомно протекающая бактериурия. Реже – мочекаменная болезнь (МКБ) и аномальное развитие почек.
Влияние заболеваний почек на беременность и роды
Рожать женщинам с болезнями почек противопоказано не во всех случаях, но и во время беременности и тем более при родах могут произойти чрезвычайные
ситуации, которые можно было бы предотвратить, сделав вовремя кесарево сечения. У обоих вариантов есть свои плюсы и минусы, которые лучше обсудить со специалистами.
Осложнения, могут привести к гибели матери или плода:
Общая клиническая картина: симптомы интоксикации, как при простуде высокая температура от 38 до 41 градусов, слабость, головные боли, озноб, боль в пояснице, боль при мочеиспускании, а при мочекаменной болезни — боль до потери сознания.
Таким образом, любая почечная патология при сочетании с гестацией оказывает неблагоприятное влияние на женщину и ребенка, усложняя, тем самым, ее течение, исход родов и послеродовый период. Поэтому женщина должна планировать беременность заранее, с целью благоприятного ее течения и разрешения родов.
Сопровождение беременности у женщин, страдающих болезнями почек
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/11/bolezni-pochek.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/11/bolezni-pochek.jpg?fit=825%2C550&ssl=1″/>
Беременность — это благословенный период в жизни женщины, но в то же самое время на женский организм ложится огромная нагрузка. Больше всего страдают почки, ведь общее количество крови в организме увеличивается.
Через почки пропускается в 2 раза больше плазмы, почечная ткань увеличивается на 30%, почечная лоханка становится крупнее, особенно к 3-му триместру.
Увеличивающееся с первого дня зачатия количество прогестерона расслабляет гладкую мускулатуру. Это необходимо для того, чтобы снизить маточные сокращения, но побочным эффектом является расслабление мышечного сфинктера — клапана, регулирующего выход мочи, и размягчение мышечных волокон мочеточника. Больше всего страдает правый мочеточник, у 8 из 10 беременных наблюдается расширение одного из мочеточников.
По сравнению с тем, что в обычном состоянии почечная лоханка содержит 15 мл жидкости, у беременной объём увеличивается до 200 мл. Из-за давления увеличивающейся матки моча выходит из почечной лоханки не полностью, застаивается, что вызывает инфицирование и воспалительные процессы.
На сроке до 20 недель у женщин, перенесших пиелонефрит до беременности, значительно увеличивается риск рецидива, а после 20 недель воспаление почек грозит любой женщине. Это связано со снижением иммунитета и увеличением почек в объёме, риском появления гестационного сахарного диабета. Глюкоза в моче является питательной средой для бактерий, вызывающих воспалительные процессы.
Страдает и мочевой пузырь. Гормон прогестерон снижает тонус мышечных стенок органа, растущая в размерах матка давит на мочевой пузырь и деформирует его. Моча не выходит полностью и застаивается. Уменьшение объёма мочевого пузыря провоцирует частые позывы женщины в туалет, и, если нет возможности удовлетворить каждый позыв, моча может быть заброшена обратно в мочеточник, а оттуда в почечную лоханку. Рефлюкс чреват переносом инфекции обострением пиелонефрита и более серьёзных патологий.
Даже у здоровой женщины при нормально протекающей беременности существует риск развития заболеваний почек и мочевого пузыря.
Беременность и бессимптомная бактериурия
У воспалительных почечных заболеваний всегда имеется одна причина — патогенная микрофлора, которая проникает из влагалища в мочевой пузырь или почки. Иногда этот процесс проходит незаметно, и женщина узнаёт о проблеме только в стадии обострения. В этом случае следует говорить о бессимптомной бактериурии.
Бессимптомная бактериурия — это заболевание, при котором в моче повышается уровень патогенных бактерий. При этом большинство женщин не знает о своей проблеме, которая обнаруживается только в результате сдачи анализов мочи. О патологии судят в том случае, если количество патогенной микрофлоры превышает 105 КОЕ/мл.
Бактериурия развивается в 98% случаев на начальных сроках беременности и только в 1% на более поздних сроках. Все случаи бактериурии нужно лечить, потому что это заболевание очень коварно. Оно в 2-3 раза повышает риск невынашивания и замирания беременности. лечение бактериурии на ранних сроках эффективно в 80%, а также значительно снижает вероятность недонашивания.
Одним из распространённых источников болезнетворных бактерий является бактериальный вагиноз. По мочевыводящим путям микрофлора попадает в мочевой пузырь, где активно развивается. Бактериурии способствует сдавливание растущей в размерах маткой мочевого пузыря и почек. Снижение иммунитета ослабляет защитные силы организма, поэтому бактериурия развивается в скрытой бессимптомной форме. Инфекция распространяется на соседние органы, почки, мочеточники и даже матку.
В случае инфицирования плаценты создаётся угроза для жизни малыша. Если бактерии попадают в почки, развивается пиелонефрит — воспаление почек. Но в большинстве случаев заболевание не требует прерывания беременности, но в некоторых случаях возникает более опасная патология — гломерулонефрит.
Как влияет гломерулонефрит на беременность
Гломерулонефрит — это поражение почек иммунологического и воспалительного характера, при котором страдают клубочки почек. Орган не может выполнять фильтрующих функций, наступает почечная недостаточность, грозящая уремической комой.
Заболевание возникает не само по себе, ей всегда предшествует инфекционное или вирусное поражение — ангина, гнойники на коже, краснуха, ОРВИ. Возбудителем инфекции являются бактерии стрептококковой группы А либо вирусы.
После лечения ангины или другого заболевания и, казалось бы, полного выздоровления иммунной системой организма вырабатываются антитела, вступающие в реакцию с антигенами стрептококка.
В результате образуются иммунные комплексы, которые циркулируют по кровяному руслу. Затем они поступают в почки для фильтрации, но почечные клубочки не способны пропустить такие крупные образования. Они оседают на клубочках, значительно снижая фильтрующую способность органа. Образования мочи не происходит, накапливаются токсичные азотистые соединения, что вызывает тяжёлое отравление организма. Острый гломерулонефрит опасен отказом работы почек и комой у пациентки.
Хроническая форма гломерулонефрита у беременных встречается редко, не более 0,2% случаев, потому что при интоксикации организма страдают не только почки, но даже головной мозг и другие системы. при гломерулонефрите нарушается овуляция, нередко пропадает менструация, поэтому женщине очень сложно забеременеть.
Если же женщина при посещении женской консультации узнаёт о своей беременности и при этом у неё гломерулонефрит, её отправляют на полное обследование, чтобы определить риски для себя и плода. Даже при благоприятном раскладе (заболевание не вызывает отказа в работе почек) болезнь имеет следующие последствия:
Существует три формы течения заболевания. Сохраняют беременность при первой степени риска, при которой у женщины нет больших проблем с артериальным давлением и не имеется риска отказа почек.
Диагностика гломерулонефрита у беременной
Особенностью протекания гломерулонефрита у беременных заключается в скрытом характере заболевания. Специфические жалобы долгое время отсутствуют, а недомогание пациентка списывает на своё интересное положение. В основном беременные жалуются на следующее:
Беременной женщине сложно адекватно оценить своё физическое состояние, поэтому единственным способом обнаружения патологических изменений в организме остаётся анализ мочи под микроскопом. Отличительной особенностью заболевания является повышение общей плотности мочи из-за большого содержания различных клеток, а также снижение прозрачности и выпадение белка.
Самым красноречивым симптомом является гематурия — кровь в моче. Если заболевание находится не в острой стадии, моча не меняет своего цвета. В норме количество эритроцитов в моче должно быть не более 3-4 единиц на 1 мл. Значительное увеличение указывает на воспалительный процесс.
Также при подозрении на гломерулонефрит проводятся следующие диагностические мероприятия:
Анализ крови на белок и СОЭ
Последний показатель увеличивается при иммунном воспалении, а белок указывает на неспособность почек отфильтровывать белок;
Биохимический анализ на фиброген, альфа-глобулин и С-реактивный белок
Снижение концентрации альбумина и общего белка приводит к отёкам, а повышение мочевины и креатинина означает снижение фильтрующей способности почек;
Проба на антистрептолизин О (АСЛ-О)
Она позволяет отличить гломерулонефрит от других заболеваний почек, в частность, острого пиелонефрита. Попадая в организм, стрептококки выделяют фермент стрептозилин. На него иммунная система выделает антитела, которые при взаимодействии с ферментом образуют белки.
Анализ позволяет определить не только сам факт инфицирования, но и продолжительность нахождения инфекции в организме. Норма АСЛ-О составляет 200 единиц, и любое повышение свидетельствует о стрептококковой инфекции.
Анализ мочи по Ничипоренко
Позволяет отделить гломерулонефрит от других заболеваний воспалительного характера. Подтверждением диагноза станет повышенное содержание белка и эритроцитов к моче при небольшом уровне лейкоцитов.
Анализ мочи по Зимницкому
При хроническом гломерулонефрите почечные канальцы разрушаются и подвергаются склеротическим изменениям. Это выражается в полиурии — чрезмерном выделении мочи, олигоурии- уменьшении выделяемой мочи, никтурии — учащении ночного мочеиспускания. Анализ по Зимницкому заключается в сборе моче каждые 3 часа в течение суток.
Всего берётся 8 проб и делаются замеры выделенной жидкости и плотность мочи. Анализ динамики позволяет судить о работе почек.
Проба Реберга
Она определяет работу почечных клубочков. Состоит из двух анализов: анализа крови на креатинин и такой же анализ мочи. Кровь сдаётся натощак с утра, а моча собирается на протяжении суток. Последний забор делается спустя 24 часа после первого мочеиспускания.
Затем содержимое ёмкости для сбора перемешивается и в контейнер с пометкой фамилии, возраста, веса пациента отливается 50 мл мочи. Контейнер тут же отправляется в лабораторию. Благодаря суточной пробе определяется клиренс креатинина.
Он высчитывается по особой формуле Кокрофта-Голта. Нормой для пациенток до 30 лет составляет 60-125 мл/мин. У беременных женщин креатинин в норме несколько понижен, поэтому нижним порогом будет показатель 40 мл/мин.
Креатинин выводится из организма только через почки. Он нужен для метаболизма мышечных тканей, потому что без него не происходит мышечного сокращения. Затем креатинин выводится из организма, потому что он довольно токсичен. Если креатинина много, а в моче мало, это указывает на плохую фильтрацию почек.
Проба Каковского-Аддиса
Направлена на выявление соотношения эритроцитов, лейкоцитов и мочевых цилиндров в моче. Проба мочи получается таким же способом, как и при тесте Реберга. Объектом исследования является не сама моча, а осадок, точнее, состав осадка. Эритроциты в норме содержатся в моче в единичном количестве. У здорового человека эритроциты обратно всасываются при прохождении крови через почечные клубочки.
Если последние повреждены, то эритроциты не отфильтровываются, а попадают в мочу. Их количество превышает норму в 10-15 раз. Однако повышение эритроцитов характерно не только для гломерулонефрита, но и для повреждения уретры, мочеточника, мочевого пузыря.
Уровень лейкоцитов также патологически повышен. Белые кровяные тельца всегда присутствуют в незначительном количестве в моче, потому что иммунная система постоянно «начеку». Значительное превышение нормы лейкоцитов характерно при воспалительных процессах органов мочевыделительной системы. Мочевые цилиндры состоят из клеток внутреннего мышечного слоя почечных канальцев. Они выпадают в осадке мочи при повреждениях, в частности, гломерулонефрите.
Цилиндры различны по составу, и в зависимости от него можно судить о характере заболевания. У беременной женщины гиалиновые цилиндры выявляются при гломерулонефрите или хроническом пиелонефрите. В 3-м триместре свидетельствует о нарушении фильтрации токсинов почками. Зернистые цилиндры характерны при дегенеративных изменениях почечных канальцев и поражении почечных клубочков.
Восковидные цилиндры образуются при застое мочи в почках, а патологические вообще свидетельствуют о серьёзных проблемах с почками. Эритроцитарные цилиндры образуются при хроническом гломерулонефрите, а лейкоцитарные — при хроническом пиелонефрите.
У беременных женщин пигментные цилиндры выявляются в случае плохого несбалансированного питания на фоне развивающейся анемии. Определить точный состав цилиндров крайне важно, потому что встречаются ложные цилиндры, не означающие какое-либо заболевание.
УЗИ почек
При гломерулонефрите УЗИ не является определяющим методом диагностики, потому что выявляет только существенные структурные изменения почек. На начальной стадии гломерулонефрита и при хронической форме заболевания данный метод не информативен. Характерными УЗИ-признаками гломерулонефрита являются:
Прогнозы в развитии беременности при гломерулонефрите во многом зависят от того, имеются ли у беременной проблемы с давлением. Самые тяжёлые осложнения возникают у пациенток с артериальной гипертензией, которые в сочетании с патологией почек не только приводят к выкидышу, но и могут стать причиной летального исхода у будущей матери.
В 35% у женщин отмечается гестоз в тяжёлой форме, в 27% нефропатия (поражение клубочков почек), у 8% была диагностирована преэклампсия (тяжёлое комплексное нарушение, которое грозит нарушением работы ЦНС), в 2% — отслоение плаценты при её нормальном расположении. В 35% отмечается задержка развития плода и рождение недоношенного ребёнка. Именно ЭКГ позволяет выявить изменения в работе сердца, вызванные последствиями гестоза.
Лечение гломерулонефрита при беременности крайне негативно сказывается на развитии плода. Если заболевание диагностируется в острой форме, женщине предлагают сделать аборт, потому что вынашивание беременности невозможно.