Роль УЗИ в оценке периферических нервов
Авторы: Ashwin D Lawande, Sudhir S Warrier, Mukund S Joshi
Введение
Периферические нервы подвержены ряду заболеваний, таких как травма, инфекция, воспаление, доброкачественные и злокачественные опухоли, а также невропатии. УЗИ с его высоким разрешением может обнаружить и охарактеризовать эти патологии экономически эффективным образом. В нашей стране, где большая часть населения не может позволить себе дорогостоящие диагностические тесты, УЗИ остается недостаточно используемым методом. Целью данной статьи является ознакомление читателей с УЗИ различных нервных патологий.
Техника проведения
С помощью УЗИ можно визуализировать почти все нервы, включая нервы пальцев. Прежде чем начать сканирование периферического нерва в определенной области, необходимо знать подробную анатомию. Используется высокочастотный линейный датчик с частотой 8-15 МГц. Для исследования пальцевых нервов используется линейный датчик в виде хоккейной клюшки. Обследование начинается с известного анатомического ориентира возле нерва. Как только нерв локализован на короткой оси, он прослеживается в обоих направлениях для выявления контура и архитектурной аномалии. Затем зонд поворачивается по длинной оси нерва и оценивается патология.
Нервы обычно проходят вдоль границ других структур, особенно между различными мышечными группами. Движение конечности помогает дифференцировать нерв от сухожилий, тогда как цветовой допплер помогает дифференцировать нервы от сосудов. Лимфатические узлы имеют сферическую форму и имеют жировую перепонку, и их легко отличить от нервов по форме и невозможности проследить их по продольной оси.
Визуализация нормы
Нормальный нерв в поперечном сечении имеет небольшие гипоэхогенные области, разделенные гиперэхогенными перегородками, создавая вид, похожий на соты. Гипоэхогенные области представляют собой нервные пучки, тогда как эхогенные перегородки представляют межфазную промежность [Рис. 1]. Продольный вид также показывает фасцикулярную архитектуру, приводящую к появлению «пучка соломинок» [Рис. 2]. Нерв более эхогенный по сравнению с мышцей, которая показывает гипоэхогенные пучки мышечных волокон с промежуточной эхогенной перимизией. Сухожилие является более эхогенным по сравнению с нервом и показывает компактное расположение эхогенных фибрилл. При динамическом осмотре нервы показывают скользящее движение по мышцам и сухожилиям. Измененное движение или деформация контура во время движения нерва дает нам ключ к диагностике патологии.
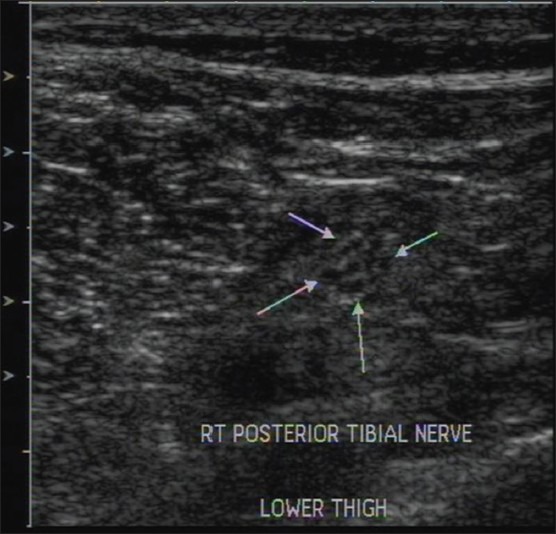
Рисунок 1 : Поперечный вид демонстрирует форму сот.
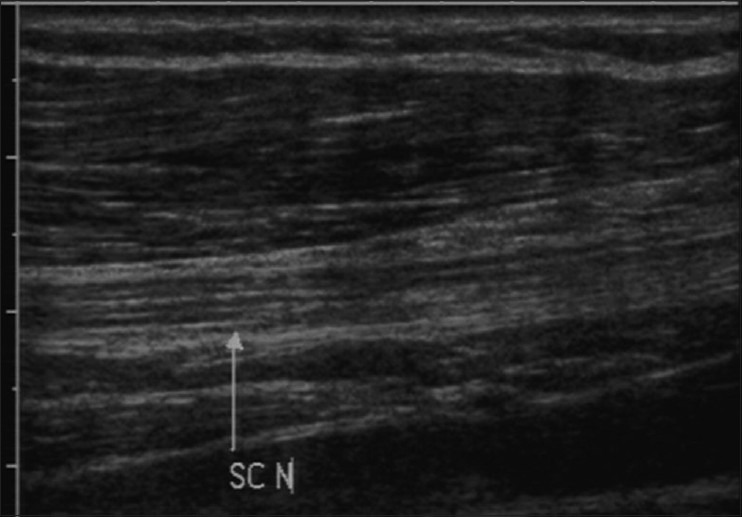
Рисунок 2 : Продольный вид демонстрирует «пучок соломинок»
Травма
Три типа повреждения периферических нервов были описаны на основе механизма повреждения, то есть травм растяжения, разрывов и компрессионных повреждений. В зависимости от микроскопических изменений нервные повреждения широко классифицируются как:
Нейропраксия – это травма с поддержанием непрерывности нерва. Аксонотмезис – это разрушение аксонов и миелина с интактным эпи- и периневриозом, в то время как невротмезис – это полное разрушение нерва. Нейропраксия и аксонотмезис имеют хорошие шансы на выздоровление, в то время как невротмезис обычно не восстанавливается без хирургического вмешательства.
УЗИ может быть использовано для выявления и демонстрации места повреждения, дифференцирования повреждения нерва в непрерывности от пересечения нерва, оценки причины сдавливания и выявления инородных тел, а также невромы или рубцевания. УЗИ также полезен для локализации ятрогенного повреждения нерва после процедур удлинения конечностей или из-за ортопедических имплантатов, где магнитно-резонансная томография (МРТ) может быть ограничена из-за артефактов восприимчивости [Рис.3]
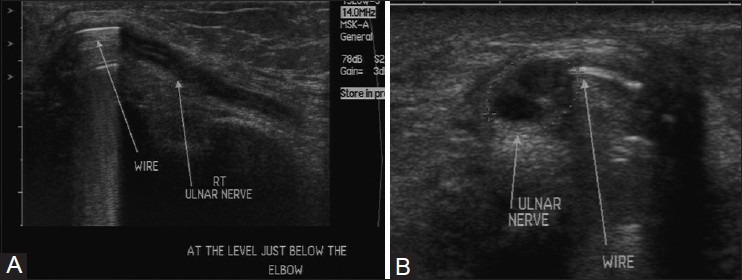
Рисунок 3 : (A) Продольные и (B) аксиальные изображения УЗИ у пациента с перенесенным переломом плечевой кости в анамнезе. Крепление наталкивается на нерв, вызывая хроническую нервную дегенерацию, которая рассматривается как гипоэхогенное проявление нерва с потерей нормальной фасцикулярной архитектуры
Электродиагностические исследования не демонстрируют морфологической информации, такой как место и степень повреждения. Следовательно, УЗИ играет важную роль в оценке пациентов с подозрением на повреждение нерва.
Нейрапракционная травма рассматривается как опухший нерв с гипоэхогенным видом.
В случаях с полным разрывом важно измерить расстояние между концами, поскольку это помогает в принятии решения о хирургическом лечении [Рис. 4]. Невромы культи могут рассматриваться как очаговые утолщения или похожие на новообразование поражения на нервных окончаниях [Рис. 5]. Это реактивное утолщение нервов и не настоящие опухоли.
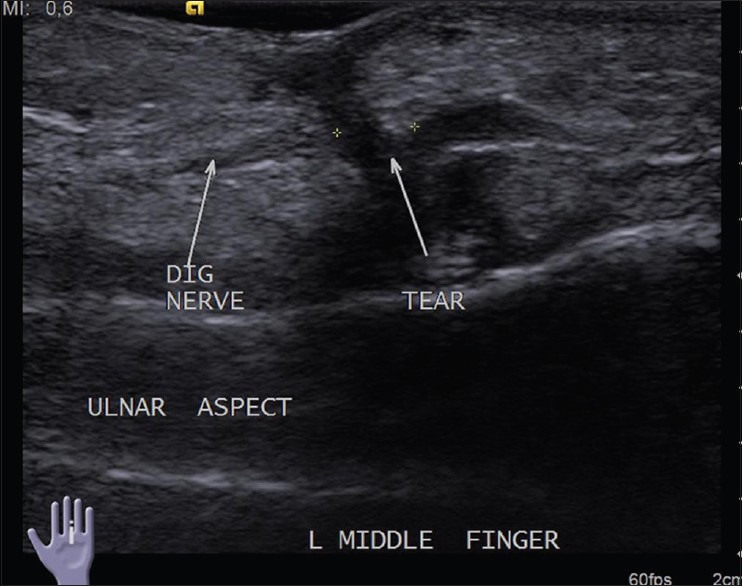
Рисунок 4 : Продольное изображение УЗИ показывает полный разрыв пальцевого нерва среднего пальца после проникающей травмы.
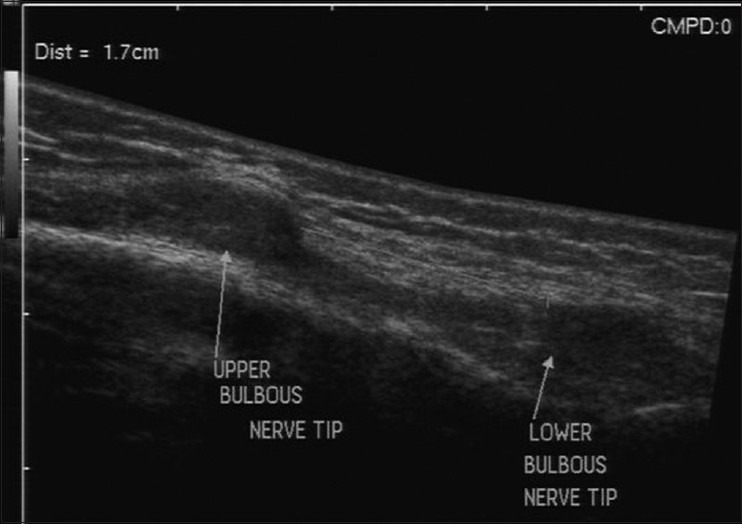
Рисунок 5 : Продольное изображение УЗИ показывает полный разрыв лучевого нерва после старой проникающей травмы. Обратите внимание на невромы на обоих срезанных концах, которые видны как луковичные поражения.
Опухоли
Наиболее распространенными опухолями нервов являются опухоли нервной оболочки, которые включают шванномы и нейрофибромы. Не всегда возможно провести различие между ними по УЗИ. Они видны как четко выраженные яйцевидные однородные гипоэхогенные поражения с входом и выходом нерва из них. Шванномы эксцентричны вдоль длинной оси нерва, при этом нервные пучки видны отдельно [Рис 6]. Нейрофибромы имеют веретенообразную форму с потерей нормальной фасцикулярной архитектуры.
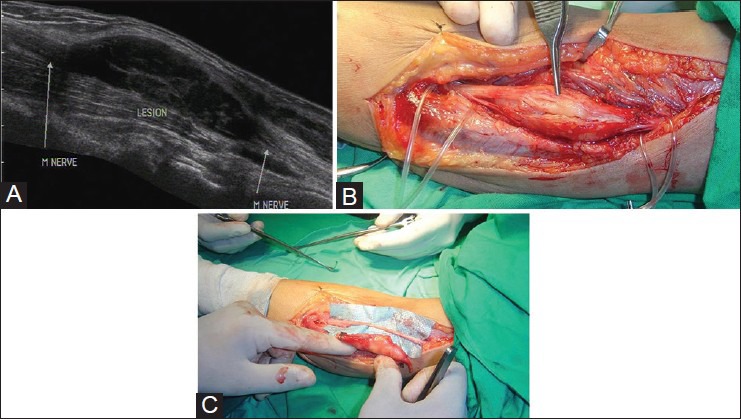
Рисунок 6 : Продольное изображение УЗИ, показывающее веретенообразное преимущественно гипоэхогенное поражение вдоль срединного нерва в предплечье. Нерв может располагаться эксцентрично вдоль вентрального аспекта поражения, что указывает на диагноз шванномы.
Злокачественные опухоли периферических нервных оболочек могут наблюдаться при нейрофиброматозе. У них плохо определены нечеткие края, но УЗИ не всегда может отличить их от своих доброжелательных коллег. Любое внезапное увеличение размера или боли требует исключения злокачественной трансформации.
Липофиброматозная гамартома представляет собой доброкачественную пролиферацию зрелых адипоцитов в периферических нервах, разделяющих аксоны. УЗИ показывает веретенообразное расширение нерва с характерным внешним видом, похожим на кабелеобразные гипоэхогенные нервные пучки, разделенные гиперэхогенным жиром [Рис. 7].
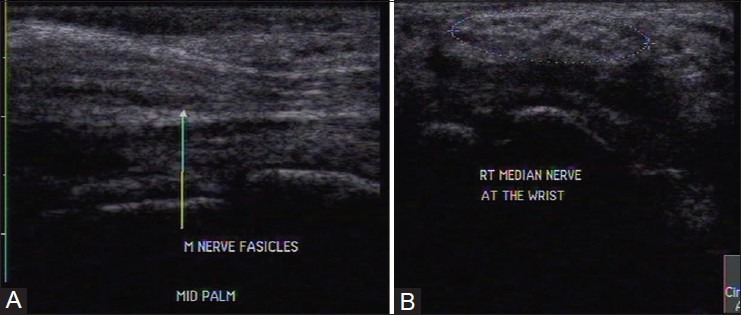
Рисунок 7 : (A) Продольное и (B) аксиальное изображения УЗИ у пациента с фибролипоматозной гамартомой срединного нерва в средней части ладони. Существует веретенообразное расширение нерва с гиперэхогенным жиром, вкрапленным между гипоэхогенными нервными пучками
УЗИ также помогает в оценке состояния нерва по отношению к массовым поражениям, таким как опухоли мягких тканей, т.е. смещается ли нерв или участвует в поражении.
Невромы Мортона не являются настоящими опухолями. Они образуются вследствие периневрального фиброза и утолщения подошвенных пальцевых нервов. Они возникают из-за хронической микротравмы, особенно у женщин, которые носят высокие каблуки. Обычное расположение находится во втором или третьем межметарзальном пространстве на уровне головок плюсневых костей, причем первое встречается чаще. Они рассматриваются как гипоэхогенная масса, замещающая нормальный гиперэхогенный жир в интерметатарзальном пространстве [Рис. 8].
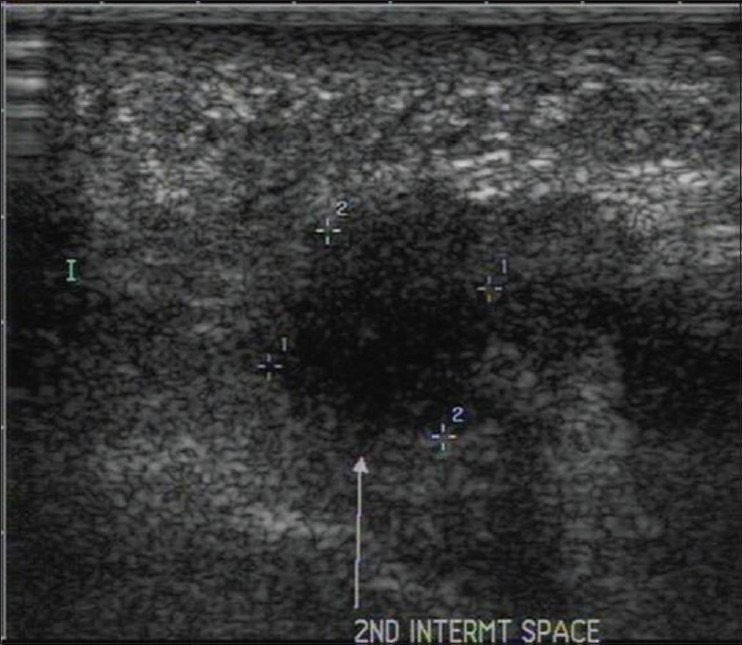
Рисунок 8 : Неврома Мортона.
УЗИ может предоставить объективные доказательства расширения нерва, а также оценить его внутреннюю архитектуру. При воспалении нервы могут демонстрировать увеличение, а также отек, потерю фасцикулярной архитектуры и повышенную васкулярность пери- и эндоневрия на допплере [Рис. 9].
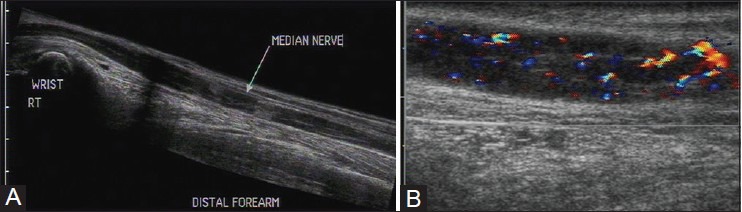
Рисунок 9 : (A) Продольное изображение УЗИ и (B) цветное допплеровское изображение срединного нерва у пациента с воспалением. Весь нерв утолщен с потерей фасцикулярной архитектуры и гипоэхогенной внешности. На цветном допплере повышается сосудистость эндоневрия и периневрия.
Нейропатии
Нейропатии, связанные со сдавливанием, часто являются нераспознанной причиной боли и нервных нарушений.
Нервы более склонны к сдавливанию в определенных местах, где они проходят через костно-фиброзные туннели. Срединный нерв в запястном тоннеле и локтевой нерв в канале Гайона и локтевом тоннеле являются общими точками компрессии в верхней конечности и могут быть оценены с помощью УЗИ [Рис 10]. Общий малоберцовый нерв около шейки малоберцовой кости и задний большеберцовый нерв в тарзальном тоннеле обычно сдавливаются в нижней конечности.
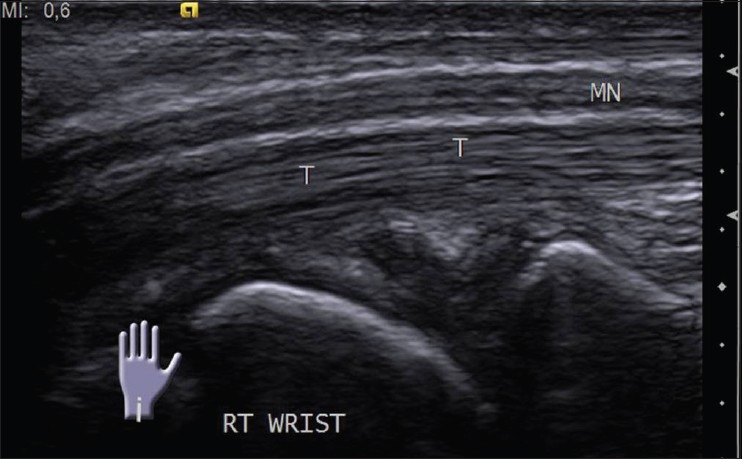
Рисунок 10 : Продольное изображение УЗИ нормального срединного нерва.
Кистевой туннельный синдром – самая распространенная невропатия. Это происходит из-за сжатия срединного нерва в запястном канале. Диагноз основывается на анамнезе сенсорных и моторных симптомов пациента и результатах клинического обследования. УЗИ сопоставимо с исследованиями нервной проводимости в диагностике синдрома запястного канала. Оно показывает классическую триаду: расширения нерва на уровне дистального радиуса и проксимального канала запястья, уплощения нерва в дистальном канале запястья и ладонного изгиба связки сгибателя.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Площадь поперечного сечения срединного нерва, проксимального к входу в туннель более 10 мм2, является аномальной. Это место идентифицируется как появление «восходящего солнца». Резкое изменение диаметра нерва на входе в запястный канал называется «знак надреза» [Рис. 11]. Нерв может проявлять гомогенный гипоэхогенный вид с потерей фасцикулярного сигнала [Рис. 12]. При динамическом осмотре в некоторых случаях уменьшается поперечное скользящее движение.
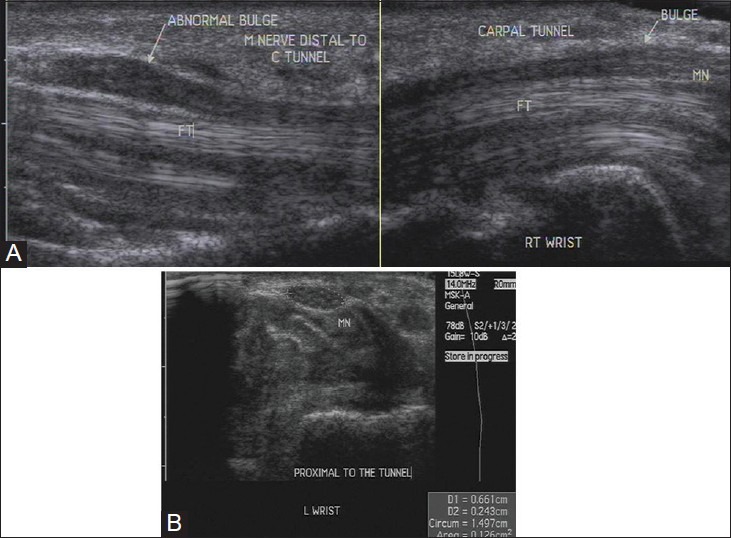
Рисунок 11 : (A) Продольное изображение показывает увеличение срединного нерва на входе и выходе запястного канала при синдроме запястного канала. Также видно гипоэхогенное синовиальное покрытие, окружающее сухожилия сгибателей в туннеле, что наводит на мысль о теносиновите (B). Изображение аксиального УЗИ показывает увеличение площади поперечного сечения срединного нерва, проксимального к туннелю. Это 12,6 мм2.
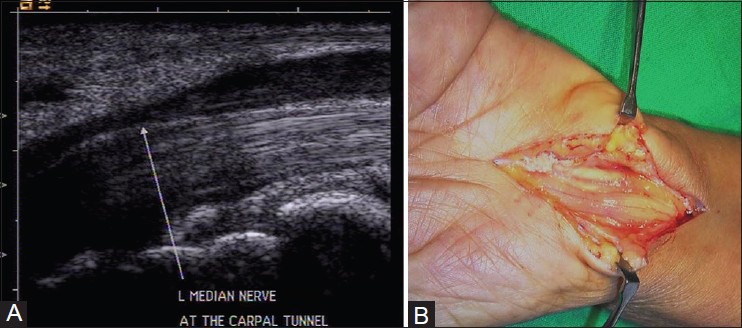
Рисунок 12 : Продольное изображение показывает резкое изменение толщины срединного нерва на входе в запястный канал (знак надреза).
Утолщение нерва что значит
Кафедра нервных болезней Военно-медицинской академии им. С.М. Кирова, Санкт-Петербург
ФГБУ «Детский научно-клинический центр инфекционных болезней Федерального медико-биологического агентства», 197022, Санкт-Петербург, Россия
ФГБУ «Детский научно-клинический центр инфекционных болезней Федерального медико-биологического агентства», 197022, Санкт-Петербург, Россия
Ультразвуковое исследование характера поражения срединного нерва при синдроме запястного канала
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2016;116(6): 25-30
Климкин А. В., Войтенков В. Б., Скрипченко Н. В. Ультразвуковое исследование характера поражения срединного нерва при синдроме запястного канала. Журнал неврологии и психиатрии им. С.С. Корсакова. 2016;116(6):25-30.
Klimkin A V, Voitenkov V B, Skripchenko N V. Ultrasonography in evaluating the character of lesions of the median nerve in carpal tunnel syndrome. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2016;116(6):25-30.
https://doi.org/10.17116/jnevro20161166125-30
Кафедра нервных болезней Военно-медицинской академии им. С.М. Кирова, Санкт-Петербург
Цель исследования. Оценка связи между площадью поперечного сечения срединного нерва до и после запястного канала и характером его поражения — аксонотмезис и невропраксия при синдроме запястного канала (СЗК). Материал и методы. Обследовано 26 кистей с СЗК и 30 — контрольной группы. Всем обследованным проводилось ультразвуковое исследование с измерением площади поперечного сечения до и после запястного канала, стимуляционная электронейромиография моторных, сенсорных волокон срединного и локтевого нервов по стандартной методике. Пациентам с подтвержденным СЗК проводилась игольчатая электромиография m. abductor pollicis brevis. Пациенты с СЗК были разделены на две группы по типу поражения срединного нерва — аксонотмезис и невропраксия. Проводился корреляционный анализ связи ультразвуковых показателей с характером поражения нерва. Результаты и заключение. На основании полученных данных выявлена 89% чувствительность и 85% специфичность метода измерения площади сечения срединного нерва после выхода его из запястного канала в диагностике поражения нерва по типу аксонотмезиса, получены пороговые значения площади сечения в отношении характера поражения ствола срединного нерва.
Кафедра нервных болезней Военно-медицинской академии им. С.М. Кирова, Санкт-Петербург
ФГБУ «Детский научно-клинический центр инфекционных болезней Федерального медико-биологического агентства», 197022, Санкт-Петербург, Россия
ФГБУ «Детский научно-клинический центр инфекционных болезней Федерального медико-биологического агентства», 197022, Санкт-Петербург, Россия
Поражение срединного нерва в запястном канале — одна из самых распространенных невропатий [1].
Сдавление срединного нерва в запястном канале является основным патофизиологическим фактором, приводящим к ишемии, отеку, демиелинизации и нарушению проведения нервного импульса по стволу нерва в зоне компрессии [2]. Доказано, что при синдроме запястного канала (СЗК) происходит утолщение ствола срединного нерва в зоне компрессии за счет эндоневрального отека, фиброза, роста новых аксонов в области повреждения [3].
Диагноз основывается на таких симптомах, как ночные и утренние болезненные онемения I, II, III пальцев рук или боли в пальцах и кисти, иногда распространяющиеся на предплечье, плечо, и подтверждается с помощью электронейромиографии (ЭНМГ) срединного нерва и иннервируемых им мышц [4].
Показано, что ультрасонографическое исследование (УСИ) может быть использовано для повышения чувствительности и специфичности диагностики СЗК в сочетании с клиническими и электрофизиологическими результатами [5]. Утолщение срединного нерва при УСИ является одним из диагностических критериев СЗК. УСИ также полезно для визуализации анатомических изменений нерва различной этиологии СЗК, таких как синовит, узловые отложения, невринома [6].
Основными задачами УСИ являются выбор оптимальной зоны сканирования и оценка неврального поражения. Оптимальной при СЗК является зона запястного канала, объективным параметром неврального поражения — площадь поперечного сечения ствола нерва [7, 8]. Остается спорным вопрос о возможности применения УСИ для диагностики степени и характера поражения ствола нерва при СЗК.
Цель исследования — проведение корреляционного анализа связи между площадью поперечного сечения срединного нерва до и после запястного канала и характером поражения нерва — аксонотмезисом и невропраксией при СЗК.
Материал и методы
В период с марта 2013 г. по январь 2015 г. амбулаторно были обследованы 45 пациентов с болями в кистях. Из них 26 пациентов, 20 женщин и 6 мужчин, были с идиопатическим СЗК, подтвержденным клинически и электрофизиологически. Пациенты с СЗК на основании игольчатой ЭМГ были разделены на две группы по типу поражения срединного нерва [9]: 1-я группа — аксонотмезис; 2-я — невропраксия. Средний возраст пациентов с невропраксией срединного нерва составил 48,5±9,9 года, с аксонотмезисом — 58,0±11,9 года. Статистического различия в зависимости от возраста и пола между пациентами с СЗК с невропраксией и аксонотмезисом не было.
В контрольную группу вошли 30 человек (средний возраст 42,3±8,3 года), у которых электрофизиологические показатели периферических нервов верхних конечностей были в норме.
ЭНМГ-исследования осуществляли на многофункциональном комплексе для проведения нейрофизиологических исследований Нейрон-Спектр-5 («Нейрософт», Иваново, Россия). Исследования пациентам проводили в положении лежа при комнатной температуре. Регистрацию М-, S-ответов и определение скорости проведения импульса (СПИ) по двигательным и чувствительным волокнам срединного и локтевого нервов проводили по стандартной методике [10, 11].
Электрофизиологическое исследование проводили пациентам с СЗК и группе контроля. Электрофизиологические диагностические критерии СЗК включают два из следующих [12]: 1) увеличение дистальной латентности М-ответа срединного нерва ≥4 мс; 2) увеличение латентности S-ответа срединного нерва при ортодромной стимуляции ≥2,5 мс; 3) увеличение латентности S-ответа срединного нерва при ортодромной стимуляции на ≥0,5 мс по отношению к латентности S-ответа локтевого нерва при ортодромной стимуляции. Нормальная моторная СПИ срединного нерва (>50 м/с) была обязательной при диагностике СЗК. Всем пациентам с подтвержденным диагнозом СЗК для исключения аксонального поражения срединного нерва проводили игольчатую ЭМГ с оценкой в покое денервационной активности (положительные острые волны, потенциалы фибрилляций); при произвольном напряжении оценивали длительность, амплитуду, фазность потенциалов двигательных единиц (ПДЕ).
Пациентам с СЗК и в группе контроля проводили УСИ в режиме реального времени с использованием ультразвуковой системы Mindray M7 (Китай) линейными датчиками с частотой 14 МГц. Все пациенты сидели в удобном положении, предплечья — на столе в положении супинации. Ладонь ориентировалась вверх. Складка запястья являлась ориентиром, по отношению к которому равноудаленно на 1 см определялись зоны УСИ — проксимальная и дистальная (рис. 1).

Статистические методы
Статистическую обработку результатов исследования осуществляли с помощью пакета программ по статистической обработке данных Statistica 10. Оценку значимости различия средних значений и частоты проявления признаков в различных группах проводили с помощью непараметрического критерия Вилкоксона и непараметрического U-критерия Манна—Уитни.
Диагностическую значимость показателей ЭМГ и УСИ анализировали с использованием ROC-анализа пакета программ MedCalc 15.2.2 («MedCalcSoftware», Бельгия). Оценивали величины площадей под ROC-кривыми (AUROC), значения чувствительности и специфичности. Учитывали модели с хорошей (при AUROC 0,7—0,8) и очень хорошей (>0,8) предсказательной способностью при оптимальных уровнях чувствительности и специфичности.
Результаты
При дисперсионном анализе (ANOVA) средних значений площади поперченного сечения срединного нерва во всех трех группах были выявлены значимые различия в проксимальной и дистальной зонах сканирования запястья (р 
Проведенный ROC-анализ диагностической значимости показателей ЭНМГ и УСИ в отношении поражения нерва по типу аксонотмезиса показал достоверную связь со значениями площади поперечного сечения дистальнее запястного канала (рис. 2). При этом значения площади поперечного сечения срединного нерва дистальнее запястного канала >15 мм 2 и проксимальнее — >11 мм 2 оказались моделями с очень хорошей предсказательной способностью (AUROC >0,8) (табл. 2).


Меньшая степень диагностической способности соответствовала значениям амплитуды дистального М-ответа (дМ-ответ) и S-ответа срединного нерва (AUROC >0,7).
Резидуальная латентность (РЛ) и латентность дМ-ответа срединного нерва, по данным ROC-анализа, обладала неудовлетворительной диагностической способностью (AUROC 2 характер поражения — невропраксия, при >15 мм 2 — аксонотмезис.


Меньшая степень диагностической способности оказалась связана со значениями площади поперечного сечения проксимальнее запястного канала и латентностью дМ-ответа срединного нерва (AUROC >0,7).
РЛ, по данным ROC-анализа, обладала неудовлетворительной диагностической способностью (AUROC 

Данный клинический пример демонстрирует корреляцию электрофизиологических признаков аксонального поражения срединного нерва с признаками острой денервации и площадью поперечного сечения ствола нерва на уровне выхода из канала >15 мм 2
Также с помощью УСИ произведена визуализация анатомических изменений и целостности ствола нерва.
Обсуждение
W. Buchberger и соавт. в 1991 г. первыми провели УСИ площади поперечного сечения срединного нерва при СЗК с помощью датчиков частотой 7 МГц, чтобы подтвердить ранние сообщения об утолщении срединного нерва по данным магнитно-резонансной томографии (МРТ) [13]. УСИ срединного нерва намного дешевле и проще в исполнении по сравнению с МРТ [14].
Большинство исследований УС-диагностики СЗК посвящено зонам сканирования, количеству зон и другим качественным критериям диагностики СЗК [15, 16]. По данным анализа результата исследований, существует большой разброс как нормативных показателей площади сечения нерва, так и по степени утолщения, что может быть обусловлено различными зонами сканирования ствола нерва. Показано, что сканирование до входа и после выхода из запястного канала выявляет значимые изменения структуры и утолщение ствола нерва [8].
Корреляция УС- и ЭНМГ-показателей проводится с целью выявления чувствительности и специфичности метода УСИ в диагностике и степени тяжести клинических проявлений СЗК [17, 18]. Однако в данных исследованиях не проводится оценка характера поражения нерва. Характер поражения имеет определяющую роль в плане восстановления функции нерва, так, при невропраксии прогноз восстановления благоприятный за счет ремиелинизации поврежденного участка нерва, при аксонотмезисе прогноз восстановления длительный за счет роста новых аксонов с места повреждения и терминального спрутинга [9].
Большее утолщение нерва в нашем исследовании при аксонотмезисе по сравнению с невропраксией может быть обусловлено Валлеровской дегенерацией и регенераторным спрутингом [19], т. е. за счет появления в стволе нерва новых структур, тогда как при невропраксии имеет место эндоневральный отек и разрушение оболочки осевых цилиндров [3].
Увеличение площади поперечного сечения срединного нерва после выхода из запястного канала до 15 мм 2 указывает на невропраксический характер поражения нерва. Это также свидетельствует о раннем выявлении СЗК и при адекватном выборе терапии — о благоприятном восстановлении функции нерва.
Увеличении площади поперечного сечения срединного нерва после выхода из запястного канала больше 15 мм 2 указывает на высокий риск поражения ствола нерва по типу аксонотмезиса, а также возможный острый процесс денервации, что требует дальнейшего подтверждения с помощью игольчатой ЭМГ.
Таким образом, полученные результаты подтверждают, что УСИ срединного нерва в области запястного канала является альтернативным и неинвазивным методом диагностики СЗК. Метод отличается быстротой, простотой выполнения и высокой специфичностью в диагностике характера поражения срединного нерва в области запястного канала. УСИ срединного нерва у пациентов с подозрением на СЗК можно использовать в качестве скринингового метода диагностики СЗК в стационарах и поликлиниках, где отсутствует ЭНМГ.





