Эндометрий переходного типа гистология что это значит
В настоящее время на основании предложенной в 1994 г. классификации Международного общества гинекологов-патологов (ISGYP), Международной федерации акушеров и гинекологов (FIGO) и Всемирной организации здравоохранения (WHO, ВОЗ) выделяют четыре вида гиперплазии эндометрия в зависимости от гистологического строения и цитологических характеристик. В зависимости от структурных изменений желез и железистого эпителия различают простую и сложную гиперплазию, а в зависимости от цитологических характеристик — с наличием или отсутствием атипии.
В связи с этим выделяют четыре разных диагноза: простая гиперплазия без атипии, сложная гиперплазия без атипии, простая атипическая гиперплазия, сложная атипическая гиперплазия.
От терминов «аденоматозная» и «железисто-кистозная гиперплазия» решено отказаться. Поэтому встречающаяся аббревиатура АГЭ относится к атипической гиперплазии эндометрия и объединяет два ее варианта: простая и сложная АГЭ, с атипией клеток эпителия маточных желез. Наличие атипии — это самый важный критерий последующей прогрессии в аденокарциному или одновременного наличия эндометриальной аденокарциномы. По имеющимся данным, сосуществование эндометриальной аденокарциномы и АГЭ отмечается не менее чем в 13 % и не более чем в 43 % случаев.
Классификация гиперплазии эндометрия:
— Простая гиперплазия
— Сложная гиперплазия (аденоматозная)
— Простая атипическая гиперплазия
— Сложная атипическая гиперплазия (аденоматозная с атипией)
Диагностика этих поражений обычно основана на гистологическом исследовании небольшого биоптата эндометрия, полученного в амбулаторных условиях с помощью специального гибкого стерильного пластикового устройства Pipelle. Онкогинекологическая исследовательская группа (GOG) выполнила проспективное исследование воспроизводимости результатов диагностики простой и атипической гиперплазии эндометрия. В исследование были включены женщины с диагностированной АГЭ в одном из 285 институтов GOG, которые дали согласие на выполнение гистерэктомии в течение ближайших 12 нед. Выборка данного исследования включала 302 соответствующих критериям включения женщины, медиана возраста составила 57 лет, при этом 31 % пациенток были моложе 50 лет.
Все микропрепараты эндометрия были пересмотрены 3 независимыми экспертами-патоморфологами-гинекологами в условиях слепого метода. Они согласились использовать следующие обозначения состояния эндометрия: нормальный (эндометрий стадии пролиферации, секреции, атрофичный, менструальный), неатипическая гиперплазия (беспорядочная пролиферация, простая или сложная гиперплазия), атипическая (простая или сложная) гиперплазия, аденокарцинома или неудовлетворительный для оценки биоптат. Для постановки диагноза требовалось, чтобы 2 из 3 экспертов выбрали один и тот же из пяти возможных диагнозов.
Правильный диагноз выставлялся на основании консенсуса специалистов после независимого гистологического исследования послеоперационного материала. Все 3 специалиста пришли к единому заключению в 40 % случаев. Воспроизводимость была наименьшей для диагноза АГЭ (к = 0,28), в отношении аде-нокарциномы показатель был лучше (к = 0,51). При раздельном выскабливании слизистой оболочки матки воспроизводимость была лучше (к = 0,47; доверительный интервал [ДИ] 0,41—0,53), чем при биопсии (к = 0,26—0,36). 2 из 3 экспертов согласились с установленным ранее диагнозом АГЭ в 38 % случаев. У 25 % пациенток согласительная комиссия изменила диагноз на менее тяжелый, при этом аденокарцинома была диагностирована в 29 % случаев. Наиболее важным результатом данной работы GOG стало доказательство того факта, что у 43 % пациенток во время выполнения гистерэктомии была аденокарцинома эндометрия.
Другим серьезным итогом можно считать определение истинного процента аденокарцином в каждой группе больных с установленным до операции диагнозом: в группе нормального эндометрия и гиперплазии без атипии — 14/74 (18,9 %), в группе АГЭ — 45/115 (39,1 %) и в группе аденокарциномы — 54/84 (64,3 %). В 43 случаях исследование матки выявило такие факторы риска метастазирования, как инвазию в миометрий, умеренно- (G2) и низкодифферснцированные (G3) опухоли.
Простая гиперплазия без признаков атипии, как правило, протекает доброкачественно. Наиболее часто она встречается в период пременопаузы, характеризующийся появлением ановуляторных циклов. Устранение гиперэстрогении или терапия прогестагенами определяют исход заболевания. Большинство патологических изменений (60 %) исчезает без лечения, а при терапии прогестинами эффект будет достигнут у 84 % больных. Считается, что только в 3 % случаев происходит трансформация простой гиперплазии в РЭ.
Сложная гиперплазия при отсутствии атипии клеток эпителия маточных желез также регрессирует в большинстве (56 %) случаев. Для АГЭ характерна трансформация в раку 36 % больных, причем в 27 % случаев заболевание прогрессирует даже на фоне терапии прогестинами, но при этом остается неясным, не отражает ли последний показатель синхронно протекающий РЭ. Подсчитано, что в 55 % случаев на фоне терапии прогестинами АГЭ регрессирует. Наилучший препарат из группы прогестинов для лечения данной патологии все еще не установлен. Точно так же необходимо уточнить схему назначения (циклический режим или непрерывный) и продолжительность лечения.
Считается, что при невозможности устранения гиперэстрогении показана пожизненная терапия прогестинами. В качестве альтернативного метода возможна гистерэктомия с целью предотвратить развитие наиболее часто встречающейся эстрогензависимой эндометриальной аденокарциномы I типа. Этот тип эстроген-индуцированного рака эндометрия (РЭ) — наиболее распространенный и менее агрессивный; поэтому и профилактика, и лечение должны бытьуспешными.
Внедрение современных научных разработок, в т. ч. молекулярных методов исследования поражений эндометрия и объективной компьютеризованной морфометрии, обещает увеличить точность и воспроизводимость диагностики новообразований эндометрия. В 2003 г. ВОЗ была предложена новая классификация, в которой в качестве предракового состояния описывается эндометриальная ин-траэпителиальная неоплазия (ЭИН). Первые данные свидетельствуют о лучшей прогностической значимости ЭИН при определении риска малигни-зации, однако этот термин до сих пор не используют в клинике.
На фоне атрофии эндометрия развивается серозно-папиллярный РЭ, который этиологически не связан с гиперэстрогенией; его классифицируют как РЭ II типа или эстрогеннезависимый. Гиперплазия эндометрия не относится к предшественникам серозного рака. Наиболее вероятно, что его предшественником считается интраэпителиальный рак эндометрия. Серозный рак эндометрия (РЭ) может быть мультифокальным по происхождению и поражать яичники и сальник, без признаков инвазии в миометрий. Учитывая, что при обычной ревизии органов брюшной полости и таза во время лапарото-мии невозможно определить инвазивный рост опухоли, рекомендуется тщательное хирургическое стадирование заболевания.
Вероятность выявления серозно-папиллярного рака на ранних стадиях заболевания ниже, чем при других гистологических типах РЭ. После получения результата гистологического исследования и установления стадии заболевания определяют характер послеоперационной терапии. Серозный вариант новообразования зачастую обусловлен нарушением функции гена-супрессора опухолевого роста ТР53, что ведет к накоплению белка р53 в клетке. Иммуногистохимическое исследование с применением антител к белку р53 дает положительный результат в большинстве случаев серозных опухолей в отличие от нормального эпителия эндометрия или РЭ.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гиперплазия эндометрия матки
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Эндометрий представляет собой нежную тонкую слизистую ткань, которая выстилает полость матки изнутри. Данная ткань каждый месяц быстро растет и утолщается под действием женских половых гормонов. В случае наступления беременности, эндометрий является «пуховой периной» на которую прикрепляется оплодотворенная яйцеклетка. При отсутствии беременности под действием гормонов эндометрий отторгается, выходит в виде менструальной крови.
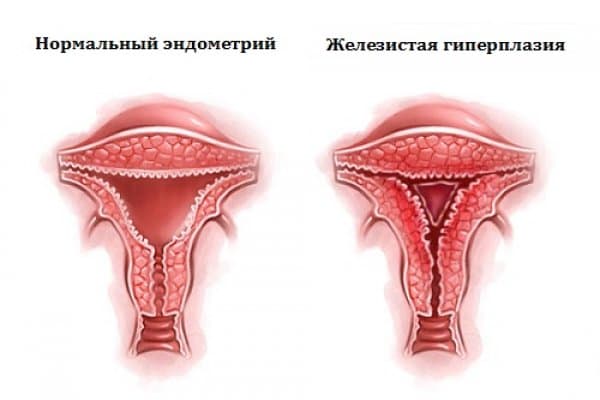
Классификация гиперплазии эндометрия по локализации
Классификация гиперплазии эндометрия (по гистологической картине)
Причины гиперплазии эндометрия
В настоящее время основной причиной развития гиперплазии считается нарушение баланса женских половых гормонов, который чаще всего встречается в пубертатном периоде и перименопаузе.
Факторы риска развития гиперплазии эндометрия
Симптомы, которые встречаются при гиперплазии эндометрия
Основные из них при гиперплазии эндометрия могут быть:
Обследования, которые помогут выявить и поставить диагноз гиперплазии эндометрия
Лечение гиперплазии эндометрия
Практически в 100% случаев лечение гиперплазии эндометрия хирургическое.
Методами хирургического лечения гиперплазии эндометрия является гистероскопия и гистерорезектоскопия.
Данная операция проводится под общей анестезией. Продолжительность операции не превышает 30 минут, короткий период нахождения под общей анестезией позволяет врачам в тот же день отпустить пациентку домой.
Осложнения гиперплазии
При отсутствии должного и адекватного лечения гиперплазия эндометрия приводит к тяжелой анемии с значительным снижением уровня гемоглобина, появлению слабости, повышенной усталости, сонливости, что связано с большими потерями крови во время менструации. У молодых женщин гиперплазия эндометрия может быть причиной бесплодия и невынашивания беременности. Отдельные формы гиперплазии эндометрия (железистая и кистозная гиперплазии эндометрия) являются предраковым состоянием и в случае длительного наблюдения, при отсутствии лечения, могут переродиться в рак матки.
Профилактические мероприятия при данном заболевании необходимы для того, чтобы снизить риск развития рака эндометрия и предотвратить рецидив гиперплазии.
Гиперплазия эндометрия. Часто задаваемые вопросы
1. Что это такое? Доброкачественный процесс, который характеризуется чрезмерным разрастанием внутреннего слоя матки.
2. Из-за чего она возникает? Из-за постоянного воздействия полового гормона эстрогена на эндометрий, который вызывает его чрезмерное разрастание. Гиперэстрогения возникает из-за нарушения центральной регулиции менструального цикла, гормонопродуцирующих опухолей яичников, неправильного использования гормональных препаратов, дефицита прогестерона (гормон II фазы менструального цикла), обладающего антипролиферативным действием, так же в результате ановуляторных циклов.
3. Это распространенное заболевание? Частота встречаемости в структуре гинекологической заболеваемости 15-50%. По данным обращаемости пациенток частота встречаемости ГПЭ- 30%. В позднем репродуктивном возрасте и в перименопаузе встречается с частотой- 50%
4. Это заболевание очень опасно? Пристального внимания врачей заслуживают:
При отсутствии должного лечения гиперплазия эндометрия может приводить к серьезным маточным кровотечениям, со снижением гемоглобина крови и вытекающими отсюда последствиями.
5. Возможно ли забеременеть на фоне гиперплазии эндометрия? Ответ – нет. Гиперплазия эндометрия не возникает спонтанно, это следствие нарушений в репродуктивной системе женщины. Нарушение баланса между звеньями регуляции менструального цикла вызывает избыток эстрогенов в организме женщины, нехватку прогестерона, вследствие этого отсутствие овуляции (выхода яйцеклетки из фолликула для оплодотворения). Так же сам эндометрий структурно изменен, поэтому является неблагоприятным для имплантации (прикрепление плодного яйца к стенке матки).
7. Как диагностировать атипическую гиперплазию эндометрия? Большую информацию врач получает при опросе пациентки во время общения (возраст менархе или время наступления менопаузы, все особенности менструального цикла- его длительность, характер выделений и т.д.).
УЗ-исследование в зависимости от периода жизни женщины, а также фазы менструального цикла может дать информацию о состоянии эндометрия. По этим данным можно заподозрить проблему, однако подтвердить или опровергнуть атипию в клетках эндометрия нельзя. Только проведение гистероскопии с последующим гистологическим исследованием материала является золотым стандартом для диагностики этого состояния. Информативность метода более 90%.
8. Обязательно ли проводить выскабливание эндометрия при гиперплазии? Раздельное выскабливание цервикального канала и полости матки несет за собой лечебный и диагностический характер. Механическое удаление измененной патогенной ткани из полости матки предотвращает маточное кровотечение, что составляет лечебный эффект. Полученный соскоб отправляется на гистологическое исследование, после которого будет дано заключение о характере ткани, наличии или отсутствии признаков злокачественного поражения.
9. Возможен ли рецидив гиперплазии эндометрия? Да, возможен. Так как причиной гиперплазии эндометрия является нарушение гормонального баланса в организме женщины, то требуется обследование её гормонального фона. Для профилактики рецидива необходимо соответствующее лечение и исключение факторов риска.
Эндометрий переходного типа гистология что это значит
Государственная медицинская академия, Нижний Новгород
Диагностика маточных кровотечений дисгормональной природы по соскобам эндометрия
Физиологическим кровотечением из эндометрия считается менструальное, которым заканчивается овуляторный (двухфазный) цикл. Остальные кровотечения расцениваются как отклонения от нормы. Значительное место среди них занимают кровотечения дисгормональной природы. Причины и патогенез их крайне сложны и зависят от нарушений на различных уровнях нейрогуморальной регуляции «гипоталамус — гипофиз — яичники — эндометрий» [1, 2]. Непосредственное их развитие чаще определяется отсутствием овуляции фолликулов или патологией желтого тела яичника. Дисменореи такого генеза обычно встречаются в переходные возрастные периоды: период полового созревания и климактерический, хотя возможны и в репродуктивном возрасте. В менопаузе маточные кровотечения эндокринного происхождения могут быть обусловлены в первые годы возможностью персистенции фолликулов, затем — стромальной гиперплазией и текоматозом яичника, а также влиянием гормонов надпочечника.
Гинеколог должен иметь представление о тех границах, в которых возможна интерпретация патоморфологических изменений эндометрия. Патологоанатом не может судить о причинах, вызвавших нарушение на различных уровнях сложной нейрогуморальной регуляции. Зная морфологический эквивалент действия половых гормонов яичника, он может лишь с уверенностью говорить о влиянии эстрогенов и гестагенов или совокупности этих гормонов на слизистую оболочку матки. Для гинеколога полезно в каждом конкретном случае получить информацию описательного характера с обобщением увиденного в рамках общепризнанных названий и терминов.
Ориентируясь на микроскопические изменения и клинические сведения о больной, патологоанатом может констатировать:
1) воздействию каких гормонов соответствует данная гистологическая картина эндометрия;
2) какова степень и синхронность реакций структурных компонентов слизистой оболочки матки на воздействие этих гормонов;
3) соответствует ли состояние эндометрия какой-либо фазе нормального менструального цикла или нет;
4) соответствует ли слизистая оболочка матки нормальным вариантам строения, характерных для определенных возрастных или иных физиологических периодов, или нет;
5) является ли состояние эндометрия сугубо патологическим, не соответствующим ни одному из вариантов физиологической нормы.
В основе развития дисфункциональных маточных кровотечений лежит резкое падение концентрации гормонов в крови или длительное существование постоянного с незначительными колебаниями уровня гормонов. Оба фактора вызывают расстройства кровообращения в виде спазма сосудов, приводящего к ишемии ткани с последующей ее деструкцией и отторжением. Поэтому морфологическая картина эндометрия в соскобе отражает ту патологию, которая имела место в момент начала падения уровня овариальных гормонов или прекращения повышения их концентрации, т.е. в начале кровотечения.
Выскабливание полости матки при дисгормональных состояниях эндометрия на практике производится в разные сроки от начала кровотечения, но наибольшее диагностическое значение обычно имеет биопсия, взятая в первые дни кровотечения, когда большая часть эндометрия еще находится в полости матки. Материал, полученный спустя значительное время от начала кровотечения (2 нед и более), может оказаться скудным, так как большая часть ткани подверглась отторжению и зачастую судить о подлинном характере изменений бывает затруднительно.
В виду многообразия морфологических вариантов эндометрия дисгормональной природы целесообразно в практических целях разделить дисфункциональные маточные кровотечения на две группы:
1) возникающие при патологии двухфазного (овуляторного) цикла; 2) возникающие при однофазном (ановуляторном) цикле и прекращении функционирования фолликулов.
Клинические и морфологические сопоставления по основным параметрам представлены в таблице.
Обратное развитие эндометрия имеет место и при патологии желтого тела. Как известно, после окончания периода высокой гормональной активности желтое тело должно подвергаться быстрому регрессу с резким падением уровней гормонов. При персистенции желтого тела с его замедленным регрессом и низкими уровнями гормонов (гиполютеинизмом) отторжение секреторнотрансформированного эндометрия идет более медленно, менструальное кровотечение удлиняется, значительная часть эндометрия подвергается обратному развитию. Такого рода дисфункция встречается в климактерическом периоде, когда начинает угасать функция яичника, но может иметь место и в репродуктивном возрасте.
Большая группа часто встречающихся дисфункциональных маточных кровотечений развивается при ановуляторных циклах (см. таблицу). В яичнике не происходит овуляция и не формируется желтое тело. Эндометрий на протяжении всего цикла подвергается воздействию только гормонов, продуцирующихся созревающими или персистирующими фолликулами, которые с течением времени подвергаются атрезии. Определенную дисфункцию вносит стромальная гиперплазия и текоматоз, которые в репродуктивном и особенно климактерическом возрасте добавляются к нарушенному процессу созревания фолликулов, а в менопаузе приобретают характер самостоятельной патологии, создавая гиперэстрогению.
Если на слизистую оболочку матки действуют только эстрогены, в ней обнаруживаются изменения пролиферативного типа. В зависимости от уровня эстрогенов в крови и от продолжительности их влияния возможны вариации от гиперпластического до гипопластического эндометрия или состояние, соответствующее любой стадии фазы пролиферации менструального цикла. При очень низких концентрациях гормонов (глубокая гипофункция яичника) эндометрий становится нефункционирующим или атрофическим.
В ряде случаев в возникновении как гипопластического, так и гиперпластического вариантов виновата не дисфункция яичника, а снижение или повышение рецепторной чувствительности клеток слизистой оболочки матки к нормальным уровням эстрогенов. Гиперэстрогенизм может иметь также метаболический генез.
Для гистологической диагностики ановуляторных циклических кровотечений соскоб должен быть взят строго во второй половине цикла, перед началом кровотечения или в первые дни его. Стойкая ановуляция в репродуктивном возрасте ведет к бесплодию. Однофазный цикл с низкими уровнями гормонов в климактерическом периоде расценивается как физиологическая норма. Эндометрий постепенно приобретает вид гипопластического (переходного или нефункционирующего), а затем трансформируется в атрофический, который является типичным для женщин в периоде менопаузы и постменопаузы.
Покоящаяся форма железистой гиперплазии формируется в условиях действия низких уровней эстрогенных гормонов, но длительное время. Гистологически отличается от активной, главным образом характером эпителиальных клеток желез. Ядра их — овальные, удлиненные, интенсивно окрашены, цитоплазма — базофильная, митозов нет или мало. В целом железистый эпителий приобретает сходство с эпителием желез нефункционирующего эндометрия. Строма — компактная, богата клетками и волокнами. Нужно не забывать, что в составе картины покоящейся гиперплазии могут встречаться очаги активной формы.
Если активная форма требует лечения гестагенами или другими методами, то покоящаяся наблюдается чаще при угасании овариальной функции в климактерическом периоде и в большинстве случаев без лечения переходит в гипопластический вариант.
К маточным кровотечениям дисгормональной природы в менопаузе и постменопаузе следует отнести кровотечения из эндометрия гипопластического типа (переходного, нефункционирующего, гипопластического смешанного) и даже атрофического. Может наблюдаться железистая гиперплазия эндометрия, склонная у таких больных иметь очаговый характер и объясняемая стромальной гиперплазией и текоматозом яичника и реже эндокринными нарушениями надпочечника.
Дифференциальный диагноз маточных кровотечений дисгормональной природы приходится проводить с другими заболеваниями матки, сопровождающимися кровотечениями. Они достаточно сильно варьируют в разные возрастные периоды. При ювенильных кровотечениях выскабливание полости матки производится крайне редко, только по жизненным показаниям, поэтому морфолог имеет дело обычно с материалом от пациенток репродуктивного, климактерического, менопаузального и постменопаузального периодов.
В репродуктивном возрасте при наличии маточного кровотечения в первую очередь исключают нарушенную беременность, затем воспалительные заболевания эндометрия, реже полипы слизистой оболочки матки, миомы и другие опухоли миометрия, а также гиперплазию эндометрия при гормонопродуцирующих опухолях яичника, реже надпочечника, атипическую гиперплазию, рак тела и шейки матки.
При миомах матки, полипах слизистой оболочки тела матки вне патологического очага эндометрий может соответствовать норме или в нем фиксируется картина обратного развития после секреции. Фрагменты миом и фибромиом, попадающие в соскоб при субмукозной локализации, трудно достоверно отличить в большинстве случаев от участков миометрия, поэтому ограничиваются информацией описательного характера. Полипы эндометрия легко верифицируются, если в биопсийном материале содержится фиброзная ножка с крупными толстостенными кровеносными сосудами. При наличии обрывков базального слоя или слизистой оболочки истмуса может быть допущена гипердиагностика полипа эндометрия.
Диагноз эндометрита не вызывает сомнений за исключением случаев неудачного срока взятия материала. При заборе в фазу секреции скопление лейкоцитов в ткани эндометрия нужно оценивать осторожно, так как при отторжении секреторно измененного эндометрия это является свидетельством физиологической реакции, а не патологической.
В климактерическом периоде маточные кровотечения дисгормональной природы дифференцируют от кровотечений при онкологических заболеваниях матки, железистой гиперплазии при опухолях яичника, способных продуцировать гормоны (текоме, гранулезоклеточной опухоли, опухолях с «функционирующей стромой»), атипической гиперплазии, обострении воспалительных процессов эндометрия, полипах слизистой оболочки тела и шейки матки. Возможна также нарушенная беременность.
В менопаузе и постменопаузе наиболее часто кровотечениями проявляют себя раковые новообразования тела и шейки матки, атипическая гиперплазия, полипы эндометрия и шейки матки, возможна железистая гиперплазия при опухолях яичника, продуцирующих эстрогены.
В условиях исключительного многообразия вариантов патологии эндометрия морфологическая диагностика по соскобам представляет нелегкую задачу, требующую тесного сотрудничества и взаимопонимания клинициста и морфолога..
Литература
Бодяжина В.И., Жмакин К.Н. Гинекология. Ташкент; 1980.
Волкова О.В. Функциональная морфология женской репродуктивной системы. М: Медицина; 1983.
Топчиева О.И., Прянишников В.А., Жемкова З.П. Биопсии эндометрия. М: Медицина; 1978.
Хмельницкий О.К. Патоморфологическая диагностика гинекологических заболеваний. СПб: АО «СОТИС»; 1994.
Dallenbach-Hellweg G. Endometrium Pathologshe Histologic in Diagnostik und Forchung. Berlin; 1981.
Dallenbach-Hellweg G. Histopathology of the endometrium. Berlin—Heldelberg—New York: Springer-Verlag; 1981.
Хмельницкий О.К. Актуальные вопросы прижизненной морфологической диагностики патологических состояний эндометрия. Архив патологии 1979; 5: 3—12.
Глуховец Б.И., Глуховец Н.Г. Патоморфологическая диагностика ранних самопроизвольных выкидышей. СПб: 1999.



