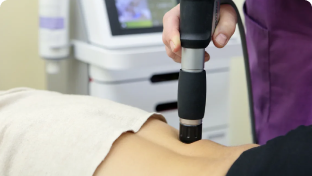
Перелом дистального метаэпифиза лучевой кости
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
Перелом дистального метаэпифиза лучевой кости — одна из самых распространенных травм предплечья. Этот собирательный термин включает в себя группу различных по тяжести повреждений, требующих максимально точного сопоставления костных отломков и их надежного удержания до полного сращения. Наряду с этим отсутствие грамотного подхода к лечению и последующей реабилитации может повлечь за собой нарушение функциональности всей верхней конечности.
Рассказывает специалист ЦМРТ
Дата публикации: 28 Июня 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины перелома дистального отдела луча
Дистальным метаэпифизом называют нижний закругленный конец лучевой кости, сочленяющийся с тремя запястными костями. Основные причины травматического повреждения ДМЭ:
У людей преклонного возраста ведущим фактором риска перелома является остеопороз (заболевание, связанное со снижением плотности костной ткани). Кроме того, спровоцировать травму может ДТП, несоблюдение мер безопасности на производстве, при занятиях спортом и пр.
Симптомы
Перелом метаэпифиза лучевой кости сопровождается болью, усиливающейся при движении запястьем. Под кожей разливается кровоизлияние, появляется отек. При травмировании нервных окончаний пострадавший жалуется на нарушение чувствительности в пальцах. В ходе пальпации может наблюдаться хруст костных отломков (крепитация).
Для открытого перелома характерно дополнительное повреждение наружных кожных покровов. Во всех случаях наблюдается выраженная деформация в области соединения кисти с предплечьем.
Классификация повреждений ДМЭ
Группа переломов включает простые (внесуставные) и сложные (оскольчатые или внутрисуставные) повреждения.
Самые тяжелые травмы, требующие максимально точной репозиции и оперативного восстановления суставных поверхностей: вколоченный и внутрисуставной оскольчатый перелом дистального метаэпифиза лучевой кости со смещением.
Диагностика
Для уточнения характера травматического повреждения ДМЭ используют инструментальные методы визуализации:
Самым информативным методом диагностики перелома дистального эпифиза лучевой кости признана МРТ. Безопасная медицинская технология дает максимально полную информацию о границах повреждения, позволяет выявлять патологические изменения в области суставного сочленения, не видимые при рентгенологическом исследовании.
К какому врачу обратиться
Лечением травматических повреждений опорно-двигательного аппарата занимается ортопед-травматолог.
Самарин Олег Владимирович
Булацкий Сергей Олегович
Телеев Марат Султанбекович
Бодань Станислав Михайлович
Степанов Владимир Владимирович
Ахмедов Казали Мурадович
Чарин Юрий Константинович
Дихнич Олег Анатольевич
Гайдук Александр Александрович
Аверюшкин Андрей Владимирович
Сабхи Азиз Абдалаевич
Рашидов Эседула Небиюллаевич
Как лечить
При выборе лечебной тактики, в первую очередь, учитываются клинико-рентгенологические данные.
Перелом дистального метаэпифиза лучевой кости без смещения лечится консервативно. После репозиции костных отломков пациенту накладывают гипсовую повязку или индивидуальный ортез. Длительность иммобилизации составляет 4-5 недель.
Сложные нестабильные травмы требуют оперативной коррекции. В зависимости от характера и объема повреждения может быть рекомендована открытая репозиция с внутренней фиксацией, корригирующая остеотомия, остеосинтез, костная аутотрансплантация и пр. Хирургическое лечение наиболее эффективно в ранние сроки (если от момента травмы прошло не более 2 недель).
Реабилитация после перелома
Для максимально полного восстановления и ускоренного выздоровления проводится поэтапная реабилитация. В комплекс реабилитационных мероприятий входит:
Конечной целью реабилитации является избавление от боли, заживление дистального сочленения, стабилизация двигательной активности и работоспособности травмированной конечности.
Кинезиотейпирование
Наложение кинезиотейпов – ленты-пластыри для профилактики травм, в период реабилитации.
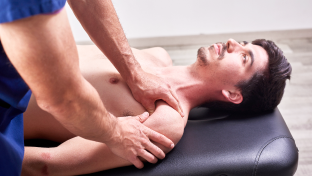
Мануальная терапия
Воздействие рук терапевта на тело пациента с целью выявления и лечения различных заболеваний.
Лечебная физкультура (ЛФК)
Лечение людей с хроническими болезнями опорно-двигательного аппарата, легких, нервной системы.
Физиотерапия
Различные методы физического воздействия природного и искусственного происхождения.
Лечебный массаж
Направлен на снижение болевого синдрома, снятия спазма, поднятие мышечного тонуса и восстановление.
Последствия
Невыполнение врачебных рекомендаций, неверная консолидация или отсутствие физической реабилитации может повлечь за собой:
Профилактика
Чтобы минимизировать риск травматизма, рекомендуется неукоснительно соблюдать правила безопасности, вести здоровый образ жизни, правильно питаться и поддерживать оптимальную массу тела, носить удобнуюобувь на нескользящей подошве.
Лечение и реабилитация после перелома дистального отдела лучевой кости в ЦМРТ
Основным направлением работы реабилитационного центра «Лаборатория движения», основанного на базе клиник ЦМРТ в Санкт-Петербурге, является восстановительное лечение пациентов после травм ОДА. Наши специалисты разрабатывают индивидуальные программы реабилитации, включающие:
Прием реабилитолога проводится по предварительной записи. Для этого необходимо оставить заявку на сайте клиники или позвонить по контактному номеру телефона.
Классификация и схема лечения переломов околосуставной зоны костей губчатого строения
заведующий кафедрой травматологии, ортопедии и ВПХ ГБОУ ВПО «Ижевская государственная медицинская академия» Минздравсоцразвития России, доктор медицинских наук, профессор
главный внештатный специалист травматолог-ортопед министерства здравоохранения Удмуртской Республики
Протокол № 3 заседания кафедры травматология, ортопедия и ВПХ ГБУ ВПО «ИГМА» Росздарвсоцразвития России от «22» ноября 2011 г.
Протокол № 3 заседания Ученого Совета лечебного факультета ГБУ ВПО «ИГМА» Росздарвсоцразвития России от 13 декабря 2012 г.
Классификация и схема лечения переломов околосуставной
зоны костей губчатого строения
Для более объективной и удобной в практическом здравоохранении оценки степени тяжести импрессионных изменений при эпиметафизарных переломах нами разработана унифицированная классификация, основанная на степени потери костного вещества. Эта классификация позволит прогнозировать исход травмы, наметить правильный алгоритм лечения и получить ожидаемый результат.
Степень импрессии зависит от тяжести травмы и от способности кости восстанавливать свою первоначальную форму после воздействия травмирующего фактора. При определенной степени импрессии при правильных способах лечения кость может самостоятельно восстановить свою форму, при более выраженной степени сминания или при неадекватной, несвоевременной репозиции восстановить форму можно только за счет костной пластики в раннем периоде лечения или же в отдаленном периоде за 

счет корригирующей остеотомии.
Изучая отдаленные результаты, мы выделяли три степени импрессионных изменений (потери костного вещества) в кости околосуставной зоны (эпиметафиз) в зависимости от угла деформации в градусах или мм в зависимости от потери губчатой кости (рис.1, 2, 3, 4, табл. № 1,). Общеизвестно, что для расчетов оперативных вмешательств при корригирующих операциях берут за основу: 100 костного клина соответствует 10 мм костного вещества в основе треугольника.

Классификация по степеням импрессии при
переломах губчатой кости
(применительно к нижним конечностям)
Шейка бедренной кости (проксимальный эпиметафиз большеберцовой кости) (рис. 1)
Потеря губчатой кости по линии Адамса на 1/3, что составляет потерю 5-7 мм длины шейки бедра.
Потеря губчатой кости по линии Адамса на 2/3, что составляет потерю 6-12 мм длины шейки бедра
Потеря губчатой кости по линии Адамса на всю длину, что составляет потерю более 12 мм
Мыщелок большеберцовой кости (рис. 2)
Потеря губчатой кости до±50 (отклонение оси голени), что составляет потерю до 5 мм кости высоты
Потеря губчатой кости от 6 до 100, (отклонение оси
), что составляет потерю 5-10 мм кости высоты
Потеря губчатой кости более 100 (отклонение оси более
), что составляет потерю более 10 мм кости высоты
Дистальный эпиметафиз большеберцовой кости (при переломе типа Дюпюитрена) импрессия наружной половины суставной поверхности (рис. 3)
Потеря губчатой кости до 50, что составляет потерю 5 мм кости высоты
Потеря губчатой кости от 5 до 100, что составляет потерю 5-10 мм кости высоты
Потеря губчатой кости более 100, что составляет потерю более 10 мм кости высоты
Пяточная кость (рис. 4)
Потеря 5 мм высоты кости, угол Белера составит от 19 до 100
Потеря 5 – 10 мм высоты кости
угол Белера составит от 10 до 00
Потеря более 10 мм высоты кости угол Белера отрицательный
Алгоритм и схема лечения
Основными принципами лечения переломов эпиметафизарной части кости, как и других переломов, является обезболивание, репозиция и (или) дистракция для создания оптимальных условий сращения и реабилитация. Создание «анатомии» при околосуставных переломах костей является базисом для полноценной функциональной реабилитации сустава, что, в свою очередь, приведет к полной социальной адаптации травмированного в кротчайшие сроки.
В практической деятельности врач травматолог должен руководствоваться понятиями предварительного (восстанавливающего форму) и завершающего (восстанавливающего структуру) ремоделирования.
Каждая эпиметафизарная часть кости может восстановить свою форму при создании определенных условий. Эти условия нами классифицированы на основании степени первоначальной импрессии губчатой кости.
Согласно данной классификации, разработаны «Алгоритм лечения импрессионных переломов» и «Принципиальная схема лечения компрессионных переломов губчатых костей нижних конечностей».
Согласно рисункам 5 и 6, выполнение репозиции при травме необходимо производить всегда – эта манипуляция может быть окончательной при ликвидации импрессии или являться элементом предоперационной подготовки. При этом больного целесообразно перевести на скелетное вытяжение. Согласно современным понятиям репаративной регенерации кости, не устраненная в течение ближайших суток деформация может отрицательно влиять на прогноз лечения.
— при переломах губчатых костей нижней конечности (шейка и головка бедра, мыщелки бедра, эпиметафизарные части большеберцовой кости, пяточная кость) лечение должно производиться в специализированных отделениях с обязательным применением средств дистракции области перелома – скелетного вытяжения, внеочагового остеосинтеза аппаратом Илизарова; необходимы пункция суставов, промывание их от сгустков крови и репозиция отломков;
— при травме эпиметафизарной зоны необходимо производить контрольные рентгенограммы в динамике с целью определения дальнейшей тактики, целесообразна компьютерная или спиральная компьютерная томомограмма, особенно перед оперативным лечением;
— при лечении эпиметафизарных переломов костей нижних конечностей необходимо учитывать свойства упругости и пластичности губчатой кости, т. е. способность кости полностью или частично восстанавливать свою первоначальную форму при создании определенных условий, и пользоваться предложенной схемой лечения.
Перелом дистального метаэпифиза лучевой кости
Перелом дистального метаэпифиза лучевой кости (перелом лучевой кости в типичном месте) – представляет собой перелом нижнего конца лучевой кости и является наиболее часто встречающимся переломом верхней конечности.
Перелом кости – это полное или частичное нарушение целостности кости, которое является следствием воздействия нагрузки, превышающей прочность кости.
В общей популяции такие переломы чаще случаются у женщин в пропорции 4:1.
Существует множество различных переломов дистального конца лучевой кости. Принципы их разделения основываются на наличии и степени смещения отломков, количестве отломков, вовлеченности в перелом суставной поверхности кости и наличии сопутствующих повреждений связок. В некоторых случаях перелом лучевой кости сочетается с переломом локтевой кости.
Рис.1. Различные виды переломов лучевой кости по классификации Fernandez
Симптомы:
Самым главным симптомом при любом переломе костей является боль. При переломе дистального конца лучевой кости боль возникает в области лучезапястного сустава. Боль носит острый характер, усиливается при попытке движений. Нарастает отек в этой области. Движения в лучезапястном суставе становятся резко болезненными и ограниченными. При переломах со смещением наблюдается видимая деформация кости в области лучезапястного сустава.
Рис.2. Деформация нижней трети предплечья при переломе дистального метаэпифиза лучевой кости со тыльным смещением отломков
Диагностика
Чаще всего для постановки диагноза достаточно тщательного изучения характера травмы и осмотра пациента. Золотым стандартом при в диагностике переломов является рентгенограмма по которой определяется тип перелома, наличие и степень смещения отломков. В некоторых случаях для уточнения диагноза, определения дальнейшей тактики лечения требуется проведение дополнительных исследований, таких как компьютерная томография, магнитно-резонансная томография.
Рис.3. Рентгенограммы пациентов с переломом дистального метаэпифиза лучевой кости
Рис.4. Деформация при неправильно сросшемся переломе дистального метаэпифиза лучевой кости
Лечение.
Тактика лечения переломов лучевой кости зависит от типа перелома.
Перелом без смещения отломков (трещина).
Если перелом без смещения отломков, то есть по типу трещины, то накладывается жесткая повязка из гипса или пластика на 6 недель для фиксации лучезапястного сустава на срок заживления кости. Обязательно проведение контрольных рентгенограмм на сроке 7-10 суток после травмы для контроля правильного положения отломков. Важно, чтобы повязка не ограничивала движений пальцев и локтевого сустава. После сращения кости назначается курс реабилитационного лечения, который включает в себя лечебную физкультуру, парафинотерапию, физиотерапевтические процедуры и массаж.
Перелом лучевой кости со смещением отломков.
Любой перелом со смещением отломков должен быть отрепонирован – то есть смещение должно быть устранено.
Закрытая репозиция отломков одна из наиболее часто выполняемых процедур в травматологических пунктах и приемных отделениях больниц. Выполняется она чаще всего под местной анестезией –укол анестетика делается в место перелома. Иногда применяется другие виды анестезии. Врач-травматолог выполняет маневр, в результате которого кости встают на место, накладывается жесткая повязка из гипса или пластика. После чего выполняется контрольная рентгенограмма. Если контрольная рентгенограмма подтверждает, что смещение устранено и нет показаний к хирургическому вмешательству (внутрисуставной перелом, раздробление кости и др.), то лечение можно продолжить в жесткой повязке сроком на 6-8 недель. Обязательно проведение контрольных рентгенограмм на сроке 7-10 суток после травмы для контроля правильного положения отломков. Важно, чтобы повязка не ограничивала движений пальцев и локтевого сустава. После сращения кости назначается курс реабилитационного лечения, который включает в себя лечебную физкультуру, парафинотерапию, физиотерапевтические процедуры и массаж.
Хирургическое лечение
Наличие на контрольных рентгенограммах смещения отломков, неправильного их положения, раздробления кости, внутрисуставного характера перелома с внутрисуставным смещением более 1 мм и некоторых других признаков является показанием к хирургическому вмешательству.
Цель хирургического вмешательства – анатомическое восстановление целостности кости, что необходимо для полного восстановления функции кисти, лучезапястного сустава и конечности в целом. Это выполняется путем удержания отломков в правильном положении в течение всего срока сращения кости с помощью различных металлоконструкций.
Существует несколько видов операций при переломах лучевой кости. Выбор тактики хирургического лечения лежит на хирурге и зависит от типа перелома, от запросов и потребностей пациента. Окончательное решение принимается после обсуждения с пациентом.
Виды операций:
Рис.5. Рентгенограммы пациента после остеосинтеза пластиной и винтами
После операции накладывается жесткая повязка из гипса, пластика либо снимаемый ортез. Сроки фиксации сустава зависят от типа выполненной операции и индивидуальных особенностей.
После сращения перелома назначается реабилитационное лечение, которое включает в себя лечебную физкультуру, парафинотерапию, физиотерапевтические процедуры, массаж.
Хирургическое лечение переломов заднего края дистального эпиметафиза большеберцовой кости
В статье представлена и аргументированно обоснована проблема лечения переломов лодыжек и заднего края дистального эпиметафиза большеберцовой кости. Показаны особенности чрескостного остеосинтеза спице-стержневыми аппаратами внешней фиксации при лечении пациентов с различными типами сложных переломов области голеностопного сустава. Проведен анализ исходов лечения 118 пациентов с переломами заднего края дистального эпиметафиза большеберцовой кости.
Surgical treatment of fractures of the tibial posterior edge distal epimetaphysis
The problem of treatment of fractures of edge posterior of the tibia is shown in this article. The aspect of osteosynthesis with the use of apparatus of external fixation in patients with different types of fractures of edge posterior of the tibia are shown. The analysis of treatment of 118 patients with fractures of edge posterior of the tibia is performed.
Среди обширной группы пронационно-эверсионных переломов дистального суставного отдела костей голени переломы заднего края большеберцовой кости занимают особое место. Связано это с анатомо-биомеханическими особенностями сегмента конечности. К особенностям таких переломов относятся: полифрагментарный характер повреждения (переломы наружной лодыжки или малоберцовой кости на протяжении диафиза, нередко внутренней лодыжки, повреждения дистального межберцового синдесмоза), повреждение капсулы и связок голеностопного сустава (дельтовидная, межберцовые связки), значительные нарушения конгруентности в надтаранном суставе, в большинстве случаев весьма значительные повреждения опорной поверхности большеберцовой кости, трудности в обеспечении репозиции и адекватной стабильной фиксации на период консолидации фрагментов и срастания мягких тканей сустава. Необходимо особо отметить, что при таких переломах имеет место формирование в момент травмы крупного отломка заднего края большеберцовой кости, который смещается проксимально, вызывая грубые нарушения конгруэнтности в надтаранном суставе с образованием вывиха или подвывиха стопы кзади или кзади и кнаружи.
Осложнениями данного вида повреждений являются развитие контрактур и деформирующего артроза голеностопного сустава, а также комбинированного посттравматического плоскостопия, значительно нарушающих функцию нижней конечности. Такие осложнения, по данным литературы, достигают 20-37% [5, 7, 10, 11].
Консервативное лечение смещенных переломов лодыжек и заднего края большеберцовой кости неэффективно и в настоящее время не применяется. Показаниями к консервативному лечению могут являться переломы без смещения, без нарушения конгруэнтности в надтаранном суставе при условии динамического (в том числе, рентгенологического)контроля конечности.
Раннее хирургическое лечение переломов заднего края большеберцовой кости является методом выбора с целью достижения репозиции и обеспечения стабильной фиксации перелома [2, 4, 6, 9, 12]. При этом, наиболее оптимальным является чрескостный остеосинтез по Илизарову [1, 3, 8]. Методики чрескостного остеосинтеза позволяют обеспечить, в подавляющем большинстве случаев, закрытую щадящую репозицию с устранением всех видов смещений и восстановлением конгруэнтности в надтаранном суставе без дополнительной оперативной травматизации и нарушения кровообращения поврежденного сегмента конечности.
Материалы и методы исследования
В отделении травматологии для взрослых Научно-исследовательского центра Татарстана «Восстановительная травматология и ортопедия» — ГАУЗ РКБ МЗ РТ в 2000 – 2011 гг. находились на лечении 124 пациента с переломами лодыжек и заднего края дистального эпиметафиза большеберцовой кости, подвывихами и вывихами стопы кзади или кзади и кнаружи. Женщин 74, мужчин 50. Повреждения в области правого голеностопного сустава имели место у 68, левого – у 56 пациентов.
При переломах лодыжек и заднего края большеберцовой кости основными жалобами пациентов были боли в области поврежденного голеностопного сустава, резкие ограничения движений, потеря опороспособности конечности. Во всех случаях имелись указания на предшествующую травму. Как правило, это падения с подворотом стопы кнаружи при эквинусной установке ее переднего отдела. При клиническом исследовании имели место отек, деформация области голеностопного сустава, резкая болезненность при пальпации. Активные и пассивные движения невозможны или затруднены, болезненны. С целью уточнения диагноза проводилось рентгенографическое исследование голеностопного сустава в прямой и боковой проекциях.
В отделении травматологии Научно-исследовательского центра Татарстана «Восстановительная травматология и ортопедия» — ныне клиника травматологии ГАУЗ РКБ МЗ РТ разработаны и успешно применяются оригинальные компоновки аппаратов внешней фиксации на основе метода Илизарова для лечения различных видов и типов сложных переломов дистального суставного отдела костей голени. Разработанная нами методика чрескостного остеосинтеза и компоновка аппарата внешней фиксации позволяет произвести точную щадящую репозицию перелома с устранением всех видов смещений и обеспечить стабильную фиксацию на период консолидации костной ткани и срастания капсулярно-связочного аппарата голеностопного сустава. При этом, в большинстве случаев, методики чрескостного остеосинтеза и компоновки аппаратов внешней фиксации обеспечивают проведение закрытого оперативного вмешательства.
Чрескостный остеосинтез при переломах наружной лодыжки или малоберцовой кости на протяжении диафиза, внутренней лодыжки, заднего края большеберцовой кости, смещениях стопы кзади или кзади и кнаружи.
Компоновка аппарата внешней фиксации состоит из кольцевой и полукольцевой опор комплекта Илизарова, соединенных между собой посредством резьбовых стержней, а также опоры подвижного репозиционного узла, который устанавливается на кольцевой опоре аппарата посредством резьбовых стержней с кронштейнами с возможностью перемещений в трех плоскостях (рис. 1).
Рисунок 1. Вид перелома и схема чрескостного остеосинтеза аппаратом внешней фиксации при переломах лодыжек и заднего края большеберцовой кости
На операционном столе после достижения обезболивания (как правило, это проводниковая анестезия) производится закрытая ручная репозиция перелома с устранением грубых смещений отломков, подвывиха или вывиха стопы.
В большеберцовую кость с медиальной стороны во фронтальной и кососагиттальной плоскостях на 6-8 смвыше уровня голеностопного сустава вводятся два винта Шанца, через пяточную кость с наружной стороны проводится спица с упором, которые закрепляются в кольцевой и полукольцевой опорах аппарата внешней фиксации. Перемещениями по спице с упором, устраняются остаточные возможные смещения стопы в надтаранном суставе и создаются условия для репозиции отломка заднего края большеберцовой кости, а также устранения повреждения межберцового синдесмоза. Для окончательной репозиции наружной лодыжки (малоберцовой кости) и устранения разрыва дистального межберцового синдесмоза через ее дистальный отломок проводится спица с упором сзади наперед или вводится винт Шанца, которые закрепляются в опоре подвижного репозиционного узла. Перемещениями опоры по стержням в дистальном направлении достигается окончательная репозиция малоберцовой кости, при этом малоберцовая кость устанавливается соосно с большеберцовой и, таким образом, создаются условия для устранения разрыва дистального межберцового синдесмоза. Перемещениями по спице или винту Шанца в опоре репозиционного узла устраняется избыточный диастаз в межберцовом сочленении. После репозиции малоберцовой кости и восстановления анатомии межберцового синдесмоза, через смещенный отломок заднего края большеберцовой кости проводится спица с наружной стороны, свободные концы которой закрепляются на кронштейнах в опоре второго репозиционного узла с возможностью перемещений вдоль оси голени. Перемещениями по резьбовой части кронштейнов в дистальном направлении достигается репозиция отломка заднего края с восстановлением конгруэнтности в надтаранном суставе. Остеосинтез внутренней лодыжки осуществляется спицей с упором, свободный конец которой выводится на боковую поверхность голени и закрепляется на кронштейне кольцевой опоры аппарата. Операция завершается контрольной рентгенограммой голеностопного сустава в прямой и боковой проекциях. Общий срок лечения в аппарате составляет 8 недель. При этом, с учетом достигнутой репозиции и стабильной фиксации перелома, через 4-5 недель после операции возможно удаление спицы, проведенной через пяточную кость с частичным демонтажем аппарата с целью начала ранних активных движений в голеностопном суставе, что является профилактикой развития тугоподвижности и деформирующего артроза сустава.
Чрескостный остеосинтез при переломах наружной лодыжки или малоберцовой кости на протяжении диафиза, заднего края большеберцовой кости, повреждениях капсулярно-связочного аппарата голеностопного сустава, смещениях стопы кзади или кзади и кнаружи.
Особенностью таких переломов является частичное или полное повреждение дельтовидной связки, а также связок дистального межберцового сочленения. Проведение спиц, введение винтов Шанца в большеберцовую и пяточную кости, отломки малоберцовой кости, закрепление их на опорах аппарата и подвижных репозиционных узлов проводится по описанной методике. После достижения репозиции с устранением всех видов смещений и восстановления конгруэнтности в надтаранном суставе перемещением по спице с упором, проведенной через пяточную кость, стопе придается положение легкой супинации. Такое положение обеспечивает взаимное сближение концов поврежденной дельтовидной связки и создает условия для ее последующего срастания. В случаях обширных разрывов связки, что клинически и рентгенологически определяется как полные вывихи стопы, мы осуществляем шов порций дельтовидной связки с обеспечением фиксации стопы в аппарате. Операция также завершается контрольной рентгенограммой голеностопного сустава в двух стандартных проекциях. Срок лечения в аппарате внешней фиксации составляет 8 недель.
Ведение пациентов в послеоперационном периоде.
После проведения операции необходимость в стационарном лечении составляет от 3 до 7 дней и зависит от типа перелома, тяжести повреждения тканей, вида оперативного вмешательства. Малая травматичность вмешательства, высокая надежность и стабильность фиксации обеспечивают возможность раннего активного ведения пациентов, которые могут вставать, ходить с помощью костылей с первого дня после операции. В случаях открытых вмешательств ведение операционной раны осуществляется по общехирургическим правилам. Рентгеновский контроль голеностопного сустава проводится перед выпиской из стационара и затем 1 раз в месяц с обязательным осмотром пациента в отделении. Вопрос об удалении спиц и винтов, демонтаже и снятии аппарата решается индивидуально, на основании данных клинико-рентгенологического обследования пациента.
После демонтажа и снятия аппарата внешней фиксации необходимо выполнение всего комплекса восстановительного лечения, включая проведение полноценного физиотерапевтического лечения, массажа, лечебной физкультуры, а также дозированную, возрастающую нагрузку конечности, которая может быть доведена до полной в течение 3-4недель. Также необходимо раннее начало активных движений в голеностопном суставе и суставах стопы, что является профилактикой развития контрактур и деформирующего остеоартроза. Рентгеновский контроль мы рекомендуем проводить через 1 неделю после снятия аппарата и далее 1 раз в 1,5 месяца до полного восстановления. Комплексный подход в лечении обеспечивает достижение наилучших результатов в короткие сроки. Реализует потенциал пациента и приводит восстановлению функции конечности. Восстановление трудоспособности, как правило, происходит в течение 2-5 месяцев после демонтажа и снятия аппарата внешней фиксации.
Результаты лечения пациентов с переломами заднего края большеберцовой кости.
Проведен анализ лечения 118 пациентов с переломами лодыжек и заднего края дистального эпиметафиза большеберцовой кости. Сроки наблюдений составили от 1 года до 11 лет. Результаты оценивались на основании данных клинико-рентгенологического исследования, а также оценки качества жизни, обусловленного доровьем.
Применяемая нами комплексная система оценки исходов лечения включала следующие параметры: боль (отсутствие, наличие, степень интенсивности), возможность ходьбы, нагрузки конечности, активность пациента с восстановлением обычного ритма жизни, восстановление трудоспособности, отношение к спорту (что выявлялось на основании данных анамнеза); болезненность при пальпации и выполнении активных и пассивных движений в голеностопном суставе, деформацию, состояние мышц бедра и голени (наличие или отсутствие атрофии), восстановление оси конечности, местные сосудистые расстройства (отсутствие или наличие отеков), результаты измерения движения в голеностопном суставе в градусах, восстановление сводов стопы. При рентгенологическом исследовании оценивались качество репозиции переломов дистального эпиметафиза костей голени, сращение отломков, состояние рентгеновской суставной щели голеностопного сустава, отсутствие или наличие остеопороза. Результаты лечения переломов заднего края дистального эпиметафиза большеберцовой кости приведены в таблице 1.
Результаты лечения переломов и переломо-вывихов таранной кости